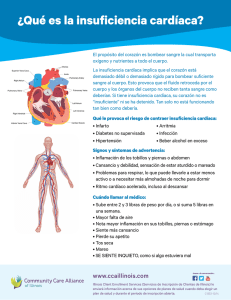
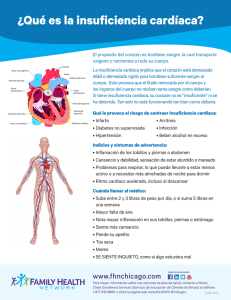
insuficiencia cardíaca
Anuncio

INSUFICIENCIA CARDÍACA CURSO DE POSTGRADO 2009 DR.ENRIQUE COURCELLES “La insuficiencia cardíaca no es una enfermedad, sino un sindrome clínico que tiene muchas causas y manifestaciones clínicas que son el resultado de algo más complejo que la simple falla de bomba, es una anormalidad de la biofísica y bioquímica molecular” CLASIFICACIÓN DE LA INSUFICIENCIA CARDÍACA EVOLUCIÓN: aguda – crónica (compensada o descompensada) ETIOLOGÍA: miocárdica, valvular, congénita, desconocida FISIOPATOLÓGICA: sistólica – diastólica FUNCIONAL: Clase I II III IV ANATOMOFUNCIONAL: A B C D NIVELES DE EVIDENCIA A: datos de estudios multicéntricos randomizados o metaanálisis B: datos de estudios randomizados o no C: solo opinión de expertos, estudios de casos o tratamiento que han creado una norma DETERMINANTES DE LA FUNCIÓN CARDÍACA PRECARGA POSTCARGA CONTRACTILIDAD FRECUENCIA VOL. MINUTO CONDUCCIÓN LLENADO RELAJACIÓN RIGIDÉZ FLUJO MIOC. Y REQUERIMIENTO DE 02 FUNCIÓN CARDÍACA HEMODINAMIA . CURVA DE PRESIÓN Y VOLUMEN BALÓN DE SWAN GANZ CAMBIOS MIOCÁRDICOS EN LA INSUFIC. CARDÍACA Modif. funcionales Modif. estructurales ↑inotropismo hipertrofia ↑frecuencia cardíaca ↑tejido no muscular vasoconstricción ↑expresión de los genes retención de agua/sal cardíacos adultos ↑demanda de energía condiciones de carga alterada alteración de propiedades vasculares diastólicas efectos proarritmogénicos ACTIVACIÓN NEUROHUMORAL EN LA INS.CARDIACA La depresión ventricular inducida por una cardiopatía lleva a una activación neurohumoral que inicia una secuencia adaptativa para mantener la presión y la perfusión tisular. Sin embargo a la larga esta activación aumenta la resistencia y trae deterioro miocárdico y empeoramiento del trabajo ventricular y a un círculo visioso que aumenta la NorEPI, angio II y ADH DIAGNÓSTICO DIFERENCIAL DE LA INS. CARDÍACA IAM DISECCIÓN DE AORTA EXACERBACIÓN DE EPOC HIPOPROTEINEMIA (nefrosis, insufic. hepática) DERRAME PERICÁRDICO NEUMONIA EMBOLISMO PULMONAR INSUFICIENCIA RENAL ANEMIA ENF. TIROIDEA EFECTO DE LA RESISTENCIA SOBRE LA FUNCIÓN CARDÍACA La resistencia aumentada tiene poco efecto sobre la función normal pero es más limitante en la insuficiencia cardíaca. Es importante su disminución a largo plazo porque disminuye la pérdida de la función cardíaca. NIVELES HORMONALES EN LA ICCG Los niveles de NEPI, actividad de renina y ADH aumentan de 2 a 8 veces (comparado a sujetos normales) en pacientes con ICCG estables tratados con digital, pero no con diuréticos o vasodilatadores LA HIPONATREMIA SE ASOCIA A AUMENTO DE MORTALIDAD EN LA ICCG Mortalidad en pacientes con ICCG severa con niveles normales de sodio (línea sólida) vs hiponatremia (línea quebrada) MORTALIDAD Y NIVELES DE NorEPI EN LA ICCG 50% Normal mortalidad Relación inversa entre los niveles de NorEPI y mortalidad por empeoramiento de la función cardíaca. El 50% de mortalidad es aproximadamente a los 30 meses y disminuye en tiempo a medida que aumenta los niveles CURVAS DE PRESION Y VOLUMEN EN DIF. PATOLOGÍAS DISFUNCIÓN SISTÓLICA VS. DIASTÓLICA Edema agudo de pulmón Es la acumulación anormal de líquido extravascular en el parénquima pulmonar intersticial o alveolar, a consecuencia de un aumento de la presión hidrostática, disminución de la presión oncótica, aumento de la permeabilidad de la membrana capilar pulmonar u obstrucción linfática. EDEMA PULMONAR Edema pulmonar Estadios del edema agudo de pulmón EDEMA PULMONAR CARDÍOGÉNICO VS NO CARDIOGÉNICO Edema pulmonar de origen cardiaco Etiologia del edema agudo PRONÓSTICO DE LA INS. CARDÍACA DESCOMPENSADA HIPERTENSIÓN ARTERIAL, baja mortalidad ETIOLOGÍA, isquemia dobla la mortalidad comparativa TROPONINA ↑, dobla la mortalidad y triplica reinternación con relación a los que tienen niveles normales HIPONATREMIA, es factor predictivo independiente BPN, con valor predictivo (+) del 70 – 95% con valor predictivo (-) del >90% BPN aumentado = >450 en <50 años y >900 en >50 años sensibilidad: 85-97% ↓FE, DM, anemia, arritmias especificidad: 84-92% OPTIMIZAR EL TRATAMIENTO ES OBTENER EL MÁXIMO BENEFICIO SIN EFECTOS INDESEABLES MANEJO DE LA INSUFICIENCIA CARDÍACA Factores de riesgo Estatinas Antihipertensivos Injuria miocárdica Revascularización Trombolíticos Disfunción ventricular Insufic. Cardíaca Antiplaquetarios IECA BB Muerte Antialdosterónicos Resincronización Transplante MANEJO DE LA INSUFICIENCIA CARDÍACA establecer el dx ecocardiografía Ecocardiografía control de volumen diuréticos retrazar la progresión de la enf. IECA BB antialdosterónicos ?Digoxina Resincronización tx. síntomas residuales EVALUACIÓN Y MANEJO DE LA INSUFICIENCIA CARDÍACA CRÓNICA DROGAS QUE EMPEORAN LA INSUF. CARDÍACA Antiinflamatorios: AINES, corticoides Medic. Card.vasculares: BB, BCa Antidiabéticos: metformina, tiazolidinas M. hematológicos: cilostazol, anagrelide M. psicosomáticos/neurológicos:amfetaminas, carbamacepina Misceláneos: B2 agonistas, itraconazol GUÍAS EN EL MANEJO DE LA INS. CARDÍACA AGUDA •Mejorar la sintomatología •Optimizar el volumen •Identificar la etiología •Optimizar el tratamiento crónico •Identificar factores precipitantes •Minimizar efectos colaterales •Identificar factores que se benefician con revascularización •Educar al paciene en su propio control •Iniciar un programa de manejo de la enfermedad F.Cardiovasculares: isquemia o infarto hipertensión no controlda valvulopatía no reconocida empeoramiento de la insuf. mitral FACTORES QUE POTENCIALMENTE EMPEORAN LA INSUFIC. CARDÍACA FA de reciente comienzo o descontrolada taquicardia importante TEP F.Sistémicos: medicación inapropiada infección agregada anemia DM descontrolada disfunción tiroidea trastornos electrolíticos embarazo próstata F. Relacionados: medicación mal administrada al paciente indiscreción alimentaria alcohol abuso de sal