ERISIPELA Etiología: Streptococcus beta hemolítico grupo A
Anuncio

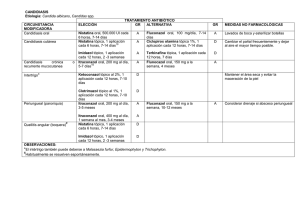
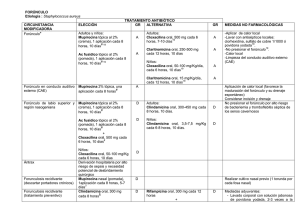
ERISIPELA Etiología: Streptococcus beta hemolítico grupo A (Streptococcus pyogenes), y más raramente, estreptococos de los grupos B, C y G. Excepcionalmente, Staphylococcus aureus. TRATAMIENTO ANTIBIÓTICO CIRCUNSTANCIA ELECCIÓN GR ALTERNATIVA GR MEDIDAS NO FARMACOLÓGICAS MODIFICADORA A Clindamicina oral, 300 mg cada 8 Penicilina V oral, 500-1000 mg D • Inmovilización y elevación de miembro Erisipela en adultos* # # afecto17. horas, 5-10 días 11,26 cada 6-8 horas, 5-10 días 11,26 • Beber abundantes líquidos y mantener A bien hidratada la piel. Penicilina procaína im, • Compresas húmedas con sulfato de zinc 1.200.000 cada 24 horas, 5-10 o de cobre al 1/1000. días# 11 Erisipela en niños* Penicilina V oral,25-50 D D Clindamicina oral 3,5-7,5 mg/Kg # mg/Kg/día, cada 6-8 horas, 5cada 6-8 horas, 5-10 días 11,26 # 11,26 10 días Prevención de recurrencias en Penicilina V oral, 1 g cada 12 B Duración adecuada de los ciclos de pacientes con episodios horas, indefinido17 tratamiento antibiótico oral. frecuentes Modificación y/o tratamiento de los Penicilina G benzatina im, 1,2 D factores predisponentes: MU cada mes 11,26 - Linfedema: Elevación periódica de miembros inferiores; medias de compresión elástica; masajes de drenaje linfático y tratamiento de la causa. - Tratamiento de intertrigo interdigital crónico. - Tratamiento de las úlceras crónicas. - Obesidad. OBSERVACIONES: *Infección de piel superficial circunscrita con participación vasos linfáticos. Placa edematosa rojo brillante con aspecto de piel de naranja, dolorosa y caliente al tacto, sobreelevada y con un borde que delimita piel sana. Se acompaña de fiebre. La localización más frecuente son los miembros inferiores y la cara. Se da sobre todo en ancianos, lactantes y niños pequeños. Son frecuentes las recurrencias (20% pacientes). A veces no se puede distinguir de la celulitis estafilocócica. Cuando diagnostico diferencial no está claro, se deberán usar antibióticos frente a S.aureus. Factores predisponentes: linfedema crónico, soluciones de continuidad cutánea (intertrigo interdigital crónico, úlceras crónicas, traumatismos locales), obesidad y episodio previo de erisipela. La diabetes no parecer constituir, per se, un factor de riesgo. # En los casos no complicados, 5 días de tratamiento son tan eficaces como 10 días17, 21. En los casos complicados, mantener el tratamiento durante 14-21 días o hasta la resolución del proceso. CRITERIOS DE DERIVACIÓN: Erisipela rápidamente progresiva o con criterios de gravedad, pacientes con riesgo de enfermedad grave, edades extremas de la vida (menores de 1 año, ancianos), no respuesta al tratamiento antibiótico oral, formas recurrentes. BIBLIOGRAFÍA GENERAL 1. Ariza J et al. Infecciones de la piel y partes blandas. In: Aguado JM et al editor. Protocolos clínicos en las enfermedades infecciosas. Madrid: 2007. p. 267-74. 2. Cañada Merino JL et al. Guía de buena práctica clínica en tratamiento http://www.comtf.es/doc/Guias%20OMC%202008/GBPC%20TTO%20ANTIMICROBIANO.pdf. antimicrobiano en la comunidad. 2006. p.51-54. Disponible en URL. 3. Cercenado E et al. Procedimientos en Microbiología Clínica. Recomendaciones de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica. Recogida, transporte y procesamiento general de las muestras en el laboratorio de microbiología. 2003 4. García Rodríguez JA et al. Guía de tratamiento de las infecciones de piel y tejidos blandos. Rev Esp Quimioterap 2006; Vol. 19 (Nº4): 378-394. 5. Dhar AD. Cutaneous Abscess: Bacterial Skin Infections (oct 2007). In: Merck Manual Professional. Disponible en URL: http://www.merck.com/. 6. Dennos L et al. Practice Guidelines for the diagnosis and managment of skin and sofá-tissue infecctions CID 2005: 41 (15 November) 1373-1406 7. Dermatologic manifestations. National Guideline Clearinghouse. Disponible en URL:http://www.guideline.gov/summary/pdf.aspx?doc_id=5972&stat=1&string=pyoderma. 8. Fariñas MC et al. Tratamiento de las infecciones de piel y tejidos blandos. En: García Rodríguez JA (editor). Antimiocrobianos en medicina, 2ª ed. Barcelona: Sociedad Española de Quimioterapia, 2006. p. 477-84. 9. García-García JA et al. Prevalencia y factores asociados a la colonización por Staphylococcus aureus resistente a meticilina en centros de larga estancia en el sur de España. Enferm infecc Microbiol Clín. 2011 10. Gilbert DN et al, editors. The Sanford Guide to Antimicrobial Therapy. 39th ed. Sperryville: Antimicrobial Therapy, 2009. p. 48- 11. Gorbach SL. IDCP guidelines: Superficial skin and soft tissue infections: Part I. Infectious Diseases in Clinical Practice. 1996; 5(9): 521-7. 12. Guía Terapeútica antimicrobiana. MENSA, 2010. 13. Handbook of antimicrobial therapy. 18th ed. New Rochelle: The Medical Letter, 2008. p.37-39. 14. May AK et al.Treatment of complicated skin and soft tissue infections. Surg.Infect.(Larchmt.). 2009;10(5): 467-99 15. Ni Riain U. Guide to the management of bacterial skin infections. Prescriber 2008; 19(23-24): 28-37. 16. National Guideline Clearinghouse, Practice Guideline for de Diagnosis and Management of Skin and Soft-Tissue Infections CID 2005 17. Salgado Ordoñez F et al. y Sociedad Andaluza de Enfermedades Infecciosas (SAEI).Infecciones de piel y partes blandas. Med Clin(Barc).2009;133 (14):552–564. 18. Sellarés E et al. Infecciones cutáneas bacterianas. En: Baselga Torres E et al. Protocolos diagnósticos y terapéuticos en dermatología pediátrica (Volumen 1). Barcelona: Esmon Publicidad, S.A., 2001. p. 41-47. 19. Sociedad Española de Medicina Familiar y Comunitaria. Guía Terapéutica en atención primaria basada en la selección razonada de medicamentos. 4ª edición. Barcelona: SEMFYC; 2010. 20. Sociedad Española de Quimioterapia. Guía de tratamiento de las infecciones de piel y tejidos blandos. Rev Esp Quimioterap 2006; 19(4): 378-94. 21. Stevens DL et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections. Clin Infect Dis 2005; 41(10): 1373-1406. 22. Stevens DL et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections [erratum]. Clin Infect Dis 2005; 41(10): 1373-1406. 23. Stevens DL. Infecciones de piel, músculo y partes blandas. En: Fauci AS et al, editores. Harrison Principios de Medicina Interna. 17ª ed. Madrid: McGraw-Hill, 2008. p. 802. 24. Stulberg DL et al. Common Bacterial Skin Infections. Am Fam Phys 2002; 66(1): 119-124. 25. Tacconelli E. Methicillin-resistat Staphylococcus aureus: source control and surveillance organization. Clin Microbiol Infect. 2009;15:31-8. 26. Treatment guide for skin and soft tissue infections. Spanish Chemotherapy Society, Spanish Internal Medicine Society, Spanish Association of Surgeons. Rev Esp.Quimioter. 2006; 19(4): 378-94. 27. Una N et al. Guide to the management of bacterial skin infections, Drug review. Prescriber, Diciembre 2008. ERISIPELA 34. Dhar AD. Erysipelas: Bacterial Skin Infections (oct 2007). In: Merck Manual Professional. Disponible en URL: http://www.merck.com/. 35. Díaz Martínez E. Erisipela. En: Louro González A, coordinador et al. Guías para la consulta de atención primaria. 3ª ed. Betanzos: Casitérides, 2008. p. 165-166. 36. Erysipelas – Acute (Diseasedex™). In: Klasko RK, editor. Drugdex® System. Micromedex, Greenwood Village, Colorado (Vol. 139. Edition expires [03/2009]).