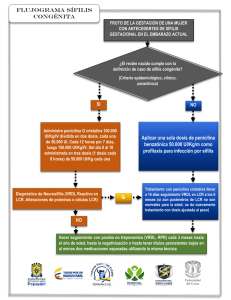
Aporte de los datos complementarios en la identificación de factores
Anuncio

Volumen 17 número 13 - Bogotá, D.C. - 15 de julio de 2012 Ministerio de Salud y Protección Social Dirección General de Salud Pública Instituto Nacional de Salud Subdirección de Vigilancia y Control en Salud Pública 90 Aporte de los datos complementarios en la identificación de factores de riesgo y protectores en sífilis congénita, Colombia, 2009 y 2010 ................................................................................... 162 Inf Quinc Epidemiol Nac 2012;17():- Beatriz Londoño Soto Ministra de Sv valud y Protección Social Lenis Enrique Urquijo Velásquez Dirección General en Salud Pública Juan Gonzalo López Casas Director General, Instituto Nacional de Salud Danik de los Ángeles Valera Antequera Subdiretora de Vigilancia y Control en Salud Pública Comité Editorial Oscar Eduardo Pacheco García Pilar Zambrano Sara García Maritza González Edición y corrección de estilo Máncel Martínez Ramos Diagramación Claudia P. Clavijo A. Subdirección de Vigilancia y Control en Salud Pública, INS Instituto Nacional de Salud Avenida calle 26 No. 51-20 Bogotá, D.C., Colombia 162 E l Informe Quincenal Epidemiológico Nacional, IQEN, es una publicación quincenal de la Dirección General de Salud Pública del Ministerio de la Protección Social y de la Subdirección de Vigilancia y Control en Salud Pública del Instituto Nacional de Salud. Los datos y análisis pueden estar sujetos a cambio. Las contribuciones no institucionales, enviadas por los autores para estudio de publicación, son de exclusiva responsabilidad de los mismos y todas deberán ceñirse a las normas éticas internacionales vigentes. Los editores del IQEN agradecen, de antemano, el envío de sus contribuciones al boletín a través de los epidemiólogos locales o de las direcciones distritales y departamentales de salud, al Grupo de Vigilancia en Salud Pública del Ministerio de la Protección Social, teléfonos 3305000, extensiones 1400, 1414 y fax 3305050, a la Subdirección de Vigilancia y Control en Salud Pública del Instituto Nacional de Salud, al teléfono 2207700, extensiones 1115, 1389, 1432, 1402, 1377, 1405, al Grupo de Epidemiología Aplicada extensiones 1382 ó 1486, fax, 2207700 extensión 1399. Cualquier información contenida en el boletín IQEN es del dominio público y puede ser citada o reproducida mencionando la fuente. Cita sugerida: Informe de implementación del evento bajo peso al nacer a término, periodos epidemiológicos del 1 al 3, Colombia, 2012, Inf Quinc Epidem Nac 2012;17(12):141-161. Inf Quinc Epidemiol Nac 2012;17():- Inf Quinc Epidemiol Nac 2012;17():- Aporte de los datos complementarios en la identificación de factores de riesgo y protectores en sífilis congénita, Colombia, 2009 y 2010 Heidy García 1 - Iván Pérez 2 1 Epidemióloga, Grupo de Análisis de Situación en Salud, Subdirección de Vigilancia y Control en Salud Pública. 2 Estadístico, Magister en Administración de Negocios, Residente Programa de Entrenamiento en Epidemiología Aplicada. Introducción La sífilis es una enfermedad sistémica causada por la espiroqueta Treponema pallidum. El periodo de incubación de la enfermedad es de 10 a 90 días y de tres semanas en promedio (1). La transmisión de T. pallidum de una mujer sifilítica al feto a través de la placenta puede producirse en cualquier momento del embarazo, pero las lesiones de la sífilis congénita se desarrollan por lo general pasado el cuarto mes de la gestación cuando el feto comienza a ser inmunocompetente. Esta cronología sugiere que la patogenia de la sífilis congénita depende más de la respuesta inmunitaria del hospedador que del efecto tóxico directo de T. pallidum. Se calcula que el riesgo de infección del feto a partir de una madre con sífilis precoz no tratada es de casi 75 a 95 % y que desciende alrededor de 35 % en las madres con sífilis de más de dos años de duración. El tratamiento adecuado de la mujer antes de la decimosexta semana de la gestación debe evitar el daño al feto y la terapia a la madre antes del tercer trimestre servirá para tratar de modo adecuado al producto infectado. Las infecciones maternas no tratadas pueden causar la pérdida fetal hasta en 40 % de los casos (con mayor frecuencia de mortinatos, que de abortos, porque las lesiones fetales son tardías), prematurez, muerte neonatal o sífilis congénita si el lactante sobrevive (2). “La sífilis congénita continua apareciendo tanto en países desarrollados como en vía de desarrollo, a pesar de la disponibilidad de intervenciones costo efectivas para detectar, tratar y monitorear esta infección prevenible. Aunque las estimaciones de la carga global de sífilis congénita y sífilis gestacional varían, los niveles son consistentemente altos” (3). Por el esfuerzo conjunto de varios países de trabajar para controlar la sífilis congénita y después de la identificación de las principales causas, se creó un marco general que pudiera ajustarse a los recursos y carga de la enfermedad en cada país. La Organización Mundial de la Salud (OMS) identificó cuatro pilares que forman la base del plan de acción propuesto: Pilar 1: Garantizar la abogacía y el compromiso político sostenido para una iniciativa de salud exitosa. Pilar 2: Aumentar el acceso y la calidad de los servicios de salud para la madre y el neonato. Pilar 3: Diagnosticar y tratar a todas las gestantes y a sus contactos. Pilar 4: Establecer vigilancia, monitoreo y sistemas de evaluación (3). 163 De acuerdo a estos cuatro pilares el plan estratégico para la eliminación de la transmisión materno infantil del VIH y la sífilis congénita, 2011 a 2015, incluye cuatro objetivos específicos destinados a eliminar la transmisión materno infantil del VIH y de la sífilis congénita: Objetivo específico 1: Aumentar la demanda inducida simultánea de las pruebas de VIH y sífilis en gestantes, en el control prenatal. Objetivo específico 2: Ampliar la cobertura de tratamiento de sífilis y profilaxis antirretroviral para VIH en las gestantes y mejorar la oportunidad y el grado de adecuación del tratamiento a la gestante, a su pareja y al recién nacido. Objetivo específico 3: Ampliar la cobertura de la notificación de casos de VIH y sífilis y mejorar la calidad del dato. Objetivo específico 4: Realizar seguimiento y evaluación de la implementación del plan estratégico para la eliminación de la transmisión materno infantil del VIH y de la sífilis congénita. La infección por sífilis ha sido reubicada en los últimos años entre los problemas de salud pública prioritarios en los países de América Latina y el Caribe, en conjunto con el problema de la transmisión materno infantil de VIH (4). 164 Con las metas propuestas en los Objetivos de Desarrollo del Milenio (ODM) el país se obliga, para 2015, a disminuir el número de casos de transmisión materno infantil del VIH a 2 % o menos. Si bien, no se contempla como meta directa la disminución de la transmisión materno infantil de la sífilis congénita, el Ministerio de Salud y Protección Social, se acoge a la propuesta de la Organización Panamericana de la Salud (OPS) para todos los países de América Latina, que contempla la integralidad de las acciones en la atención a las gestantes buscando la eliminación de la transmisión materno infantil del VIH y de la sífilis congénita, lo cual implica también la reducción de la incidencia de la sífilis congénita a 0,5 casos o menos, incluidos los mortinatos, por cada 1000 nacidos vivos (5). El análisis de un evento como la sífilis congénita implica la revisión de puntos clave como son la cobertura y calidad de la atención prenatal y el parto, factores estrechamente ligados a la salud materno infantil (5). Una adecuada atención prenatal reduce la morbilidad y la mortalidad materna y perinatal, al igual que los partos prematuros y el número de niños con bajo peso al nacer. Adicionalmente, permite identificar tempranamente factores de riesgo, haciendo posible establecer acciones preventivas y terapéuticas oportunas durante el embarazo, por lo que es preciso garantizar que los procesos de atención sean oportunos y de calidad (5). Actualmente y con los datos existentes, se sospecha la existencia de un apreciable subregistro y una subnotificación de casos de sífilis gestacional y sífilis congénita en la región de las Américas, en un porcentaje que se supone elevado pero se desconoce su real dimensión (4). Según la guía clínica para la eliminación de la transmisión materno infantil del VIH y de la sífilis congénita en América Latina y el Caribe, la sífilis sigue siendo un grave problema de salud pública, se calcula que cada año hay más de 12 millones de nuevas infecciones por Treponema pallidum, de las cuales más de dos millones se producen en mujeres embarazadas. Inf Quinc Epidemiol Nac 2012;17():- Inf Quinc Epidemiol Nac 2012;17():- América Latina y el Caribe tiene una tasa de sífilis materna más alta que cualquier otra región, estimada por la OMS entre 1997 y 2003 en 3,9 % (6). En Colombia, según el protocolo de vigilancia para sífilis congénita, la notificación de casos de sífilis congénita desde 1996 ha ido en aumento; sin embargo, aún se tiene subregistro y silencio epidemiológico en gran parte del territorio nacional. La incidencia de sífilis congénita varía ampliamente por regiones y departamentos; en la actualidad lejos de acercarnos al cumplimiento de la meta establecida de 0,5 por 1000 nacidos vivos (NV), la proporción de incidencia de la sífilis congénita ha pasado de 0,9 en 1998 a 2,89 casos por 1000 NV en 2010 y la razón de prevalencia para sífilis gestacional de 1,29 casos por 1000 NV en 2003, a 6,94 en 2010 (7). Teniendo en cuenta todo lo anterior, nuestro sistema de información de Vigilancia en Salud Pública (Sivigila), tiene como fuente esencial las fichas de notificación diligenciadas al interior de las UPGD, es así como dicha información debe ser utilizada como insumo primario en la caracterización de los diferentes eventos de interés en salud pública. El presente estudio tiene como objetivo informar y medir, mediante técnicas estadísticas de minería de datos y a través de la información recogida por el Sivigila, factores de riesgo y factores protectores para los casos de sífilis congénita notificados durante el 2010. Justificación Las Infecciones de Transmisión Sexual (ITS) se pueden considerar como uno de los grupos de enfermedades con un abordaje complejo; según la ENDS-2010 (Encuesta Nacional de Demografía y Salud-2010), el 17 % de las mujeres manifestó no conocer absolutamente nada sobre ITS diferentes al VIH/Sida, una cifra semejante a la obtenida por la ENDS 2005 que fue del 18 %. Los mayores niveles de desconocimiento se encuentran entre las mujeres más jóvenes y entre las de mayor edad; entre quienes nunca han tenido relaciones sexuales; residentes de la zona rural; personas con menores niveles de educación y con índice de riqueza más bajo. Otra situación preocupante evidenciada por la misma encuesta es la fuente de tratamiento, para el cuál de las mujeres que mencionaron haber tenido un problema relacionado con una ITS en los últimos 12 meses, el 77 % acudió para su tratamiento a un hospital, clínica o establecimiento de salud, el 6 % a un médico particular, 5 % a una farmacia o droguería (8). Frente a las diferencias por zonas, es importante mencionar las diferencias existentes entre las zonas urbanas y rurales, que para estas últimas, muchos de los partos ocurren en el domicilio, debido a las barreras geográficas, económicas y culturales y de oferta de servicios que interfieren en las posibilidades de acceso de la población a los servicios de salud (5). Las encuestas nacionales de demografía y salud muestran que en 1990 y 1995 la cobertura del control prenatal era de 83 %, en 2000 aumentó a 87 % y para 2005 se refiere una cobertura de 94 % (5). Es importante resaltar que el 83 % de las embarazadas (87 % urbano y 73 % rural) tuvo cuatro o más visitas de control prenatal; el 8 % entre dos2 y tres visitas y menos de 2 % una sola visita. El 6 % de las mujeres no tuvo ninguna visita, lo cual significa que un gran porcentaje de mujeres (94 %), ha estado en contacto con los servicios de salud por lo menos una vez durante su gestación. 165 El 71 % de las mujeres asistieron a la primera visita de control prenatal cuando tenían menos de cuatro meses de gestación, 17 % cuando tenían entre cuatro y cinco meses; cerca del 6 % tuvo su primer control después de los cinco meses. La mediana de meses de embarazo para la primera visita fue de tres meses (5). Aunque los factores de riesgo para sífilis congénita son bien conocidos, el Sivigila nos permite hacer la identificación de factores de riesgo maternos y de la atención en salud a la materna a partir de la cara de datos complementarios de sífilis gestacional, información que ha sido utilizada desde varios ámbitos para el seguimiento de los casos; y que por medio de la estadística analítica, que provee este estudio, sirve de insumo para la monitorización del cumplimiento de la normatividad en las gestantes por parte de los prestadores de salud, y el seguimiento desde la vigilancia epidemiológica de los eventos que afectan la salud sexual y reproductiva como factor fundamental para la toma de decisiones y dar una idea sobre el impacto directo en el aumento de la incidencia de sífilis congénita y no en su reducción como es lo esperado. Materiales y métodos: Estudio retrospectivo, analítico, de casos y controles; las fuentes de información son la base de sífilis congénita del 2010 y la base de sífilis gestacional de 2009 y 2010, obtenidas a partir de la notificación al Sivigila del Instituto Nacional de Salud. 166 Casos Menores notificados por sífilis congénita al Sivigila en el 2010, con madre notificada previamente como caso de sífilis gestacional (1113). Controles Madres notificadas por sífilis gestacional al Sivigila en el periodo 2009 a 2010, para las cuáles no se tiene registro de notificación del hijo como caso de sífilis congénita, en el sistema de vigilancia. Se escogieron seis controles por cada caso, alcanzando 6678 controles y 1113 casos, para el análisis. Procesamiento de la información Verificación de la concordancia: Se realizó la revisión de la concordancia de la información para sífilis gestacional en el 2009 y 2010, partiendo del hecho de que allí está contenida la información de los posibles factores de riesgo maternos para el 2010, algunas de las variables validadas son: Antecedentes de controles prenatales durante el embarazo, semana de inicio del control prenatal, tratamiento adecuado, entre otras. En el Sivigila 2008 la ficha de notificación era la misma para sífilis gestacional y para sífilis congénita. En la tabla 1, se muestran las variables de la cara de datos complementarios para los años 2009 y 2010 y en los años que se encontraban activas, en la columna recodificada se ubican aquellas variables que por diferencia en estructura para ambos años requirieron recodificación para unificar las opciones de respuesta para los dos años. Inf Quinc Epidemiol Nac 2012;17():- Inf Quinc Epidemiol Nac 2012;17():- Tabla 1. Variables de la cara de datos complementarios de sífilis, Colombia, 2009 y2010 Variable 2009 2010 Recodificada Estado al nacimiento X - - Historia previa de sífilis - X - Historia obstétrica - X - Otras ITS X X - Alergia a la penicilina X X - Desensibilización a la penicilina X - - Condición al momento del diagnóstico X X X Lugar de atención del parto X X X Control prenatal en embarazo actual X X - Número de controles prenatales - X - Edad gestacional al inicio del control prenatal X X - Edad gestacional de toma de serología X X - Resultado de serología X X X Resultado de serología (dils) X X X Prueba treponémica confirmatoria X X X Resultado de prueba treponémica X X - Se administró tratamiento a la madre X X - Modalidad de tratamiento X X - Semana gestacional de inicio X X - Motivo de no tratamiento - X - Medicamento administrado X X X Cuál medicamento - X - Esquema completo X - - Nivel de complejidad de la institución tratante - X - Clasificación final de sífilis - X - Diagnóstico de contactos X X X Tratamiento de contactos X X X Fuente: Sivigila 2008 a 2010 167 Tabla 2. Recodificación de variables de interés para el análisis, Colombia, 2009 a 2010 Variable recodificada Cambios en la codificación Otras ITS La opción “otro” del 2010 se recodificó con el número 5, la opción “ninguna” quedó codificada con el número 3 para los dos años. Condición al momento del diagnóstico Se recodificaron las opciones 2, 3 y 4, para quedar en el siguiente orden para el análisis: 2 “puerperio”, 3 “postaborto” y 4 “parto”. Lugar de atención del parto Se codificó la opción “no aplica” del 2009 con el número 4. Medicamento administrado Variable de respuesta abierta durante el 2009, se revisaron los valores y en 2010 se codificaron como 1, 2 y 3. Diagnóstico de contactos La opción 0 “No aplica” sólo está para casos del 2009. Tratamiento de contactos La opción 0 “No aplica” sólo está para casos del 2009. Fuente: Sivigila 2008-2010 Búsqueda y verificación de casos en la base de sífilis gestacional: 168 Como segundo paso se cruzó la información de las madres de los menores notificados como casos de sífilis congénita en la base de sífilis gestacional, se ubicaron en la base de sífilis congénita aquellos casos notificados como “hijo de” y con base en esto se hicieron los cruces a través de las llaves por nombre, número de identificación y teléfono, como último paso se revisó uno a uno los casos de sífilis congénita que coincidieron, generando así la muestra de 1113 casos. Análisis descriptivo de las variables de interés: Se realizó la distribución de frecuencias de las variables de la cara de datos básicos; en la ficha, la cara de datos básicos contiene la información demográfica de las unidades de análisis (madres con sífilis gestacional), algunas de las variables analizadas fueron área de residencia, pertenencia étnica, condición final, tipo de régimen, grupo poblacional, entre otras. Analisis bivariado de la información: Se estudió la asociación de la variable de interés (hijo con sífilis) y las variables independientes (posibles factores de riesgo y protectores) mediante Odds ratios (OR) ajustados por MantelHaenszel y se calcularon intervalos de confianza del 95 % (Valor p< 0,05) para medir la fuerza de asociación. Análisis multivariado, Modelo de regresión logístico binario: Se desarrolló modelo de regresión logística binaria, buscando cuantificar los factores de riesgo significativos con la sífilis congénita, eliminando los posibles factores de confusión presentes en el análisis de asociación par. Para el análisis y el procesamiento de los datos se utilizaron los programas, Sivigila 2009 y 2010, Microsoft Excel ® versión 2007 y Statistical Package for the Social Sciences (SPSS) ® versión 18. Inf Quinc Epidemiol Nac 2012;17():- Inf Quinc Epidemiol Nac 2012;17():- Resultados Tomando como referencia la diferencia en las proporciones entre hijo con sífilis (n=1113) e hijo sin sífilis (n=6678), se encuentran mayores participaciones de casos de hijo con sífilis en algunas de las variables socio demográficas asociadas a las madres. Dentro de los resultados descriptivos de relevancia se encuentra que en Cabecera municipal, para el grupo de Hijo con sífilis hay un 78,6 % de los casos, pertenencia étnica “otros” (80,3 %) y régimen subsidiado de seguridad social un 53,5 % para este grupo, en cuanto al régimen de afiliación se observa como para los dos grupos el mayor porcentaje pertenece al régimen subsidiado (Figura 1). Figura 1. Distribución de casos por régimen de seguridad social en los dos grupos de interés, Colombia, 2009 y 2010 169 Fuente: Sivigila 2008-2010 El mayor porcentaje de casos de sífilis congénita se presentó en gestantes entre los 20 a 24 años (31,9 %), (Figura 2). Figura 2. Distribución de casos por grupo de edad en los dos grupos de interés, Colombia, 2009 y 2010 Fuente: Sivigila 2008-2010 En medidas de tendencia central de algunas variables de la cara de datos complementarios para los casos de hijo con sífilis vemos que la mediana del número de controles prenatales, se encuentran en el mínimo según la guía clínica para la eliminación de la transmisión materno infantil de la Sífilis congénita (cuatro controles prenatales); sin embargo, la mediana de la edad gestacional de inicio de control prenatal encontrada fue de 20 semanas. Tabla 3. Comportamiento de la media en variables de datos complementarios de interés para el análisis, Colombia, 2009 y 2010 Número de controles prenatales Semana gestacional de inicio de tratamiento Edad gestacional de inicio del control prenatal Edad gestacional de toma de serología Válidos 316 504 768 900 Perdidos 797 609 345 213 ¿Hijo con sífilis? N Media Sí 4,33 29,49 21,18 22,45 Mediana 4 34 20 22 Mínimo 0 1 2 1 Máximo Percentiles 34 42 42 42 25 2 21 12 12 50 4 34 20 22 75 6 38 30 35 170 Fuente: Sivigila Análisis inferencial (Pruebas de diferencia de proporciones): Se juzgaron las hipótesis para la diferencia de proporciones en dos poblaciones (Hijo con sífilis e Hijo sin sífilis) para las variables contempladas a partir del análisis descriptivo y algunas otras consideradas como potenciales factores de riesgo a partir del criterio clínico de la enfermedad, encontrando significancia estadística en algunas de ellas (tabla 4): Tabla 4. Variables analizadas como posibles factores de riesgo para sífilis congénica y valores p, Colombia, 2009 y 2010 Variable analizada Régimen de afiliación Inf Quinc Epidemiol Nac 2012;17():- Descripción Valor p Contributivo 0,000 Subsidiado 0,577 Excepción 0,657 Especial 0,315 No afiliado 0,000 Inf Quinc Epidemiol Nac 2012;17():- Pertenencia étnica Indígena 0,841 ROM 1 Raizal 1 Palenquero 0,000 Negro 0,013 Otros 0,017 Historia previa de sífilis Otras ITS 0,026 VIH 0,396 Hepatitis B < 0,000001 Ninguno < 0,000001 Otros < 0,000001 Alergia a la penicilina Condición al momento del diagnóstico 0,000 Embarazo < 0,000001 Puerperio 0,540 Postaborto 0,001 Parto < 0,000001 Control prenatal en embarazo actual < 0,000001 Administración de tratamiento a la madre 0,003 Medicamento administrado Penicilina cristalina 0,001 Penicilina benzatínica 0,503 Otro 0,001 Diagnóstico de contactos Grupos de edad 0,207 15-19 años 0,000 30-34 años 0,000 Las demás edades no mostraron significancia Modalidad de tratamiento Ambulatorio <0.000001 Hospitalizado <0.000001 Número de controles prenatales <0.000001 Edad gestacional de toma de serología <0.000001 Fuente: Sivigila El análisis anterior permite evidenciar cuales variables o factores son objeto de juzgamiento a través de la hipótesis de independencia, por tal motivo, se calculó la fuerza de asociación (OR) entre las categorías o niveles de respuesta de cada variable y la variable de interés del estudio (Hijo con sífilis), encontrando los siguientes resultados, (tabla 5): 171 Tabla 5. Resultado de tablas de contingencia para identificación de factores de riesgo para sífilis congénita, Colombia, 2009 y 2010 Variable 172 OR IC 95 % Régimen contributivo 0,745 0,636-0,872 Régimen no afiliado (población pobre no asegurada) 1,288 1,147-1,447 Antecedente de VIH 1,169 0,83-1,647 Antecedente de hepatitis B 0,735 0,605-0,894 Alergia a la penicilina 0,657 0,516-0,836 Diagnóstico de contactos 0,923 0,812-1,050 Condición de embarazo al momento del diagnóstico 0,425 0,380-0,475 Puerperio al momento del diagnóstico 1,213 1,006-1,463 Postaborto al momento del diagnóstico 0,244 0,093-0,641 Parto al momento del diagnóstico 4,622 4,143-5,156 Lugar de atención del parto-hospital 6,27 5,358-7,337 Lugar de atención del parto-domicilio 1,827 1,292-2,575 Control prenatal en embarazo actual 0,565 0,503-0,634 Administración de tratamiento a la madre 1,294 1,085-1,541 Modalidad de tratamiento ambulatorio 0,523 0,465-0,587 Modalidad de tratamiento hospitalario 1,916 1,704-2,154 Medicamento administrado-penicilina cristalina 1,325 1,099-1,598 Medicamento administrado-penicilina benzatínica 1,013 0,855-1,200 I nivel de institución tratante 0,302 0,254-0,360 II nivel de institución tratante 2,031 1,737-2,374 III nivel de institución tratante 2,25 1,902-2,662 1,751 1,175-2,610 IV nivel de institución tratante Fuente: Sivigila Al realizar este análisis, las variables: régimen no afiliado, condición de puerperio al momento del diagnóstico, condición de parto al momento del diagnóstico, lugar de atención hospital, lugar de atención domicilio, control prenatal en embarazo actual, administración de tratamiento a la madre, modalidad de tratamiento hospitalario, medicamento administrado penicilina cristalina, y II, III y IV nivel de la institución tratante, resultan ser factores significativos estadísticamente al 95 % (Valor p < 0,05). Matriz de correlación: Se estableció el coeficiente de correlación de Pearson entre las variables: edad gestacional de inicio del control prenatal, edad gestacional de toma de la serología y semana de gestación de inicio de tratamiento, variables que entre sí no deberían tener grandes diferencias si se diera cumplimiento a la guía de atención de sífilis congénita, en la cual se obliga a realizar la prueba serológica no treponémica (RPR o VDRL) en la primera consulta de atención prenatal o en el tercer trimestre si existen factores de riesgo, así como iniciar tratamiento de manera inmediata después de obtener el resultado de la prueba presuntiva. Inf Quinc Epidemiol Nac 2012;17():- Inf Quinc Epidemiol Nac 2012;17():- Existe correlación significativa entre las tres variables (Valor p < 0,001); sin embargo, no es fuerte, pues ninguna supera el 0,7 (9), la correlación más alta se encontró entre las variables edad gestacional de inicio del control prenatal y semana gestacional de inicio del tratamiento (0,689); por otra parte, la correlación más baja se encuentra entre las variables edad gestacional de inicio del control prenatal y edad gestacional de inicio de la serología (0,588), (tabla 6): Tabla 6. Análisis de la relación de los atributos de cumplimiento de la guía de atención medidos a través de la ficha de datos complementarios de sífilis congénita, Colombia, 2009 y 2010 Variables Edad gestacional de inicio del control prenatal Medidas Edad gestacional de toma de serología Semana gestacional de inicio de tratamiento Edad gestacional de inicio del control prenatal Coef. Correlación 1 0,588** 0,689** Valor p (2-tailed) - < 0,0001 < 0,0001 6189 6071 4268 Edad gestacional de toma de serología Coef. de correlación 0,588** 1 0,672** Valor p (2-tailed) < 0,0001 - < 0,0001 6071 6496 4544 Coef. de correlación 0,689** 0,672** 1 Valor p (2-tailed) < 0,0001 < 0,0001 - 4268 4544 4622 N N Semana gestacional de inicio de tratamiento N Fuente: Sivigila Modelo de regresión logística multivariado Con el objeto de producir estimaciones ajustadas de los OR, por cualquiera de las variables independientes estudiadas que pueden causar confusión, se estimó un modelo de regresión logística multivariado, el modelo paso a paso (stepwise) de Spss en el modulo de regresión, arrojó los siguientes resultados: Resultado Global del modelo La prueba Ji al cuadrado de la siguiente tabla indica que la regresión logística multivariada es significativa con un 95 % de confianza. A pesar que el resumen del modelo manifiesta un pseudo R cuadrado muy bajo (R2 = 0,15) (tabla 7), para modelos de causalidad ajustados en el área de la salud (10), es difícil encontrar medidas muy altas dada la naturaleza del fenómeno a explicar, estos resultados son aceptables para cumplir con los objetivos del presente trabajo. 173 Tabla 7. Resumen del modelo de regresión logística multivariado para sífilis congénita, Colombia, 2009 y 2010 Prueba global sobre los coeficientes Paso Ji Cuadrado gl Valor p 437,546 21 < 0,001 Bloque 437,546 21 < 0,001 Modelo 437,546 21 < 0,001 Resumen del modelo Paso -2 Log likelihood Cox & Snell R Square Nagelkerke R Square 1 3591,177 0,08 0,15 Fuente: Sivigila El modelo de regresión logística multivariado, sugiere diez factores de riesgo que se asocian significativamente con los casos de sífilis congénita. Tabla 8. Factores de riesgo según modelo de regresión logística para sífilis congénita, Colombia, 2009 y 2010 174 Variables en el ecuación B Wald Otras infecciones de transmisión sexual 169,3 Valor p IC 95 % para OR OR Inferior Superior <0,001 VIH 0,723 6,244 0,013 2,062 1,169 3,636 Hepatitis B 0,059 0,138 0,710 1,060 0,779 1,443 Otras ITS 1,276 159,79 <0,001 3,581 2,939 4,365 Condición momento del diagnóstico (Después del embarazo) 1,028 72,539 <0,001 2,795 2,206 3,540 Edad gestacional al inicio del control prenatal - 33,854 <0,001 - - - Entre 8 y 18 semanas 0,438 5,978 0,015 1,549 1,091 2,200 Más de 18 semanas 0,851 22,703 <0,001 2,342 1,650 3,323 Modalidad del tratamiento (Hospitalario) 0,391 12,422 0,000 1,478 1,189 1,836 - 50,475 <0,001 - - - 0,928 15,704 0,000 2,530 1,599 4,003 Medicamento administrado por semana gestacional al inicio del tratamiento Penicilina cristalina administrada entre semanas 11 y 33 Inf Quinc Epidemiol Nac 2012;17():- Inf Quinc Epidemiol Nac 2012;17():- Penicilina cristalina administrada después de la semana 33 1,038 13,465 0,000 2,823 1,622 4,914 Penicilina benzatínica administrada entre semanas 11 y 33 0,564 11,991 0,001 1,757 1,277 2,417 Penicilina benzatínica administrada después de la semana 33 1,294 44,440 <0,001 3,646 2,493 5,333 331,458 <0,001 Fuente: Sivigila 0,024 - - Constante -3,732 Discusión -. De acuerdo a los hallazgos del modelo, el aumento del riesgo para hijo con sífilis en las gestantes con infección por VIH, ya ha sido documentado en artículos como el de Muñoz R. y otros, el cuál evidencian el curso más agresivo de la sífilis en los pacientes con coinfección VIH, así como una mayor prevalencia de fracasos terapéuticos (11). -.Si el diagnóstico de sífilis se realiza después del embarazo, el aumento del riesgo de sífilis congénita es esperado, pues según la guía de atención de sífilis congénita, es oportuno iniciar el control prenatal antes del primer trimestre de embarazo (semana 12) y realizar la prueba serológica no treponémica (RPR o VDRL) en ésta primera consulta (12). -.Es coincidente el riesgo presente a través de la variable semana de inicio de control prenatal, mostrando relación con el aumento de riesgo descrito en la literatura, el inició tardío de controles prenatales, según la guía clínica para la eliminación de la transmisión materno infantil del VIH y de la sífilis congénita en América Latina y el Caribe. “La atención prenatal debe asegurar la atención precoz (primera consulta antes de la semana 12 de embarazo), periódica (4 a 5 visitas), completa (que se realicen los controles esenciales), integral y que promueva la inclusión de la pareja sexual de forma regular en las consultas” (6). -.Al analizar la mediana calculada en el grupo de las madres (hijo con sífilis) se encontró que se encuentran en el rango mínimo de número de controles que fue de cuatro; sin embargo, la mediana encontrada para la edad gestacional de inicio de control prenatal fue de 20 semanas, generando un riesgo mayor por el retraso en el diagnóstico y el tratamiento. Según éste estudio, siempre que el inicio del control prenatal sea antes de la novena semana de gestación, no se evidencia riesgo de sífilis congénita, a partir de la novena semana, el riesgo aumenta significativamente por el retraso en la detección, diagnóstico e inicio de tratamiento. El mayor riesgo en los casos tratados hospitalariamente, se puede atribuir al inició tardío del tratamiento. -.En el análisis bivariado se mostró como factor de riesgo la administración de tratamiento a la madre, resultado que no es lógico, pues se esperaría que la condición de recibir tratamiento se presentara como un factor protector, el resultado puede estar sesgado por la falta de información acerca de administración de tratamiento completo; sin embargo, se decidió analizar el contexto de semana de gestación de inicio de tratamiento. -.Al ejecutar la regresión logística se evidenció una mayor correlación entre las variables tipo de medicamento administrado y semana de inicio de tratamiento que en el cruce entre la administración y la semana de inicio de tratamiento.Los resultados muestran cómoaumenta el riesgo de sífilis congénita a medida que aumenta la semana de inicio de tratamiento, el riesgo es similar para la administración de penicilina cristalina y penicilina benzatínica. Estos 175 resultados llaman la atención, dado que según protocolo, antes de la semana de gestación 34 se debe administrar penicilina benzatínica y después de la semana 34 se debe administra penicilina cristalina; los hallazgos del presente trabajo pueden evidenciar fallas en el manejo farmacológico de los casos de sífilis gestacional. -. Hay un hecho de particular interés, y es que los factores relacionados con los contactos (diagnóstico y tratamiento) no presentan niveles de significancia estadística para la asociación con el evento, aunque éstas variables se han recogido durante el periodo de análisis de la gestante, el mecanismo de recolección de información puede estar generando sesgo, pues no se puede desconocer la relación que siempre ha existido entre el diagnóstico y el tratamiento de los contactos y la sífilis congénita. -. Las variables: régimen no afiliado, condición de puerperio al momento del diagnóstico, condición de parto al momento del diagnóstico, lugar de atención, administración de tratamiento a la madre, modalidad de tratamiento hospitalario, y nivel de la institución tratante, son factores de riesgo significativos esperados para el evento de análisis. Los partos atendidos en hospital representan según estos resultados seis veces más riesgo que los partos domiciliarios para hijo con sífilis congénita por su acceso al diagnóstico; sin embargo, la prueba de diferencia de proporciones no muestra significanciaentre procedencia rural disperso y la variable de interés (hijo con sífilis) prueba realizada por la mayor tendencia de atención de partos domiciliarios en estas áreas. - .El medicamento administrado “penicilina cristalina”, resultó ser factor de riesgo tanto en el análisis bivariado como en el modelo de regresión logística para el cual se realizó el cruce con edad gestacional de inicio de tratamiento, buscando una mejor interpretación de éstos como factores de riesgo de sífilis congénita. 176 - .En cuanto a los factores protectores, régimen contributivo, condición de embarazo al momento del diagnóstico, control prenatal en embarazo actual, modalidad de tratamiento ambulatorio y I nivel de institución tratante, resultan concordantes desde lo esperado para el evento en estudio; los otros tres posibles factores protectores: antecedente de hepatitis B, alergia a la penicilina y posparto al momento del diagnóstico no serían factores protectores lógicos para el evento en estudio, estas variables fueron estudiadas con el modelo de regresión logística, buscando eliminar esa posible confusión de otras covariables que no hacen lógica la lectura de los resultados, las cuales en efecto resultaron ser no significativas. -.Los datos utilizados para este estudio provienen del Sivigila, por lo tanto, se generan ciertas limitaciones, la primera es el error sistemático debido al proceso de depuración manual realizada por el referente nacional; sin embargo, se hace buscando garantizar la mayor consistencia de la información; la segunda es la falta de sensibilidad en la ficha, ya que la información proviene del diligenciamiento por parte de los médicos de las Unidades Primarias Generadoras de Datos, los cuales por evidencia aún no probada, representan importantes sesgos de diligenciamiento. Finalmente sólo el 63 % de las variables de la cara de datos complementarios estaba disponible para los dos años analizados. -.Aún con la dificultad de los datos, se cumplió con el objetivo del estudio y se midieron con base en la evidencia algunos de los factores de riesgo y protectores para la sífilis congénita en Colombia. Inf Quinc Epidemiol Nac 2012;17():- Inf Quinc Epidemiol Nac 2012;17():- Conclusiones Con base en los factores que resultan significativos a través del modelo multivariado se evidencia lo siguiente: -.El diagnóstico previo de VIH en la gestante es un factor de riesgo; por cada niño con sífilis nacido de una madre sin diagnóstico previo de VIH, nacen aproximadamente dos niños con sífilis de madres diagnosticadas previamente con VIH. -. El diagnóstico previo de otras ITS en la gestante también se manifiesta como factor de riesgo significativo para sífilis congénita; los resultados indican que por cada cinco niños con sífilis con madres sin diagnóstico previos de otras ITS, nacen aproximadamente 18 niños con sífilis con madres diagnosticadas previamente con otras ITS. -.El diagnóstico de sífilis en la gestante después del embarazo (puerperio, parto, postaborto) representa alto riesgo de sífilis congénita; por cada cinco casos de sífilis congénita de gestantes diagnosticadas con sífilis durante el embarazo, se tiene 14 casos de sífilis congénita de gestantes diagnosticadas después del embarazo. -. El inicio de control prenatal tardío representa también riesgo para sífilis congénita; una gestante que inicia su control prenatal a más tardar en la octava semana de gestación no representa riesgo alguno de sífilis congénita; sin embargo, por cada dos casos de sífilis congénita nacidos de gestantes que iniciaron su control prenatal antes de la novena semana, se presentan aproximadamente tres casos de sífilis congénita nacidos de gestantes que iniciaron su control prenatal entre la novena y la décimo octava semana de gestación. Por otra parte, si la gestante inicia su control prenatal después de la décimo octava semana aumenta el riesgo de sífilis congénita en un 134 %, es decir; por cada tres casos de sífilis congénita nacidos de gestantes que iniciaron su control prenatal antes de la novena semana, se presentan aproximadamente siete casos de sífilis congénita nacidos de madres que iniciaron su control prenatal después de la décimo octava semana de gestación. -. El tratamiento hospitalario, comparado con el tratamiento ambulatorio aumenta en un 48 % el riesgo de llegar a un caso de sífilis congénita (OR = 1,48); según el resultado del presente análisis, por cada dos casos de sífilis congénita nacidos de gestantes con tratamiento ambulatorio, se presentan tres casos de sífilis congénita nacidos de gestantes tratadas hospitalariamente. -.El momento de tratamiento de la gestante representa riesgo significativo de sífilis congénita; el tipo de medicamento representa riesgo diferenciado (penicilina cristalina benzatínica), así; si se administró antes de la décimo primera semana de gestación no representa riesgo alguno de sífilis congénita, sin embargo: Por cada dos casos de sífilis congénita nacidos de gestantes a las cuales les administraron penicilina cristalina antes de la décimo primera semana; se presentan cinco casos de sífilis congénita nacidos de gestantes a las cuales les administraron penicilina cristalina entre las semanas de gestación 11 y 33. Por otra parte, por cada cinco casos de sífilis congénita nacidos de gestantes a las cuales les administraron penicilina cristalina antes de la décimo primera semana; se presentan 14 casos de sífilis congénita nacidos de gestantes a las cuales les administraron penicilina cristalina después de la semana 33. Por cada cinco casos de sífilis congénita nacidos de gestantes a las cuales les administraron penicilina benzatínica antes de la décimo primera semana; se presentan nueve casos de sífilis congénita nacidos de gestantes a las cuales les administraron penicilina benzatínica entre las semanas 11 y 33. Por otra parte, por cada cinco casos de sífilis congénita nacidos de gestantes a las cuales les administraron penicilina benzatínica antes de la dzzecimo primera semana; se presentan 18 casos de sífilis congénita nacidos de gestantes a las cuales les administraron penicilina benzatínica después de la semana de gestación 33. 177 Recomendaciones -.El Sivigila es una valiosa fuente de información para la caracterización epidemiológica de los eventos de interés en salud pública, por lo tanto, para la realización de futuros estudios se recomienda la validación la estandarización de las variables de interés y su uso en el comportamiento y seguimiento histórico, pues la inclusión o el retiro de atributos no permite que se realice el análisis de manera retrospectiva. - .El 90 % de los factores que atribuyen riesgo de sífilis congénita según el análisis de regresión logística, están relacionados con el grupo de determinantes intermediarios según la propuesta conceptual de la comisión de determinantes sociales de la salud (aseguramiento, acceso y calidad), que es el conjunto de factores que más pueden incidir para la reducción de casos de sífilis congénita (13). - .Dentro de la cara de datos complementarios se recomienda incluir atributos que permitan medir factores y conductas de riesgo individual en las gestantes que llegan a casos confirmados de sífilis congénita, con el fin de reforzar las acciones de autocuidado desde las políticas de salud sexual y reproductiva. -. Recomendamos realizar investigaciones cualitativas que permitan identificar por qué continúan las conductas de riesgo y permitan generar campañas efectivas y de impacto para la disminución de casos de cualquier tipo de infecciones de transmisión sexual, así como plantear acciones efectivas desde los Planes de Intervenciones Colectivas (PIC). 178 - .A partir de las observaciones generales de éste estudio se plantea la realización de estudios en grupos poblacionales específicos, haciendo comparaciones entre departamentos u otros territorios de interés con el fin de hacer seguimiento desde la atención a la gestante y desde los programas de salud sexual y reproductiva, que impacten en la reducción de casos de diferentes ITS. -. Se debe continuar con el fortalecimiento al personal médico desde la academia, en la adecuada captura y recolección de la información de cada una de las características medidas a través de las caras de datos básicos y complementarios que ofrecen las fichas del Sivigila, que permiten generar acciones efectivas para el mejoramiento de las condiciones de salud de población. Conflicto de intereses Los autores no declaran ningún conflicto de intereses para la publicación de este artículo. Sus opiniones no necesariamente representan la posición oficial del Instituto Nacional de Salud. Inf Quinc Epidemiol Nac 2012;17():- Inf Quinc Epidemiol Nac 2012;17():- Bibliografía 1..Valderrama J., Zacarías F., Mazin R. Sífilis materna y sífilis congénita en América Latina: un problema grave de solución sencilla. Rev Panam Salud Publica. 2004. 2..Braunwald E., Fauci A. S., Isselbacher K. J., Kasper D. L., Hauser S. L., Longo D. L., et al. Harrison. Principios de medicina interna: Capítulo; 2009. 3..Hossain M., Broutet N., Hawkes S. The Elimination of Congenital Syphilis: A Comparison of the Proposed World Health Organization Action Plan for the Elimination of Congenital Syphilis With Existing National Maternal and Congenital Syphilis Policies. Sexually Transmitted Diseases. 2007; 34 (7): S22–S30. 4..Wilson B. Recomendaciones técnicas para la elaboración de protocolos para estudios de prevalencia de sífilis y VIH en parturientas y/o puerperas: OPS/FCH/HI/CLAP-SMR; 2011. Disponible en: http://www.clap.ops-oms.org/web_2005/BOLETINES%20Y%20NOVEDADES/ EDICIONES%20DEL%20CLAP/CLAP1581.pdf. 5..Vásquez I. C. I., Traslaviña S. C. Plan estratégico para la eliminación de la transmisión materno infantil del VIH y la sífilis congénita: Dirección General de Salud Pública, Ministerio de la Protección Social. 2011. Disponible en: http://www.minsalud.gov.co/Documentos%20y%20Publicaciones/PLAN%20 ESTRATEGICO%20ELIMINACION%20TRANSMISION%20MATERNO%20INFANTIL%. 6..Guía clínica para la eliminación de la transmisión maternoinfantil del VIH y de la sífilis congénita en América Latina y el Caribe: OPS/FCH/HI/06-09.E; 2012. 7..INS. Protocolo de vigilancia y control de sífilis gestacional y congénita. Colombia, 2011. 8..Profamilia. Encuesta Nacional de Demografía y Salud - ENDS, Colombia, 2010. 9..W DW. Bioestadística Base para el análisis de las ciencias de la salud: Limusa; 2004. 10..Canavos G. C., Medal E. G. U., Ramírez G. J. V. Probabilidad y Estadística: Aplicaciones y métodos: McGraw-Hill; 1987. 11..Muñoz R. P., de la Fuente Aguadob J, Angoitic J. M., Coitod J. M. N., Gonzáleza J. S. Sífilis e infección por el virus de la inmunodeficiencia humana. Enferm Infecc Microbiol Clin. 2006;24(Supl 2):34-9. 12.Resolución número 412 de 2000. 13..Solar O., Irwin A. A conceptual framework for action on the social determinants of health. 2007. 179