Taller 4. La comunicación desde la formación hasta el acto médico
Anuncio

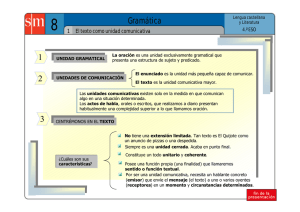
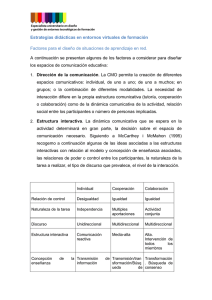
Taller 4. La comunicación desde la formación hasta el acto médico Olga Francisca Salazar Blanco1 y Margarita María Gómez Gómez.2 1 Médica, Especialista en Pediatría, Master en Educación Médica: Programa Interuniversitario de Posgrado en Educación Médica (PIPEM), coordinado por la Universidad Autónoma de Barcelona. Grupo de Investigación EDUSALUD. Docente Titular Facultad de Medicina Universidad de Antioquia. olga.salazar@udea.edu.co 2 Licenciada en Educación Filosofía e Historia, Comunicadora Social – Periodista, Magister en Salud Colectiva. Grupo de Investigación EDUSALUD. Docente Facultad de Medicina Universidad de Antioquia. margaritam.gomez@udea.edu.co Introducción Cómo impactar el desarrollo de la competencia comunicativa de estudiantes y docentes del área de la salud en la relación médico-paciente, de acuerdo con las características propias de los currículos de las instituciones o grupos de trabajo, debe ser objeto de discusión. El presente texto aborda tres tópicos relacionados con este asunto: la importancia de la comunicación en la relación médico-paciente; el desarrollo de la competencia comunicativa como posible y necesaria en las escuelas de formación de talento humano en salud, y los factores que favorecen y dificultan el aprendizaje de la competencia comunicativa en los estudiantes de las áreas de la salud. Importancia de la comunicación en la relación médico-paciente La práctica comunicativa del profesional de la salud con el paciente, elemento crucial del acto médico y determinante en el resultado de salud, se ha modificado tanto por ser una práctica social y por el auge de las tecnologías de la información y la comunicación, pero también por el reconocimiento y rol del paciente, a quien hoy se considera sujeto activo en el encuentro clínico, autónomo para tomar decisiones sobre tratamientos y comportamientos relacionados con su salud. (1) Que el sujeto no sea el centro de atención en el sistema de salud, sino el costo que la atención le genera y los recursos que en la persona se invierten, y que la tecnología se haya convertido en el fin y no en el medio, son asuntos preocupantes, pues afectan la calidad y la calidez de la relación médico-paciente; tal vez la calidez en esta relación es la más deteriorada, ya que está directamente relacionada con la interacción que se establece en el encuentro asistencial. (2) Por otra parte, hay evidencias de que la comunicación, cuando favorece la confianza con el paciente, protege contra el burn out y contra las quejas y demandas por malas prácticas; además beneficia la recuperación de la salud, al promover entre los pacientes el cambio de hábitos y la aceptación y cumplimiento de terapias en enfermedades crónicas y cáncer. (3-7) La competencia comunicativa en la formación de los profesionales de la salud Los avances tecnológicos de los últimos decenios no han mejorado los resultados en salud y por el contrario va en aumento la insatisfacción de los usuarios y la morbimortalidad por enfermedades crónicas. Adicionalmente, el enfoque mercantilista de algunos sistemas de salud tampoco ha resuelto los problemas de enfermedad de la gente y, en cambio, apoyado en ideales de la salud que promueven la juventud eterna, se incrementa el poder de la industria farmacéutica. Estas situaciones han llevado a las escuelas de medicina a incorporar en sus currículos la reflexión sobre las condiciones en que debe darse la comunicación entre los agentes de salud y los pacientes. La comunicación, entendida como interacción, debe considerase como una competencia para la formación de los profesionales de la salud, tan importante como la competencia clínica, específica de la profesión (8). Como tal, dicha competencia puede enseñarse, aprenderse y evaluarse; al respecto, existen consensos para la formación en comunicación discutidos por diferentes grupos de expertos y comunidades académicas. Además, en los catálogos de competencias de muchas universidades se plantean contenidos a enseñar, habilidades y actitudes a desarrollar en los estudiantes. (9-13) La formación en comunicación de los agentes de salud se gesta desde los primeros semestres, donde al estudiante se le reconoce como sujeto, como ser humano con historia, creencias, sentimientos y necesidades. Posteriormente, durante las prácticas académicas y las rotaciones clínicas en la vivencia de la triada profesor-pacienteestudiante (residente), se consolida la formación de esta competencia al recibir ese mismo reconocimiento. Por lo anterior, el fortalecimiento en los estudiantes de la competencia comunicativa debe ser transversal al proceso formativo del pre y posgrado, amplificando el trabajo de los cursos y actividades de los primeros semestres. (14) Entre las estrategias existentes para la formación en la competencia comunicativa se encuentran las videograbaciones con pacientes reales o simulados, los cineforos o discusiones, en grupos pequeños, de películas comerciales o videoclips que incluyen el componente reflexivo que facilita la autoevaluación y el aprendizaje de nuevos conceptos y actitudes, con base en las experiencias de los actores en el encuentro real o simulado o en los filmes y la evocación de experiencias propias. (15-19) También se dispone de herramientas de evaluación de la comunicación, inmersas en la evaluación de las competencias clínicas: el minicex, la evaluación clínica objetiva estructurada (ECOE) y otras, que integran la evaluación de la competencia comunicativa a la que se hace de otras competencias clínicas. Además se han diseñado escalas de valoración de las habilidades comunicativas en el encuentro médico del estudiante o residente, escalas que concuerdan con parámetros generales establecidos en los consensos y según los propósitos de formación profesional. (20-23) Factores favorecedores y amenazas de la comunicación en el acto médico En los últimos años, en los congresos de sociedades científicas de todo el mundo, en conferencias y talleres y en reuniones de actualización se incluyen regularmente temáticas sobre la comunicación. También este asunto une a grupos interdisciplinarios de educadores médicos en torno a formular proyectos de investigación y de formación en los diferentes programas de las áreas de la salud de pregrado, posgrado y educación posgraduada. A continuación relacionamos algunos de los factores que pueden ayudar o entorpecer la formación de la competencia comunicativa: El currículo oculto, que puede ser coherente o no con los principios curriculares institucionales. Los estudiantes también aprenden de las actitudes de los docentes en los diferentes escenarios y prácticas con pacientes y fuera de ellas, en espacios no menos importantes para la formación como cafeterías, pasillos y el medio extrahospitalario. (24) La preparación de los docentes clínicos no siempre propicia procesos de enseñanzaaprendizaje de la comunicación en los estudiantes bajo un modelo de atención biopsicosocial que invita a considerar como fundamental la experiencia de quien se enferma para llegar a un buen diagnóstico y tratamiento (25). En muchos casos, los docentes se centran en los aspectos biomédicos o disciplinares. Algunos consideran que no les corresponde enseñar comunicación; posiblemente desconocen que la enseñan, porque ellos son modelos de aprendizaje de sus estudiantes y porque su aprendizaje es inherente al acto médico y al acto educativo; es inherente a la conducta humana. (8) Otro factor es la concepción de la comunicación como algo heredado por los estudiantes desde sus familias y las experiencias previas a su ingreso al pregrado o posgrado. El asunto en la universidad es desarrollar esas habilidades básicas de la comunicación que trae consigo el estudiante, para que como profesional las aplique en el entorno sanitario, con las personas que consulten, los colegas y demás integrantes del equipo de salud y la sociedad en general, lo que redundará en bien de la salud propia y la de los demás. (2) En muchas ocasiones, las prácticas académicas y profesionales ocurren dentro de un modelo mecanicista, fragmentado y que no propicia una buena relación entre quienes consultan y los profesionales. Este modelo, favorecido en muchos sistemas de salud, centra su atención en aspectos técnicos por encima de los relacionales. (26) Para terminar, referimos algunos mitos que tienen que ver con la comunicación en la relación con el paciente: confusiones como empatía y simpatía, el tiempo como determinante de la calidad de la interacción, o cómo detrás de un médico buen comunicador se esconde un mal profesional desde el saber médico, como si se excluyeran la competencia comunicativa y la técnico-científica. (27) Bibliografía 1. Lázaro J y Gracias D. La nueva relación clínica. en: El médico y el enfermo Laín Entralgo, P. La relación médico – enfermo, historia y teoría. Alianza editorial. Madrid, 1983. p. 19. 2. Cleries X. El paciente tiene la palabra, Viguera editores, Barcelona 2010, Entralgo P. El médico y el enfermo. 2da edición Editorial Triacastella, Madrid 2003 3. http://jama.ama-assn.org/content/298/9/993.full.pdf+html. Tamblyn R, Abrahamouwcz M, Ddauphinee D, Wengoofer E, Jaques A, klass D ans others. Phisysians scores on a National clinical skills examination as a predictor of complains to Medical Regulatory Authorities, JAMA sept 5 de 2007, 298 (9) pumed 6 4. Empatía de Katlen A. Bonvicine. Imptact of comunication training on physician expression of empathy on patient encounters. Del libro: La comunicación y comprensión del enfermo oncológico. Coordinador José Antonio Flórez, Ediciones Ergón, Madrid 1997. Pubmed 11 5. Doyle1 C, Lennox1 L and Bell D, A systematic review of evidence on the links between patient experience and clinical safety and effectiveness BMJ Open 2013;3:e001570 doi:10.1136/bmjopen-2012-001570. 6.White,R, Eden S, Wallstorn K, Kripalani S, Barto S, Shintani A, Rothman S,f Health communication, self-care, and treatment satisfaction among low-income diabetes patients in a public health setting, Pat educ and counseling, 98;2 2015, Pages 144–149 7. Stewart M, Effective physician-patient communication and health outcomes: a review PhDcan med assoc j may 1, 1995; 152 (9) 8. Clèries X. La esencia de la comunicación en educación médica. Educ Med. 2010; 13(1):25-31. 9. Simpson JG, Furnace J, Crosby J, Cumming AD, Evans PA, Friedman Ben David M, et al. The Scottish doctor--learning outcomes for the medical undergraduate in Scotland: a foundation for competent and reflective practitioners. Med Teach. 2002;24(2):13643. 10. Shield RR, Tong I, Tomas M, Besdine RW. Teaching communication and compassionate care skills: an innovative curriculum for pre-clerkship medical students. Med Teach. 2011; 33(8):e408-16. 11.Kiessling C, Dieterich A, Fabry G, Holzer H, Langewitz W, Muhlinghaus I, et al. Communication and social competencies in medical education in German-speaking countries: the Basel consensus statement. Results of a Delphi survey. Patient Educ Couns. 2010; 81(2):259-66. 12.Simpson M, Buckman R, Stewart M, Maguire P, Lipkin M, Novack D, et al. Doctorpatient communication: the Toronto consensus statement. Bmj. 1991; 303(6814):1385-7. 13. Von Fragstein M, Silverman J, Cushing A, Quilligan S, Salisbury H, Wiskin C. UK consensus statement on the content of communication curricula in undergraduate medical education. Med Educ. 2008; 42(11):1100-7. 14. Salazar Blanco OF, Echeverri Restrepo C, Díaz Hernández D, Reflexiones sobre la competencia comunicativa en los pregrados de las áreas de salud de universidades colombianas. FEM 2015; 18 (03): 211-217 15. Moore P, Gómez G, Kurtz S, Vargas A. La comunicación médico paciente: ¿Cuáles son las habilidades efectivas? Rev Méd Chile. 2010; 138(8):1047-1054 16. Ruiz R. Comunicación Clínica, Editrial Médica Panamericana, Madrid, España. 2014 17. Baribeau D, Mukovozov I, Sabljic T, Eva KV, Delottinville CB. Using an objective structured video exam to identify differential understanding of aspects of communication skills. Med Teach. 2012; 34:242–250. 18. Moral R. Programas de formación en comunicación clínica: una revisión de su eficacia en el contexto de la enseñanza médica. Educ Med. 2003; 6(4):159–67. 19. Moore P, Gómez G. Comunicarse efectivamente en medicina: ¿cómo adquirir habilidades comunicacionales durante la carrera de medicina? ARS Méd. 2007; 15(15):1047–1054. 20. Schirmer J, Mauksch L, Lang F, Marvel K, Zoopi K, Epstein R. et al.AssesingComunicationCompetence:A review of current tools. Fam Med 2005; 37(3):184-192 pubmed13 21. Lang F, McCord L, Harvill L and Anderson D. Comunication Assessment using the common ground instrument: psychometric properties. Fam Med 2004;36(3):189-98 pubmed 8 22. Arce M, Cibanal L, Carballal M. Técnicas de comunicación y ayuda en ciencias de la salud. 2° edición. Barcelona: Elsevier; 2010. 320 p. 23. Moral R. y Perula de Torres LA. Validez y fiabilidad de un instrumento para evaluar la comunicación clínica en las consultas: el cuestionario CICAA. Atención primaria 2006; 37(6):320.-4. SCHOLAR 24. Rodríguez F. Proceso de Bolonia (V): El currículo oculto. Educ Med. 2012; 15(1):1322. 25. Tizón JL. El modelo biopsicosocial: la práctica de la teoría es imposible sin una política para la práctica. Respuesta del autor. Aten Primaria. 2007;39(8):451-453. 26. Marsiglia G Italo. Impacto de la tecnología médica sobre la historia clínica y la relación médico-paciente*. Gac Méd Caracas [revista en la Internet]. 2006 Sep [citado 2015 Jul 09]; 114(3): 183-189. 27. Schwartzstein M R.. Getting the Right Medical Students — Nature versus Nurture NEJN.org april 23, 2015, pag 1586-87