capítulo 8. las moléculas presentadoras de antígeno.
Anuncio

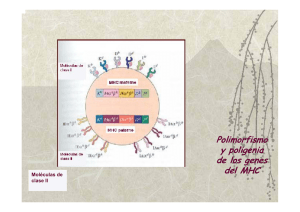
CAPÍTULO 8. LAS MOLÉCULAS PRESENTADORAS DE ANTÍGENO. INTRODUCCIÓN Los linfocitos T reconocen los antígenos a través de su receptor de membrana, mientras que los linfocitos B necesitan que esos antígenos a reconocer sean presentados por moléculas presentadoras de antígeno. Algunos patógenos se ocultan en los anticuerpos, pero las moléculas presentadoras de antígeno están diseñadas para delatar la presencia de esos patógenos intracelulares a los linfocitos T, ya que las células sanas muestran componentes propios en sus moléculas presentadoras de antígeno, pero en células infectadas aparecen componentes extraños que son reconocidos por los linfocitos T, de esta manera el linfocito T se une al complejo antígeno-molécula, y esta unión da paso a la respuesta inmunitaria mediada por los linfocitos T. Existen dos grandes moléculas presentadoras de antígeno, las moléculas de histocompatibilidad MHC y las moléculas CD1 de las que hablaremos a continuación. LAS MOLÉCULAS DE HISTOCOMPATIBILIDAD (MHC) Las moléculas de histocompatibilidad son unas proteínas que todos los vertebrados poseen. En humanos, se conocen como HLA. Estas proteínas son sintetizadas en la célula y mientras están en el citoplasma unen péptidos pequeños, más tarde migran al citoplasma y exponen estos péptidos al exterior para que los reconozcan los TCR de los linfocitos T. El origen de los péptidos que unen procede de proteínas digeridas por proteasas en el citoplasma. Estas proteínas degradadas pueden ser proteínas nuestras degradadas o proteínas de patógenos, engullidos por células fagocíticas, o intracelulares como los virus. CLASES DE MHC (MHC I Y MHC II) Existen dos tipos de MHC: MHC I: Es un heterodímero formado por varias subunidades de proteínas. Entre estas subunidades, MHC I forma una cavidad donde alberga un péptido derivado de una proteína intracelular, esta cavidad se llama hendidura peptídica. En esta hendidura une péptidos pequeños, de 8 a 10 aas, estos péptidos los fija por los extremos, dejando la porción central de la cavidad mas suelta. MHC II: Es muy similar a MHC I en cuanto a forma y composición. La diferencia es que posee una hendidura peptídica más abierta y fija los péptidos por el centro lo que le permite albergar péptidos mayores de 13 a 25 aas de longitud. Todas las moléculas del cuerpo humano excepto los hematíes, expresan moléculas de clase I, sólo unas pocas moléculas expresan MHC II. FUNCIONAMIENTO DE MHC I El MHC I enseña el contenido en proteínas de una célula a los linfocitos T, si estos encuentran péptidos que no son nuestros, los ataca y mata a esa célula, el objetivo de este mecanismo es impedir que un patógeno se propague y pueda reproducirse en el interior de una célula. Aunque los patógenos pueden eludir este “sistema de vigilancia” mutando la proteína a una secuencia que no se una bien a MHC I ya que las interacciones químicas débiles condicionan la afinidad entre MHC y el péptido, porque estas interacciones dependen de la secuencia y del MHC particular, entonces si cambiamos la secuencia por una mutación, se pierde la afinidad. Para evitar que esto suceda poseemos en el cuerpo múltiples versiones distintas de MHC I (también de MHC II) para que sean capaces de unir muchos péptidos diferentes, si el patógeno muta la proteína, no hay problema porque al nuevo péptido se unirá otra de las MHC que tengo. Esta es la razón de que estas proteínas sean poligénicas y polimórficas. Son poligénicas porque hay muchas copias del gen para sintetizar la MISMA proteína, en lugar de sólo una o dos que es lo habitual. Son polimórficas porque los genes son ligeramente distintos entre las diferentes personas de una población. Esto se conoce como alotipos o variantes. Resumiendo; tenemos muchos genes diferentes cada persona (somos poligénicos) y muy diferentes versiones de estos repartidas entre las distintas personas (polimórficos). De esta manera garantizamos que siempre habrá alguien que tenga un MHC que una los péptidos de un nuevo patógeno que este extinguiendo la población, ya que la mayoría de MHCs en la población no pueda unir esos péptidos con efectividad. Esto asegura que siempre haya algunos supervivientes ante el ataque de un nuevo patógeno, evitando la desaparición de la especie. POLIMORFISMOS DE LAS MHCs Hay diferentes alelos conocidos para cada locus de HLA, esto añade mucha variabilidad a las MHC. Hay dos clases de variantes: Las de clase I son las variantes HLA (A, B, C) Las de clase II son las variantes HLA-D (P, Q y R) Además existen múltiples variantes polimórficas en cada clase en cada individuo, y cada una une con distinta afinidad los diferentes péptidos antigénicos. Encima aún podemos hablar de un mayor polimorfismo del que hemos hablado, porque hay más o menos versiones de las cadenas α y β que conforman los MHCs en cada individuo. También hablamos de más polimorfismo, porque la expresión de los MHCs es codominante, es decir, un individuo puede expresar en sus células, dos alotipos de moléculas (HLA-A por ejemplo) que serán frecuentemente distintas. Como resultado de esto tenemos muchas MHCs distintas en nuestras células, y diferentes de las otras personas, y esto es el resultado del fenómeno de rechazo en los trasplantes, que se minimiza entre parientes cercanos porque hay MHCs más parecidas que si fueran de un extraño. EL COMPLEJO MHC El complejo MCH en humanos (LHA), sus genes se encuentran ligados, esto es que no se van a separar con facilidad a pesar de la recombinación sexual porque se encuentran muy juntos. Estos genes se localizan en el brazo corto del cromosoma 6 y hay 3 regiones génicas: la de clase I, clase II y clase III Por todo esto, es importante saber el dato de que nuestro hermano/a tendrá los mismos genes HLA que yo en un 25% de los casos, probabilidad alta. PRESENTACIÓN DE ANTÍGENOS La función de las MHCs será la de presentar péptidos a los linfocitos T, es decir presentar antígenos. Esta presentación se realizará según la regla: Clase I/ CD8, Clase II/CD4 Las CD8 se unen sólo a linfocitos MHC I y las CD4 a linfocitos CD4. El mecanismo de presentación de antígenos, para evitar infecciones de patógenos es el siguiente: 1) La célula muestra como en un “escaparate” los péptidos de las proteínas que tiene en su “interior”, que en condiciones normales son sólo proteínas propias. 2) Cada clon de linfocitos T lleva un TCR que sólo se une a un péptido en particular, y no existe un TCR que reconozca a estos péptidos porque si existía alguno los linfocitos T lo eliminan, aunque en el caso de que haya un virus en esa célula aparecerán péptidos del virus en “escaparate” de MHC I 3) El linfocito T que se acerque a esa célula, si lleva el TCR que corresponde a ese péptido virus, matará a esa célula. Este mecanismo impide que el virus se propague. EL POLIMORFISMO DE LAS MHCs COMO MÉTODO DE DEFENSA El polimorfismo de las moléculas MHC es una defensa contra la capacidad de los patógenos de mutar y “cambiar” sus proteínas. Este ocurriría en el caso de que sólo tuviéramos una o dos moléculas de MHC que no unieran bien los péptidos, de esta forma las infecciones progresarían en nuestro organismo y acabarían por matarnos porque no desarrollaríamos inmunidad celular. Afortunadamente, esto no sucede porque tenemos muchos MHCs distintos para prevenirlo. Incluso en el caso de que existiera un virus completamente nuevo que matara mucha gente porque no se consigue presentar bien sus péptidos, siempre habrá alguien que sí los presente y sobreviva, gracias a la infinita variabilidad interindividual. Una población o especie siempre se salva, aunque haya muchas bajas, siempre sobreviven algunos individuos. Este polimorfismo de las MHCs es también la causa de los rechazos de trasplantes, por lo dicho anteriormente, si nos trasplantan un órgano, casi todas las proteínas serán iguales a las nuestras, excepto las moléculas proteicas MHC. Al haber muchas variedades, el sistema inmune las interpreta como antígenos extraños que hay que destruir, y ataca el órgano trasplantado. Si el órgano es de un familiar, esto mejora porque tienen MHCs muy parecidas, o iguales. EL SISTEMA CD1 El sistema CD1, como molécula presentadora de antígenos fue descubierto hace relativamente poco, por eso se conoce menos de cómo funcionan. Si se sabe que CD1 tiene un método de funcionamiento bastante parecido a MHC I. El cuerpo humano tiene 5 genes diferentes de CD: CD1A, CD1B, CD1C, CD1D y CD1E Por estos 5 genes diferentes, podemos saber que el sistema CD1 es poligénico, pero no es polimórfico, ya que no todos funcionan como antígenos de rechazo. Es curioso y muy importante el dato de que CD1 no tiene diferencia ni variantes entre los individuos, todos tenemos los mismos, por lo que no generan rechazo. Estructuralmente es importante saber que los CD1 poseen una cadena α con tres dominios extracelulares (α1, α2 y α3) y que poseen una región transmembrana y una cola intracitoplásmica pequeña. Actúan como MHC I, y presentan una hendidura hidrofóbica entre α1, α2, que acoge antígenos LÍPIDICOS (Casi todos glucolípidos) El proceso en el que actúa esta hendidura hidrofóbica es el siguiente: El lípido queda dentro y se expone hacia fuera la parte polisacárida para que la reconozca el TCR. Los lípidos presentados por CD1 son en su mayoría procedentes de bacterias, y se presentan junto con los péptidos que presentará a su vez MHC I, ya que CD1 es un complemento a la presentación del sistema MHC, que sirve para reconocer antígenos que no sean sólo proteicos. Los linfocitos T que son capaces de reconocer los lípidos presentados por CD1 son especiales y mucho menos frecuentes que los linfocitos T “normales”. Existe un subtipo particular de estos linfocitos T especiales que reconocen los complejos CD1D, son los linfocitos NKT, que actúan como un híbrido de linfocitos Tc y Th.