Comprendiendo la insuficiencia cardíaca y la
Anuncio

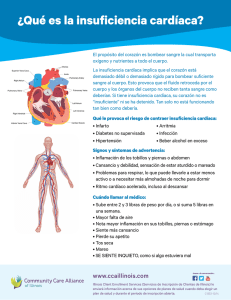
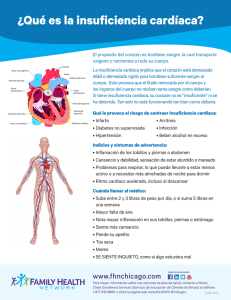
Comprendiendo la insuficiencia cardíaca y la hipertensión pulmonar La epidemia mundial de hipertensión, diabetes, obesidad y sedentarismo ha aumentado la cantidad de pacientes que presentan enfermedades cardiovasculares que, como una más de sus complicaciones, pueden desarrollar insuficiencia cardíaca. En nuestro país, a su vez, la enfermedad de Chagas-Mazza (como en todo Latinoamérica) se encuentra presente con lesiones cardíacas que aumentan el número de pacientes que padecen insuficiencia cardíaca. La hipertensión pulmonar (presiones anormalmente altas en los vasos pulmonares) puede acompañar la insuficiencia cardiaca o puede presentarse como una complicación menos frecuente de otras enfermedades. Nuestro grupo de trabajo ha decidido editar este texto con el objetivo de colaborar en el seguimiento y rehabilitación de los pacientes que padecen estas enfermedades y con los profesionales de la salud que día a día trabajan para lograr una mejor calidad de vida. ¿Qué es la insuficiencia cardíaca? El síndrome de insuficiencia cardíaca (IC) afecta el normal funcionamiento del corazón, disminuyendo su capacidad de bombeo. La insuficiencia cardíaca no significa que el corazón ha dejado de funcionar. La insuficiencia cardíaca disminuye la capacidad de bombeo del corazón aumentando como consecuencia la presión dentro del mismo. El corazón insuficiente no puede impulsar la sangre y con ella el sufici- 8 ente oxígeno y nutrientes para cumplir con las necesidades del cuerpo. Las cámaras del corazón responden a este daño estirándose para distribuir más sangre en el cuerpo. Esto ayuda a mantener la sangre en movimiento por un período corto pero luego las paredes del músculo del corazón se debilitan y pierden la capacidad de bombear con la fuerza suficiente. Los riñones a menudo responden haciendo que el cuerpo retenga líquido (agua) y sodio, por ello es tan importante evitar el consumo de sal cuando los indica su médico. Si el líquido se concentra en los brazos, piernas, tobillos, pies, pulmones u otros órganos, el cuerpo se congestiona. Insuficiencia cardíaca congestiva es el término que se utiliza para describir esta condición. ¿Qué es la hipertensión pulmonar? La hipertensión pulmonar (HTP) es la elevación anormal de las prsiones dentro del pulmón secundaria a diferente tipo de enfermedades que conlleva paulatinamente a la insuficiencia cardiaca a predominio del corazón derecho. También produce deterioro severo de la capacidad al ejercicio y gran cantidad de retención de líquido y edema en los estados avanzados. Las causas que la producen son diversas. En algunos casos no puede descubrirse la causa de la misma y se denominan “idiopáticas”. En otros casos puede producirse en forma secundaria a trastornos del pulmón, corazón, sangre o enfermedades sistémicas (ej.: enfermedades del colágeno) o haberse transmitido en forma hereditaria. También existen casos de HTP secundario a ingestas de diferentes drogas. 9 ¿Cuáles son los síntomas de la insuficiencia cardíaca? Los síntomas de insuficiencia cardíaca pueden ser leves, moderados o severos, dependiendo de cuán débil se encuentre el corazón. Los síntomas están relacionados a cambios que ocurren en el corazón y el cuerpo, incluyendo: • Pulmones congestionados que causan respiración entrecortada ante el ejercicio o una respiración dificultosa en reposo o al estar acostado en la cama. También puede presentarse tos nocturna. • La disminución del flujo de sangre a los riñones causa retención de líquido y agua, resultando en tobillos hinchados o inflamados (llamado edema), piernas y abdomen, así como aumento de peso. • La disminución del flujo de sangre a los principales órganos y músculos causa fatiga (cansancio) y debilidad al hacer ejercicio. El cerebro también sufre causando mareos o confusión. • Sensación de plenitud en el estómago, pérdida de apetito o nausea. • Palpitaciones por aceleración de los latidos del corazón para bombear la sangre suficiente para el cuerpo. Si usted tiene insuficiencia cardíaca, puede tener uno o todos estos síntomas que requiere la consulta urgente a su médico. A veces, las personas con insuficiencia cardíaca pueden no presentar síntomas en las primeras etapas de la enfermedad. 10 ¿Y los síntomas de la hipertensión pulmonar? Los síntomas pueden estar ausentes al inicio de la enfermedad y sólo relacionarse con la patología de base. La falta de aire, las palpitaciones o el dolor de pecho pueden estar presentes. Pero en estados avanzados, lo más frecuente es la presencia de gran congestión (retención de líquido) que puede alojarse en el hígado, abdomen o miembros inferiores. ¿Cuáles son las causas de la insuficiencia cardíaca? La insuficiencia cardíaca está causada por muchas condiciones que dañan al músculo del corazón, incluyendo: • Enfermedad ateroesclerótica: es una enfermedad de todos los vasos sanguíneos del cuerpo pero que en las arterias que proveen sangre y oxígeno al corazón avanza hasta obstruirlas por completo. La enfermedad de las arterias coronarias ocurre cuando se impide el normal fluir de la sangre por las mismas. Las paredes de las arterias se hacen más gruesas y depósitos de grasa y placa bloquean el flujo de sangre a través de las arterias. Puede presentarse dolor de pecho (angina de pecho) ante los esfuerzos u otros síntomas de enfermedad cardíaca. • Infarto agudo de miocardio: ocurre cuando una arteria coronaria se obstruye repentinamente, deteniendo el flujo de sangre al músculo cardíaco y dañándolo: • Miocardiopatía: es un daño al músculo cardíaco causado por otros problemas que no son del flujo arterial o sanguíneo. Las causas incluyen, pero no se limitan a infecciones, abuso de alcohol o drogas. • La enfermedad de Chagas-Mazza: congénita o adquirida que no solo produce insuficiencia cardiaca sino también alteraciones del ritmo cardiaco. Por ello, es tan necesario el chequeo de la misma para constatar o descartar dicha enfermedad. • Las enfermedades valvulares: las válvulas cardiacas pueden verse afectadas muchas detectadas en la auscultación (soplo cardiaco) y se confirma a través del ecocardiograma. 11 • Miocardiopatía posparto: la cual se presenta durante el embarazo en mujeres sin antecedentes previos. • La Insuficiencia cardíaca también es causada por condiciones que sobre exigen al músculo cardíaco, incluyendo: • Presión sanguínea elevada (hipertensión): significa que la presión en las arterias está por encima del rango normal. • Enfermedad de las válvulas: una válvula cardíaca que no éste funcionando correctamente y está bloqueando el normal flujo de sangre. • Defectos del corazón presentes en el nacimiento. • Diabetes Mellitus. • Enfermedad crónica del riñón. ¿Cuáles son las causas más frecuentes de hipertensión pulmonar? Entre las causas que podemos mencionar, se encuentran: la HTP idiopática (no se conoce su origen), la familiar (hereditaria), la asociada a enfermedades reumatológicas, SIDA y enfermedades de los vasos pulmonares (arterias y venas). Pero la HTP también puede aparecer como consecuencia de enfermedades del pulmón (EPOC) o del corazón (problemas valvulares o cardiopatías congénitas). Finalmente, existen enfermedades de la sangre entre las que se encuentran aquellas productoras de trombos, que pueden desembocar en HTP. ¿Cómo se trata la insuficiencia cardíaca? Existen diferentes opciones de tratamiento según la patología que haya producido la IC. Su médico determinará cuál de estas opciones de tratamiento es la más correcta para su caso individual. El tratamiento de la IC se realiza: • Diagnosticando de forma adecuada la causa y analizando el problema. • Haciendo cambios dietarios que incluyen entre otras medidas: la disminución de la cantidad total de sodio (Na) que se consume a 2000 miligramos (mg) o 2 gramos (g) o menos por día, ingiriendo ali- 12 mentos altos en fibra y potasio, limitando el total de calorías diarias para perder peso si fuera necesario y limitando los alimentos que contienen azúcar refinada, grasas saturadas y colesterol. • Tomando medicación prescripta por su médico. • Haciendo cambios en el estilo de vida, incluyendo: monitoreo de su peso (pesándose todos los días y registrando su peso) preferentemente al levantarse y con ropa interior; incrementando su nivel de actividad (según las recomendaciones de su médico), descansando más a menudo, planeando sus actividades, perdiendo peso si tiene sobrepeso y evitando o reduciendo la ingesta de alcohol. • Corrigiendo las alteraciones del ritmo cardíaco si existiesen • Sincronizando la actividad del musculo cardíaco si fuese necesario (TRC: terapia de resincronización cardiaca) • Sometiéndose a una intervención quirúrgica d e ser necesario. Las cirugías para la insuficiencia cardíaca incluyen desde el bypass coronario, la reparación de la válvula mitral, las cirugías ventriculares y cuando estas alternativas no son suficientes, el trasplante cardíaco. Cumpliendo estrictamente con las consultas de control con su médico. Él se asegurará que usted se mantenga estable y que su insuficiencia cardíaca no esté empeorando, le pedirá que controle su peso 13 y su lista de medicamentos y le dirá con qué frecuencia necesita visitarlo. Es muy importante que usted y su médico conversen a cerca de su enfermedad. El tratamiento es un esfuerzo en equipo Su médico cardiólogo será quien le prescribirá los medicamentos más adecuados y controlará su evolución. Los médicos especialistas en ejercicios, hematólogos, clínicos, nutricionistas y psicólogos también participarán de su cuidado. Pero depende principalmente de usted tomar la medicación correctamente, hacer los cambios necesarios en la dieta, llevar un estilo de vida saludable, cumplir con las visitas de seguimiento y ser un miembro activo de este equipo. ¿Cuál es la perspectiva? Con el cuidado correcto, la insuficiencia cardíaca le permitirá mantener una mejor calidad de vida. La perspectiva de futuro dependerá del grado de daño producido en el músculo cardíaco, la presencia de síntomas y la respuesta y cumplimiento del tratamiento instituido. ¿Cuál es el tratamiento de la hipertensión pulmonar y qué puedo esperar en el futuro? El tratamiento dependerá de la causa que la ha producido. La evolución puede predecirse según algunos estudios que su médico deberá solicitar para saber si su presión pulmonar elevada es capaz de descender con ciertas y determinadas drogas. Las estrategias para el manejo de esta patología son muchas. Desde drogas llamadas “bloqueantes de los canales del calcio”, el sildenafil, anticoagulantes y nuevas opciones como los bloqueantes de los receptores de las endotelinas que se administran por vía oral y las prostaciclinas que pueden administrarse en nebulización o en forma subcutánea o endovenosa. ¿Cómo se diagnostica la insuficiencia cardíaca? 14 Para diagnosticar insuficiencia cardíaca su médico le hará unas preguntas sobre sus síntomas y confeccionará su historia clínica. Entre ellas: • Si tiene alguna otra condición médica, tal como diabetes, enfermedad del riñón, angina, presión arterial alta u otro problema cardíaco. • Si fuma. • Si bebe alcohol y en qué cantidad. • Qué medicaciones está recibiendo. ¿Cuáles son los Estudios que me pueden realizar? Determinados estudios pueden ayudar a su médico a determinar la causa y severidad de la insuficiencia cardíaca. Su médico le dirá cuales deberá realizar, pero como mínimo le solicitará los siguientes: • • • • Análisis de sangre Radiografía (Rx) de tórax Electrocardiograma (ECG) Ecocardiograma Transtoracico 2D Doppler Color (comúnmente conocido como eco-doppler) • Prueba de Esfuerzo (Ergometría) Se podrán realizar otros estudios dependiendo de su condición y de las sospechas que tenga su médico sobre el origen y el estado de su enfermedad. ¿Como se diagnostica la HTP y cuáles serían los estudios que deberían realizarse? 15 Existen algunos estudios imprescindibles para diagnosticar la HTP y otros que nos permitirán buscar la enfermedad que la ha producido y los eventuales tratamientos, entre ellos podremos mencionar: • Análisis de sangre • Radiografía (Rx) de tórax • Electrocardiograma (ECG) • Ecocardiograma Transtotacico 2D Doppler Color (comúnmente conocido como eco-doppler) y/o Transesofágico (ETE) • Una vez diagnosticada las pre- siones elevadas en los vasos del pulmón a través de un ecocardiograma se deberá confirmar mediante un cateterismo derecho (colocación de un catéter por una vena del cuello o del brazo hasta una arteria del pulmón) • Test de la Caminata de los 6 minutos / Ergometría con Consumo de Oxígeno pico • Tomografía Axial Computada con contraste de pulmón • Centellografía Ventilación/Perfusión de pulmón • Estudios de sangre para descartar enfermedades reumatológicas • Estudios de sangre para descartar diferentes enfermedades virales 16 ¿Cuándo llamar al médico acerca de sus síntomas de insuficiencia cardíaca? La clave en el manejo de la insuficiencia cardíaca es el cumplimiento del tratamiento con fármacos, hacer cambios en su dieta, llevar un estilo de vida saludable y cumplir con las consultas al médico. Si usted está presentando alguno de los síntomas descriptos en esta guía, no espere a su próxima consulta para llamar al médico. Si los síntomas son evaluados de manera temprana, su médico puede cambiar la medicación para aliviar sus síntomas (nunca modifique o suspenda su medicación sin antes consultar con su médico!). Consulte a su médico si usted presenta: • Aumento de peso inexplicado (1 kilo en un día o 3 kilos en una semana). • Inflamación (edema o hinchazón) en sus tobillos, pies, piernas o abdomen. • Respiración entrecortada que se ha empeorado u ocurre más frecuentemente, especialmente si se despierta agitado/a. • Sensación de hinchazón en su estómago con pérdida de apetito o nausea. • Fatiga extrema o habilidad disminuida para la realización de las actividades diarias. • Infección respiratoria o tos que ha empeorado. • Nuevos latidos cardíacos irregulares. • Ritmo cardíaco acelerado > 100 latidos por minuto. • Dolor de pecho o molestias durante la actividad que se alivia con descanso. • Dificultad respiratoria durante actividades regulares o en descanso. • Cambios en los patrones de sueño, incluyendo dificultad al dormir o somnolencia mayor a lo habitual. • Disminución en la secreción de orina. • Mareos constantes o aturdimiento. • Nausea o poco apetito. 17 Importante: no espere a que sus síntomas se vuelvan severos y tenga que necesitar tratamiento de emergencia. Siempre mantenga lo siguiente cerca de su teléfono para un fácil acceso: • una lista de los números telefónicos de sus médicos • una lista actualizada de sus medicamentos y dosis • referir alergia si existiera a algún fármaco ¿Cuándo debería concurrir al centro de emergencia si tengo insuficiencia cardíaca? Vaya al centro de emergencia o llame al número de emergencia si ud. tiene: • Aceleración del ritmo cardíaco (más de 100 latidos por minuto) especialmente con respiración entrecortada. • Respiración entrecortada no aliviada por el descanso. • Debilidad repentina o parálisis (inhabilidad para moverse) en sus brazos o piernas. • Repentino dolor importante de cabeza. ¿Y si tengo hipertensión pulmonar? En el caso de HTP los síntomas que pueden sumarse son: • Palpitaciones • Aparición de falta de aire súbito • Mareos o sensación de vértigo • Dolor de pecho • Aparición de hinchazón en piernas o abdomen reciente La medicación de la insuficiencia cardíaca y la HTP La medicación varía de acuerdo a cada persona. Su médico trabajará para encontrar la mejor medicación que alivie sus síntomas y mejore su calidad de vida. • Conozca los nombres de sus medicamentos y cómo actúan. Sepa los nombres, principio activo, dosis y efectos colaterales de sus medicamentos. Siempre lleve con usted una lista de sus medicamentos. 18 • Tome sus medicamentos según el esquema a la misma hora todos los días. No deje de tomar su medicación a menos que lo haya hablado previamente con su médico. Aunque se sienta bien, continúe tomando su medicación. Suspender su medicación puede hacer que su condición empeore. • Mantenga una rutina en la toma de medicamentos. Tome una caja para píldoras con los días de la semana. Llene la caja al comienzo de la semana para facilitarle recordar su toma. • Mantenga su calendario de medicamentos y anote cada vez que tome una dosis. La prescripción le dirá cuánto tomar en cada dosis, pero su médico le puede cambiar esta dosis, de manera periódica, dependiendo de la respuesta a la medicación. • En el calendario de medicamentos, usted puede anotar cada cambio en las dosis de medicación, como fueron prescriptos por su médico. • No disminuya la dosis de sus medicamentos para ahorrar dinero. Usted debe tomar la cantidad total para recibir los beneficios totales. Hable con el médico acerca de maneras de reducir el costo de sus medicamentos. • No tome ninguna droga de venta libre o terapias de hierbas, antes de preguntarle a su médico. Algunas drogas tales como antiácidos, substitutos de la sal, antihistamínicos y agentes antiinflamatorios no esteroides pueden empeorar los síntomas de insuficiencia cardíaca. 19 • Si se olvidó de tomar una dosis, tómela tan pronto como lo recuerde. Sin embargo, si es casi la hora de la siguiente dosis, deje pasar la dosis y continúe con el esquema regular. No tome dos dosis para compensar la dosis perdida. • Regularmente reponga su prescripción y hágale a su farmacéutico las preguntas que tenga sobre la reposición de su prescripción. • No espere a que el medicamento se haya terminando antes de reponer la prescripción. Si le resulta problemático llegarse hasta la farmacia o algún otro tipo de problema que le dificulte tomar su medicación, hágaselo saber a su médico. • Al viajar, mantenga la medicación con usted, de manera que la pueda tomar según el esquema indicado. En viajes más largos, lleve una provisión semanal extra y copias de su prescripción, en caso que deba reabastecerse. • Antes de una cirugía con anestesia general, incluyendo cirugía dental, informe al médico dentista cual es la medicación que está recibiendo. • Consulte con su médico si previo a su procedimiento quirúrgico o dental puede ser necesario el tratamiento con antibióticos. • Los medicamentos que relajan los vasos sanguíneos pueden causar mareos. Si usted se marea al pararse, o al salir de la cama, siéntese o acuéstese por unos minutos. Esto aumentará su presión arterial. Luego levántese más lentamente. • Los inhibidores de la enzima de conversión (IECA) como el enalapril, ramipril, lisinopril, etc. pueden aumentar la tos. Llame a su médico si la tos le impide dormir de noche. • Los diuréticos incrementan la producción de orina. Si usted toma una sola dosis diaria, tómela por la mañana. Si toma dos dosis por día, tome la segunda al final de la tarde, así podrá dormir por la noche. • Los diuréticos pueden causar deshidratación (excesiva pérdida de agua). Los signos de deshidratación son: mareos, sed extrema, sequedad en la boca, menor caudal urinario, orina de color oscuro o constipación. 20 • Si ocurrieran estos síntomas, NO asuma que necesita más líquidos. Llame a su médico y consúltelo. Medicación para la insuficiencia cardíaca y la HTP El cumplimiento del tratamiento farmacológico es una de las cosas más importantes que usted puede hacer para mejorar su insuficiencia cardíaca. Cuanto más sepa sobre la medicación y cómo actúa, más fácil será cumplir adecuadamente con el tratamiento. Enumeramos las drogas con su nombre genérico más comunes para el tratamiento de la insuficiencia cardíaca y la hipertensión pulmonar: • Digoxina • Diuréticos: Furosemida - Hidroclorotiazida • Inhibidores de la enzima de conversión: Enalapril - Ramipril • Bloqueantes de los receptores del la angiotensina: Losartan – Valsartan – Candesartan - Irbesartan • Bloqueantes Adrenérgicos: Carvedilol – Bisoprolol – Nevibolol-Metoprolol • Vasodilatadores: 5 mononitrato de isosorbide – Dinitrato de Isosorbide – Hidralazina • Potasio o magnesio • Antialdosteronicos: Espironolactona - Eplerenone • Anticoagulantes: Acenocumarol - Warfarina • Acido Acetilsalicílico • Inhibidores de la Fosfodiesterasa 5: Sildenafil - Tadalafil • Bloqueantes de los receptores de la endotelina: Bosentán – Ambristentan • Prostanoides: Epoprostenol - Teprostinil - Iloprost Nutrición en la insuficiencia cardíaca y la hipertensión pulmonar ¿Como debería alimentarme? Comer sano a menudo significa realizar cambios en sus actuales hábitos alimenticios. Un nutricionista le puede proporcionar una mayor información per- 21 sonalizada sobre nutrición, ajustar estos lineamientos generales para adecuarlos a sus necesidades, y ayudarlo/a a comenzar un plan de acción personal. La reducción del total de sodio que usted consume a 2000 mg (2g) por día, es una de las maneras más importantes de mejorar y controlar la insuficiencia cardíaca. Debe aprender a leer las etiquetas en los alimentos y usar la información de los paquetes de alimentos para hacer las mejores elecciones de sodio bajo. Coma variedad de alimentos para obtener todos los nutrientes que necesita. Su médico le puede aconsejar que coma alimentos altos en potasio, como pueden ser: • Bananas • Espinaca • Tomates • Brócoli • Zapallo • Paltas • Papas • Frutilla • Naranjas, otros citrus o jugos de citrus • Frutas secas (como ciruelas, dátiles, pasas de uva) • Nueces y granos enteros Si está tomando ciertos diuréticos, su nivel de potasio puede caer. Revise los signos y síntomas de potasio bajo con su médico. Estos incluyen fatiga, debilidad, sed intensa, diuresis excesiva, y cambios en los latidos cardíacos. Siempre hable con su médico, avísele si tiene algún signo de bajo potasio. 22 Incluya alimentos altos en fibras, como verduras, arvejas secas cocidas y legumbres, alimentos de grano entero (integrales), salvado, cereales, arroz y fruta fresca. La fibra es la parte no digerible del alimento que ayuda a mover el alimento a lo largo del tracto digestivo, controla mejor los niveles de glucosa en sangre y puede reducir el nivel de colesterol en la sangre. Los alimentos ricos en fibra incluyen antioxidantes naturales, que reducen el riesgo de enfermedad cardiovascular. El objetivo es consumir de 25 a 34 gramos de fibra por día. Siga cuidadosamente los lineamientos del manejo de líquido. Reduzca la ingesta líquida si tiene insuficiencia cardíaca avanzada o si su respiración está más entrecortada o si nota inflamación o hinchazón de sus pies. Regla general: limite los líquidos a 8 tazas o menos por día (lo que equivale a 2 litros o menos), aunque sienta sed. Si transpira mucho con el ejercicio vigoroso, puede necesitar beber una taza extra de líquido. Mantenga un peso corporal saludable. Esto incluye perder peso si tiene sobrepeso. Limite el total de calorías diarias, siga una dieta baja en grasa y haga ejercicios regularmente para lograr o mantener su peso corporal ideal. Controle su peso diariamente en ayunas luego de orinar. Aprender a leer las etiquetas en los alimentos Las etiquetas de nutrición y una lista de ingredientes son requeridas en la mayoría de los alimentos, pudiendo así hacer la mejor elección para un estilo de vida saludable. Repase la etiqueta que sigue. Si no sabe cuánto es el total de sodio en el producto, pregunte a su nutricionista o médico para que le indique cómo leer las etiquetas y aplicar la información a sus necesidades personales. (Figura 1) ¿Como controlar la sal? El sodio es un mineral que se encuentra en muchos alimentos. Ayuda a mantener el balance de los líquidos en el cuerpo. La mayoría de las personas consumen alimentos que contienen más sodio del que necesitan. Algunos alimentos pueden ser altos en sodio y no tener gusto salado. Consumir mucho sodio hace que el cuerpo retenga 23 demasiada agua, empeorando la acumulación de líquido en la insuficiencia cardíaca. Seguir una dieta baja en sodio ayuda a controlar la presión y acumulación de agua (edema), y/o reduce las dificultades en la respiración para las personas que tienen problemas de riñones, corazón o hígado. En la insuficiencia cardíaca, el corazón no tendría que bombear tan fuerte si hubiera menos líquido que mover a través de los vasos sanguíneos. Tener en cuenta que la sal puede ser reemplazada por condimentos (hierbas): perejil, pimentón ajo, limón, entre otros; lo cual mejora el sabor de las comidas. Usted no debería consumir más de 2000 mg (2g) de sodio por día. Una dieta baja en sodio significa más que el solo hecho de eliminar el salero de la mesa!!! Sin embargo, esto es un buen inicio ya que una cucharada de té de sal = 2300mg de sodio. Antes de usar un substituto de la sal, chequee con su médico. Los substitutos de la sal generalmente contienen otros ingredientes que pueden ser igualmente nocivos. Los condimentos en sobre o caldos se conservan a base de sodio al igual que los productos enlatados, aun los que dicen en su etiqueta sin sal, por lo cual es necesario descartarlos de la dieta. 24 Comparación de Sodio en los alimentos Proteínas y Lácteos Alimento Tamaño de la porción Miligramos de sodio Pollo (carne oscura) 100 gramos asado8 7 Pollo (carne clara) 100 gramos asado 77 Huevo, frito 1 grande1 62 Huevo, revuelto con leche1 grande1 71 Arvejas secas, porotos o lentejas1 taza4 Abadejo 100 grs. cocido 74 Hamburguesa (magra) 100 grs. mediana a la parrilla7 Langostinos 100 grs.1 90 Costillas 100 grs.9 3 Bife de hueso 100 grs.6 6 Atún, en lata al natural 100 grs. trozos3 7 00 Leche de manteca, con sal1 taza2 60 Queso cottage, bajo en grasa1 taza9 18 Leche, entera1 taza1 20 Leche, descremada o 1% 1 taza 125 Yogurt natural 1 taza 115 25 Comparación de Sodio en los alimentos Vegetales y Jugos AlimentosT amaño de la porción Palta½ Porotos, cocidos Chauchas 1 mediana 1 taza 10 4 taza4 Remolacha 1 taza 84 Brócoli, crudo ½ taza 12 Brócoli, cocido½ taza2 0 Zanahoria, cruda 1 mediana2 5 taza5 2 crudo 35 Zanahoria, cocida½ Apio 1 Choclo (sin manteca/sal) ½ taza hervido Pepino ½ Berenjena, cruda1 Berenjena, cocida Lechuga 1 taza en rebanadas 1 taza Hongos ½ taza (crudos o cocinados) Mostaza (hierbas)½ taza picadas1 Cebolla, picada½ taza (cruda o cocida) Arvejas1 taza4 Papa 1 asada Espinaca, cocida Calabaza, bellota½ 10 4 5 1,2 2 03-f eb 7 11 taza2 ½ taza 2 63 taza4 Batata 1 pequeña1 Tomate 1 mediano Jugo de tomate, enlatado 1 hoja2 1 taza Espinaca, cruda½ 14 taza2 Habas Rabanitos 26 Miligramos de sodio ¾ taza 2 11 660 Comparación de Sodio en los alimentos Frutas y Jugos de frutas AlimentosT Manzana Jugo de manzana1 amaño de la porción 1 mediana 1 taza7 Damascos 3 medianos Damascos (secos) 10 mitades3 Banana1 Miligramos de sodio 1 mediana 1 Melón ½ taza trazado1 4 Dátiles 10 medianos 2 Uvas 1 taza2 Jugo de uva1 taza7 Pomelo ½ Jugo de pomelo1 Naranja Jugo de naranja 2 mediano 0 taza3 1 mediana 1 taza2 Durazno 10 Ciruelas (pasas) 10 3 /3 taza 6 Frutillas 1 taza 2 Sandía 1 taza3 Pasas de uva1 27 Comparación de Sodio en los alimentos Panes y Granos AlimentosT 28 amaño de la porción Miligramos de sodio Pan integral 1 rodaja 159 Pan blanco 1 rodaja 123 Pan de hamburguesa 12 Cereal cocido (instant)1 paquete Copos de maíz1 taza2 Panqueque 1 (7 pulgadas de circunferencia) Arroz, blanco grano largo 1 taza, cocido4 Galletitas trigo 10 Spaghetti 1 taza 41 250 90 431 7 Comparación de Sodio en los alimentos Comidas AlimentosT amaño de la porción Miligramos de sodio Sopas instantáneas1 taza 600-1300 Platos enlatados y congelados8 g 500-2570 29 Nota: estos son rangos de contenido de sodio. El contenido de sodio en determinados alimentos puede variar. Por favor, contacte a su nutricionista para información de productos específicos. Fuente: Valores de porciones comúnmente usadas, Edición 16, 1994, Bowes & Church ¿Qué alimentos elegir? Proteínas Elija 2 o 3 porciones por día. • 200/300 gramos de pescado fresco o congelado, mariscos, carnes (vacuna, ternera, cordero, cerdo) o ave. • ½ taza de porotos, arvejas cocidas • ½ taza de pescado enlatado bajo en sodio (como salmón o atún). • 1 cena congelada baja en sodio (menos de 600 mg sodio por comida). Limítese a una por día. • 1 huevo. Productos lácteos Elija 2 o más porciones por día • 100 gramos de queso bajo en sodio • ½ taza de queso cottage bajo en s o dio • 1 taza de leche (desgrasada o 1% recomendado) • 1 taza de leche de soja. 30 Verduras y frutas Elija 5 o más porciones por día • ½ taza de fruta trozada, cocida enlatada o congelada. • ½ taza de jugo de tomate o jugo, bajo en sodio • ½ taza de vegetales trozados, cocidos, congelados o enlatados sin sal, • ½ taza de salsa de tomate baja en sodio. Panes y granos Elija 6 o más porciones por día • Pan con bajo sodio en rodajas (una por comida) • ½ taza de pasta (cintas, spaghetti, macarroni) • ½ taza de arroz • Galletitas bajas en sodio (ver etiqueta para el tamaño de la porción). Grasas, aceites y condimentos Usar espaciadamente • Aceite de oliva y canola. • Sopas bajas en sodio. • Mezclas de salsas bajas en sodio. • Manteca y margarina bajas en sodio. • Aderezo para ensalada bajo en sodio. Condimentos Puede usar libremente • Jugo de limón • Vinagre • Hierbas • Especies sin sal. 31 Consejos para recordar en relación al sodio • Use ingredientes frescos y/o sin sal agregada. • Para las recetas favoritas, puede necesitar usar otros ingredientes y suprimir o reducir la sal agregada. La sal puede ser suprimida de cualquier receta salvo aquellas que contienen levadura. • Pruebe hacer las marinadas de carne con jugo de naranja o jugo de ananá. • Evite la comida semi-preparada tal como sopas enlatadas, fiambres, verduras, mezclas para pastas y arroz, comidas congeladas, cereales instantáneos y budines y mezclas para salsas. • Chequee la etiqueta de Información Nutricional en el paquete por el contenido de sodio. • Use vegetales frescos, congelados, sin sal agregada o vegetales enlatados que hayan sido enjuagados antes de ser preparados. • Evite aderezos mixtos y mezclas de especies que incluyan sal, tales como sal de ajo. Como evitar el sodio al cenar en un restaurante Entradas • Elija verduras o frutas frescas. • Evite sopas y caldos • Mantenga alejado el pan y los pancitos con costritas mantecosas saladas. 32 Ensaladas • Elija frutas y verduras frescas. • Evite pickles, verduras enlatadas o marinadas, carnes curadas, croutons sazonados, quesos, semillas saladas. • Pida aderezos para ensalada, como acompañamiento y use pequeñas cantidades. Platos principales • Elija vegetales, papas y fideos al natural. • Pregunte sobre opciones bajas en sodio y cómo el alimento fue preparado. • Pida que el alimento sea cocido SIN sal o glutamato de sodio. • Evite restaurantes que no permitan preparaciones especiales (como tenedores libres, minutas o cadenas de comida rápida). • Evite preparaciones “a la cacerola”, platos combinados y salsas. • En restaurantes de comida rápida, elija las entradas de ensaladas o que no sean fritas y no “a la milanesa” (como puede ser papa al horno), evite las salsas especiales, condimentos y quesos. Evite condimentos salados y guarniciones, tales como aceitunas y pickles. Postres • Elija frutas frescas, helados, sorbetes, gelatinas y tortas secas. Consejos sobre el alcohol Debido a que el alcohol puede retardar su ritmo cardíaco y empeorar su insuficiencia cardíaca, su médico le puede decir que evite o limite las bebidas alcohólicas. El alcohol puede también interactuar con la medicación que está tomando. 33 Medidas de líquido 1ml= 1cc 8 onzas= 30ccV Mediciones de muestra Taza de café= 200cc aso= 240cc 1 taza= 8 onzas= 240cc Cartón de leche= 240cc 4t azas=3 2o nzas=1 litro= 1000cc Pequeño cartón de leche= 120cc Jugo, gelatina o helado, 1 taza= 120cc Tazón de sopa= 160cc Monitoreando su salud cuando usted tiene insuficiencia cardíaca y/o hipertensión pulmonar • La mejor forma de monitorear la evolución de su enfermedad es: • Pesándose a la misma hora todos los días y registrando su peso. • Monitoreando la ingesta de líquidos. • Tratando los problemas respiratorios. • Vacunándose contra la gripe y la neumonía. • Visitando regularmente a su médico. • Dejando de fumar. Control de Peso • Pésese todos los días • Use la misma balanza • Use ropa similar cada vez que se pese. • Pésese a la misma hora cada día (por ejemplo, al levantarse por la mañana antes de comer y después de orinar). • Registre su peso en una agenda o sobre un calendario. Guía de auto-cuidados • Llame al médico si aumentó 1 kilo en un día o 3 en una semana. • Siga los lineamientos que siguen si nota signos de aumento de la hinchazón o retención de líquidos, incluyendo: su cinturón parece ajustar más, su panza parece más hinchada, sus ropas no le quedan 34 tan bien, sus pies y tobillos se hinchan, le aprietan los zapatos o los cordones parecen más cortos. • Elimine 500mg de sodio de su dieta por 2 días (hoy y mañana) y disminuya los líquidos que toma a 360cc (1 y ½ tazas) por dos días (hoy y mañana). • Si no notara una disminución en el líquido corporal o disminución del peso, después de restringir el sodio y el líquido por 2 días, llame a su médico. Su médico puede necesitar ajustarle la medicación. Monitoree la ingesta de líquido Si su médico le pide que restrinja los líquidos, registre la cantidad de líquido que toma/ come por día. Puede necesitar una restricción de 8 ¼ tazas (lo que equivale a 2 litros) cada 24 horas. Registrar sus ingestas lo ayudará a asegurarse de no estar tomando más líquido de lo esperado. Para registrar la ingesta de líquido de manera adecuada, usted tendrá que aprender el número o cc o ml de las porciones comunes. Note que algunos alimentos se consideran “líquidos” (ver abajo) • Alimentos líquidos • Gelatina • Todas las sopas (livianas o espesas) • Helado • Lleve un registro de su ingesta líquida diaria hasta que pueda determinar la ingesta de líquidos sin medirlos. Una manera de llevar la cuenta de la ingesta líquida: llene una jarra o botella de 2 litros hasta el borde, con agua y colóquela en un lugar de fácil acceso en la cocina. Cada vez que tome o coma algo que es considerado un líquido, saque la misma cantidad de agua de la jarra/ botella. Cuando la jarra/ botella esté vacía usted habrá llegado al límite de líquido por día. 35 Nota: tener sed no significa que su cuerpo necesita más líquido. Debe ser cuidadoso de NO reemplazar los líquidos que los diuréticos han ayudado a desechar de su cuerpo. Algunos consejos para reducir la sed • Chupe pedacitos de hielo (no cubitos) o un repasador embebido en agua helada. • Chupe un caramelo duro o chicle (sin azúcar). • Evite productos con leche o helado, ya que aumentan la sed. • Registre la eliminación de orina como se lo recomienda su médico. • Registrar la eliminación de orina lo ayudará a no tomar más líquido de lo esperado. Maneje sus problemas respiratorios Si su problema de respiración entrecortada aumenta por la noche, trate de dormir en una silla reclinada, use más almohadas o un almohadón de soporte para poder descansar en una posición más recta y consulte a su médico con urgencia. • Si Ud. ha aumentado su falta de aliento, su respiración entrecortada o tiene más dificultad al respirar, siga los lineamientos que siguen: Elimine 500 mg de sodio de su dieta durante 2 días (hoy y mañana) y reduzca los líquidos que bebe en 360 cc (1 y ½ tazas) por dos días (hoy y mañana). • Si usted todavía tiene dificultad al respirar, después de restringir el sodio y el líquido por dos días, Elimine 500 mg de sodio de su dieta durante 2 días (hoy y mañana). • Reduzca los líquidos que bebe en 360 cc (1 y ½ tazas) por dos días (hoy y mañana). • Si usted todavía tiene dificultad al respirar, después de restringir el sodio y el líquido por dos días, llame a su médico. Este puede necesitar ajustar su medicación. Visite a su médico regularmente Mantenga todos los turnos agendados con sus médicos. 36 • Si usted tiene preguntas que hacer sobre su condición, anótelas y lléveselas en las visitas. • Si usted visita algún otro médico, notifíquelo sobre sus medicaciones, dieta o restricciones de líquidos. • Lleve una lista de medicamentos (nombres, dosis, y las veces en que las toma) y alergias, en su billetera o monedero para contestar las preguntas que su médico pueda hacerle. • Llame a su médico si algún otro médico le receta otro medicamento. • Asegúrese como tratarse si usted tiene un virus, gripe o fiebre. Recuerde, no tome drogas de venta libre a menos que le haya preguntado a su médico con anterioridad. • Hable con su médico si usted tiene problemas sexuales o depresión. Vacunación La insuficiencia cardíaca y la hipertensión pulmonar presentan, entre sus complicaciones más comunes la aparición de infecciones pulmonares. Por ello es necesario vacunarse contra el neumococo y contra la gripe. Hable con su médico sobre la oportunidad para estas vacunaciones cada año. Deje de fumar y usar tabaco Es probable que usted haya oído decir cuán dañino puede resultar el fumar. Para una persona con insuficiencia cardíaca fumar y usar tabaco hace que se eleve la presión arterial e incrementa el riesgo de enfermedad coronaria. Si usted deja de fumar: • Prolongará su vida. • Mejorará su salud (fumar incrementa el riesgo de contraer cáncer de pulmón, cáncer de garganta, enfisema, enfermedad coronaria, presión arterial alta, úlceras, enfermedad de las encías y otras condiciones). 37 • Se verá mejor (fumar puede causar arrugas faciales, dientes manchados, dedos manchados amarillentos y piel ajada) ¿Cómo puedo dejar de fumar? No hay una manera que sea eficaz en todos los pacientes por igual. Preparar un plan lo ayudará, antes de dejar “de golpe”: • Elija una fecha para dejar de fumar y luego prepárese para eso. • Registre cuándo y por qué usted fuma. Llegará a saber que dispara sus ansias de fumar. • Registre qué hace cuando fuma. Trate de hacerlo en momentos distintos y lugares distintos para romper las conexiones entre fumar y ciertas actividades. • Enumere las razones para dejar. Prepárese a hacer algo diferente cuando desee fumar. • Pregunte a su suministrador de salud, acerca de usar gomas de nicotina o parches. Hay gente que los considera muy útiles. • El día que elija para dejar, comience la mañana sin un cigarrillo. • No enfoque su atención en lo que está perdiendo. Piense en lo que está ganando. • Cuando sienta ansias por fumar, respire hondo. Mantenga el aire por 10 segundos, luego libérelo lentamente. • Mantenga sus manos ocupadas, haga deportes, teja o trabaje en la computadora. • Cambie las actividades que estaban conectadas con el cigarrillo. Salga a caminar o lea un libro, en lugar de tomar una pausa para fumar. • No lleve ni un encendedor, ni fósforos ni cigarrillos • Coma alimentos sanos bajos en calorías cuando las ansias de fumar lo ataquen. Bastoncitos de zanahoria y apio, frutas frescas y snacks libres de grasa son buenas opciones. • Reduzca el alcohol y la cafeína, pueden ser disparadores de las ansias de fumar. Elija agua, tés de hierbas, gaseosas libres de cafeínas y jugos. 38 • Haga ejercicios. Esto lo ayudará a relajarse. • Acérquese a los no-fumadores. • Busque apoyo para dejar de fumar. Ejercicio en la insuficiencia cardíaca Por qué debo hacer ejercicio • Fortalece su corazón y sistema cardiovascular. • Reduce su corazón de riesgo de enfermedad coronaria, tales como alta presión arterial y sobrepeso. • Mejora la circulación y ayuda al cuerpo a oxigenarse mejor. • Mejora los síntomas de insuficiencia cardíaca. • Aumenta los niveles de energía, permitiendo poder hacer más ejercicios sin cansarse o quedarse sin aliento. • Aumenta la resistencia • Baja la presión de la sangre • Mejora el tono muscular y la fuerza • Mejora el equilibrio y la flexibilidad de las articulaciones. • Refuerza los huesos. • Ayuda a reducir la grasa corporal y a llegar a un peso saludable. • Ayuda a reducir el stress, la tensión, la ansiedad y la depresión. • Mejora el sueño. • Hace que se sienta más relajado y descansado. • Hace que usted luzca en forma y se sienta sano. Siempre chequee con su médico antes de iniciar su programa de ejercicios. Su médico lo puede ayudar a encontrar un programa que se equipare a su condición física. 39 Si tengo HTP, ¿también necesito hacer rehabilitación cardiovascular? Dependerá del grado de severidad de la enfermedad. En los casos más leves la actividad física no genera empeoramiento de la patología pero en casos severos puede producirse disminución de la oxigenación y por lo tanto dificultades con la respiración. La indicación quedará en manos de su médico, quien decidirá si es oportuno ingresar a un Programa de Rehabilitación Cardiovascular. Si el médico ha autorizado la realización de un programa de ejercicios no se sobre-esfuerce. La actividad debe ser detenida a la primera señal de síntomas como sentir la cabeza ligera, fatiga, presión en el pecho, palpitaciones o falta de respiración excesiva. Se debe usar un tiempo de recuperación de cinco a diez minutos, sin agotamiento o empeoramiento de los síntomas, para saber si se tolera adecuadamente el esfuerzo. Existen alternativas como el yoga, meditación, eutonía y elongación aptas cuando se encuentran contraindicados los ejercicios. Se deben evitar actividades al aire libre en temperaturas extremas. Generalmente, el frio, el calor, la humedad o estar a grandes alturas van a empeorar la tolerancia al ejercicio y merecen un cuidado adicional. ¿Como convivir con la insuficiencia cardiaca e hipertensión pulmonar en mi vida diaria? ¿Ahora que me siento mejor, ¿cuándo puedo volver a mis actividades regulares? Usted puede retomar sus actividades regulares tan pronto como se sienta mejor, pero siguiendo los lineamientos de su médico. Aumente sus actividades lentamente y siempre escuche a su cuerpo para saber cuándo es momento de tomarse un descanso. ¿Cuándo puedo volver a trabajar? Si usted ha estado en el hospital por su insuficiencia cardíaca o hipertensión pulmonar, su médico le dirá cuándo puede volver a trabajar. 40 Su vuelta al trabajo dependerá de su salud general, síntomas y de su ritmo de recuperación. Usted debería trabajar tanto como pueda. Si usted tiene un empleo que requiere mucho trabajo físico, puede que tenga que cambiar algunas actividades relacionadas a su empleo. Esto puede involucrar un re-entrenamiento o acomodarse a la dificultad. Hable con su médico sobre el tipo de trabajo que usted tiene. Este lo puede ayudar a decidir si su trabajo afectará la condición cardíaca y si necesita hacer cambios. En caso de verse obligado a modificar su trabajo pídale a su médico que le extienda un certificado con su capacidad máxima para realizar esfuerzos. Planee periodos de descanso Esté seguro de tomarse suficiente descanso. Puede necesitar planear al menos un periodo de descanso por día. Cuando usted descanse, mantenga los pies elevados para ayudar a que disminuya la hinchazón. Evite tener días largos de trabajo. Descanse entre las distintas actividades del tiempo libre. Conserve su energía El usar menos energía en las tareas diarias lo ayudará a tener más energía para hacer más actividades durante el día. Puede necesitar reducir algunas de las actividades o usar dispositivos o técnicas que le hagan ahorrar energía. Si las actividades del cuidado hogareño o del propio son demasiado cansadoras, hable con su médico. Acá hay algunos consejos para conservar la energía. • Simplifique sus tareas y póngase objetivos realistas. No piense que usted debe hacer las cosas de la misma forma en que siempre las ha hecho. • Planee sus actividades (tareas, ejercicio y recreación) con tiempo. No planifique demasiadas cosas para hacer en un día. Haga aquellas cosas que le demanden más energía cuando se sienta mejor. • Si es necesario descanse antes y después de las actividades. 41 • Si se cansa durante una actividad, pare y descanse. Puede terminarla otro día o cuando se sienta menos cansado. • No planee actividades para inmediatamente después de una comida. • Duerma bien de noche. Cuídese de no tomar demasiadas siestas durante el día o no se podrá dormir a la noche. • Pida ayuda. Divida las tareas entre la familia y los amigos. • Si es necesario use dispositivos y herramientas que lo ayuden. Tales como: un andador, una silla para ducharse, un duchador de mano, una mesa de luz al lado de la cama o herramientas de mango largo para vestirse (bastón vestidor, calzador de zapatos, acomodador de medias). • Use ropa con cierres y botones en la delantera para no tener que estirarse por la espalda. En los pacientes con HTP la ropa no debe ajustar. • Realice todo su aseo (afeitarse, secarse el pelo, etc) sentado. • Los pacientes con HTP no deberían subir escaleras pues es un esfuerzo que empeora la enfermedad. • Evite la actividad física extrema. No empuje, tire o levante objetos pesados (más de 5 kgrs) que requieran su esfuerzo. • Para otros consejos sobre cómo ahorrar energía, dígale a su médico que quisiera hablar con un terapeuta ocupacional o especialista en rehabilitación cardíaca. Viajes aéreos o exposición a la altura (más de 2000 metros) Se recomienda usar siempre oxígeno suplementario (una máscara con oxígeno que aporta un equipo transportable). El ajuste del equipo deberá ser indicado y monitoreado por su médico especialista. Con una adecuada utilización del mismo podemos mantener la oxigenación en niveles similares a aquellos que presentamos a nivel del mar. Sexo Tenga una cariñosa relación sexual con su pareja. La insuficiencia cardíaca puede afectar todos los aspectos de su vida, 42 incluyendo tener la energía, el deseo o la habilidad para participar de una relación sexual. Piense que una relación sexual tiene dos aspectos: uno físico y uno emocional: • Hable francamente con su pareja • Encuentre diferentes maneras de mostrar cariño • Tenga sexo cuando esté descansado y físicamente confortable. • Usted puede modificar sus prácticas sexuales para disminuir la energía requerida. • Su medicación puede afectar su excitación y su performance sexual. Hable con su médico acerca de sus preocupaciones. Embarazo y métodos anticonceptivos La HTP es una condición muy mal tolerada en el embarazo y tras el parto. Pese a los avances en el tratamiento durante la última década la mortalidad de la madre es tan alta que se debe contraindicar el embarazo. Los métodos anticonceptivos de indicación en la htp son las píldoras anticonceptivas con monodroga (progesterona) y los de “barrera” (profilácticos), Los DIU (dispositivos intrauterinos) no están aceptados por su riesgo en la colocación y probabilidad de producir infecciones. Si estuvieras embarazada es fundamental decírselo a tu médico para que tome las precauciones necesarias y realice los cambios necesarios en tu tratamiento. Precauciones ante una cirugía no cardiovascular Los pacientes que padecen IC o HTP deberán realizar, ante la posibilidad de una cirugía no cardiovascular, un control con su cardiólogo quien le realizará un “riesgo quirúrgico” que le permitirá al cirujano que lleve a cabo la intervención tomar los recaudos necesarios para disminuir el riesgo de cualquier complicación. Se cree que los pacientes con HTP toleran mejor la anestesia epidural que la anestesia general. 43 Sueño ¿Qué hacer si tiene problemas para dormir? Usted puede experimentar insomnio por incomodidad, stress provocado por preocupaciones o efectos colaterales de su medicación. Si no puede dormir, intente con estos consejos: • Establezca un plan regular de sueño- vaya a la cama y levántese, en la medida de lo posible cerca del mismo horario todos los días. • Mantenga el dormitorio oscuro y tranquilo • No trabaje ni mire televisión en el dormitorio. • No lleve su computadora a la cama • Evite tomar siestas durante el día. • No tome pastillas para dormir (pueden ser tóxicas cuando se toman con otros medicamentos) • Tome los diuréticos más temprano, si es posible, así no tiene que levantarse a la mitad de la noche para ir al baño. • Si usted no puede dormir, levántese y haga algo relajante hasta que se sienta cansado. • No se quede en la cama preocupándose, pensando cuándo se va a quedar dormido. • Evite el café o la coca cola antes de dormir • Mantenga una rutina de ejercicio regular; no haga ejercicios entre 2 o 3 horas antes de la hora de acostarse. La importancia del apoyo familiar para el paciente La depresión es un trastorno del estado de ánimo, que combina una serie de elementos que interfieren con la capacidad de las personas para llevar a cabo sus actividades. Esto lleva a que muchos de los pacientes con insuficiencia cardiaca pierdan interés por las actividades cotidianas, sientan falta de energía, presenten insomnio, sentimiento de culpa y muchas veces aumento o pérdida de peso. Este desinterés hace que muchos de los pacientes abandonen el tratamiento médico llevando al deterioro de la enfermedad. 44 El apoyo y la contención familiar son fundamentales para la detección y ayuda del paciente. La información por parte de la familia acerca de la enfermedad es de gran ayuda para el equipo médico que lo asiste. Acompañarlo a las consultas, apoyo psicológico, colaborar con la dieta y sobretodo brindarle el ánimo y la esperanza que estos pacientes necesitan. La hipertensión pulmonar y las emociones El momento del diagnóstico supone un gran impacto emocional. A partir de él se inicia un largo proceso donde multiplicidad de sentimientos se ponen en marcha: La negación Nadie se encuentra preparado para enfrentar la pérdida de su salud, de manera que el paciente comienza negando la enfermedad. La negación puede funcionar como un amortiguador después de una noticia impresionante e inesperada. Es necesario pasar por esta fase para suavizar el dolor. Esto supone muchas veces dudar de la veracidad del diagnóstico (“el estudio está mal hecho”) ; dudar de la idoneidad médica por lo que se sale de inmediato a buscar una segunda opinión o lo que es peor, no le atribuye la importancia que merece (“…voy a comenzar una dieta acompañada de ejercicios y todo va a cambiar…”). De esta manera el paciente niega la seriedad de su condición y peligrosamente adopta la forma de un desafío. Pero muy pronto la realidad se impone y si bien esta fase es necesaria para asimilar la noticia rápidamente se desvanece para dar paso a otra de indignación, hostilidad y rabia. La ira De pronto el paciente asume la seriedad de su condición y entonces se convierte en una persona iracunda que se enfada con todo y con todos. Es decir la ira se desplaza hacia todas las direcciones acom- 45 pañada de todos los ¿por qué? La ira es una reacción a la frustración. En algunas ocasiones se hace presente a través de la hostilidad que el paciente demuestra hacia quienes lucen saludables y otras veces estallando con toda clase de recriminaciones culpabilizando por su condición a la familia, la enfermera, el médico y a casi todo el mundo, Dios incluido. La familia y quienes los rodean no deben tomar esta ira como algo personal del paciente dirigido contra ellos, para no reaccionar en consecuencia con más ira, lo que fomentará su conducta hostil. Tan solo se trata de una etapa necesaria pero que rápidamente debe salir de ella para continuar con el resto del proceso. La negociación En esta fase irrumpen una serie de pensamientos con los que el paciente intenta alterar de algún modo su condición por la vía de un acuerdo que, generalmente, se establece con Dios. Hacen su aparición promesas diversas de cambio, de hacer las cosas en lo sucesivo de modo diferente, que parecen ser la alternativa viable para el intenso deseo de mejorar. Pero lo cierto es que la enfermedad crónica no hace tratos ni acepta sobornos. De manera tal que esta etapa teñida de un pensamiento infantil, cuasi mágico si bien es normal y necesaria no puede perdurar ante una realidad que se impone y no le permite negociar con ella dando paso a la última fase que anuncia la llegada de la aceptación. La tristeza Ya el paciente ha entendido que ésta es su nueva realidad y que no puede seguir negándola. Ingresa así en un momento de tristeza profunda donde todos los sentimientos anteriores pasan a ser sustituidos por una sensación de pérdida. Es un estado, en general, temporario y preparatorio para la aceptación. Lo aconsejable para el paciente es que se permita vivir y expresar este sentimiento. Por su parte la familia y su entorno deberán acompañar en silencio sin alentar a ver el lado 46 positivo de la situación pues eso evitaría que la persona se enfrente por completo al dolor que lo invade. Resulta imperioso entonces que el paciente viva esta etapa con la intensidad que merece enfrentando al dolor que allí aparece. Sólo así será mucho más fácil y se logrará más rápido aceptar la realidad tal como es. La aceptación Habiendo pasado por las cuatro etapas anteriores el paciente llega a aceptar que padece una enfermedad crónica y que esto forma parte de una nueva realidad con la que deberá vivir de ahora en más. El dolor ha cedido y en su lugar sobreviene la calma y la tranquilidad. Es un momento de reconciliación con la vida. Se recobra entonces la propia identidad, es decir, se sigue siendo uno mismo, solo que ahora más sabio, con mayor aprendizaje. Se abre paso a la esperanza, estado de ánimo que sostiene y da fortaleza cuando se piensa que se puede estar mejor y que indudablemente el estar atravesando una experiencia de tal magnitud impone el desafío de buscarle un sentido para su vida. La importancia de los Grupos de Apoyo Estos sentimientos no son buenos ni malos, simplemente se tienen. Pero también es cierto que un desequilibro en las emociones de inmediato se traduce en el cuerpo. La manera en que el paciente afronte la noticia y siga con su vida, tendrá un efecto enorme en su salud física y en el avance de la enfermedad. Por ello es necesario crear un marco de contención tanto para quien convive con la Hipertensión Pulmonar, como para quien o quienes formen parte de su entorno. Es aquí donde la asociación de pacientes juega un rol insustituible promoviendo la formación de grupos de apoyo y evitando así el aislamiento en el que muchas veces el paciente se encuentra sumergido. La intención del grupo de apoyo es que tanto el paciente como su familiar o cuidador puedan: • Interactuar con otros que están pasando por una situación seme- 47 jante y comprendan desde ese lugar mucho mejor sus sentimientos. • Obtener mayor información sobre la enfermedad. • Incrementar el deseo de hablar acerca de las dificultades cotidianas, favoreciendo la reducción de la ansiedad, depresión y cualquier otro síntoma de estrés psicológico. • Desarrollar estrategias de afrontamiento eficaces y un “espíritu de lucha” positivo que le permita resolver mejor los problemas de la vida diaria. Desde la Asociación Civil HI.PU.A. (Hipertensión Pulmonar en Argentina) siempre se afirma: “no vivas la enfermedad ni solo ni aislado. Por eso únete a nosotros”. Porque solo junto a otros se puede cambiar la manera de ver las cosas. Aceptar que usted tiene una condición médica seria y comenzar a hacer todo lo que pueda para ayudarse a mejorar, son pasos muy importantes a los fines de lograr una mejor calidad de vida. Permanezca informado, acepte lo que significa, participe de actividades junto a otros y aprenda a disfrutar y valorar de cada momento que la vida le brinda. 48 Bibliografía de Consulta • 2009 ACCF/AHA Guidelines for Diagnosis and Management of Heart Failure in Adults A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines (http://circ.ahajournals.org/content/119/14/1977.full.pdf) • National Institute for Health and Clinical Excellence (NICE) Guidelines QS9 Chronic Heart Failure: information for patients 2011 (http:// guidance.nice.org.uk/QS9/PublicInfo/pdf/English) • The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association of the ESC (HFA) (http://www.escardio.org/guidelines-surveys/esc-guidelines/GuidelinesDocuments/Guidelines-Acute%20and%20ChronicHF-FT.pdf) • Consenso para el diagnóstico y tratamiento de la hipertensión arterial pulmonar (www.sac.org.ar/web/es/consensos-1) Webs de Interés • http://www.fallacardiaca.org • http://www.insuficienciacardiaca.org • http://www.fac.org.ar • http://www.hipertensionpulmonarargentina.org • http://www.caminando-juntos.com.ar 49 50 51