Síndromes Regionales
Anuncio

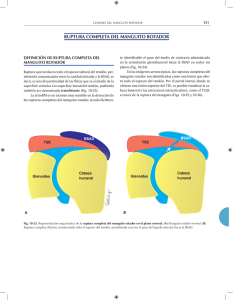
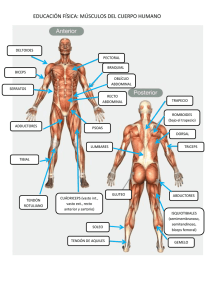
Síndromes Regionales Dr. Pacheco Son una serie de manifestaciones dolorosas que afectan diferentes regiones del cuerpo, de etiología mecánica más que todo y que son bastante importantes debido a su alta frecuencia. Dolor de tejidos blandos Difuso Generalizado Local Regional Cervicalgia Fibromialgia Lumbalgia Síndrome Dolor Miofascial Sitio (hombro, rodilla, muñeca) Tejido (tendón, ligamento, músculo, cápsula, bursa, fascia) ¿Por qué se lesionan las estructuras? Factores de Riesgo Intrínsecos 1. Edad disminuye: a. Fuerza b. Propiocepción c. Cicatrización 2. Malalineación 3. Hipermovilidad 4. Desbalance muscular 5. Insuficiencia vascular 6. Comorbilidad (diabetes) Extrínsecos 1. Medicamentos a. Glucocorticoides b. Fluoroquinolonas c. Esteroides anabólicos 2. Equipo inadecuado 3. Entrenamiento inadecuado 4. Ambiente Terminología de lesiones Tendinosis: proceso degenerativo sin cambios inflamatorios; muchos médicos se refieren a esta como tendinitis, sin embargo esto es incorrecto ya que en la mayoría de los casos no presentan un proceso inflamatorio. Tensinovitis: inflamación de la vaina sinovial. Entesopatía: inflamación/ degeneración de la inserción tendinosa. Lesiones de ligamentos: ruptura tisular (desgarro). Lesiones de músculos: ruptura tisular (músculo, unión miotendinosa). Bursitis: proceso inflamatorio. Historia del dolor Forma de instauración o Agudo <6 semanas o Subagudo 6 – 12 semanas o Crónico >12 semanas Localización Severidad Características Irradiación Precipitantes Alivio del dolor Síntomas asociados Examen Físico Inspección o Incapacidad funcional, atrofia, asimetría de diferentes estructuras, deformidad Palpación o Sensibilidad en la zona, abultamiento, crepitaciones tendinosas Movimientos o Limitación activa (tendones o ligamentos son los que están afectados) o pasiva (afectada la articulación propiamente), dolor al movimiento Pruebas especiales o Pruebas contra resistencia, estabilidad articular, provocación neurológica si hay algún dolor. Investigación Ultrasonido o Correlación inmediata con datos clínicos. o Infiltración exacta, segura. o Es lo ideal, además que permite valorar estructuras tendinosas. Resonancia magnética o Edema óseo, contenido de agua, sangre, atrofia muscular. Radiografía simple o Patología ósea que contribuya a la lesión únicamente. Principios del manejo 1. Ejercicio progresivo: para todas las lesiones tendinosas, musculares, sinoviales, y demás tienen como base de su tratamiento la terapia física, sin embargo en la CCSS las citas están para 7-8 meses Contracciones musculares isométricas o Iniciar durante etapa aguda Movimientos pasivos o Post calentamiento local, rango sin dolor Programa de carga tensional o Promover síntesis de colágeno, alineación, integridad funcional 2. Ultrasonido Efectos térmicos o Disminuye rigidez tisular o Disminuye espasmo muscular o Incrementa flujo sanguíneo o Modulación del dolor Efectos no térmicos o Disminuye inflamación o Acelera angiogénesis o Acelera función de fibroblastos (síntesis de matri 3. Otros manejos no farmacológicos Hielo o Anti-inflamatorio, analgésico Terapia láser o Efectos similares al ultrasonido Estimulación nerviosa eléctrica transcutánea o Manejo del dolor por lesiones crónicas 4. Farmacoterapia Anti-inflamatorios no esteroideos o Sólo si existe inflamación que limite la curación o Pocas semanas o AINE tópico logra control del dolor por periodo corto, mientras espera cita de terapia física Analgésicos, antidepresivos tricíclicos, gabapentina, pregabalina o Dolor neuropático 5. Infiltración con corticosteroides Indicaciones o Lesiones crónicas, sin respuesta a otras terapias o Rehabilitación es limitada por dolor Contraindicaciones o Infección local o sistémica o Trastorno de coagulación o Ruptura del tendón o Evitar en pacientes jóvenes (por sus efectos adversos) Efectos adversos o Hipersensibilidad o Atrofia tisular o Ruptura tendinosa o o o o o Infección Aumento de los síntomas post infiltración Osteonecrosis (muy raro)/artropatía esteroidal Eritema facial Sangrado menstrual anormal 6. Cirugía Reparación de estructuras o Ruptura total de una estructura o Desgarros dentro del tendón que no han cicatrizado Liberar estructuras o Estructuras tensas o cicatrizadas o Área de estenosis rodeando un tendón o Estructuras anatómicas contribuyentes En síntesis el manejo debe ser con terapia física, sin embargo por el plazo de espera para las citas en la CCSS se les dan AINES por un tiempo ya que el paciente va a seguir con dolor mientras espera y cirugía en casos específicos. HOMBRO Epidemiología o Prevalencia de dolor en hombro es de 7-21 % de adultos en la comunidad, 18% trabajadores (maquinaria, albañiles) o Segunda queja musculo-esquelética en el primer nivel Factores de riesgo o Trabajo repetitivo, actividades deportivas o Edad avanzada, variantes anatómicas, inestabilidad glenohumeral Casi siempre van a ser desórdenes crónicos degenerativos del manguito rotador, formado por los tendones del m. supraespinoso, m. infraespinoso, m. subescapular y m. redondo menor; los cuales se insertan en la tuberosidad mayor del húmero, lateral al tendón bicipital. 1. Síndrome de pinzamiento Compresión de tendones del manguito rotador y de la bursa subacromial entre el arco coracoacromial y la cabeza humeral. 2. Tendinopatía del manguito rotador Degeneración crónica del tendón supraespinoso con o sin compromiso del tendón infraespinoso y/o subescapular. 3. Desgarros del manguito rotador Resultado del pinzamiento subacromial crónico y degeneración tendinosa progresiva. 4. Capsulitis adhesiva u hombro congelado (tratamiento con terapia física únicamente) a. Tendinopatía del manguito rotador b. Contracción de la cápsula glenohumeral c. Pérdida de distensibilidad de la cápsula glenohumeral d. Adhesiones entra la cápsula y la cabeza humeral 5. Otras causas de omalgia Tendinopatía bicipital o La mayoría acompaña lesiones del manguito rotador Bursitis subacromial-subdeltoidea o Usualmente secundaria a pinzamiento o desgarro del manguito rotador Diagnóstico Dolor de inicio insidioso, asociado con microtrauma repetitivo, y que sigue la distribución del dermatoma C5. Desorden del manguito rotador Dolor nocturno desencadenado por reposar del lado afectado Dolor que empeora al elevar los brazos por encima de la cabeza Debilidad por ruptura del manguito rotador Maniobras que se pueden utilizar para hacer el diagnóstico o Dx. Dif. A. Maniobra de pinzamiento de Neer a. Pinzamiento del manguito rotador i. Evitar rotación de la escápula + elevar brazo del paciente ii. Reduce espacio entre tuberosidad mayor y acromion B. Prueba de Hawkins a. Pinzamiento del manguito rotador i. Elevar brazo 90º ii. Flexionar codo 90º iii. Rotar brazo medialmente C. Prueba de Yocum a. Pinzamiento del manguito rotador i. Mano en el otro hombro ii. Elevar el codo sin elevar el hombro D. Maniobra de Jobe a. Tendón supraespinoso i. Brazos en abducción 90º con aducción horizontal 30º + pulgares hacia abajo ii. Presionar brazos hacia abajo mientras paciente resiste E. Prueba de Yergason a. Cabeza larga del bíceps i. Supinación del antebrazo contra resistencia ii. Movimiento combinado de flexión del codo + rotación medial del brazo F. Prueba de Speed a. Cabeza larga del bíceps i. Codo extendido + palma hacia arriba ii. Elevar el brazo contra resistencia Infiltración con corticosteroides Subacromial Glenohumeral CODO 1. Epicondilitis medial (epitrocleitis o codo de golfista) y lateral (o codo de tenista) Se debe básicamente a la realización de actividades repetitivas de flexión-extensión o pronación-supinación. La epicondilitis lateral es la más frecuente con una incidencia 1-3%/año. Diagnóstico: Dolor y sensibilidad a nivel del epicóndilo de inicio agudo o insidioso, que empeora con el agarre y que irradia por la cara anterior o posterior del antebrazo. Examen físico: Epicondilitis lateral Epicondilitis medial Dolor con extensión de muñeca contra resistencia Dolor con flexión de muñeca contra resistencia Dolor con flexión pasiva máxima de muñeca Dolor con extensión pasiva máxima de muñeca 2. Síndrome del tunel cubital Neuropatía ulnar por atrapamiento, presenta parestesias en 4 y 5 dedo, empeoran con flexión repetida y dolor referido por cara medial del antebrazo. Maniobras de provocamiento Prueba de Tinel. Flexión o presión sobre el codo. MUÑECA Y MANO 1. Tenosinovitis de Quervain Involucra el Tendón abductor largo del pulgar, el tendón del extensor corto del pulgar, envueltos por vaina fibrosa a nivel de proceso estiloide radial. Se comprimen y producen dolor. Se debe a sobreuso del pulgar Irritación del tendón y engrosamiento de vaina fibrosa Diagnóstico: Dolor en cara radial de la muñeca, aumenta con movimientos del pulgar. Maniobra de Finkelstein Se le pide al paciente que coloque el pulgar en el centro de la mano, lo sostenga con los otros dedos y realice un movimiento de aducción; si es positivo se espera que sea muy doloroso para el paciente y que retire la mano. 2. Tenosinovitis flexora estenosante (dedo en gatillo) Básicamente se debe al sobreuso de la articulación, se produce inflamación tenosinovial con engrosamiento del tendón y formación de un nódulo palpable. El nódulo se desplaza dentro de la banda tendinosa y puede quedar atrapado por lo que requiere ayuda extra para separarlo y realizar el movimiento, lo que le da su nombre popular. Es raro que mejore con terapia física por lo que el manejo es básicamente infiltración y si no responde cirugía. Sobreuso Inflamación tenosinovial Nódulo palpable 3. Síndrome del túnel carpal Se debe a compresión del nervio mediano a nivel del túnel del carpo Causas de compresión del nervio mediano o Compresión mecánica por flexión-extensión repetitiva o Edema de vainas sinoviales dentro del túnel o Engrosamiento del ligamento transverso del carpo Factores predisponentes o Género femenino o Obesidad o Embarazo o Hipotiroidismo Dolor-parestesias o Más intensos en la noche o Alivian al sacudir la mano o dejarla colgando o Atrofia de eminencia tenar (forma crónica) o Debilidad para agarre, pinza Pruebas de provocación Prueba de Tinel: Prueba de Phalen Percusión del nervio mediano a nivel de la base de la muñeca, lo que generaría son parestesias en los dedos inervados por este Consiste en la flexión forzada de la articulación de la muñeca como se muestra en la imagen y lo que generaría es parestesias en los dedos inervados por el mediano El tratamiento consiste en muñequeras y evitar posturas inadecuadas, sin con esto no mejora se infiltra y sino cirugía. CADERA 1. Síndrome de dolor trocantérico mayor Dolor en la cara lateral de la cadera con un punto sensible sobre la región del trocánter mayor. Asociado con tendinopatía del glúteo mínimo o medio con o sin bursitis (por lo que bursitis trocantérica no es un término correcto). Corresponde al 10-20% de los problemas de cadera que se presentan en primer nivel; es más prevalente en mujeres que en hombres. Factores asociados o Biomecánica de miembros inferiores alterada o Obesidad o Lumbalgia o Artrosis de cadera Anatomía: o Glúteos medio y mínimo Abductores de la cadera Estabilizan articulación de cadera Mantienen tronco erguido durante la marcha Diagnóstico o Dolor Crónico, intermitente Cara lateral de cadera, glúteo Empeora al reposar sobre lado afectado o Empeoran el dolor Caminar, correr Sentarse con la pierna afectada cruzada Permanecer de pie Pasar a la posición erguida Examen físico o o o Con el paciente reposando en el lado contralateral, abducción y rotación interna de la cadera contra resistencia (eso generaría dolor). Permanecer de pie sobre una pierna por 30 segundos (debería producir dolor). Signo de Trendelenburg Desgarros del gúteo medio Durante la marcha el paciente no es capaz de mantener la cadera en un ángulo normal ya que se desplaza cuando se apoya del lado afectado. RODILLA 1. Síndrome de fricción de banda iliotibial Dolor y sensibilidad sobre el cóndilo femoral lateral Fricción entre banda iliotibial y epicóndilo femoral lateral durante flexión-extensión rodilla Mecanismo o Estabilizador de la rodilla o Se desplaza anteriormente con extensión de rodilla, posteriormente con flexión de rodilla. o Lo que puede llevar a irritación en esta zona. Etiología o Genu varum o Pronación excesiva del pie o Acortamiento de un miembro inferior o Calzado inadecuado o Correr, ciclismo o Artrosis de rodilla, cadera 2. Tendinopatía patelar Rodilla del saltador o Tendinopatía - entesopatía del tendón patelar en el borde inferior de la patela o Dolor patelar y sensibilidad a la palpación Ruptura del tendón patelar o Espacio palpable inferior a la patela o Debilidad para extensión de rodilla o Patela alta (en la radiografía un desplazamiento de la rótula hacia craneal) TENDÓN DE AQUILES Es el más grueso y grande se inserta en el calcáneo y se encuentra asociado a una bursa. 1. Tendinosis, entesitis Mayoría relacionadas con sobreuso Corredores o 55-65% tendinosis o 20-25% entesitis Factores etiológicos o Sobrepeso o Impacto repetitivo o Biomecánicos (hiperpronación, acortamiento de miembro inferior) 2. Rupturas Forma más común de ruptura tendinosa espontánea o 2 – 19 hombres : 1 mujer o 90% ocurren relacionadas con actividad física o Sólo 10% tiene antecedentes de síntomas previos Diagnóstico o Tendinosis Más común en tercio medio, área hipovascular Sensibilidad local, signos inflamatorios, nódulos palpables o Ruptura Ausencia de flexión plantar Brecha palpable o Entesopatía Usualmente asociada con bursitis retrocalcánea Sensibilidad, edema, hiperemia Tratamiento: terapia física, US, manejo del dolor, NO SE DEBE INFILTRAR ya que hace más probable la ruptura. Y para la ruptura cirugía.