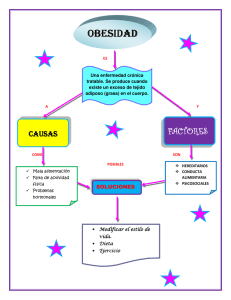
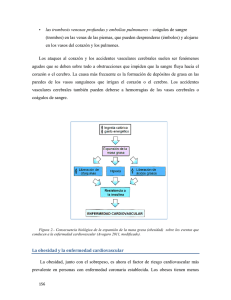
Modul 2
Anuncio

ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA - ACTIVIDAD FÍSICA Módulo 2 Dirección y coordinación editorial: D. L.: B-50.251-2005 Maquetación: Molagraf Impresión y encuadernación: Vanguard Gràfic 3 Índice módulo 2 NUTRICIÓN Y DIETÉTICA 1. CONCEPTOS BÁSICOS (Pilar Cervera Ral y Laura Padró) Concepto de alimentación sana ________________________________________ 7 Descripción y clasificación de los nutrientes ____________________________ 9 Variaciones de la alimentación en las diferentes etapas de la vida ________18 2. CARACTERÍSTICAS DE LA DIETA EN EL TRATAMIENTO DE LOS TRASTORNOS Y ENFERMEDADES RELACIONADOS CON EL RIESGO CARDIOVASCULAR (Pilar Cervera Ral y Laura Padró) Enfermedad cardiovascular ____________________________________________21 Sobrepeso y obesidad ________________________________________________25 3. REALIZACIÓN PRÁCTICA DE UNA PAUTA DIETÉTICA (Pilar Cervera Ral) Proceso para realizar un tratamiento dietético __________________________29 Cuestionario de hábitos alimentarios __________________________________32 BIBLIOGRAFÍA ________________________________________________________35 ACTIVIDAD FÍSICA 1. MOTIVACIONES Y RAZONES PARA REALIZAR EJERCICIO FÍSICO (Araceli Boraita Pérez) Estrategias para facilitar su práctica ____________________________________39 2. COMPOSICIÓN CORPORAL (Araceli Boraita Pérez) Concepto, modelos y métodos de determinación ________________________43 Técnica antropométrica para la valoración de la composición corporal ____46 Obesidad, composición corporal y riesgo cardiovascular ________________48 Efectos del ejercicio físico en la composición corporal ____________________55 4 3. PRESCRIPCIÓN DEL EJERCICIO FÍSICO (Araceli Boraita Pérez) Recomendaciones y programas de entrenamiento ______________________61 Deportes más recomendados para mejorar la salud ______________________62 Test de valoración para controlar la evolución de un programa de entrenamiento ________________________________________________67 4. EJERCICIO FÍSICO Y RIESGO CARDIOVASCULAR (Araceli Boraita Pérez) Ejercicio físico e hipertensión arterial __________________________________69 Ejercicio físico y dislipemia ____________________________________________70 Diabetes mellitus y ejercicio físico ______________________________________73 Ejercicio físico y envejecimiento ________________________________________74 Ejercicio físico y cardiopatía____________________________________________78 5. ASPECTOS PSICOLÓGICOS EN RELACIÓN CON EL EJERCICIO (Araceli Boraita Pérez) Psicología del deporte: definición ______________________________________79 Factores psicológicos relacionados con el inicio de un programa de ejercicio físico ______________________________________________80 Factores psicológicos relacionados con el mantenimiento de un programa de ejercicio físico ______________________________________________81 Objetivos de la psicología aplicados al ejercicio físico en la población ____81 BIBLIOGRAFÍA ________________________________________________________83 NUTRICIÓN Y DIETÉTICA 7 1 CONCEPTOS BÁSICOS Pilar Cervera Ral y Laura Padró Uno de los mayores logros del siglo XX ha sido doblar la esperanza de vida de la población en los países desarrollados. A mediados de siglo, la esperanza de vida de los hombres españoles era de 50 años, actualmente es de 76 años y de 83 años en mujeres; esto está provocando un envejecimiento de la población. Si nos referimos a datos actuales, el 16% de la población española tiene más de 65 años. De todos modos, el principal objetivo es que esta mayor expectativa de vida vaya acompañada de un mayor estado de salud. Hay tres grandes grupos de factores que influyen en la esperanza de vida (Barnett, 1998): 1) factores genéticos, 2) factores ambientales, y 3) factores relacionados con los estilos de vida. De hecho, después del descubrimiento de los nutrientes esenciales en la primera mitad del siglo XX, el objetivo del hombre ha pasado de asegurar la ingesta mínima de estos nutrientes a optimizar el contenido de los mismos para reducir o prevenir enfermedades. Concepto de alimentación sana Alimentación saludable: equilibrio nutritivo Para conseguir el equilibrio nutritivo indispensable para una alimentación saludable, son útiles las siguientes puntualizaciones: 1 Los carbohidratos deben constituir más del 50% del aporte energético total. La ingesta de azúcares simples no debe sobrepasar el 10% del total calórico diario. 2 Se aconseja que la grasa represente menos del 30% del aporte energético total, siendo el reparto entre la grasa saturada, monoinsaturada y poliinsaturada algo diferente a lo que se venía recomendando hasta ahora. En base a la prevención de enfermedades cardiovasculares, se ha pasado a recomendar que las grasas monoinsaturadas constituyan un 15% del total de las calorías ingeridas, a costa 8 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA de la reducción a un 7-10% de las poliinsaturadas. Las grasas saturadas deben constituir menos de un 10% del total. Además, se recomienda reducir el consumo de colesterol hasta 300 mg/día. 3 Se recomienda que las proteínas de la dieta representen el 12-15% del aporte energético diario o, para los adultos, 0,8-1 g por kg de peso y día, siempre y cuando las calorías ingeridas sean suficientes para cubrir las necesidades diarias de energía. De no ser así, las proteínas se utilizarían como combustible celular en vez de cumplir funciones plásticas (construcción y regeneración de tejidos) y se produciría un balance de nitrógeno negativo. También se sigue recomendando disminuir el consumo de carnes rojas y aumentar el de aves y pescados. 4 La cantidad de fibra vegetal presente en la dieta debe oscilar entre los 25-30 g/día. La fibra se encuentra en hortalizas, verduras, frutas, cereales integrales, legumbres, frutos secos… 5 La dieta debe aportar las calorías necesarias para compensar el gasto energético sin excesos ni carencias. La necesidad energética depende de la edad, sexo, situación fisiológica y actividad física habitual. 6 Se aconseja no sobrepasar los 6 g/día de consumo de sal para evitar un aporte excesivo de sodio, que podría dar lugar a sobrecarga renal e hipertensión. Se deben evitar también los alimentos con alto contenido de sal, es decir, la mayoría de los alimentos procesados y conservas y las comidas preparadas. 7 Finalmente, si consumimos bebidas alcohólicas, es conveniente hacerlo con moderación y preferiblemente se escogerán las fermentadas (vino, cerveza, cava, sidra). Una dieta saludable debe aprotar suficiente energía y nutrientes (hidratos de carbono, ácidos grasos, proteínas, vitaminas, minerales y agua) según la edad, el sexo, la situación fisiológica y la actividad física; y también tiene que ser variada para asegurar el aporte de los macro y micronutrientes, equilibrada en cuanto a las proporciones recomendadas de nutrientes y adaptada a las condiciones geográficas, culturales, etc. Aprender a escoger adecuadamente los distintos alimentos es un proceso de educación nutricional muy importante, sobre todo en edades tempranas, lo que va a influir en la salud en etapas posteriores de la vida. Además, el acto de comer incluye la gastronomía, y tenemos que saber disfrutar de ello. Necesidades energéticas La energía que nos aportan los nutrientes y la energía que gastamos al hacer ejercicio, trabajar e incluso que gastamos al descansar se mide en kilocalorías, aunque normalmente se utiliza el término calorías. También se puede expresar en kilojulios (tabla 1a). Equilibrio energético. El organismo funciona de forma similar a una balanza: las 1 9 CONCEPTOS BÁSICOS Tabla 1a Unidades para medir el gasto energético y aporte energético de los nutrientes Nutrientes Hidratos de carbono Grasas Proteínas Alcohol Tabla de equivalencias 1 kilocaloría = 4,18 kilojoules 1 kilocaloría = 1 Caloría 1 Caloría = 1.000 calorías Aporte energético 4 kcal/g 9 kcal/g 4 kcal/g 7 kcal/g calorías que suministramos a través de los alimentos (aporte energético) y las calorías que gastamos (gasto energético) tienen que estar equilibradas para mantener el peso corporal. Cálculo de las necesidades energéticas. Las necesidades energéticas se pueden estimar con la fórmula de la FAO-OMS (Organización Mundial de la Salud). Los valores habituales de metabolismo basal en mujeres son de 1.200-1.450 kcal/día, y en hombres de 1.400-1.800 kcal/día. En cuanto a las necesidades energéticas totales, en mujeres son de unas 1.800-2.000 kcal/día (35 kcal/kg/día), y en el caso de los hombres, de unas 2.500-2.700 kcal/día (40 kcal/kg/día). Descripción y clasificación de los nutrientes Hidratos de carbono Los hidratos de carbono (tabla 1s) constituyen una fuente energética importante en nuestra alimentación (1g de hidratos de carbono equivale a 4 kcal); también realizan una función reguladora y una función plástica (ácidos nucleicos y mucopolisacáridos). Tabla 1s Clasificación de los hidratos de carbono Monosacáridos (3-6 átomos de carbono) Hexosas - glucosa - fructosa - galactosa Oligosacáridos (2-10 monosacáridos) Disacáridos - sacarosa (glucosa + fructosa) = azúcar - maltosa (glucosa + glucosa) = hidrólisis almidón - lactosa (glucosa + galactosa) = leche Polisacáridos (>10 monosacáridos) - almidón (cereales, legumbres, tubérculos) - glucógeno (reserva glucídica del hígado y músculos) - fibra (soluble e insoluble) Pentosas - D-ribosa (ARN) - D-desoxirribosa (ADN) - L-arabinosa (fruta y raíces) - D-xilosa (estructuras vegetales) 10 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA Fibra La fibra alimentaria, presente en las verduras, frutas, frutos secos, cereales integrales y legumbres, es un hidrato de carbono complejo que no es digerido ni asimilado por nuestro organismo, ya que carecemos de las enzimas necesarias para su digestión. Entre los tipos de fibra que existen, destacan: Pectinas, gomas y mucílagos (fibra soluble) Celulosas, hemicelulosas y lignina (fibra insoluble) Edulcorantes no calóricos Actualmente, disponemos de los edulcorantes no calóricos, una buena opción para seguir disfrutando del sabor dulce, pero que metabólicamente no suponen una alteración de la glicemia ni de los niveles lipídicos. Pertenecen a este tipo de edulcorantes la sacarina y sus sales sódica y cálcica, el aspartame, el acesulfame K, el ciclamato y la sucralosa. La sucralosa (600 veces más dulce que el azúcar) fue aprobada en 1998 por la FDA como el mejor endulzante de mesa y para ser usado en productos para hornear, bebidas no alcohólicas, chicles, postres congelados, jugos de fruta y gelatina. Edulcorantes calóricos Entre los edulcorantes calóricos figuran: Fructosa o levulosa, jarabe de maíz y dextrosa. Su valor calórico es de 4 kcal/g (igual a la sacarosa), pero el incremento de la glucemia posprandial después de la ingesta de fructosa es inferior al de otros hidratos de carbono. Polialcoholes (sorbitol, manitol, xilitol, lactitol, maltitol). Su valor calórico es de 2,4 kcal/g. No son absorbidos totalmente y por ello, la ingestión de grandes cantidades puede provocar diarreas osmóticas. En los últimos años, las industrias han empezado a fabricar nuevos productos, sustituyendo la sacarosa y fructosa por polialcoholes. Grasas Las grasas tienen función estructural en las membranas celulares, función reguladora (hormonas sexuales y suprarrenales), de transporte y absorción de vitaminas liposolubles y de aporte de ácidos grasos esenciales. En los alimentos existen tres tipos de lípidos: grasas o aceites (también llamados triglicéridos o triacilglicéridos), fosfolípidos y esteroides (donde cabe destacar el colesterol). Grasas y aceites Las grasas o triglicéridos son ésteres de glicerol con ácidos grasos saturados e insaturados (tabla 1d). 1 CONCEPTOS BÁSICOS Tabla 1d Clasificación de los ácidos grasos Saturados (en grasas animales de carnes, huevos, lácteos y aceites vegetales de coco y de palma) Nº de átomos de carbono Ácido láurico 12 Ácido mirístico 14 Ácido palmítico 16 Ácido esteárico 18 Insaturados (poseen dobles enlaces) Ácidos monoinsaturados (1 doble enlace). • Ácido oleico 18:1 (1 doble enlace). Aceite de oliva Ácidos poliinsaturados (2 o más dobles enlaces). Los más importantes son: • Ácidos grasos de la serie n-6: Aceite de semillas Ácido linoleico18:2 (2 dobles enlaces) • Ácidos grasos de la serie n-3: Aceite de pescado Ácido alfalinolénico 18:3 (3 dobles enlaces) EPA 20:5 (5 dobles enlaces) DHA 22:6 (6 dobles enlaces) Fosfolípidos Este tipo de lípidos tienen una función estructural. Son ácidos grasos unidos al glicerol, con la diferencia de que el tercer carbono de la molécula de glicerol no está unido a un ácido graso, sino a un grupo fosfato, el cual, a su vez, puede estar unido a otro grupo polar. Los fosfolípidos intervienen en funciones de transporte de lípidos en el plasma y desempeñan un importante papel en la constitución de la membrana celular y en la vaina de mielina de las neuronas. Esteroides (colesterol) El colesterol es el esterol más abundante, esencial para el organismo. Puede provenir de la dieta o puede ser sintetizado por prácticamente todas las células del organismo, a partir de acetil-CoA, fundamentalmente en hígado, corteza renal, piel, intestino y tejidos reproductores. Posee una serie de funciones que lo hacen indispensable. También hay presencia del esqueleto carbonado del colesterol en esteroles de origen vegetal como el ergosterol, precursor de la vitamina D. Recomendaciones nutricionales del consumo de grasas El aporte de grasas es esencial para la salud (tabla 1f). Además de contribuir a satisfacer las necesidades energéticas, el consumo de grasas alimentarias debe ser suficiente para satisfacer las necesidades de ácidos grasos esenciales y de vitaminas liposolubles. Digestión de las grasas El proceso digestivo de las grasas se lleva a cabo a través de la actuación secuencial de diversas enzimas que actúan a distintos niveles del tubo digestivo. La digestión empieza en la boca, al mezclarse el alimento con la lipasa lingual, secretada por las glándulas bucales, y continua en el estómago, donde actúa la lipasa gástrica; el resultado de esta digestión bucogástrica es la hidrólisis parcial de los triglicéridos y la absorción a nivel del estómago de los ácidos grasos de cadena corta y media. Esta digestión se complementa en el duodeno, gracias a la segregación de la bilis y a la lipasa pancreática. Los ácidos grasos de cadena corta y media son absorbidos 11 12 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA Tabla 1f Ingesta recomendada de grasas Personas adultas: 25-35 % del consumo energético. • Grasas saturadas < 10 % del consumo energético • Grasas monoinsaturadas >15 % del consumo energético • Grasas polinsaturadas < 7% del consumo energético - Relación entre ácido linoeico y a-linolénico entre 5:1 y 10:1 - Relación de 1/3 de ácidos grasos omega 3 y 2/3 de ácidos grasos omega 6. El consumo de colesterol se aconseja que sea <300 mg/día directamente al torrente sanguíneo a través de la vena porta al hígado. Los ácidos grasos de cadena larga son convertidos en triglicéridos y absorbidos a través del sistema linfático, en forma de lipoproteínas y quilomicrones. En función de la situación en que se encuentre el organismo, los ácidos grasos tienen distintos destinos metabólicos: oxidación como material energético (lipólisis), almacenamiento (lipogénesis) o formación de membranas celulares. Proteínas Las proteínas de los alimentos constituyen la fuente de aminoácidos para el organismo. Como se muestra en la tabla 1g, se distingue entre aminoácidos esenciales y no esenciales. Los aminoácidos condicionalmente indispensables son aquellos que llegan a ser esenciales bajo ciertas condiciones clínicas; por ejemplo, la glutamina y la arginina son condicionalmente indispensables en épocas de estrés metabólico. Tabla 1g Aminoácidos esenciales y no esenciales Aminoácidos esenciales: la síntesis corporal no es suficiente para cubrir las necesidades Aminoácidos no esenciales: pueden ser sintetizados por el organismo - - Isoleucina (Ile) Lisina (Lys) Treonina (Thr) Metionina (Met)*** Histidina (His)* - Leucina (Leu) Fenilalanina (Phe)** Triptófano (Trp) Valina (Val) Alanina (Ala) Asparragina (Asn) Cisteína (Cys) Serina (Ser) Prolina (Pro) - Arginina (Arg) Ác.aspártico (Asp) Glutamina (Gln) Glicina (Gly) Ác. glutámico (Glu) * Histidina necesaria sólo para niños ** Fenilalanina necesaria para la síntesis de tirosina *** Metionina necesaria para la síntesis de cisteina Fuente: FAO Food and Nutrition, 1991. Recomendaciones proteicas Las recomendaciones proteicas en adultos son de 0,8-1 g por kg de peso al día. Estas necesidades las podemos obtener de las proteínas de origen vegetal o de origen animal. Las proteínas de origen animal están presentes en las carnes, pescados, aves, huevos y productos lácteos. Las de origen vegetal se pueden 1 CONCEPTOS BÁSICOS encontrar en los frutos secos, las legumbres (en las que debemos destacar la soja) y los cereales. Complementación proteica En el caso de las proteínas, no sólo es importante la cantidad, sino también su calidad, el perfil de aminoácidos que presenta la proteína (valor biológico). Los alimentos de alto valor biológico corresponden a los alimentos de origen animal; los huevos (ovoalbúmina) y la leche (caseína) son los alimentos que poseen las proteínas más completas, en cuya composición figuran todos los aminoácidos esenciales. Los alimentos de bajo valor biológico son normalmente de origen vegetal; no obstante, con la combinación de alimentos vegetales podemos suministrar proteínas que se complementan con sus aminoácidos deficitarios, obteniendo una dieta con una magnífica calidad proteica (tabla 1h). Tabla 1h Ejemplos de complementación proteica Aminoácidos deficitarios Buenas combinaciones proteicas Pan, arroz y pastas (⇓ lisina) Maíz ( ⇓ triptófano) Legumbres (⇓ metionina) Cereales con lácteos Pan con lácteos Legumbres con arroz o pasta o maíz Legumbres con patata Se acepta que las proteínas complementarias de los alimentos consumidas a lo largo del día, en combinación con las reservas corporales de aminoácidos, generalmente aseguran un balance de aminoácidos adecuado. Vitaminas Las vitaminas son sustancias orgánicas sin valor energético pero indispensables para el organismo humano, ya que intervienen en distintos procesos metabólicos y el cuerpo humano es incapaz de sintetizarlas. Las vitaminas se clasifican en función de su solubilidad con el agua. Las solubles en agua se denominan vitaminas hidrosolubles (vitaminas del grupo B y vitamina C) y las no solubles en agua, vitaminas liposolubles (vitaminas A, D, E y K). Minerales Los minerales son elementos químicos inorgánicos esenciales para nuestro organismo que se clasifican según las cantidades que necesita el organismo. Los macrominerales o minerales esenciales son: calcio, cloro, magnesio, fósforo, potasio, sodio y azufre, y tienen unos requerimientos de más de 100 mg al día. Los microminerales o minerales traza son aquellos cuyos requerimientos son inferiores a 100 mg al día; se incluyen en este grupo: hierro, cromo, cobalto, cobre, flúor, yodo, manganeso, molibdeno, selenio y zinc. Entre ellos, los más importantes a destacar por sus más frecuentes carencias son el calcio y el hierro. 13 14 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA Antioxidantes Los antioxidantes también han despertado mucho interés en las patologías cardiovasculares, desde el famoso estudio de los Siete Países. Dichos antioxidantes pueden ser endógenos (SOD y GPO) o exógenos, que podemos obtener a través de la alimentación o suplementación. Los más utilizados son: coenzima Q10, (ubiquinona), vitamina E, caroteno, provitamina A, vitamina C, zinc, selenio, polifenoles, flavonoides, licopeno, etc. De todos modos, aún es muy pronto para establecer con precisión el tipo de antioxidantes y las cantidades recomendadas para cada individuo y caso. Pirámide de los alimentos La pirámide de los alimentos es una herramienta muy útil que nos puede ayudar a planear la dieta de forma visual explicando las raciones necesarias de los distintos grupos de alimentos (figura 1a).La pirámide está organizada de la siguiente manera: el nivel inferior es mayor en tamaño que la punta de la pirámide, representando un mayor número de porciones de alimentos por día. Cada nivel CONSUMO OCASIONAL CONSUMO DIARIO Figura 1a Pirámide de los alimentos 1 CONCEPTOS BÁSICOS representa un grupo de alimentos distinto. En la pirámide, se consideran 6 grupos de alimentos: 1) cereales y granos; 2) frutas y verduras; 3) aceite de oliva; 4) lácteos y sus derivados; 5) carne, pescado, huevos, frutos secos y leguminosas; 6) grasas y azúcares. El nivel de la base está constituido por alimentos farináceos. Las recomendaciones de farináceos son de 4-6 raciones. En el segundo nivel se encuentran las frutas y verduras. Se recomiendan 2-3 de verdura y 2 a 3 porciones de fruta, y que por lo menos una de las porciones de fruta que sea una fruta cítrica o rica en vitamina C (naranja, mandarina, piña, fresas, kiwi, pomelo, etc.). Es mejor escoger fruta fresca que la fruta en almíbar. Al mismo nivel, está el aceite de oliva (3-6 raciones). En el tercer nivel se encuentran la leche y los derivados lácteos (yogur, queso). Las raciones recomendadas van de 2 a 4, dependiendo de la edad. En el cuarto nivel se encuentra la carne magra, el pescado, los huevos, las leguminosas y los frutos secos. Se recomiendan 2 porciones al día. En el último nivel de la pirámide se encuentran la grasa saturada (mantequilla, manteca, queso crema, mayonesa, margarina, salsas grasa) y el azúcar (dulces, jarabes, miel, refrescos, mermelada, jalea, etc.). Se recomienda consumir grasa y azúcar ocasionalmente. También se encuentran es este nivel la bollería, las patatas chips, los refrescos… Grupos de alimentos Desde el punto de vista nutricional, se distinguen los siguientes seis grupos de alimentos: 1 Farináceos. Las legumbres son uno de los alimentos vegetales que contienen el porcentaje más elevado de proteínas; su composición es: almidón (60-65%), proteínas (18-24%) y grasas (1,5-5%). Son ricas en calcio, hierro, niacina y tiamina. Las pastas y arroces contienen almidón (72-75%), proteínas (8-13%) y grasas (1%, aproximadamente). En los tubérculos como la patata, la composición nutricional es: almidón (19%), proteínas (2%), debido a su contenido elevado en agua. Así pues, son alimentos bastante parecidos nutricionalmente y se pueden alternar entre ellos. 2 Verduras y frutas. Es importante destacar que no es lo mismo comer la fruta en pieza que beber zumos. Si el consumo de fruta sólo se limita a los zumos o néctares, estamos disminuyendo el consumo de vitaminas y fibras e incluso, en según que tipo de productos, aumentando el consumo de azúcares. En el grupo de las verduras, el contenido de carbohidratos es bajo y, a diferencia de las frutas, no contienen azúcares simples, sino polisacáridos (entre un 5-10%). También se debe destacar el elevado contenido en agua, celulosa, hemicelulosa y lignina, ácido fólico, vitamina A, C, potasio, magnesio e incluso, en algunas verduras de hoja verde, hierro y calcio. Es importante que 15 16 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA en cada comida se consuma verdura cruda o cocida, de plato principal o de acompañamiento. 3 Alimentos proteicos. Estos alimentos (carne, pescado, huevo y derivados cárnicos) tienen un contenido elevado de proteínas de alto valor biológico y son pobres en hidratos de carbono; su contenido en grasas varía en función del tipo de alimento. Los crustáceos (cangrejos, gambas y langostinos), los moluscos (mejillones, almejas y ostras) y los cefalópodos (sepia y calamar) contienen un valor semejante en proteínas; su contenido en grasas es del 3-8%, pero más elevado en colesterol. Un huevo contiene 6,5 g de proteína, 6 g de grasas y 250 mg de colesterol. 4 Lácteos. La composición de la leche entera es de un 4,5% de carbohidratos, un 3 a 5% de proteínas, de las cuales el 80% es caseína, un 3,5% de grasa, principalmente saturada, unos 14 mg de colesterol y unos 120 mg de calcio por 100 ml de leche. En la leche descremada, lo único que se elimina es el contenido graso y, por lo tanto, también el colesterol. De todos modos, como las vitaminas A y D se encuentran en las sustancias lipídicas, al eliminar la grasa, su contenido disminuye, por lo que muchas marcas comerciales de leche descremada añaden vitamina A y D para compensar estas pérdidas. El yogur es un alimento que se produce por fermentación de la leche (entera o desnatada), gracias a la acción de bacterias como Lactobacillus bulgaricus y Streptococcus thermophilus . Otro láctico importante es el queso, cuya composición depende de la variedad, pero se puede generalizar que los quesos curados aportan más de un 45% de grasa, y los tiernos entre un 40 y 45 %. Los quesos contienen una cantidad importante de sal y son muy pobres en hidratos de carbono; por esta razón, las personas intolerantes a la lactosa toleran mejor este alimento. 5 Grupo de las grasas. Aceites, mantequillas, margarinas, nata y frutos secos son productos ricos en grasas de origen animal o vegetal, vitaminas liposolubles y pobres en proteínas e hidratos de carbono. Los aceites de origen vegetal son ricos en vitamina E y prácticamente el 100% es grasa, donde predominará la monoinsaturada en el aceite de oliva y la poliinsaturada en aceites de semillas, como por ejemplo en el de girasol; por su origen vegetal, no poseen colesterol, en cambio, las grasas de origen láctico, como la mantequilla, poseen cantidades elevadas de colesterol (unos 250 mg por 100 g de alimento), un 85% como mínimo de grasas saturadas y cantidades también elevadas de vitaminas A y D. La excepción son los frutos secos, alimentos con un considerable contenido de carbohidratos y proteínas (5% y 20%, respectivamente), y que constituyen también una buena fuente de calcio y hierro. 6 Alimentos no básicos. En este grupo se incluyen productos alimentarios que, a pesar de su consumo habitual, no se consideran necesarios para una buena nutrición. El azúcar contiene un 99% de sacarosa y se obtiene de la caña de azúcar o de la remolacha. La miel es un alimento segregado por las abejas que contiene sacarosa y fructosa. El consumo de estos dos productos (azúcar y miel) ha de ser escaso, por su contenido calórico en monosacáridos. El valor energético de las bebidas alcohólicas varía según su contenido en alcohol. Para saber el porcentaje en volumen de alcohol etílico de una bebida 1 CONCEPTOS BÁSICOS alcohólica que se expresa en grados, y saber la cantidad en gramos que contiene, se tiene que multiplicar por la densidad de alcohol (0,789). Las bebidas refrescantes constituyen un aporte calórico a considerar (una lata de refresco de 330 ml aporta unas 150 kcal. procedentes de azúcares simples); por lo tanto, deberían controlar la ingesta de estas bebidas las personas con diabetes, hipertrigliceridemias y obesidad. En la tabla 1j se indican los gramajes estándar de una ración de diversos alimentos. Tabla 1j Raciones de los alimentos Gramajes estándar de una ración de diferentes alimentos: Pescados 125 g Carnes 100 g Huevos 2 unidades Pasta o arroz 65-80 g en crudo Legumbres 80 g en crudo Patata 250 g Pan 80 g Verdura 200-250 g Desde el punto de vista práctico, sugerimos una relación de proporcionalidad considerando el factor 1, como ración estándar para el adulto. Gramajes estándar para niños y adolescentes por ración: De De De De 3-6 años 7-9 “ 10-13 “ 14-18 “ de edad “ ” “ ” “ ” 0,6 0,8 1,0 1,3 Alimentos funcionales Bajo este epígrafe se incluye cualquier alimento en estado natural o modificado tecnológicamente, al cual, además de sus funciones nutritivas esenciales, se le atribuye un efecto beneficioso para el organismo o de prevención de determinadas enfermedades (tabla 1k). Variaciones de la alimentación en las diferentes etapas de la vida Alimentación y embarazo Un buen estado nutricional inicial de la gestante es de suma importancia para un óptimo desarrollo del embarazo. Las necesidades nutricionales se resumen en la tabla 1l. 17 18 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA Tabla 1k Alimentos funcionales para la patología cardiovascular Sustancia Mecanismo de acción Alimento Fitosteroles ⇓ colesterol total y LDL Margarinas Ácidos grasos poliinsaturados n-3 ⇓ triglicéridos Leches, conservas de pescado Antioxidantes ⇓ oxidación de LDL Zumos, aceites Fibra soluble ⇓ colesterol total y LDL ⇓ glucemia Productos de panadería, galletas, cacao soluble Ácido fólico ⇓ homocisteina Leches, cereales Polialcoholes ⇓ triglicéridos, ⇓ glucemia ⇓ aporte energético Mermeladas, galletas, helados, turrones Tabla 1l Recomendaciones alimentarias en la mujer gestante Necesidades nutricionales Primer trimestre Segundo y tercer trimestre Energía Normal Aumentar a partir del cuarto mes: 100 a 300 kcal por día suplementarias Proteínas Normal Aumentar a 1,5 los g/kg/día Glúcidos Normal Normal, disminuir los azúcares simples Aumentar el aporte de fibras Lípidos Normal Normal. Disminuir las grasas saturadas Minerales Calcio Calcio, fósforo, yodo y magnesio y en el tercer trimestre hierro. Vitaminas Ácido fólico Vitaminas del grupo B, C y E Agua Aumentar a 2,5-3 litros Aumentar a 3 litros Fuente: Cervera et al, Alimentación y dietoterapia, 1993. Alimentación y lactancia La alimentación de la madre debe estar acorde con los cambios que sufre la leche materna a lo largo de todo el período de lactancia. La calidad de los alimentos consumidos por la madre tiene consecuencias directas en el volumen y composición de la leche. 1 CONCEPTOS BÁSICOS Las necesidades nutricionales más relevantes durante la lactancia son: Aumento de las necesidades de proteínas y de lípidos mono y poliinsaturados Aumento de las necesidades hídricas Ligero aumento de las necesidades vitamínicas y minerales, destacando el calcio (1.200 mg/día) Incremento del aporte energético de unas 500 kcal/día (elaborar un litro de leche materna supone un gasto energético de 700 kcal.). Alimentación infantil y en la adolescencia La nutrición en la etapa de crecimiento es esencial para conseguir un desarrollo adecuado en peso y talla y alcanzar un óptimo estado de salud. Desde que el niño empieza a introducir alimentos en su dieta habitual (a los 4 meses), el proceso de adaptación a la nueva alimentación será progresivo en relación a su maduración digestiva. A partir de los 2-2,5 años, el niño debería comer de casi todos los alimentos. La adolescencia es una edad con unos requerimientos dietéticos y nutricionales en general aumentados por el desarrollo puberal que experimentan los adolescentes. De todos modos, es la etapa donde se realizan más transgresiones alimentarias y cuando empiezan más trastornos alimentarios. Según un estudio realizado por Rufino en 1997, el mayor gasto de dinero de los adolescentes se destina a la compra de: dulces (70,2%), bebidas refrescantes (55,4%), alimentos salados (49,5%) y bebidas alcohólicas (25,4%). Alimentación en la menopausia La alimentación en la menopausia debe cubrir los siguientes objetivos: 1 Aportar la cantidad necesaria de calcio según las RDA (que oscila entre 1.000 y 1.500 mg), haciendo hincapié en los 30 primeros años de vida, que es cuando el hueso es más capaz de fijar el calcio. Podemos obtener calcio de los productos lácteos (yogures, quesos, leche, etc.), los frutos secos, almejas, pescado pequeño con espinas, la soja (también sus derivados como el tofu) y otras legumbres. 2 Asegurar las cantidades de vitamina D o colecalciferol para una correcta absorción del calcio. Las recomendaciones son de 200 U.I. en el adulto y 400 U.I en el anciano, que se pueden cubrir perfectamente con la ingesta diaria. 3 Satisfacer las necesidades diarias de bor o, un elemento importante en la regulación tanto del metabolismo cálcico, como en la producción de hormonas sexuales. Las fuentes ricas en boro son: miel, nueces, almendras, avellanas, soja, manzanas, peras, uvas, pasas, dátiles, etc. 19 20 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA 4 Asegurar las necesidades diarias de magnesio, que es un estabilizador en la estructura de las membranas celulares, junto al calcio y las proteínas, y ayuda a incorporar el calcio al hueso. Sus fuentes alimenticias son: hortalizas, yema de huevo, carnes, naranja, higo, coco, cebada, trigo, etc. Una dieta normal provee las necesidades diarias, estimadas en los adultos entre 200 y 300 mg. En casos de osteoporosis, se recomienda aumentar las necesidades a unos 500 mg diarios. La proporción sugerida en las combinaciones de calcio y magnesio es de 2:1. 5 Controlar los alimentos ricos en ácido oxálico y ácido fítico . Forman unos complejos denominados oxalatos de calcio y fitatos de calcio que no son absorbidos por el organismo y por ello no terminan integrándose al hueso. 6 Disminuir las proteínas de origen animal y aumentar las de origen vegetal. El alto consumo de proteínas animales provocan un aumento de la eliminación del calcio por la orina. 21 2 CARACTERÍSTICAS DE LA DIETA EN EL TRATAMIENTO DE LOS TRASTORNOS Y ENFERMEDADES RELACIONADOS CON EL RIESGO CARDIOVASCULAR Pilar Cervera Ral y Laura Padró Enfermedad cardiovascular Las enfermedades cardiovasculares son la causa más importante de muerte en países desarrollados. A lo largo de los años, van aumentado debido a los cambios de los estilos de vida de la población. Este grave problema de salud provocó que, a mediados del siglo XX, se iniciaran estudios epidemiológicos que relacionaban la alimentación y la mortalidad por enfermedad coronaria. El primer estudio importante y relevante que relacionó los estilos de vida con las enfermedades cardiovasculares fue el Seven Countries, realizado por Ancel Keys, en el que pudieron comprobar la importancia de la dieta y ejercicio físico para mantener un buen estado de salud cardiovascular. También podemos destacar estudios como: ARIC, CARDIA, LITE, FHS, MESA, CATH y NHANES, que confirman las primeras indicaciones de Ancel Keys. Factores de riesgo en enfermedades cardiovasculares Entre los factores de riesgo cardiovascular figuran: Cifras elevadas de colesterol. El 18% de la población española de entre 35 y 64 años tiene una colesterolemia igual o superior a 250 mg/dl y un 58%, igual o superior a 200 mg/dl. Hipertensión arterial. Tener una tensión superior a 140/90 mmHg ocasiona un riesgo de sufrir angina o infarto. El 20% de la población española entre 35 y 64 años padece hipertensión arterial. 22 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA Obesidad. La obesidad y el sobrepeso pueden provocar que el corazón trabaje con sobreesfuerzo y dar lugar a un fallo coronario. Tabaco. Los fumadores tienen el doble de riesgo de padecer una enfermedad cardiovascular que los no fumadores. El tabaquismo es un factor muy prevalente en España; según la Encuesta Nacional de Salud de 1997, la prevalencia del consumo de cigarrillos en España fue del 36%. Falta de ejercicio físico y vida sedentaria. Un programa diario de ejercicio moderado mejora el estado físico y ayuda a mantener la masa muscular. Diabetes mellitus. La diabetes mellitus incrementa de 2 a 4 veces el riesgo de padecer enfermedad cardiovascular. Estrés. En el estudio MONICA-Cataluña se encuentra un aumento anual del 1,8% en varones y del 2% en mujeres de la incidencia de enfermedad isquémica del corazón entre 1985 y 1994. Estos resultados son debidos, mayoritariamente, a los cambios experimentados en la dieta de los españoles, cambios asociados al desarrollo económico y cierto alejamiento del patrón mediterráneo, considerado saludable. Evolución de los hábitos alimentarios en España Desde el año 1964-1965, en que España tenía un patrón muy próximo al de la dieta mediterránea, hasta 1990-1991 ha habido un aumento del porcentaje de energía aportado por las grasas (del 32% en 1964-1965 al 42% en 1990-1991). Otro cambio sustancial es el aumento de consumo de carne y la disminución de los productos vegetales. Así, el consumo de carne por persona se ha incrementado desde 145 g/día a 288 g/día, mientras que el de pan se ha reducido de 370 g/día a 140 g/día. Hiperlipemias Objetivos de la intervención dietética La prevención mediante dieta no sólo debe centrarse en disminuir la colesterolemia y la trigliceridemia y aumentar las cifras de HDL, sino que también debe reducir la susceptibilidad de oxidación de las LDL. De hecho, ya hace muchos siglos que existe una dieta que cumple todas estas características: la Dieta Mediterránea. En la tabla 2a se resumen las características de la dieta aterosclerótica recomendable según la Sociedad Española de Arteriosclerosis. 2 23 CARACTERÍSTICAS DE LA DIETA EN EL TRATAMIENTO DE LOS TRASTORNOS Y ENFERMEDADES RELACIONADOS CON EL RIESGO CARDIOVASCULAR Tabla 2a Dieta recomendable para el tratamiento de la arteriosclerosis Nutrientes Dieta recomendada: Energía total Para alcanzar peso ideal Hidratos de carbono 45-50% Proteínas 12-16% Grasa total 30-35% Saturada <10% Monoinsaturada 15-20% (aceite de oliva) Poliinsaturada <7% (ω-3) Colesterol <300 mg/día Fuente: S. E. A. Efectos del cambio dietético sobre el perfil lipídico Como muestra la tabla 2s, el contenido graso de la dieta puede modificar el perfil de los lípidos y lipoproteínas plasmáticos. Tabla 2s Efecto de las diferentes grasas de la dieta sobre el perfil lipídico Nutriente Colesterol Triglicéridos LDL HDL Colesterol ⇑ ⇒ ⇑ ⇑ Ácidos grasos - ácido palmítico - ácido mirístico - ácido láurico - ácido esteárico - ácidos grasos de cadena corta ⇑⇑ ⇑⇑ ⇑ ⇒ ⇑ ⇑ ⇑ ⇑ ⇒ ⇑ ⇑⇑ ⇑⇑ ⇑ ⇒ ⇑ ⇑ ⇒ ⇒ ⇒ ⇒ Ácidos grasos monoinsaturadados (á. oleico) ⇓ ⇒ ⇓ ⇑ Ácidos grasos polinsaturados - n-6 - n-3 ⇓ ⇓ ⇓ ⇓⇓ ⇓ ⇓⇒ ⇓ ⇒ Ácidos grasos trans ⇑ ⇒ ⇑ ⇓ Fitoesteroles ⇓ ⇒ ⇓ ⇒ 24 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA Otras sustancias beneficiosas a nivel cardiovascular Fibra soluble La acción protectora de la fibra soluble sobre la patología cardiovascular se efectúa a través de los mecanismos expuestos en la tabla 2d. Tabla 2d Mecanismo de acción de la fibra soluble 1 Regula el metabolismo del azúcar, evitando de esta manera hiperglucemias, peligrosas para la diabetes y las patologías del corazón 2 Absorbe ácidos biliares, promoviendo así su eliminación fecal y disminuye los niveles de colesterol total y colesterol-LDL de la sangre 3 Acelera el tránsito intestinal, reduciendo de modo variable la absorción de colesterol 4 Contiene esteroides vegetales, como el betasitosterol y las saponinas, que compiten con el colesterol para su absorción intestinal Soja Las sustancias más destacadas de la soja son las isoflavonas, flavonoides (fitoestrógenos), que se encuentran de forma natural en la planta; las más estudiadas son la genisteína y la daidzeína. Se cree que las isoflavonas tienen propiedades preventivas frente a ciertas enfermedades: patología cardiovascular y, al simular el efecto fisiológico del estradiol, hormona sexual femenina, están asociados a la prevención de las enfermedades dependientes de hormonas, como el cáncer de mama. Fitoesteroles En distintos estudios que se empezaron a realizar en los años 70, se ha observado que la ingesta de unos 2 g de fitoesteroles diarios acompañados de una dieta sana con abundantes frutas y verduras, puede reducir el colesterol-LDL en un 10-15%, en unas tres semanas. Ácido fólico Los niveles anormales de homocisteína contribuyen a la aterosclerosis. Puede aparecer una elevación anormal de la homocisteína en individuos que llevan una dieta con ingesta inadecuada de ácido fólico, vitamina B6 o vitamina B12, pues estas vitaminas actúan como coenzimas en el metabolismo de la homocisteína. Una dieta rica en ácido fólico y la suplementación (si se precisa) son la base para reducir los niveles de homocisteína que estén elevados. 2 CARACTERÍSTICAS DE LA DIETA EN EL TRATAMIENTO DE LOS TRASTORNOS Y ENFERMEDADES RELACIONADOS CON EL RIESGO CARDIOVASCULAR Recomendaciones dietéticas prácticas para las enfermedades cardiovasculares Para facilitar la educación alimentaria de pacientes con niveles elevados de lípidos en sangre, se ha elaborado una lista de los principales alimentos, agrupándolos en tres categorías según la frecuencia de su consumo: Alimentos recomendables. Suelen tener un bajo contenido en colesterol, grasa saturada e hidrogenada, un alto contenido en hidratos de carbono complejos y fibra vegetal; se recomienda su consumo regular en la dieta de cada día. Alimentos que han de consumirse con moderación. Pueden contener cantidades no muy abundantes de azúcares simples, grasas saturadas o hidrogenadas, y/o colesterol, por lo que se recomienda un consumo ocasional o moderado, según el caso. Alimentos no r ecomendables. Contienen abundante grasa saturada o hidrogenada, o colesterol, por lo que deben evitarse siempre que sea posible. Sobrepeso y obesidad Objetivo de la intervención dietética El objetivo de la intervención dietética ante un paciente con sobrepeso u obesidad es conseguir un peso adecuado para disminuir el riesgo de padecer enfermedades asociadas (cardiovasculares, cerebrales, dermatológicas, gastrointestinales, genitourinarias, metabólicas, osteoarticulares, pulmonares, reproductivas). Parámetros nutricionales de la dieta Los parámetros nutricionales para hacer frente a la obesidad consisten en: 1 Realizar una educación nutricional 2 Seguir una alimentación equilibrada. 3 Practicar regularmente actividad física 4 Medicación de soporte (en los casos que se considere necesario bajo control médico). 25 26 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA Diabetes Los pacientes con diabetes mellitus presentan un riesgo muy superior de enfermedad coronaria o de otras enfermedades arterioscleróticas en comparación con los individuos sin diabetes, por lo que una buena alimentación es fundamental para conseguir unos buenos parámetros bioquímicos (tabla 2f). Tabla 2f Resultados exploratorios y analíticos deseados en el tratamiento de la diabetes IMC < 25 Presión arterial < 130/85 mmHg Colesterol total < 5.2 mmol/l (200 mg/dl) Colesterol-LDL < 3.4 mmol/l (130 mg/dl), y deseable (< 100 mg/dl) Colesterol-HDL > 40 mg/dl en hombres y > 50 mg/dl en mujeres Triglicéridos < 1,7 mmol/l (< 150 mg/dl) Glucemia en ayunas 90-120 mg/dl Glucemia postprandrial < 180 mg/dl HbA1c < 7,0 % Fuente: ADA, 2002. Hipertensión arterial Objetivo de la intervención dietética Los aspectos fundamentales para la prevención de riesgo cardiovascular en el paciente hipertenso son: 1 Normalización de los valores de tensión arterial (<140 y <90 mmHg). 2 Normalización de los valores lipídicos y glucídicos en sangre. 3 Supresión del tabaco. 4 Reducción del peso, (si existe sobrepeso o obesidad). 5 Adecuado ejercicio físico. 6 Dieta equilibrada pero con bajo contenido en sodio. Parámetros nutricionales de la dieta La dieta recomendada para el paciente hipertenso debe cumplir con los siguientes requisitos: 1 Elevar el contenido de K en la dieta, para favorecer la eliminación por la orina del sodio. 2 Asegurar un buen aporte de calcio en la dieta, para también favorecer la eliminación de sodio. 2 CARACTERÍSTICAS DE LA DIETA EN EL TRATAMIENTO DE LOS TRASTORNOS Y ENFERMEDADES RELACIONADOS CON EL RIESGO CARDIOVASCULAR 3 Consumir pocas grasas (sobre todo, saturadas e hidrogenadas). 4 No tomar cafeína, ni excitantes, ni regaliz. 5 Disminuir el consumo de alcohol, no sobrepasar 250 ml/día. 6 Disminuir el consumo de sodio. El estudio DASH (Sacks et al, 2001) ha demostrado que una dieta de este tipo puede influir positivamente en otros factores de riesgo cardiovascular y reducir la presión arterial. Las combinaciones de 2 ó más modificaciones en el estilo de vida permiten alcanzar mejores resultados. Sin embargo, este estudio demuestra que, aunque la reducción del consumo de sodio es capaz de reducir los niveles de presión arterial, el seguimiento por parte del paciente de una dieta de este tipo proporciona mayores reducciones de la presión arterial, y que éstas se ven potenciadas en los pacientes que además reducen el consumo de sodio. Hiperuricemias El exceso de ácido úrico en sangre predispone a padecer gota. Este exceso de ácido úrico se puede acumular en las articulaciones o en distintos órganos. El tratamiento adecuado es una dieta baja en purinas (compuestos que se producen por la digestión de las proteínas de la dieta o se sintetizan como tales por el organismo). Recomendaciones nutricionales Las recomendaciones nutricionales para el paciente hiperuricémico son: 1 Disminuir la ingesta de alimentos ricos en purinas. 2 Evitar el alcohol de forma drástica. 3 Reducir la cantidad de proteínas ingeridas por cada kilo de peso ideal, no del peso actual. Para ello, debemos disminuir la cantidad de carne y pescado, no sobrepasando los 100 g al día. 4 Beber abundante agua (más de 2 litros por día). 5 Reducir el peso corporal; sin embargo, esta reducción debe ser de forma gradual, ya que una dieta muy baja en calorías produce un aumento de los niveles de ácido úrico y puede provocar crisis de gota. 6 Evitar el ayuno prolongado. 27 28 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Síndrome metabólico Para reducir todos los factores de riesgo del síndrome plurimetabólico, se deben mejorar los hábitos dietéticos, fundamentalmente, disminuir las grasas saturadas, los hidratos de carbono simples y el alcohol. Los objetivos nutricionales son: 1 Reducir los niveles de insulina. 2 Disminuir la trigliceridemia. 3 Subir los niveles de HDL. 4 Mejorar la fisiología de las LDL pequeñas y densas. 5 Disminuir la cantidad de LDL. 6 Bajar la tensión arterial si existe hipertensión. 7 No abusar del alcohol (sobre todo, el de alta graduación). 8 Bajar de peso si existe obesidad. 9 Aumento de actividad física. 10 No fumar 29 3 REALIZACIÓN PRÁCTICA DE UNA PAUTA DIETÉTICA Pilar Cervera Ral Proceso para realizar un tratamiento dietético Para establecer un tratamiento dietético han de seguirse los siguientes pasos: 1 Realización de la historia médica (por parte del médico y/o enfermera). 2 Realización de la historia dietética (por parte del dietista), en la que deben figurar los datos personales además de: Evaluación clínica: estado de salud, antecedentes, historia familiar, medicación, marcadores bioquímicos necesarios, “estado psicológico” del paciente (motivación, objetivo personal), historia social (factores étnicos, actividad física, tabaco, descanso), etc. Evaluación antropométrica: peso, historia ponderal, talla, complexión, IMC, relación C/C, % de grasa total, impedancia y/o pliegues cutáneos. Evaluación nutricional. Valoración de los hábitos alimentarios: Rec24h, QFCA. 3 Identificación del caso. 4 Elaboración de la pauta dietética más apropiada para el paciente. 5 Educación nutricional teórica y práctica así como motivación para unos buenos hábitos de salud en general: ejercicio, tabaco, etc. 6 Valoración y seguimiento del progreso del paciente. 30 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA Ejemplo de historia dietética Servicio de Nutrición y Dietética: Historia dietética Nombre y apellidos: .................................................................... Fecha: ...................... Dirección: ............................................................................. Tel. ................................... Fecha de N. /Edad: .............( años). Hijos: ...... Profesión: ........................................ Objetivo visita: ............................................................................................................... 1. HISTORIA CLÍNICA Antecedentes patológicos: ............................................................................................ ......................................................................................................................................... Analítica: ........................................................................................................................ ......................................................................................................................................... Operaciones: .................................................................................................................. Alergias alimentos/medicamentos:................................................................................ Medicación: .................................................................................................................... Digestiones: .................................................................................................................... Patrón deposicional: ...................................................................................................... Menstruaciones o menopausia: .................................................................................... Actividad física (tipo/frecuencia/duración): .................................................................. Ritmo de vida (descanso/tabaco): ................................................................................. ......................................................................................................................................... A. familiares: ................................................................................................................... Ansiedad: ............... Orexia: ............... Picar:.................................................................. Historia ponderal: ......................................................................................................... Dietas anteriores: ........................................................................................................... - peso habitual: ................................................. peso deseado: ..................... - peso máximo: ................................................................................................ - peso mínimo: .................................................. peso objetivo: ..................... 3 REALIZACIÓN PRÁCTICA DE UNA PAUTA DIETÉTICA 2. PARÁMETROS ANTROPOMÉTRICOS Peso: ......... Talla: ......... IMC: ......... Peso Salud:............................................................. Cint: ......... Cont: ......... Cadera: ......... C. D/E.: ......... P. tric. ......... Gr. %......... Notas:............................................................................................................................... 3. HÁBITOS ALIMENTARIOS Bebidas: .......................................................................................................................... Alimentos que no gustan: ............................................................................................. Alimentos que más gustan: ........................................................................................... Cocciones: ....................................................................................................................... Desayuno: ( h., lugar: ) ................................................................................ ......................................................................................................................................... Fin de semana: ................................................................................................................ Media Mañana: ( h., lugar: ) . ...................................................................... ......................................................................................................................................... Fin de semana: ................................................................................................................ Comida: ( h., lugar: ) .................................................................................... ......................................................................................................................................... Pan: .......... Bebida: ....................... Café o infusiones:................................................... Fin de semana: ................................................................................................................ Merienda: ( h., lugar: ) ................................................................................. ......................................................................................................................................... Fin de semana: ................................................................................................................ Cenar: ( h., lugar: ) ....................................................................................... ......................................................................................................................................... Pan: .......... Bebida: ....................... Café o infusiones:................................................... Fin de semana: ................................................................................................................ Colación: ( h., lugar: ) .................................................................................. Fin de semana: ................................................................................................................ Observaciones: ............................................................................................................... 31 32 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA Cuestionario de hábitos alimentarios Nombre: .................................................................... Edad: .......... Fecha: .................... ¿Con qué frecuencia come los siguientes alimentos?: Alimento Leche: entera, semi, desnatada, de soja, con cacao Yogur: normales, desnatados, enriquecidos con nata Queso: curados, semis, tiernos, frescos, azules Postres lácteos: flanes, natillas, cuajadas, mató, helado Carne blanca: pollo, pavo, conejo, perdices Carne roja: tocino, ternera, cordero, hamburguesa Vísceras/ Embutidos: jamón, fuet, salami, paté Pescado blanco: rape, merluza, lenguado, sepia Pescado azul: sardina, atún, caballa, salmón, anchoa Marisco: gambas, mejillones, almejas, caracoles Huevos: fritos, tortilla, duros Legumbre: garbanzo, lenteja, guisante, soja, habas Patata: hervida, frita, chips Pasta/arroz Cereales de desayuno: muesli con/o sin azúcar Pan: normal, integral, de cereales, biscotes Pastelería, bollería, snaks, galletas Verdura cocida: judía, espinacas, calabacín, setas, coliflor Verdura cruda (ensalada): lechuga, tomate, zanahoria Fruta: manzana, naranja, kiwi, pera, plátano, piña Frutos secos: almendras, nueces, pipas, cacahuetes, avellanas Zumos/néctares de fruta Refrescos: colas, fanta Bebidas alcohol: cerveza, vino, cava, licores, coñac Agua (nº vasos al día) Café (cafeínado o descafeinado)/té/infusiones Azúcar/miel (nº cucharadas aproximado) Mermelada/chocolate/cacao en polvo/bombones Salsas: Mayonesa/ketchup/mostaza/vinagreta/bechamel Mantequilla, margarina (nº cucharadas aproximadas) Aceite de oliva / de girasol (nº cucharadas) OTROS Nunca Día Semana Mes ¿Cómo se debe rellenar el cuadro? Indicar el tipo de alimento y el número de frecuencia de consumo. Ejemplo: Si se beben 2 vasos de leche semidescremada al día, subrayar el tipo de leche que se consume (semidescremada) y especificar en números las veces que se consume el alimento (2 al día). 3 REALIZACIÓN PRÁCTICA DE UNA PAUTA DIETÉTICA CONTESTAR A LAS SIGUIENTES PREGUNTAS: ¿Qué comida realiza normalmente? (marcarlo con una cruz): desayuno comida cena media mañana merienda antes de acostarse ¿Pica entre horas ? (sí/no/a veces) ¿Qué alimentos?: ...................................................................................................... ¿Con qué frecuencia come o cena en el restaurante?: ¿Qué tipo de cocciones utiliza habitualmente?: complejas (fritos, guisados, salteados, etc..) simples (vapor, horno, plancha, hervido, etc.) mixtas ¿Sus platos van acompañados de salsas, cremas o sofritos? ¿De qué tipo?: bechamel, mayonesa, ketchup, mostaza, salsa carbonara, salsa de tomate, salsa con queso, crema de leche, etc..) Siempre Pocas veces Casi siempre Nunca ¿Toma algún complejo vitamínico o mineral? ¿Cuál?: ........................................... 33 BIBLIOGRAFÍA RECOMENDADA Bibliografía recomendada Conceptos básicos de nutrición y dietética Benedich A. Microntrients in health and in disease prevention. Nueva York: Marcel Dekker, Inc, 1991. Energy and protein requirements, Report of the Joint FAO/WHO/UNU Expert Consultation. Technical Report Series No. 724, 1985. Garrow JS, James WPT, Ralph A. Human nutrition and dietetics. Londres: Churchill Livigstone, 2000. Gil A, Ruiz Mª D, Sastre A, Schwartz S, Nutrición clínica: Implicaciones del estrés oxidativo y de los alimentos funcionales. Granada: Mc Graw-Hill Interamericana, 2001. Goldberg I. Functional foods, designer foods, pharmafoods, nutraceuticals. Nueva York: Chapman and Hall, 1994. Mahan K, Escott-Stmp S. Nutrición y dietoterapia de Kraus. 10ª edición. México: Mc GrawHill Interamericana, 2001. Mahan LK, Escott-Stump S. Krause’s food, nutrition, & diet therapy. 9ª edición. Filadelfia: W.B. Saunders Company, 1996. MAPA. La alimentación en España en 1998. Ministerio de Agricultura, Pesca y Alimentación. Secretaria General de Agricultura y Alimentación. Dirección General de Alimentación. Madrid.1998. Martínez JA. Alimentación y salud pública. Madrid: Mc Graw Hill Interamericana, 2001. Mazza G, Alimentos funcionales, Aspectos bioquímicos y de procesado. Zaragoza: Acribia, 1998. Muñoz M, Aranceta J, García-Jalón I. Nutrición aplicada y dietoterapia. Pamplona: Eunsa, 1999. Protein Quality Evaluation, Report of the Joint FAO/WHO Expert Consultation. Roma: FAO Food and Nutrition Paper No. 51, 1991. Schmidl M, Labuza T. Essential of functional foods. An Aspen Publication. 2000. Maryland. Watson R. Handbook of nutrition in the aged. Nueva York: CRC Press, 2001. Williams SR. Basic nutrition and diet therapy. 10ª edición. St. Louis (MO): Mosby, 1995. Antioxidantes y riesgo cardiovascular Gruppo Italiano per lo Studio della Sopravvivenza nell’infarto miocardico. Dietary supplementation with n-3 polyunsaturated fatty acids and vitamin E after myocardial infarction: results of the GISSI-Prevenzione trial. Lancet 1999; 354:447-453. Kushi LH, Folsom AR, Prineas RJ et al. Dietary antioxidant vitamins and death from coronary heart disease in post menopausal women. N Engl J Med 1996; 334:1156-1162. Omenn GS, Goodman GE, Thornquist MD et al. Effects of a combination of beta carotene and vitamin A on lung cancer and cardiovascular disease. N Engl J Med 1996; 334: 1150-1155. Rimm EB, Stampfer MJ, Ascherio A et al. Vitamin E consumption and the risk of coronary heart disease in men. N Engl J Med 1993; 328:1450-1456. Stampfer MJ, Hennekes CH, Manson JE et al. Vitamin E consumption and the risk of coronary heart disease in women. N Engl J Med 1993;328:1444-1449. Stephens NG, Parsons A, Schofield PM et al. Randomised controled trial of vitamine E in patients with coronary disease: Cambridge Heart Antioxidant Study (CHAOS). Lancet 1996; 347:781-786. 35 36 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO NUTRICIÓN Y DIETÉTICA Street DA, Comstock GW, Salkeld RM et al. Serum antioxidant and myocardial infarction: are low levels of carotenoids and a-tocoferol risk factors for myocardial infarction? Circulation, 1994; 90:1154-1161. Yusuf S, Dagenais G, Pogue J et al. Vitamin E supplementation and cardiovascular events in high-risk patients. Heart Outcomes Prevention Evaluation Study Investigators. N Engl J Med. 2000; 342:154-160. Otras referencias de interés American Heart Association. Heart and stroke facts. Dallas: American Heart Association, 1996. Anderson JW, Johnstone BM, Cook-Newell ME. N Engl J Med 1995; 333:276-282. Anthony MS, Clarkson TB, Bullock, BC, Wagner JD. Coronary heart disease statistics. Arterioscler Thromb Vasc Biol, 1997; 17:2524-2531. “Control de la Colesterolemia en España, 2000”. Por el Comité Español Interdisciplinario para la Prevención Cardiovascular (CEIPC). Castelli WP, Anderson K. Prevalence of high cholesterol levels in hypertensive patients in the Framingham study. A population at risk. Am J Med 1986; 80: 23-32. Economics supplement. BHF LondonBritish Heart Foundation Statistics 2002 Annual compendium, 2002. Garrow JS, James WPT, Ralph A, eds. Human nutrition and dietetics. 10ª edición. Edinburgo: Churchill Livingstone, 2000. Guías alimentarias para la población española: recomendaciones para una dieta saludable. Madrid : Sociedad Española de Nutrición Comunitaria, 2001. Hodgson JM, Croft KD, Puddey IB. General Register Office, Annual Report. General Register Office. Edinburgh: J Nutr Biochem 1996; 7:664-669. Mahan LK, Escott-Stump S. Krause, ed. Nutrición y dietoterapia. 10ª edición. México: McGraw-Hill Interamericana, 2001. Metzler M, Kulling SE. Phytoestrogene als Functional Food, Tagungsband der 15. Wissenschaftlichen Jahrestagung der Österreichischen Gesellschaft für Ernährung, Wien, 1998. Morton MS. Soy and Health 2000, Clinical Evidence Dietetic Applications, 2000; 119-130. Muñoz M, Aranceta J, García-Jalón I, eds. Nutrición aplicada y dietoterapia. Navarra: EUNSA, 1999. Nelson et al. Dietética y nutrición: manual de la Clínica Mayo. 7ª edición. Madrid: Mosby/Doyma, 1996. Ridker, PM et al. Homocysteine and risk of cardiovascular disease among postmenopausal women. JAMA, 1999; 281:1817-1821. Salas J, Bonada A, Engracia M et al, eds. Nutrición y dietética clínica. Barcelona: Masson, 2000. Second report of the expert panel on detection, evaluation and treatment of high blood cholesterol in adults (Adult treatment panel II). NIH Publication No 93-3095, 1993. Shils ME et al, ed. Nutrición en salud y enfermedad. 9ª edición. México: McGraw-Hill Interamericana, 1999. Thomas B, ed. Manual of dietetic practice. 3ª edición. Oxford: Blackwell Science, 2001. Verhoef P. et al. Plasma total homocysteine, B vitamins and risk of coronary atherosclerosis. Arteriosclerosis Thromb Vasc Biol, 1997; 17:988-995. Terry JG. Arch Int Med, 1999; 159:2070-2076. Wald DS, Law M, Morris JK. Homocysteine and cardiovascular disease: evidence on causality from a meta-analysis. Br Med J, 2002; 325:1202-1208. 37 ACTIVIDAD FÍSICA 38 39 1 MOTIVACIONES Y RAZONES PARA REALIZAR EJERCICIO FÍSICO Araceli Boraita Pérez Estrategias para facilitar su práctica En la sociedad occidental, industrializada y urbana, estamos viviendo un fenómeno de excesivo sedentarismo en la población, que constituye un motivo de preocupación para la salud pública, ya que la inactividad física prolongada es un factor de riesgo respecto a las enfermedades cardiovasculares, puede facilitar el desarrollo de enfermedades de otra índole, produce atrofia progresiva y debilidad generalizada de todo el organismo, lo cual es especialmente acusado según avanza la edad. Los propósitos más importantes que mueven al ser humano hacia la práctica de actividad física son los siguientes: Condición física orientada a la salud (estar sanos, estar en forma). Condición física orientada al rendimiento deportivo (hacer carrera deportiva, gusto por la competición). Buena apariencia física, estética corporal (mantener la línea, culto al cuerpo). Esparcimiento orientado al placer (sensación de bienestar, gusto por hacer deporte, diversión y pasar el tiempo, satisfacción personal). Esparcimiento orientado a la evasión (escaparse de lo habitual, liberación de tensiones y de agresividad). Realización personal, consecución de metas (formador de carácter, ayuda a superar obstáculos). Socialización (relación con otras personas, hacer nuevos amigos). En cuanto a los motivos por los que la población no realiza actividad física, según la encuesta realizada por García Ferrando (1990), es la falta de tiempo el pretexto mencionado por más de la mitad de los no practicantes. El segundo aspecto más citado como disuasor de la práctica deportiva es el exceso de edad (citado por el 30% de los no practicantes). Otros motivos que se aducen son que no le gusta 40 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA realizar deporte (26%), por pereza (19%), porque sale cansado del trabajo o estudio (16%), porque no le enseñaron en la escuela (11%), por la salud (11%), porque no hay instalaciones cerca (8%) o no son adecuadas (6%) y porque no ve la utilidad (5%). Una de las motivaciones principales para los pacientes consistirá en que comprendan los grandes beneficios que el ejercicio físico aeróbico les proporcionará para su salud. Otra motivación importante para realizar ejercicio físico, con frecuencia difícil de conseguir, es sentir el placer por el propio ejercicio, integrándolo como parte de nuestra vida y disfrutando con su práctica, es decir, buscar la satisfacción personal y convertirlo en una actividad que nos guste realizar, que sea placentero y recreativo y no lo consideremos una mera obligación. En definitiva, sería convertir el ejercicio físico en una actividad de ocio dentro de las actividades de tiempo libre. Los pacientes deben olvidarse del aspecto competitivo de la actividad física y debemos reforzarles todos los aspectos motivadores relacionados con la mejora de la salud, el disfrute del propio ejercicio físico y la socialización al practicarlo con personas de sus mismas características y capacidades físicas. En muchos casos, la asociación ejercicio físico-salud como motivación para la práctica de actividad física no ocupa un factor determinante. El ejercicio físico recreativo es el verdadero motor de la salud física, psicológica y social. La estrategia para facilitar el inicio de un programa de ejercicio físico y algunos consejos útiles para convencer y contrarrestar estas objeciones pueden ser los siguientes: 1 Conocer al paciente y su circunstancia Realizar una historia deportiva de nuestro paciente: deportes que ha practicado en su juventud, aficiones deportivas, interés por la actividad física. La historia clínica, la exploración física y las pruebas clínicas complementarias nos orientarán sobre las patologías que pudieran limitar o contraindicar la práctica de actividad física. Obtener información sobre algunos condicionantes personales del paciente en el ámbito familiar (personas que puedan hacer ejercicio con él o acompañarle a una instalación deportiva) y laboral (trabajo sedentario o físicamente activo, horario, nivel de estrés) y sobre la disponibilidad de instalaciones deportivas o parques próximos a su centro de trabajo o a su vivienda. 2 Reforzar los aspectos positivos del ejercicio y dar alternativas a los problemas Para motivar la práctica de ejercicio físico conviene explicar los beneficios del ejercicio físico para la salud en su caso concreto y, en general, la sensación de bienestar y el componente de diversión del ejercicio, la socialización… A continuación exponemos las alternativas a los diversos inconvenientes que nos propone nuestro paciente: a) No tengo tiempo, tengo muchas cosas que hacer y además tengo familia. Realice un ejercicio que no requiera preparación, ni instalaciones como caminar, subir escaleras, tareas domésticas, cortar en césped. Realice una vida activa. 1 MOTIVACIONES Y RAZONES PARA REALIZAR EJERCICIO FÍSICO Modifique hábitos y sustituya tomar una copa o ver la televisión por un rato de ejercicio agradable. Puede realizar ejercicio en su casa, en una bicicleta estática o haciendo abdominales por ejemplo. Comparta el tiempo de ejercicio para jugar con los amigos y con la familia. Aproveche el tiempo de ejercicio para pensar y reflexionar. Busque al menos 3 momentos de unos 30 minutos durante la semana para hacer ejercicio. b) Es que estoy enfermo y soy demasiado mayor. Acuda a su médico para realizar una valoración previa antes de iniciar la actividad física y ante cualquier duda consúltele. Siga los consejos de su médico en cuanto a la prescripción de ejercicio. No importa la edad que tenga, ni que esté limitado por alguna enfermedad. Tiene suerte de estar jubilado pues tiene tiempo para llevar una vida activa: jugar con sus nietos, disfrutar de su ciudad caminando… Busque ejercicios adecuados a sus capacidades funcionales. Puede realizar ejercicio diario de baja intensidad, por ejemplo pasear por las mañanas y por las tardes. Disfrute integrándose en nuevos grupos de su edad que realicen actividad física y disfrute aprendiendo nuevos juegos. c) Es que soy muy torpe, me puedo lesionar y siempre estoy cansado. Comience con ejercicios que no requieran un aprendizaje como caminar o subir escaleras. Déjese aconsejar sobre qué ejercicios son más adecuados y aprenda a ejecutarlos correctamente. Incorpórese a un grupo con un nivel de condición física similar al suyo y realice ejercicios adecuados para usted. Utilice una indumentaria adecuada, las zapatillas son importantes. Realice un buen calentamiento y una adecuada vuelta a la calma. Evite los ejercicios que impliquen riesgo. Es importante descansar lo suficiente y llevar una dieta correcta con una buena hidratación. 41 42 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Seleccione los días y momentos del día en que se encuentre mejor y tenga más tiempo libre. Anímese comprobando que conforme se hace más activo se encuentra menos cansado. Esto requiere un tiempo, tenga paciencia. d) Es que no tengo fuerza de voluntad, hace mal tiempo y además van a pensar que me he vuelto loco. Explique sus motivos a sus amigos y familiares y pídales que le animen a ser constante e incluso a acompañarle. Puede ser divertido y diferente. Únase a un grupo, será más fácil que de forma individual. Planifique su ejercicio durante toda la semana y anote en un diario lo que va realizando. Busque ejercicios alternativos si hace mal tiempo: ejercicio en casa, grupos de baile, natación o acuda a un gimnasio. Intente aprovechar los días con tiempo agradable para hacer ejercicio al aire libre y disfrutar de la naturaleza. e) Me gustaría hacer ejercicio pero viajo mucho. Una buena forma de conocer una ciudad es caminar por ella. Elija hoteles con piscina, gimnasio, jardines o con espacios naturales próximos. Lleve siempre en la maleta sus zapatillas de deporte y un bañador. Evite utilizar las escaleras mecánicas. 3. Realizar un programa individualizado de ejercicio físico Responder a las siguientes preguntas: ¿Qué ejercicio físico?, ¿cuándo?, ¿dónde?, ¿cuánto tiempo?, ¿a qué intensidad?, ¿con quién? Estos aspectos son motivo de otro capítulo. Proponer un seguimiento periódico y un control permanente ante las dudas que puedan surgir sobre el programa de ejercicio. En definitiva, se trata de analizar a cada paciente de forma individualizada con el objetivo final de integrar el ejercicio físico más adecuado en su nuevo estilo de vida que le reporte beneficios para su salud y para su calidad de vida de forma que le permita “morir joven… lo más tarde posible”. 43 2 COMPOSICIÓN CORPORAL Araceli Boraita Pérez Concepto, modelos y métodos de determinación Concepto de composición corporal El análisis de la composición corporal nos informa sobre los distintos constituyentes del cuerpo humano. Su estudio es fundamental en la valoración de diferentes patologías y síndromes, y puede ser utilizado en el manejo del riesgo de los mismos. El campo de la composición corporal comprende tres grandes áreas: la determinación de los componentes principales del cuerpo humano, las técnicas y métodos utilizados para su obtención y la influencia que ejercen los factores biológicos como la edad, sexo, estado nutritivo o la actividad física (figura 2a) Dentro de los componentes del cuerpo humano, la determinación de la masa grasa es la que más relevancia ha tenido ya que es el mejor índice relacionado con las patologías asociadas a la composición corporal, es decir, con el síndrome metabólico. C O M P O S I C I Ó N CUANTIFICACIÓN C O R P O R A L COMPONENTES DISTRIBUCIÓN DIRECTOS MÉTODOS INDIRECTOS FACTORES BIOLÓGICOS / AMBIENTALES Figura 2a Áreas de estudio de la composición corporal 44 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Por otro lado, también tiene importancia la determinación de la masa muscular, ya que hay diferentes procesos que se acompañan de pérdida de masa muscular, “sarcopenia”, como la malnutrición proteica, enfermedades crónicas y envejecimiento. Además es necesario su control en los programas de acondicionamiento físico, ya que la masa muscular aumenta con el entrenamiento, fundamentalmente con el de fuerza. Modelos de composición corporal Se han establecido diferentes modelos en la caracterización de los más de 30 componentes principales descritos. Wang et al (1992) los clasifican en 5 niveles de complejidad creciente: atómico, molecular, celular, tisular y corporal total (tabla 2a). La Tabla 2a Niveles de menor a mayor complejidad descritos por Wang et al (1992) Nivel I Atómico: Nivel II Oxígeno + Carbono + Hidrógeno + Otros Molecular: Agua + Lípidos + Proteínas + Otros Nivel III Celular: Masa celular + FEC + SEC Nivel IV Tisular: ME + TA + Hueso + Otros Nivel V Corporal: Características físicas FEC: fluidos extracelulares; SEC: sólidos extracelulares; ME: músculo esquelético; TA: tejido adiposo. suma de los componentes de cada nivel ha de ser igual al peso corporal. Existen conexiones entre los componentes de un mismo nivel o de distintos niveles. Por ejemplo, la grasa está descrita desde el nivel I al nivel V, como carbono corporal total (nivel I), grasa o lípidos (nivel II), adipositos (nivel III), tejido adiposo (nivel IV) y pliegues cutáneos (nivel V). En cada nivel pueden utilizarse distintas técnicas de medición (figura 2s). Técnicas de determinación de la composición corporal DIRECTAS Disección de cadáveres Biopsia de tejidos T. antopométrica M. fisicoquímicos INDIRECTAS T. isotópicas T. de imagen DOBLEMENTE INDIRECTAS T. antopométrica M. fisicoquímicos Figura 2s Técnicas para determinar la composición corporal A continuación, describiremos sucintamente las técnicas más utilizadas dentro del estudio de la composición corporal, algunas de ellas, debido a su complejidad y costo, se reservan sólo para laboratorios de investigación. La técnica antropométrica será descrita más ampliamente en un tema aparte, debido a que dentro de las de fácil realización y bajo coste goza de mayor exactitud y es la recomendada en estudios de grandes poblaciones. 2 COMPOSICIÓN CORPORAL 1 Pesaje hidrostático o hidrodensitometría. La hidrodensitometría determina la densidad corporal por pesaje hidrostático y a partir de ésta se estima la grasa corporal total. 2 Dilución isotópica para determinar el agua corporal total. Los métodos de dilución emplean trazadores isotópicos, (deuterio, bromo y 18 O) y técnicas de medición (tritio, espectroscopia) para la determinación del agua corporal total (ACT). A partir del ACT se estima la masa libre de grasa (MLG). 3 Análisis de activación de neutrones. Esta técnica consiste en la irradiación de la persona a medir con neutrones (reactor o acelerador), lo que desestabiliza a los núcleos de los átomos, los cuales emitirán una radiación (fundamentalmente rayos gamma) al volver a su estado estable. 4 Excreción urinaria de metabolitos musculares (creatinina o 3-metilhistidina). Este método se basa en que estos metabolitos se encuentran sólo en la masa muscular y en una proporción constante. Midiendo la excreción en orina de estas substancias de 24 horas podemos predecir la masa muscular. 5 Absorciometría fotónica dual de rayos X (DXA). Esta técnica se basa en la medición de la atenuación que sufren las radiaciones ionizantes en su paso por las diferentes regiones corporales. 6 Ultrasonidos (ecografía). La técnica se basa en la emisión de sonidos de alta frecuencia a través de un transductor (cristal piezoeléctrico) que al chocar contra las distintas estructuras son reflejados con un eco diferente y posteriormente convertido en una señal eléctrica. 7 Tomografía computarizada (TC). Es una técnica radiológica que emite un haz de rayos X, éstos sufren una atenuación al atravesar las diferentes regiones corporales y posteriormente, según el coeficiente de atenuación, el sistema lo transforma en imágenes. Muy útil para la determinación de grasa visceral. 8 Resonancia magnética nuclear (RMN). Esta técnica de imagen está basada en la interacción entre los núcleos de los átomos de hidrógeno contenidos en los tejidos y los campos magnéticos. La grasa por su alto contenido en hidrógeno da una señal blanca de gran intensidad, siendo útil para valorar la grasa visceral. 9 Análisis de impedancia bioeléctrica (BIA). Este método se basa en la oposición de los tejidos corporales al paso de una corriente eléctrica alterna. Según la composición del tejido variará la conducción de dicha corriente, a mayor agua y electrolitos menor oposición (impedancia baja), como ocurre en la masa libre de grasa; mientras que la grasa al ser anhidra opondrá una alta resistencia (impedancia alta). 10 Conductividad eléctrica corporal total (TOBEC). Este método se fundamenta, al igual que el anterior, en las propiedades del cuerpo en conducir la electricidad. Cuando la corriente es inducida, parte de ella es absorbida y disipada como calor. 11 Espectrofotometría o interactancia por infrarrojos (NIR). Está basaba en las características específicas para la absorción de los materiales frente a un haz de 45 46 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA radiación luminosa (emisor de luz subinfrarroja). Dicha capacidad de absorción determina una mayor o menor reflexión que puede ser cuantificada mediante un detector. 12 Antropometría. Se trata en el próximo capítulo. Técnica antropométrica para la valoración de la composición corporal La técnica antropométrica mide las dimensiones corporales: peso, estatura, longitudes, perímetros, diámetros y pliegues cutáneos. La técnica antropométrica es sencilla y no requiere de un material costoso. Por otro lado, su fiabilidad va a depender, en gran parte, de la habilidad del antropometrista y de su rigor en la toma de las medidas. Es fundamental asimismo la estandarización del protocolo para que sus resultados sean comparables con otros estudios nacionales o internacionales y puedan ser valorados los cambios en los controles posteriores. Condiciones generales La exploración se realizará en una estancia suficientemente amplia y a una temperatura confortable. El sujeto estudiado estará descalzo y con la mínima ropa posible, como pantalón corto o bañador. Las medidas de peso corporal y estatura sufren variaciones a lo largo de día, por lo que es deseable realizarlas a primera hora de la mañana. El material será calibrado y comprobada su exactitud antes de iniciar la toma de las medidas. El sujeto, durante la mayor parte de la medición, deberá mantenerse de pie, con los brazos a lo largo del cuerpo, con el apoyo del peso equilibrado entre ambas piernas y los pies levemente separados o juntos. La exploración se iniciará marcando los puntos anatómicos y las referencias antropométricas necesarias para el estudio. Con el fin de evitar errores en el registro de los datos, es conveniente contar con un ayudante que anote los valores según el evaluador los va tomando y compruebe además la realización correcta de la medición. Las medidas simétricas se tomarán en el lado dominante del estudiado, excepto los pliegues cutáneos que se tomarán siempre en el lado derecho. Es importante recoger en la ficha antropométrica cierta información: actividad física practicada (tipo, frecuencia, intensidad, volumen), tiempo de inactividad 2 COMPOSICIÓN CORPORAL (trabajo, vacaciones, recuperación de lesiones). En mujeres conviene saber la fase del período menstrual por la posible retención de líquidos. Material antropométrico Báscula o balanza pesa personas. Permite la obtención del peso corporal. Hay dos tipos, la clásica, romana o mecánica y la moderna, electrónica. Tallímetro o estadiómetro. Se utiliza para medir la estatura. Antropómetro. Sirve para medir alturas, longitudes y grandes diámetros. Paquímetro o compás de pequeños diámetros. Instrumento utilizado para medir los diámetros pequeños. Plicómetro o compás de pliegues cutáneos. Se utiliza para medir el espesor del tejido adiposo subcutáneo. Cinta antropométrica. Sirve para la medición de los perímetros y también para localizar el punto medio entre dos referencias anatómicas. Lápiz dermográfico. Se utiliza para la señalización de los puntos anatómicos. Puntos anatómicos y referencias antropométricas – Vértex: punto más superior del cráneo en el plano medio sagital, cuando la cabeza está colocada en el plano de Frankfort. El plano de Frankfort se forma cuando la línea imaginaria que une el borde inferior de la órbita con el punto más superior del trago o con el borde superior del orificio auditivo externo se encuentra paralela al suelo, formando un ángulo recto con el eje longitudinal del cuerpo. Protocolo de medidas antropométricas Peso corporal Técnica. El sujeto se sitúa de pie en el centro de la plataforma de la báscula distribuyendo el peso por igual en ambas piernas, sin que el cuerpo esté en contacto con nada que haya alrededor y con los brazos colgando libremente a ambos lados del cuerpo. La medida se realiza con la persona en ropa interior, bañador o pantalón corto de tejido ligero, sin zapatos ni adornos personales. Estatura Técnica. El sujeto se coloca de pie, completamente estirado, con los talones juntos y apoyados en el tope posterior y de forma que el borde interno de los pies for- 47 48 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA men un ángulo de aproximadamente 60 grados y los brazos deben estar colgando libremente a ambos lados del cuerpo, con las palmas de las manos mirando hacia los muslos coloca la cabeza del estudiado en el plano de Frankfort. Se indica al sujeto que realice una inspiración profunda sin levantar la planta de los pies y manteniendo la posición de la cabeza. Se desciende lentamente la plataforma horizontal del estadiómetro hasta contactar con la cabeza del estudiado, ejerciendo una suave presión para minimizar el efecto del pelo. Perímetros Técnica. El antropometrista sujetará la cinta con la mano izquierda y el extremo libre con la mano derecha. Se sitúa la cinta alrededor de la zona a medir, al nivel requerido, sin comprimir los tejidos blandos y perpendicular al eje longitudinal del segmento que se esté midiendo. Se cruzan las manos de forma que la caja de la cinta pasa a la mano derecha y el extremo libre a la izquierda. En el cruce quedará por arriba la parte de la cinta sujeta con la mano derecha. El protocolo de medida de perímetros se resume en la tabla 2s. Diámetros Técnica. Se cogen las ramas del antropómetro o del paquímetro con los dedos índice y pulgar, utilizando el dedo medio para localizar el punto óseo de referencia. Se ha de aplicar una presión firme para comprimir los tejidos blandos. En general el antropómetro ha de estar en ángulo de unos 45 grados sobre el plano horizontal. El protocolo de medida de diámetros se resume en la tabla 2d. Pliegues cutáneos Técnica. El pliegue cutáneo se toma con los dedos índice y pulgar de la mano izquierda. Abriendo una pinza se eleva una doble capa de piel y su tejido adiposo subyacente en la zona señalada, efectuando una pequeña tracción hacia afuera para que se forme bien el pliegue y queden ambos lados paralelos, y se mantiene hasta que termine la medición. Con la mano derecha se aplica el compás, colocándolo a 1 cm del lugar donde se toma el pliegue, perpendicular al sentido de este y en su base. La lectura se efectúa aproximadamente a los dos segundos después de colocar el compás, cuando se enlentece el descenso de la aguja. Los pliegues cutáneos se medirán en el lado derecho, dando el valor medio de tres mediciones, pudiendo descartar las claramente erróneas. Las repeticiones no se harán pliegue a pliegue, sino tras terminar todos los pliegues incluidos en el estudio, evitando así comprimir la zona. El protocolo de medida de pliegues cutáneos se resume en la tabla 2f y su localización se muestra en la figura 2d. Obesidad, composición corporal y riesgo cardiovascular Composición corporal y obesidad Con relación al estudio de la obesidad, nos interesa fundamentalmente la valoración del componente graso. Dentro de una mayor masa grasa, lo que determinan 2 49 COMPOSICIÓN CORPORAL Tabla 2s Protocolo de medida de perímetros Referencia anatómica Cabeza Glabela Brazo relajado Acromión: p. sup. ext. Radial: p. prox. de la p. lat. cabeza Antebrazo Valor máximo Muñeca Apófisis estiloides de cubito y radio Posición Técnica de medición Sujeto sentado o de pie con la cabeza colocada en el plano de Frankfort El antropometristra colocará la cinta inmediatamente superior a la glabela y perpendicular al eje longitudinal. Se ejerce presión para minimizar el efecto de pelo Sujeto de pie, recto con los brazos relajados, sueltos a los lados del cuerpo El antropometristra colocará la cinta en el punto medio entre ambas referencias y perpendicular al eje longitudinal del brazo El antropometristra marcará las referencias para los pliegues cutáneos: bíceps y tríceps Sujeto de pie, con el antebrazo relajado y la palma de la mano mirando hacia arriba El antropometrista registrará el perímetro máximo a nivel del antebrazo, colocando la cinta a distintos niveles El sujeto colocará la palma de la mano hacia arriba El antropometrista medirá el perímetro mínimo justo inferior a las referencias citadas El sujeto de pie, abduce ligeramente los brazos para permitir la colocación de la cinta El antropometrista a la derecha del sujeto pasa la cinta alrededor del tórax situándola a nivel mesoesternal, por la p. anterior y posterior del tórax La medida se registra al final de una espiración normal Sujeto de pie con los brazos relajados a lo largo del cuerpo El antropometrista situado delante del sujeto medirá el perímetro a nivel del talle La medida se registra al final de una espiración normal. En caso de que el estrechamiento no sea evidente, se medirá en el punto medio entre el borde inferior de la última costilla y el borde superior de la cresta ilíaca Sujeto de pie, con los pies juntos y sin contraer los glúteos El antropometrista situado a la derecha del sujeto colocará la cinta al nivel de la máxima prominencia glútea Tórax Mesoesternal: en esternón a nivel del centro de la cuarta art. condroesternal Abdomen 1 Cintura Talle: estrechamiento evidente a nivel abdominal Cadera (gluteal) Máxima prominencia posterior (aprox. por delante a nivel de la sínfisis pubiana) 50 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Referencia anatómica Muslo superior Pliegue glúteo Muslo medio Pliegue inguinal Rotula: b. superior Pierna máxima Valor máximo Posición Técnica de medición El sujeto de pie, recto, con las piernas separadas ligeramente y el peso distribuido por igual en ambos pies El antropometrista sitúa la cinta a 1 cm por debajo del pliegue glúteo, y perpendicular al eje longitudinal del fémur Se pasa la cinta alrededor del muslo a un nivel más inferior y luego se sitúa en el plano correcto El sujeto de pie con los talones separados unos 10 cm y el peso distribuido por igual en ambos pies La cinta se coloca a nivel del punto medio entre ambas referencias y perpendicular al eje longitudinal del fémur (El punto medio se marca con la rodilla flexionada 90 grados) El sujeto de pie, recto, con las piernas separadas ligeramente y el peso distribuido por igual en ambos pies El antropometrista se sitúa a la derecha del sujeto frente a la cara lateral de la pierna*. Se registra el valor máximo del perímetro de pierna tras situar la cinta a diferentes niveles El antropometrista marcará en la cara medial de la pierna este nivel para la posterior medición del pliegue * Se facilita la medición si se coloca sobre una banqueta Tobillo Maléolos Sujeto de pie sobre una banqueta con los talones ligeramente separados El antropometrista se sitúa a un lado del sujeto, colocado la cinta justo por encima de los maléolos, en la mínima circunferencia del tobillo y perpendicular al eje longitudinal de la pierna el tipo de riesgo es su localización, siendo la adiposidad abdominal subcutánea y/o profunda el mejor índice de las patologías cardio-vasculares asociadas a la obesidad. De las variables corporales medidas por la antropometría, las de mayor correlación con la grasa corporal son los pliegues cutáneos. A través de la medición del espesor de los pliegues cutáneos se estima no sólo la grasa subcutánea sino también las reservas de grasa interna. La estimación se realiza por ecuaciones de regresión. Aparte de las ecuaciones de regresión que estiman las masas de los diferentes componentes del peso corporal, nosotros podemos hacer una valoración de la composición corporal mediante las variables corporales directas. Así tenemos que el perfil de pliegues y el sumatorio de estos pliegues nos reflejan, respectivamente, la distribución de grasa subcutánea y grasa subcutánea total. En nuestro protocolo comentamos la estandarización de 9 pliegues, las recomendaciones internacionales lo fijan en un mínimo de 6 pliegues cutáneos, tomando 2 51 COMPOSICIÓN CORPORAL Tabla 2d Protocolo de medida de diámetros Referencia anatómica Biacromial Proceso acromial: punto más lateral Biliocrestal Cresta Ilíaca: El punto más lateral del borde superior L. medioaxilar Transverso de tórax Tórax: al nivel de la sexta costilla en la línea medioaxilar que corresponde anteriormente al punto mesoesternal Anteroposterior de tórax Tórax: a nivel mesoesternal (4ª art. condroesternal) Posición Técnica de medición Sujeto de pie, recto Brazos relajados a lo largo del cuerpo Antropometrista de pie por detrás del sujeto Con las manos relajar la zona desde la base del cuello hasta los hombros para liberar la tensión Las ramas del antropómetro se colocan sobre el acromion, apuntando hacia arriba, formando un ángulo de 45 grados con la horizontal Presión firme de las ramas con los dedos índice Sujeto de pie y con los talones juntos Antropometrista de pie, frente del sujeto Localizar ambos puntos con el tercer dedo de cada mano Colocación de las ramas mirando hacia arriba, formando un ángulo de 45 grados con la horizontal Presión firme de las ramas con los dedos índices Sujeto de pie, recto Brazos en ligera abducción para facilitar la medición Antropometrista de pie, frente al sujeto Aplicación del antropómetro sobre las costillas, evitando que se deslice hacia el espacio intercostal Antropómetro angulando las ramas unos 30 grados con la horizontal, mirando hacia abajo Ejercer ligera presión Lectura al final de una espiración normal Sujeto sentado, recto Antropometrista de pie, a la derecha del sujeto El antropómetro es aplicado sobre el hombro derecho y dirigido hacia abajo. La rama anterior se coloca en la señal mesoesternal y la otra se sitúa por detrás en la apófisis espinosa de la vértebra situada al mismo nivel mesoesternal, sujetándolas entre índice y pulgar Ejercer ligera presión Lectura al final de una espiración normal 52 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Referencia anatómica Biepicondíleo de húmero Húmero: epicóndilos lateral y medial Biestilodeo de muñeca Apófisis estilodes cubital y radial: p. más medial y p. más lateral, respectivamente Biepicondíleo de fémur Fémur: parte más medial y más lateral de los cóndilos Posición Técnica de medición Brazo levantado hacia delante hasta la horizontal y antebrazo flexionado en ángulo recto por el codo El dorso de la mano del sujeto mira hacia el antropometrista Palpación con el tercer dedo de los puntos El paquímetro se dirige hacia arriba (*), a la bisectriz del ángulo recto formado en el codo. La distancia es ligeramente oblicua, al estar el epicóndilo medial más bajo que el lateral Presión firme sobre los puntos (45 grados sobre la horizontal) Sujeto de pie, con el antebrazo flexionado 90 grados por el codo, manteniendo el brazo vertical cerca del lado del tórax El antebrazo queda en pronación, con el dorso de la mano mirando hacia el medidor El antropometrista se coloca delante del sujeto, las ramas del paquimetro se colocan sobre las referencias óseas, aplicando firme presión Sujeto sentado, pierna flexionada a nivel de la rodilla en ángulo recto con el muslo Antropometrista de pie frente al sujeto Palpación con el tercer dedo, de cada mano Se aplica con presión firme colocando el paquímetro en diagonal (45 grados sobre la horizontal) tanto de tronco como de extremidades. Estos pliegues serían: subescapular, tríceps, supraespinal, abdominal, muslo anterior y pierna medial. El valor de cada uno de ellos nos daría la distribución del panículo adiposo y su sumatorio la grasa subcutánea total. Índices antropométricos para la valoración de la obesidad Uno de los problemas en las valoraciones del peso corporal o del peso relativo a la talla, es que no diferencia dentro del peso que corresponde a la masa grasa y a la masa libre. Sólo por técnicas de imagen como la RMN o la TAC, podemos medir la grasa perivisceral. En estas técnicas se utiliza el índice área grasa visceral/área grasa subcutánea, un índice >0,4 nos define a la obesidad visceral. También se define como riesgo un diámetro sagital >25 cm (distancia entre el ombligo y L4-L5). En la tabla 2g se muestran diferentes índices antropométricos para la valoración de la obesidad. Salvo en casos de sobrepeso u obesidad ligera, nos vamos a encontrar que la determinación de los pliegues es imposible, debido, por un lado, a que no podemos for- 2 53 COMPOSICIÓN CORPORAL Tabla 2f Protocolo de medida de pliegues cutáneos Referencia anatómica Pectoral Pliegue axilar anterior: lo más alto posible Ilio crestal Cresta ilíaca: punto inmediatamente superior Supraespinal Ileon: Borde superior Espina Ilíaca anterosuperior Axila: borde anterior Posición Técnica de medición Oblicuo El sujeto esta de pie, con los brazos relajados a lo largo del cuerpo El pliegue se forma en la referencia siguiendo el eje longitudinal hacia el pezón y el compás se coloca 1 cm inferior Oblicuo: en sentido anterior y descendente (siguiendo el clivaje de la piel) El compás se aplica 1 cm anterior al pliegue formado en la línea medioaxilar, justo por encima de la cresta ilíaca El sujeto puede abducir el brazo derecho o colocarlo sobre el tórax llevando la mano sobre el hombro izquierdo Oblicuo: Hacia abajo, a 45 grados sobre la horizontal El compás se aplica 1 cm anterior al pliegue formado en la intersección del borde superior del íleon, con una línea imaginaria que fuera desde la espina ilíaca anterosuperior* hasta el borde axilar anterior * (de 5 a 7 cm sobre la espina en el adulto y 2 cm en jóvenes) Abdominal Cicatriz umbilical: punto medio Subescapular Escápula: punto más inferior del ángulo inferior. La marca se sitúa a 2 cm en la línea que corre lateral y oblicua Tríceps Punto medio entre: Acromion: punto más superior y externo Cabeza del radio: punto superior y lateral Debe ser marcado Vertical El compás se aplica a 1 cm inferior al pliegue formado a unos 5-3 cm a la derecha del punto medio del ombligo (aproximadamente en la línea media del vientre del recto abdominal) Oblicua: hacia abajo y afuera 45 grados sobre la horizontal El sujeto se sitúa de pie, recto, con los brazos colgando a lo largo del cuerpo. El compás se aplica a 1 cm de distancia del pliegue formado en la referencia citada Vertical El compás se aplica a 1 cm por debajo del pliegue formado en la línea media de la cara posterior del brazo, a nivel del punto medio marcado entre acromion y cabeza radial Para la medición el brazo esta relajado, con la art. del hombro en ligera rotación externa y el codo extendido 54 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Referencia anatómica Bíceps Punto medio entre: Acromion: punto más superior y externo Cabeza del radio: punto superior y lateral Muslo anterior Punto medio entre: Pliegue inguinal Borde superior de la rótula Pierna medial Perímetro de pierna máximo Posición Técnica de medición Vertical El compás se aplica a 1 cm de distancia del pliegue formado en la cara anterior del brazo derecho, a nivel del punto medio entre acromion y cabeza radial Para la medición, el sujeto está de pie con el brazo relajado, la art. del hombro en ligera rotación externa y el codo extendido El punto se localiza en la superficie más anterior del cuerpo del bíceps Vertical El compás se aplica a 1 cm de distancia del pliegue formado en el punto medio a lo largo del eje longitudinal del muslo derecho, con la rodilla flexionada 90 grados La medición se realiza con la rodilla recta o con la pierna en extensión y descansando sobre una banqueta Cuando existe dificultad en la toma del pliegue, el sujeto puede con ambas manos elevar el muslo por su cara posterior para disminuir la tensión. También un ayudante puede facilitar la medición, formando otro pliegue distal a éste, a una distancia de unos 6 cm, mientras el antropometrista realiza la lectura en el lugar indicado Vertical El sujeto puede estar sentado o bien tener el pie sobre una banqueta (rodilla flexionada 90 grados) El compás se aplica a 1 cm de distancia del pliegue formado a nivel del perímetro máximo y en el lado medial de la pierna derecha La pierna debe estar relajada mar bien el pliegue cutáneo, o bien a que el compás de pliegues no puede ser aplicado correctamente para la lectura. En estos casos, deberemos pasar a otras técnicas de determinación de composición corporal, o bien controlaremos a estos pacientes mediante la valoración del peso corporal, el índice de masa corporal –IMC- (tabla 2h) y por los perímetros corporales. 2 COMPOSICIÓN CORPORAL Figura 2d Localización de los pliegues cutáneos Efectos del ejercicio físico en la composición corporal En el manejo de la obesidad podremos actuar modificando los factores que afectan al balance energético (figura 2f): ⇑ Gasto energético ⇓ Ingesta calórica ⇓ Peso corporal ⇓ Masa ⇑ Masa libre de grasa Figura 2f Balance energético negativo 55 56 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Tabla 2g Índices antropométricos y obesidad Estimación Valoración Peso corporal Peso corporal total Fluctuación del peso Medición estandarizada Tablas y gráficos de percentiles Peso relativo Peso corporal x 100 Peso según talla Normal: 90-109 80-109 Sobrepeso: > 109 Obesidad: > 119 Peso (kg) Talla - (m)2 (Consenso SEEDO 2000 ) A partir de IMC = 25: sobrepeso Cintura Medición estandarizada Perímetro de cintura (cm) Riesgo cardiovascular: Bajo: < 95 Moderado: > 95 Alto: 102 < 82 > 82 > 90 Cintura/cadera Medición estandarizada Riesgo cardiovascular: Bajo: < 0,9 Moderado: 0,9-1 Alto: >1 < 0,80 80-85 > 85 Peso corporal y talla IMC Perímetros corporales Perímetro de cintura (cm) Perímetro de cadera (cm) Medición estandarizada Perímetro de cintura (cm) Perímetro muslo sup. (cm) Normal Obesidad gluteofemoral: Perfil de pliegues Medición estandarizada (mm) Gráficos y tablas de percentiles Sumatorio de pliegues cutáneos Suma de los pliegues cutáneos seleccionados (mm) > Rangos de normalidad según ecuación, edad y sexo Porcentaje de grasa corporal Ecuación de predicción: - Durnin y Womersley (1974) - Jackson y Pollock (1985) > Rangos de normalidad según ecuación, edad y sexo Cintura/muslo >1,6 1,6 > 1,4 < 1,4 Pliegues cutáneos Cuando el sobrepeso se pierde sólo a expensas de dietas hipocalóricas, se ha podido constatar que disminuye tanto el componente graso como el magro, mientras que cuando a la dieta se añade un programa de ejercicio físico se consigue mantener e incluso aumentar el componente libre de grasa. También el ejercicio físico regular previene las recuperaciones del peso perdido, manteniendo más estable el peso corporal. 2 57 COMPOSICIÓN CORPORAL Tabla 2h Estrategias a seguir dependiendo del IMC (consenso SEEDO) I.M.C. Valoración Recomendaciones < 22 Hábitos alimentarios Actividad física Si incorrectos: Dieta equilibrada y actividad física regular 22 - 24,9 Hábitos alimentarios Actividad física Fluctuación del peso Si incorrectos: Dieta equilibrada y actividad física regular Si 5 kg en < de 1 año: Dieta ligeramente hipocalórica y actividad física 25 - 26,9 Fluctuación del peso Distribución de grasa Factores de riesgo Si 5 kg en < de 1 año; Distribución androide y más factores de riesgo: Dieta ligeramente hipocalórica y actividad física Controles clínicos periódicos 27 - 29,9 Fluctuación del peso Distribución de grasa Factores de riesgo Si 5 kg en < de 1 año; Distribución androide y más factores de riesgo: 5-10% del peso corporal y posterior estabilización Dieta hipocalórica Modificación conductal Ejercicio físico Si no se consigue a los 6 meses: tto. farmacológico 30 - 34,9 Obesidad grado I 10% del peso corporal y posterior estabilización: Dieta hipocalórica Modificación conductal Ejercicio físico Tratamiento farmacológico 35 - 39,9 Obesidad grado II Igual al anterior. Si no se consigue, valorar a los 6 meses: Dieta de muy bajo contenido hipocalórico Cirugía bariátrica 40 Obesidad grado III/IV > 20-30% del peso corporal. Unidad especializada Dieta de muy bajo contenido hipocalórico y cirugía bariátrica Factores que influyen en el gasto energético Los factores que marcan el gasto energético son tratados en la parte de nutrición de este fascículo. Tejido adiposo y ejercicio físico Tenemos dos tipos: el tejido adiposo pardo (actividad termogénica) y el tejido adiposo blanco (reservorio energético). El tejido adiposo blanco es el almacén esencial de sustratos que son utilizados tanto en reposo como durante el ejercicio y tiene un papel fundamental en el mantenimiento del balance energético. Recien- 58 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA temente se le ha reconocido no sólo como órgano de almacenamiento, sino también como órgano secretor muy activo. El tejido adiposo blanco es productor de varias sustancias con acción endocrina, paracrina y autocrina, como la leptina, implicadas en la regulación del peso corporal, con efectos centrales sobre el apetito y periféricos sobre el gasto energético. La liberación de ácidos grasos está regulada por hormonas que actúan en el adiposito (tabla 2j). Las más importantes son las catecolaminas y la insulina. Tabla 2j Acción de las hormonas sobre el tejido adiposo INSULINA (antilipolítica) Estimula la fosfodiesterasa subtipo 3, inactiva al AMPc Activa la proteinfosfatasa inactivación de la HSL Estimula la “internalización” de receptores ß-adrenérgicos CATECOLAMINAS: Adrenalina/noradrenalina (lipolíticas) Vía ß-adrenérgica: lipólisis / Vía α-adrenérgica: lipólisis Adrenalina: Respuesta bifásica (dosis bajas: antilipolítica; dosis altas: lipolítica) Noradrenalina: respuesta sigmoidea La mayor o menor acumulación de grasa en las diferentes localizaciones viene determinada por el balance movilización/almacenamiento lipídico. En el caso de la obesidad abdominal, se produciría una menor respuesta lipolítica a las catecolaminas en la grasa subcutánea abdominal y una estimulación de la actividad lipolítica en la grasa visceral. Como sabemos este aumento de ácidos grasos libres es el responsable de las alteraciones metabólicas hepáticas que conducen al síndrome metabólico. Respuesta aguda al ejercicio físico Durante el ejercicio físico la oxidación de los lípidos es importante para conseguir abastecer los requerimientos de energía, especialmente en las actividades de intensidad baja a moderada. Estos lípidos pueden provenir: de las lipoproteínas del plasma, del almacén de triglicéridos muscular y de los ácidos grasos unidos a la albúmina que circulan provenientes del tejido adiposo. Durante el ejercicio prolongado, la principal fuente es esta última. Recordemos que con el ejercicio se produce un incremento de la actividad del sistema nervioso simpático, que eleva el nivel de catecolaminas, las cuales a su vez estimulan la lipólisis. También durante el ejercicio prolongado disminuyen los niveles de insulina, descendiendo sus efectos inhibitorios sobre la lipólisis. Respuesta crónica al ejercicio físico Con el entrenamiento se producen una serie de adaptaciones fisiológicas a diferentes niveles con el objeto de mejorar el rendimiento físico. En el músculo aumenta la capacidad de oxidación de los lípidos y la hidrólisis intramuscular de los triglicéridos. A nivel del tejido adiposo, aumenta la capacidad de liberación 2 COMPOSICIÓN CORPORAL de sustratos lipídicos durante el ejercicio, con una mayor respuesta y sensibilidad a la estimulación de las catecolaminas. En las investigaciones sobre los efectos del ejercicio aeróbico sobre la grasa corporal total, la mayoría de los estudios sugieren que los adultos físicamente activos tienen menores niveles de grasa corporal que los individuos sedentarios. Respecto a la distribución del tejido adiposo, los estudios indican que el ejercicio agudo estimula más la lipólisis en el tejido adiposo subcutáneo abdominal que en el tejido femorogluteal. Con el entrenamiento aumenta la lipólisis de los adipocitos subcutáneos abdominales y disminuye la captación de los adipocitos subcutáneos tanto de la región abdominal como femoral. Masa libre de grasa y ejercicio físico Recordemos que la masa libre de grasa (MLG) está constituida por hueso, músculo y órganos vitales. Podemos comprobar como dependiendo del tipo de deporte el desarrollo muscular es distinto, siendo mayor en las modalidades de potencia y fuerza (halterofilia, judo y remo). El efecto del ejercicio recordemos que es debido a una respuesta hormonal; el ejercicio aeróbico produce la liberación de catecolaminas y de la hormona de crecimiento, mientras que el ejercicio anaeróbico incrementa además la producción de testosterona que, junto a la hormona de crecimiento, conduce a la hipertrofia muscular. Por otro lado, la masa mineral ósea se incrementa en respuesta a estímulos específicos. A mayor estrés sobre el hueso, mayor aumento del contenido mineral óseo, siendo una adaptación localizada específica. Los entrenamientos con pesas y contra resistencia son los que inducen mayor mineralización ósea. Efectos del ejercicio físico en los programas de pérdida de peso Nicklas et al pudieron constatar que, en los programas de pérdida de peso en los que se realiza sólo dieta, se producía una disminución de la lipólisis, tanto basal como tras estimulación catecolamínica, mientras que, cuando se asociaba a la dieta un programa de ejercicio, no se daban esos cambios en la lipólisis, es decir, que el ejercicio contrarrestaba los efectos de la dieta hipocalórica. Respecto a los adipocitos, la obesidad aumenta tanto su número como su tamaño, sin embargo con los programas de ejercicio y dieta sólo se consigue disminuir su tamaño, se piensa además que existe un umbral a partir del cual no disminuiría más. Garrow y Summerbell realizaron un metaanálisis de los estudios sobre los efectos del ejercicio físico, con o sin dieta, sobre la composición corporal en sujetos con sobrepeso publicados entre 1966 y 1993. Pudieron objetivar que cuando el ejercicio aeróbico no se asociaba a una dieta se producía una modesta pérdida de peso corporal. 59 60 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA El entrenamiento con el ejercicio aeróbico induce reducciones en la grasa total, el rango de esta reducción está relacionado con el gasto energético total semanal producido por el ejercicio. La grasa corporal disminuye con el ejercicio hasta que el gasto energético se iguala con la ingesta calórica. Recomendaciones de actividad física para inducir pérdida de masa grasa: La programación de la actividad física para la pérdida de masa grasa debe hacerse en base a las recomendaciones propuestas en la tabla 2k. Tabla 2k Líneas guía para programación de ejercicio para la pérdida de peso OBJETIVO 10% del peso corporal, a expensas de la masa grasa MODO Actividades aeróbicas: caminar, trotar, correr, ciclismo, natación, remo… Actividades de fuerza dinámica (pesas): único o asociado a actividad aeróbica INTENSIDAD Baja-moderada: 50-70 % VO2 máx. DURACIÓN > 30 minutos Óptimo: 60 minutos en 1 sesión ó 30 minutos en 2 sesiones FRECUENCIA Mínimo efectivo: 3 días/semana Aceptable: 5 días /semana Óptimo: diario, en 1 ó 2 sesiones AMPLITUD Mínimo: 8 semanas Óptimo: 6 meses El ejercicio maximiza el gasto energético creando un balance negativo, siendo más importante la duración y la frecuencia que la intensidad. 61 3 PRESCRIPCIÓN DE EJERCICIO FÍSICO Araceli Boraita Pérez Recomendaciones y programas de entrenamiento La prescripción de ejercicio es el proceso mediante el cual se recomienda a una persona un régimen de actividad física de manera sistemática e individualizada. El programa de entrenamiento es el conjunto detallado, ordenado y estructurado de recomendaciones. En la prescripción de ejercicio es importante transmitir a los pacientes la filosofía de incorporar la actividad física a su estilo de vida. En el programa de ejercicio planificamos 3 fases: 1 Calentamiento. 2 Parte principal: Prescripción del ejercicio según la condición física cardiorrespiratoria y muscular, y la flexibilidad. 3 Vuelta a la calma. Una actividad física programada es más eficaz para mejorar la condición física y un programa individualizado produce mayores adaptaciones con el entrenamiento que un programa estandarizado. Esta individualización se basará en la condición física inicial, en los resultados del test de esfuerzo y en las características del individuo (edad, patologías, medicación). 62 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Deportes más recomendados para mejorar la salud El deporte es definido por Anshel en el Dictionary of the Sports and Exercise Sciences (1991) como “el juego organizado que lleva consigo la realización de esfuerzo físico, que se atiene a una estructura formalmente establecida, está organizado dentro de un contexto de reglas formales y explícitas respecto a conductas y procedimientos, y que es observado por espectadores”. La actividad física es el movimiento del cuerpo humano producido por la contracción muscular que genera un gasto energético por encima del nivel metabólico de reposo. La actividad física puede ser: laboral, actividades en el hogar, en el tiempo libre y entrenamiento, transporte (caminar, bicicleta) y actividades deportivas. El ejercicio físico es una forma de actividad física y se refiere a un movimiento corporal planificado, estructurado y repetido, realizado para mejorar o mantener algún componente de la forma física. A los efectos del uso cotidiano del lenguaje, la realización de ejercicio físico y actividad deportiva son conceptos casi sinónimos. La actividad deportiva debe ser realizada con intensidad moderada, siendo recomendable para practicar algún deporte poseer una mínima preparación física de base que posibilite ejercitarnos en ese deporte. La actividad deportiva para que produzca efectos beneficiosos para la salud debe practicarse a razón de 3 a 5 sesiones a la semana, de 20 a 60 minutos por sesión, y a una intensidad entre el 65-85 % de la frecuencia cardíaca máxima teórica. En la programación de cualquier actividad deportiva se deben tener en cuenta las siguientes secuencias de ejercicio: 1 Calentamiento (mínimo 10 minutos). Consiste en la movilización de los diferentes grupos musculares y articulaciones de forma suave y un programa de estiramientos. Su objetivo es preparar al organismo de forma progresiva para realizar un esfuerzo físico de mayor intensidad y prevenir lesiones del aparato locomotor. 2 Actividad deportiva (mínimo 20-30 minutos): natación, caminar, carrera lenta, bicicleta… La intensidad del esfuerzo debe superar al menos el 50-60% de la frecuencia cardíaca máxima. 3 Enfriamiento (mínimo 10 minutos). Se debe finalizar la actividad deportiva de forma progresiva. Su contenido es similar al calentamiento y tiene por objetivo la vuelta a la calma, incluyendo estiramientos para relajar y prevenir lesiones musculares y tendinosas. Para la práctica deportiva saludable, deben tenerse en cuenta las recomendaciones generales recopiladas en la tabla 3a. 3 PRESCRIPCIÓN DE EJERCICIO FÍSICO Tabla 3a Algunas recomendaciones generales para la práctica deportiva saludable Realice los exámenes médico-deportivos recomendados por su médico Evite el espíritu de competición Piense en aprovechar el deporte para divertirse y mejorar su salud Evite las condiciones climatológicas extremas Lleve una alimentación e hidratación adecuada Aprenda algo de su deporte y déjese asesorar por monitores No olvide realizar el calentamiento y el enfriamiento en sus sesiones deportivas Utilice la ropa y el calzado específico para cada deporte Descanse lo suficiente y si un día no se encuentra bien no entrene Evite el tabaco, el alcohol en exceso y la sobrealimentación Caminar/correr suavemente, nadar o montar en bicicleta son ejercicios adecuados para mejorar la condición física antes de practicar otros deportes. Natación La natación es un deporte muy completo porque participan grandes grupos musculares y se puede plantear como una actividad predominantemente aeróbica para ser practicada a cualquier edad. El 70-80 % del peso corporal se amortigua en el agua, por lo que se facilitan los movimientos y mejora la flexibilidad. Algunas de las ventajas de este deporte son las siguientes: Personas con sobrepeso o con limitaciones físicas pueden nadar con un bajo coste de energía. La flotabilidad en el agua disminuye la sobrecarga articular y reduce el riesgo de lesiones del aparato locomotor. Es un deporte recomendado para mujeres embarazadas y personas con sobrepeso, ya que el ejercicio en el agua favorece la agilidad y movilidad. También es un deporte que se prescribe para pacientes con problemas respiratorios (incluido el asma bronquial) y en la mayoría de las desviaciones de la columna vertebral. Un inconveniente de la natación es que debe ser aprendida y requiere una mínima técnica de ejecución para un desarrollo adecuado del ejercicio. Es preferible no nadar después de comer. Lo más recomendable para la salud es nadar a intensidad moderada durante un tiempo prolongado, siendo la base del entrenamiento regular. Los ejercicios en el agua pueden ser un buen comienzo como calentamiento previo a la natación y como sesión de gimnasia. Son útiles en personas que no saben nadar y en las que tienen problemas físicos. Con estos ejercicios mejora el tono muscular y la condición física. 63 64 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Andar y correr Caminar es una de las actividades más recomendables. Es una actividad natural que no suele producir lesiones, no es necesario competir y además nos permite disfrutar de la Naturaleza en compañía de nuestra familia y amigos. Durante la marcha, un pie siempre está en contacto con el suelo. Sin embargo, al correr se levantan en algún momento los dos pies del suelo. Esto supone que cada pie soporte un mayor peso al apoyarlo en el suelo. Por este motivo, la carrera puede producir lesiones y sobrecargas en los pies, tobillos, rodillas y musculatura de las piernas. Las zapatillas deben ser elegidas con detenimiento (tabla 3s). Tabla 3s Algunos consejos para la elección de las zapatillas Prestar atención a la estabilidad y resistencia a la torsión Pruébese las zapatillas con los calcetines adecuados Debe primar la calidad y no el diseño ni la moda Deben tener buena ventilación y adecuada amortiguación El talón debe estar estable Dejarse asesorar por personal especializado Una persona que no realice ejercicio de forma habitual debería comenzar caminando durante 30 minutos, 3 veces por semana, a un ritmo que le permita mantener una conversación normal. Ciclismo Algunas de las ventajas del ciclismo son las siguientes: Puede ser practicado por cualquier persona. Se puede practicar en casa o en un gimnasio (bicicleta estática). Se evita la sobrecarga articular y muscular que produce la carrera a pie. Se puede programar de forma individualizada la intensidad del ejercicio. No existe riesgo de caídas si se practica en bicicleta estática. Puede ser supervisado el ejercicio en programas de rehabilitación cardíaca. En la práctica del ciclismo deben tenerse en cuenta las recomendaciones indicadas en la tabla 3d. 3 PRESCRIPCIÓN DE EJERCICIO FÍSICO Tabla 3d Algunas recomendaciones para la práctica del ciclismo Antes y después de las sesiones, dedique 5-10 minutos a realizar ejercicios de flexibilidad Pedalee a una cadencia fácil, que le sea cómoda, para evitar sobrecargar las rodillas Utilice guantes acolchados, zapatillas y ropa especialmente diseñada para el ciclismo, utilice siempre casco La bicicleta debe tener un cuadro adecuado a la altura del sujeto Colocar en posición y altura tanto el sillín como el manillar Agarre el manillar con firmeza pero sin excesiva fuerza Cambie frecuentemente la posición de las manos evitando dejar todo el peso sobre los brazos No olvide estar siempre alerta al tráfico y a los obstáculos e irregularidades del terreno Si no tiene una mínima preparación física ni es algo habilidoso, es una buena opción iniciarse con una bicicleta estática en casa o en un gimnasio Deportes de equipo Los deportes de equipo más populares son el fútbol y el baloncesto, aunque también el balonmano, el voleibol, el hockey… Las peculiaridades de estos deportes se resumen a continuación: Requieren esfuerzos explosivos intensos alternando con fases de menor intensidad. El esfuerzo realizado es imprevisible y depende de las situaciones de juego. A excepción del voleibol, existe contacto físico, lo que facilita las lesiones. La mayoría de estos deportes son de demanda cardiovascular moderada-alta. Se utiliza preferentemente la vía energética aeróbica aunque también las vías anaeróbicas. Para la práctica de los deportes de equipo son útiles los consejos de la tabla 3f. Tabla 3f Consejos útiles para la práctica de deportes de equipo Preocúpate de tener una buena preparación física previa Evita la competitividad excesiva y el ganar a toda costa. No te lo tomes demasiado en serio Piensa en el objetivo de practicar ese deporte: mejorar tu salud y divertirte No te saltes el calentamiento ni el período de enfriamiento, son importantes Evita las condiciones climatológicas extremas y el terreno en mal estado 65 66 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Deportes de raqueta Incluimos en este apartado el tenis individual o en dobles, el pádel, el squash, el badminton y el tenis de mesa. La mayoría son deportes de demanda cardiovascular moderada-alta y de una gran exigencia metabólica, tanto aeróbica como anaeróbica, debido a los desplazamientos rápidos y cortos que exige. En estos deportes se requiere coordinación, agilidad, velocidad, resistencia cardiorrespiratoria y un mínimo nivel de fuerza y potencia muscular para desplazar con velocidad a la pelota que se golpea. Estos deportes deberían complementarse con otras actividades aeróbicas (carrera, bicicleta o natación) y con ejercicios de musculación general y en particular abdominal y lumbar para disminuir las posibles asimetrías y evitar lesiones. En adultos sin buena condición física, son más recomendables el tenis en la modalidad de dobles, el badminton y el tenis de mesa, pues el coste energético es más reducido. No son aconsejables el tenis individual, el squash y el pádel si se tienen problemas de osteoartrosis vertebral, cardiopatías no controladas o baja condición física. Golf El golf es una actividad física de larga duración y baja intensidad. Para su práctica es importante aprender la técnica correctamente y poseer una adecuada preparación física. La fatiga, sobrecargas musculares y lesiones se ven favorecidas por deficiencias en la coordinación y en la técnica de ejecución de los golpes, así como por una deficiente condición física. Se recomienda para su práctica un entrenamiento regular que incluya ejercicio aeróbico, potenciación muscular y ejercicios de flexibilidad. Aeróbic, gimnasia y danza Hay un amplio conjunto de actividades que permiten, según los gustos y aficiones de cada persona, realizar ejercicio físico saludable. Son opciones válidas que permitirán que el ejercicio físico sea agradable y se pueda realizar en grupo, lo cual facilitará mantenerse fiel al programa de ejercicio. Conviene conocer nuestro punto de partida con una valoración previa y dejarnos asesorar en cuanto a la prescripción de ejercicio. Está contraindicado realizar sesiones completas de aeróbic, danza moderna, bailes de salón o tabla de gimnasia sin conocer nuestro estado de forma física. 3 PRESCRIPCIÓN DE EJERCICIO FÍSICO Test de valoración para controlar la evolución de un programa de entrenamiento La prescripción de ejercicio programada e individualizada produce adaptaciones específicas en el organismo. Estos cambios producidos por el entrenamiento deben ser cuantificados periódicamente para valorar si: Los objetivos del programa se están cumpliendo. El entrenamiento está siendo bien asimilado. La situación fisiológica del individuo se ha modificado, con vistas a la programación individualizada de un nuevo período de entrenamiento. Resistencia cardiorrespiratoria Se han diseñado multitud de tests indirectos que nos permiten valorar la capacidad funcional del individuo y que pueden ser de utilidad como por ejemplo: Pruebas de esfuerzo submáximas, como el PWC-130/150/170. Prueba del escalón. Pruebas de campo como el test de marcha de 2 km o la prueba de andar de Rockport. No obstante, un aspecto importante que permite conocer la buena asimilación y adherencia al programa de ejercicio y la evolución positiva del entrenamiento, es el contacto diario con los pacientes, comprobar el cumplimiento en la regularidad del entrenamiento y observar que un mismo nivel de ejercicio supone al cabo de unas semanas un menor esfuerzo fisiológico (frecuencia cardíaca más baja y menor sensación subjetiva de esfuerzo). Resistencia muscular Valoraremos la evolución en cuanto a la facilidad en la realización de los ejercicios tanto en relación con el número de repeticiones como en la carga utilizada. Esto nos permitirá modificar el número de repeticiones y/o incrementar la carga. Controlar el aumento del número de repeticiones hasta alcanzar el punto de fatiga es útil para tener éxito con el programa de ejercicios cuyo objetivo es desarrollar la fuerza. Flexibilidad Se pueden realizar tests sencillos de valoración de la flexibilidad, como la valoración de la distancia dedos-suelo. 67 68 69 4 EJERCICIO FÍSICO Y RIESGO CADIOVASCULAR Araceli Boraita Pérez Ejercicio físico e hipertensión arterial Si se tienen en cuenta los hallazgos de los diferentes estudios incluidos en varios metaanálisis, los efectos del ejercicio en la tensión arterial (TA) se pueden sintetizar en: 1 La disminución en la TAS/TAD parece ser mayor en los sujetos hipertensos (-10/8 mmHg) que en aquellos con HTA límite (-6/-7 mmHg), y que en los normotensos (-3/-3 mmHg). 2 No se ha podido demostrar que la edad, el peso y la raza influyan sobre el efecto hipotensor del entrenamiento. 3 La respuesta hipotensora parece ser ligeramente menor en las mujeres. 4 Todos los tipos de ejercicio, incluyendo los circuitos de pesas, disminuyen los valores de TA en hipertensos. Respecto al tipo de ejercicio, la mayor parte de los autores se ponen de acuerdo sobre la efectividad de programas que incluyan actividades aeróbicas, como andar, trotar o correr, nadar, montar en bicicleta o bailar, a una intensidad moderada (40 al 65% del máximo consumo de O2 ó del 60 a 80% de la frecuencia cardíaca máxima), con una duración por sesión de entre 30 a 60 min. y al menos 3 días por semana. En el caso de realizar un entrenamiento de circuitos con pesas, se recomienda una serie por ejercicio, de 8 a 10 repeticiones, de intensidad entre el 40 y el 50% de una repetición máxima individual (1 RM), de tal manera que no se sobrepasen valores de 150 mmHg de TAS y 100 mmHg de TAD. 70 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Ejercicio físico y dislipemia Efectos del ejercicio físico sobre el perfil lipídico Las modificaciones beneficiosas de los lípidos sanguíneos incluyen descensos del colesterol total, colesterol-LDL (cLDL) y triglicéridos, e incrementos de la fracción colesterol-HDL (cLHL), subfracciones cHDL2 y cHDL3 y apolipoproteína AI. El aumento de la actividad de la enzima lipoproteinlipasa también se ha observado en relación con los cambios descritos en los triglicéridos y cHDL. La mayoría de los investigadores refieren una disminución de los niveles plasmáticos de triglicéridos, y un aumento de las concentraciones de cHDL cuando someten a un ejercicio físico a personas con niveles de colesterol dentro de límites normales. Y aunque son menos numerosos, también existen trabajos acerca de las respuestas de los lípidos y lipoproteínas al ejercicio en sujetos con hipercolesterolemia, y los hallazgos son similares a los encontrados en los individuos con un perfil lipidíco dentro del rango normal. Respuesta del perfil lipídico a una sesión de ejercicio Diferentes trabajos han descrito cambios transitorios en el metabolismo lipídico después de una sesión de ejercicio en hombres sedentarios y con niveles basales normales y/o elevados de colesterol. Parece ser que se produce una respuesta de los lípidos plasmáticos al ejercicio aeróbico en hombres no entrenados independientemente de los niveles previos de colesterol, que podría obedecer, en parte, al aumento de la actividad de la lipoproteinlipasa. Sin embargo, apenas existen estudios que demuestren el comportamiento de los valores lipídicos a lo largo de un programa de entrenamiento. Efectos de un programa de entrenamiento en el perfil lipídico A la hora de establecer las relaciones entre los parámetros lipídicos y el entrenamiento, debemos tener en cuenta diversos factores, como los valores iniciales de lípidos y lipoproteínas séricas, la edad, la intensidad de ejercicio, el consumo máximo de oxígeno, el peso corporal y el porcentaje de grasa corporal. En individuos jóvenes se registan efectos favorables del entrenamiento aeróbico en la lipemia, y en particular sobre los niveles plasmáticos de triglicéridos y cHDL. En hombres con cifras normales de colesterol se han hallado incrementos en la concentración de la subfracción cHDL2 con el entrenamiento, siendo más significativos cuando se acompañaban de pérdida de peso. 4 EJERCICIO FÍSICO Y RIESGO CARDIOVASCULAR En lo que respecta a personas de mayor edad, se ha comprobado que las personas con una vida físicamente más activa presentan un perfil lipídico más favorable que el de la población sedentaria, en la que también se observa un mayor depósito de grasa abdominal. Además, en las personas de mayor edad, para obtener mejoras en la lipemia son necesarios programas de ejercicio más prolongados en el tiempo que en los jóvenes. ¿A qué intensidad? La forma más común de monitorizar la intensidad del ejercicio es a través de la frecuencia cardíaca. La frecuencia cardíaca máxima teórica (FCMT) para cada persona se calcula restando la edad a 220. No obstante, debemos recordar que dependiendo del estado de forma física variará la frecuencia cardíaca óptima, ya que la FC basal suele disminuir debido al entrenamiento, y es uno de los signos de adaptación cardiovascular al ejercicio aeróbico. La intensidad de la actividad parece que no influye en los efectos sobre la lipemia inducidos por el ejercicio. El entrenamiento sobre el umbral anaeróbico parece que carece de efectos, o los tiene negativos, sobre el perfil lipoproteico. ¿Con qué frecuencia? Por otro lado, el número de sesiones realizadas a lo largo de la semana se ha relacionado significativamente con una mayor concentración de cHDL y disminución de los valores de la relación cLDL/cHDL y colesterol total/cHDL. Si tenemos en cuenta que las respuestas de los lípidos y apolipoproteínas a un ejercicio se prolongan hasta las 48 horas posteriores, se recomienda programar una sesión cada dos días, para mantener en el tiempo las respuestas. ¿Qué duración? Al inicio del programa se aconsejan sesiones de 20-30 minutos, a moderada intensidad, para ir aumentando de forma gradual la duración hasta los 60 minutos, siempre en función del estado de salud, respuesta al entrenamiento y objetivos buscados. ¿Durante cuánto tiempo? En poblaciones jóvenes se ha demostrado que períodos de 6-12 meses son suficientes para lograr incrementos de la concentración plasmática de cHDL. Los adultos a partir de los 50 años pueden beneficiarse, desde el inicio de un programa regular de ejercicio de moderada intensidad, de una mejoría de su condición física y de pequeñas modificaciones en sus niveles de cHDL. Sin embargo, el tiempo necesario para lograr las adaptaciones del metabolismo lipídico puede ser más prolongado que el referido previamente en poblaciones más jóvenes. Además de la regularidad, se destaca la importancia de un programa de ejercicio prolongado, de al menos 2 años, para poder constatar un incremento del cHDL. ¿Qué hay que saber antes de prescribir un programa de actividad física? Se puede aconsejar a todos los sujetos con dislipemia que realicen algún tipo de actividad física en la medida que les sea posible, previa valoración de su capaci- 71 72 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA dad física y revisión de su aparato cardiovascular, además de evaluar individualmente los posibles riesgos, antes de iniciar un programa de entrenamiento aeróbico. En la historia clínica debemos ser minuciosos y prestar especial atención a la presencia de enfermedades crónicas, hábitos tóxicos, las alergias y la medicación. El registro de los fármacos que toma es muy importante, sobre todo en lo que se refiere a sedantes, antidepresivos, hipotensores, insulina, antidiabéticos orales, antihistamínicos, diuréticos, betabloqueantes, etc. Además, la introducción de programas de ejercicio físico como medida terapéutica coadyuvante en algunas patologías tiene repercusión en el tratamiento farmacológico. La historia deportiva debe incluir antecedentes deportivos, características de la actividad actual, si realiza algún programa de ejercicio y objetivos y expectativas. Una encuesta de alimentación nos puede ayudar al informar de parámetros que pueden influir en los objetivos a alcanzar con el ejercicio, y un estudio antropométrico nos permitiría valorar modificaciones en la composición corporal. Sería interesante incluir en la exploración física un estudio morfoestático con el fin de detectar posibles anomalías o patologías y evitar en lo posible la aparición de lesiones. Además, el estado osteoarticular debe tenerse en cuenta para valorar el tipo de actividad. El programa de ejercicio físico para modificar el perfil lipídico queda reflejado en la tabla 4a. Tabla 4a Programa de ejercicio para modificar el perfil lipídico Tipo de ejercicio Isotónico o dinámico con implicación de grandes masas musculares Caminar vigorosamente Carrera, natación, bicicleta Intensidad 55-65 % de la FCMT 50-60 % de la FC de reserva + FC reposo 50-60 % del VO2 máximo Aplicando la formula de Karvonen Frecuencia 3-5 sesiones a la semana Individuos con capacidad funcional: dos sesiones de menor duración/día Duración de la sesión Inicio del programa: 20-30 minutos Fase de mantenimiento: 40-50 minutos Añadir 10 minutos previos de ejercicios de calentamiento y 10 minutos finales de enfriamiento (estiramientos) Tiempo En jóvenes: 6-12 meses En adultos >50 años: 2 años Cálculo de la frecuencia cardíaca de entrenamiento según la fórmula de Karvonen: FC de reserva = FC máxima - FC basal FC de entrenamiento = FC basal + % FC de reserva 4 EJERCICIO FÍSICO Y RIESGO CARDIOVASCULAR Diabetes mellitus y ejercicio físico El papel beneficioso de la actividad física sobre la diabetes mellitus debe ir orientado a conseguir las siguientes metas: Ayudar al control de la glucemia. Mantener el peso ideal. Mejorar la calidad de vida. Evitar el desarrollo de complicaciones. Beneficio del ejercicio físico en las personas diagnosticadas de diabetes mellitus En las personas con diabetes mellitus tipo I, el ejercicio puede aumentar la sensibilidad a la insulina, lo cual es muy beneficioso, aunque esto no implique un óptimo control de la diabetes de forma automática. Para conseguir un mejor manejo de sus cifras de glucemia a largo plazo, estos pacientes tienen que entrenar preferiblemente todos los días, prestando gran atención a una serie de aspectos: Momento del día en que se realiza la actividad física. Duración e intensidad del ejercicio. Nivel de glucemia antes del ejercicio. Tipo y dosis de insulina utilizada. En los pacientes con diabetes mellitus tipo II (no insulinodependiente), un programa regular de ejercicio es fundamental para el control glucémico. Se ha comprobado que el aumento de la actividad física también es efectivo para prevenir la aparición de este tipo de diabetes. Tipos de ejercicios más recomendados El ejercicio aeróbico o de resistencia además de proporcionar una adaptación beneficiosa del sistema cardiorrespiratorio constituye una medida terapéutica básica en el tratamiento de la diabetes, ya que aumenta la utilización de glucosa por el músculo, mejora la sensibilidad a la insulina y al mismo tiempo incrementa su absorción de los depósitos subcutáneos en los diabéticos insulinodependientes. En la diabetes tipo II existe una menor sensibilidad a la insulina, y con frecuencia obesidad. Un plan de ejercicio aeróbico regular (caminar, correr o bicicleta) es 73 74 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA aconsejable ya que además de mejorar la sensibilidad a esta hormona, ayuda a disminuir de peso. Algunos consejos sobre la práctica de deporte en las personas con diabetes mellitus 1 Planificar el ejercicio: intentar realizarlo de forma regular y a la misma hora cada día, preferentemente por la mañana. 2 Adaptarlo al horario de las comidas y acción de la insulina. 3 Inyectar la insulina en grupos musculares que no se movilicen durante la práctica del ejercicio 4 Administrar una cantidad extra de hidratos de carbono antes o durante el ejercicio o reducir la dosis de insulina. 5 Evitar los ejercicios en condiciones de calor o frío extremos y durante los períodos de descontrol metabólico. En el diabético controlado se favorece la tolerancia a la glucosa y, por tanto, es necesario readaptar el tratamiento farmacológico (insulina o antidiabéticos orales) y realizar ciertas modificaciones dietéticas para evitar la aparición de hipoglucemias durante la práctica de la actividad física. El momento más adecuado para iniciar el ejercicio físico puede ser entre 1-3 horas después de la realización de una comida o ingestión de un refrigerio, cuando la concentración de glucosa en sangre se encuentra alrededor de unos niveles óptimos (aproximadamente, 100 mg/dl). Ejercicio físico y envejecimiento Envejecimiento del aparato cardiovascular El envejecimiento del corazón se asocia a una serie de alteraciones morfológicas, histológicas y bioquímicas, sin embargo, no todas ellas producen alteraciones de la función cardiovascular. Las modificaciones del corazón envejecido que se acompañan de una disminución funcional afectan a los miocitos y células especializadas de los tejidos implicados en la conducción de los impulsos eléctricos. Al contrario de lo que se creía hace pocos años, hoy se piensa que el envejecimiento per se no disminuye la eficiencia de la bomba cardíaca, a menos que el individuo se halle afectado por alguna enfermedad que deteriore su función. El volu- 4 EJERCICIO FÍSICO Y RIESGO CARDIOVASCULAR men sanguíneo no se modifica con la edad aunque el consumo máximo de O2 (VO2 máx) disminuye progresivamente a razón de 0,ml kg-1 min–1 por año. Respuesta cardiovascular al ejercicio en las personas mayores Con la vejez generalmente se tiende a ganar peso y esta tendencia puede falsear los valores relativos del consumo de O2. El porcentaje del cambio se calcula según la formula: % cambio = (VO2 máx final - VO2 máx inicial) x 100 VO2 máx inicial Cuando se comparan los porcentajes del cambio en el VO2 máx, tanto en hombres como en mujeres, desciende un 1% por año. Esta reducción está causada principalmente por una disminución en la frecuencia cardíaca máxima y en el volumen latido que produce un descenso en el gasto cardíaco y por tanto en el transporte del O2 a los músculos. Cambios cardiocirculatorios con la edad El descenso de consumo máximo de O2 está asociado con una disminución en la actividad cardiorespiratoria La estimación de los valores medios de la FC máx se calcula según la ecuación de regresión FC máx = 208 - edad x 0,7. Dicha ecuación es independiente del sexo y del estado de entrenamiento de las personas. El volumen latido y el gasto cardíaco también descienden con la edad. Sin embargo, el volumen de latido puede mantenerse en personas de mediana edad y ancianos que continúan entrenando intensamente. El flujo de sangre periférico desciende con la edad a pesar que la densidad capilar en los músculos no sufra modificaciones. Con la edad las arterias y arteriolas pierden elasticidad y poseen menor capacidad de vasodilatación. Este incremento de las resistencias periféricas tiene como resultado un aumento de la tensión arterial tanto en reposo como durante el ejercicio. Si la composición corporal y la actividad física se mantienen constantes, el deterioro debido a la edad produce un descenso del consumo máximo de O2 de sólo el 5% por década. Cambios respiratorios con la edad Los cambios en la función pulmonar son el resultado de varios factores, siendo el más importante la pérdida en la elasticidad en el tejido pulmonar y en la 75 76 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA pared torácica, que condiciona un aumento en el trabajo respiratorio. Sin embargo, el entrenamiento aeróbico reduce y retrasa esta pérdida de elasticidad, tanto en la edad adulta como en la vejez, por lo que el descenso de la capacidad aeróbica en los deportistas mayores no puede ser atribuido a cambios en la respiración. Cambios en la fuerza con la edad La fuerza máxima disminuye gradualmente con la edad debido a la pérdida de la masa muscular que acompaña a la vejez o a la inactividad. Los ancianos sedentarios tienen menos masa muscular y mayor grasa subcutánea. Esto nos lleva a pensar que al menos parte de la atrofia secundaria al envejecimiento se podría prevenir con el entrenamiento. Efectos del ejercicio sobre el corazón de las personas mayores El ejercicio de resistencia produce un aumento del gasto cardíaco máximo, del volumen latido (VL) y del llenado diastólico. Cuando la duración y la intensidad del ejercicio de resistencia son las adecuadas, los mayores mejoran su VO2 máx. Efectos del ejercicio de resistencia en función del género Las diferencias observadas entre mujeres y hombres mayores, en relación con el entrenamiento de resistencia sobre el gasto cardíaco, tiene algo que ver con las hormonas sexuales, ya que en la mayoría de las mujeres mayores no se produce una hipertrofia del ventrículo izquierdo. Efectos del ejercicio en ancianos con enfermedades del aparato cardiovascular Los enfermos afectados por insuficiencia cardíaca poseen grandes limitaciones para realizar actividades debido a la aparición de disnea y fatiga general. El aumento del tono simpático supone un riesgo incrementado en la morbimortalidad en los pacientes con cardiopatía isquémica. La actividad física regular incrementa el tono parasimpático, como se refleja en el aumento de la variabilidad de la FC, lo que puede constituir un factor positivo para modificar la incidencia de la enfermedad cardíaca en esta edad. 4 EJERCICIO FÍSICO Y RIESGO CARDIOVASCULAR Tabla 4s Efectos de un programa de ejercicio en los ancianos Mejora Disminuye La capacidad de trabajo físico Aumenta el VO2 máx Duración del ejercicio Potencia de contracción La tensión arterial La calidad de vida Los lípidos del suero El índice de masa corporal (IMC) El porcentaje de grasa corporal La distensibilidad de las venas de las extremidades inferiores El riesgo de padecer una trombosis Disminuye: • Fibrinógeno • Factor VII • Viscosidad del plasma Efectos del ejercicio físico en la esperanza y calidad de vida El estado de salud cardiovascular de antiguos deportistas de alto nivel parece ser similar o ligeramente mejor al de sus coetáneos que no han practicado deporte. Aún siendo difícil de valorar, parece que los individuos que se han mantenido activos sufren un proceso de deterioro o envejecimiento más lento que los sedentarios, y si agrupamos a los sujetos por su VO2 las diferencias pueden ser de entre 10 y 20 años menos a favor del deportista de resistencia. Como la influencia de la práctica continuada de ejercicio es menor sobre la esperanza que sobre la calidad de vida de los individuos de edad avanzada, es más probable que el deportista de resistencia acabe sus días sin que el deterioro físico le haya llevado a precisar ayuda de las instituciones. El número de días de hospitalización por persona y año es menor en los ex deportistas, sobre todo en aquellos que han realizado deportes de predominio aeróbico o de resistencia. Resumen La actividad física es importante para mantener un buen estado de salud ya que reduce el declive de la capacidad física a la vez que disminuye la incidencia de las enfermedades cardiovasculares al actuar sobre sus factores de riesgo, reduce la pérdida de hueso, mejora el equilibrio con lo que se aminora la incidencia de las caídas y las correspondientes fracturas. El ejercicio colabora al mantenimiento del equilibrio nutricional, conserva la masa magra y disminuye la grasa. Mejora la resistencia a la insulina. Contribuye a la prevención de algunas neoplasias malignas como las del colon y mama. Por otra parte, ejerce un efecto beneficioso sobre la función psicológica al mejorar el rendimiento cognitivo y disminuye la depresión. Aumenta la longevidad y retrasa las enfermedades asociadas al envejecimiento, por lo que mejora sin duda la calidad de vida de los mayores. 77 78 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Ejercicio físico y cardiopatía La patología cardíaca en cualquiera de sus cuatro formas básicas, coronaria, valvular, miocárdica o congénita, es capaz de alterar el intercambio de O2 y CO2 durante la actividad física. 1 Ejercicio en la enfermedad coronaria aguda y crónica. Mejora la función cardiorrespiratoria, existiendo una relación inversa entre la actividad física, la capacidad cardiovascular y la enfermedad coronaria, de tal forma que el riesgo relativo de muerte por enfermedad coronaria es 1,9 veces más alto en las personas sedentarias. Se recomiendan ejercicios dinámicos, al menos 30 minutos o más de actividad física de intensidad moderada, preferiblemente todos los días de la semana como medida preventiva de la enfermedad coronaria. Se recomienda que la FC durante el ejercicio no sobrepase el 70 -75% de la FCM para la edad del paciente, salvo que estén tomando medicación betabloqueante. Actividades de una intensidad equivalente a 1.500 kcal/sem detienen la progresión de las lesiones ateroescleróticas coronarias, y actividades de 2.200 kcal/sem se asocian con regresión de las lesiones coronarias. Una vez que el paciente isquémico presenta una buena forma física, como pauta general se marca una FC de entrenamiento del 75 al 80% de la FC máxima sin isquemia. La frecuencia se establece en 4-6 veces por semana con una duración de 40 a 60 minutos, sin incluir el período de calentamiento y de enfriamiento. 2 Ejercicio en la enfermedad valvular. No es utilizado de manera habitual como medida terapéutica, sin embargo, la práctica regular de ejercicio puede mejorar su capacidad funcional fundamentalmente debido a las adaptaciones periféricas. En las lesiones estenóticas, principalmente la mitral y aórtica, los síntomas están derivados de una situación de bajo gasto. El ejercicio físico, de tipo dinámico, debe realizarse por debajo del umbral de disnea, evitando los esfuerzos violentos y extenuantes. En la estenosis aórtica la intensidad dependerá de la fase evolutiva, pero siempre debe ser moderado, no extenuante y dinámico, y sin que se sobrepase una frecuencia de 120 lpm o aquélla capaz de producir síntomas. 3 Ejercicios en las insuficiencias valvulares. La sobrecarga de volumen obliga a un remodelado ventricular con aumento del volumen diastólico que en fase avanzada se acompaña de gasto cardíaco bajo. La actividad física debe ser moderada. Aunque en las primeras fases de la evolución, con presiones auriculares normales y aumento del gasto con el ejercicio ,toleran esfuerzos importantes asintomáticos. 4 Ejercicio en la miocardiopatía dilatada y en la insuficiencia cardíaca. A pesar de que la mayoría de los pacientes presentan una forma física muy disminuida, la actividad física mejora el consumo máximo de oxígeno, la duración del ejercicio y la potencia de la contracción. Los beneficios aunque no tenga efectos cuantificables sobre la función cardíaca suponen una mejora del 20 al 30 % de la capacidad funcional. El tipo de ejercicio aconsejable es: baja intensidad dinámica. Por último, el balance entre los riesgos y beneficios es claramente favorable a los beneficios sobre todo cuando la actividad física se practica de forma regular. 79 5 ASPECTOS PSICOLÓGICOS EN RELACIÓN CON EL EJERCICIO FÍSICO Araceli Boraita Pérez La mayoría de los estudios de la psicología del deporte apuntan a dos objetivos: a) aprender el modo en que los factores psicológicos afectan al rendimiento físico de los individuos, y b) comprender la forma en que la participación en el deporte y la actividad física afecta al desarrollo, la salud y el bienestar personal. Psicología del deporte: definición La psicología del deporte es todavía una disciplina joven que en la mayoría de los países obtuvo su reconocimiento oficial a partir de 1965, cuando se celebró en Roma el I Congreso Mundial de Psicología del Deporte, pese a contar con una serie de trabajos pioneros realizados en Europa y en Estados Unidos a partir de finales del siglo pasado. Una de las definiciones más sólidas posiblemente sea la que propone Jaume Cruz (1990): «La psicología del deporte, a partir de un enfoque interconductual, ha de estudiar todas las interacciones que se den en las situaciones deportivas, como la historia de interacciones previas de los individuos que practican la actividad física o el deporte». El psicólogo del deporte debería aplicar sus conocimientos a la mejora del rendimiento, pero también al asesoramiento de padres y entrenadores en la iniciación deportiva de los niños y al asesoramiento de profesionales de la actividad física y la salud para aumentar las pautas de actividad física, tanto en la población general como en grupos específicos (adultos sedentarios, personas obesas o con problemas cardiovasculares, tercera edad... con la finalidad de que adopten estilos de vida más saludables). Beneficios psicológicos del ejercicio físico Los beneficios psicológicos del ejercicio físico en la población se consignan en la tabla 5a. 80 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Tabla 5a Beneficios psicológicos del ejercicio físico en población clínica y no clínica Aumento Disminución Rendimiento académico Absentismo laboral Asertividad Abuso de alcohol Confianza Ira Estabilidad emocional Ansiedad Funcionamiento intelectual Confusión Locus de control interno Depresión Memoria Dolores de cabeza Percepción Hostilidad Imagen corporal positiva Fobias Autocontrol Conducta psicótica Satisfacción sexual Tensión Bienestar Conducta tipo A Eficacia en el trabajo Errores en el trabajo Adaptada por Taylor, Sallis y Needle (1985). Factores psicológicos relacionados con el inicio de un programa de ejercicio físico Estos factores están en función de tres grandes bloques: a Los que se refieren a lo que el individuo espera del ejercicio, es decir, los motivos que parecen impulsarle a iniciar un programa, siendo lo más habitual mejorar la forma física y/o mantenerse en forma y/o mejorar el aspecto físico general. Probablemente, estas motivaciones van acompañadas de una actitud positiva hacia el ejercicio, lo cual favorecería la iniciación. b Los que se refieren a lo que el individuo cree que es capaz de hacer (autoeficacia). Es el factor que mejor predice el inicio del programa de ejercicio y también su mantenimiento. c Lo que el individuo opina respecto al ejercicio y su intención de llevarlo a cabo, es decir, la actitud. Se han identificado los siguientes pasos a seguir para iniciar un programa de actividad física: 1 Selección de la actividad física a realizar. Debe ser accesible y reforzante para el sujeto. 2 Elaboración del plan de trabajo físico. El plan de trabajo físico ha de adaptarse a las necesidades del sujeto, teniendo en cuenta los mínimos costes posibles y resul- 5 ASPECTOS PSICOLÓGICOS EN RELACIÓN CON EL EJERCICIO FÍSICO tando gratificante. Asimismo, debe ajustarse la intensidad, la duración y la frecuencia del ejercicio a cada tipo de persona. El ejercicio aeróbico está más relacionado con reducciones más constantes en el estado de ansiedad que el ejercicio anaeróbico. Por otra parte, se ha relacionado el ejercicio regular con disminuciones de la depresión a largo tiempo. Los ejercicios en grupo conducen a la amistad y les brindan a las personas un sentido de compromiso personal con la actividad y con la obtención recíproca de respaldo social. Factores psicológicos relacionados con el mantenimiento de un programa de ejercicio físico Los factores psicológicos relacionados con el mantenimiento o el abandono del ejercicio físico los podríamos clasificar en dos grandes categorías: 1 Factores antecedentes. Estos factores estarían presentes antes y durante el inicio del ejercicio. Ejemplo de estos factores serían la autoeficacia, en cambio, la existencia de unas expectativas de resultado elevadas, sería un factor antecedente que predispondría a una mayor facilidad para el abandono. 2 Factores consecuentes. Surgirían como resultado de la realización de la conducta de ejercicio. Serían los que determinarían un efecto reforzante: obtener alguno de los objetivos propuestos, el disfrutar con el ejercicio o el conseguir una buena relación social con otros individuos que participen en el programa de ejercicio a través de una buena dinámica de grupo. Objetivos de la psicología aplicados al ejercicio físico en la población Para la población en general: 1 Establecer procedimientos para fomentar la participación deportiva del ciudadano sin cualidades excepcionales. 2 Planificación de programas de actividad física dedicada a la vejez. 3 Planteamiento de las actividades deportivas adecuadas para incluir en distintos programas sociales. 4 Planificación, estudio, seguimiento y evaluación de programas de actividad física. 81 82 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA 5 Mejorar la calidad de vida y de la salud física mental del ciudadano a través de campañas que favorezcan la práctica de actividad física. En la población infantil: 1 Identificar el papel que deben desarrollar los niños y los adolescentes en el deporte. 2 Identificar los factores que propician un bienestar psicológico y físico a la infancia y a la adolescencia a través de la práctica deportiva. 3 Elaborar programas psicológicos deportivos especiales. En la tercera edad: 1 Crear planes con el objeto de motivar la práctica deportiva. 2 Buscar estrategias de intervención que se adapten a las posibilidades de los participantes. 3 Investigar los efectos de dicha práctica en cuanto al reconocimiento social, creación de nuevas redes sociales, mejoramiento de la salud y aumento de la autoestima. Programa de rehabilitación cardíaca: 1 Reducir el impacto emocional negativo que provoca la enfermedad, aportando información realista acerca de sus repercusiones. 2 Aumentar el estado de salud, y disminuir las probabilidades de eventos cardiológicos. Personas que practican deporte para mejorar la calidad de vida: 1 Analizar las motivaciones de los practicantes de actividades físicas y deportivas. 2 Estudiar los factores personales, ambientales y de la propia actividad física que facilitan la práctica deportiva. 3 Identificar los factores que contribuyen al cumplimiento de un programa de ejercicio físico. 4 Diseñar estrategias de conducta para aumentar la práctica deportiva en la población sedentaria. BIBLIOGRAFÍA RECOMENDADA Bibliografía recomendada Motivaciones y razones para realizar ejercicio físico Canada Fitness Survey. Fitness and lifestyle in Canada. Directorate of Fitness and amateur sport, Otawa, 1983. Dishman R, Sallis J, Orenstein D. The determinants of physical activity and exercise. Public Health Reports 1995; 100, 158-171. Frontera WR. Exercise in rehabilitation medicine. Human Kinetics, 1999. García Ferrando M. Aspectos sociales del deporte. Una reflexión sociológica. Alianza Deporte, Madrid, 1990. King AC. Community intervention for promotion of physical activity and fitness. Exerc Sports Sci Rev 1991; 19: 211-259. López Mojares LM. Actividad física y salud para ejecutivos y profesionales. Madrid: CIE Dossat 2000, 2002. Pate RR, Pratt M, Blair SN. Physical activity and public health: a recommendation from the Centers for Disease Control and Prevention and the American Collegue of Sports Medicine. JAMA 1995; 273: 402-407. Sánchez Bañuelos F. La actividad física orientada hacia la salud. Madrid: Biblioteca Nueva, 1996. U.S. Department of Health and Human Services. Promoting Physical Activity. Human Kinetics, 1999. Concepto, modelos y métodos de determinación de la composición corporal Baumgartner RN. Electrical impedande and total body electrical conductivity. En Human Body Composition. Roche, Heymesfield y Lohman, eds. Human Kinetics, 1996; 79-108. Going SB. Densitometry. En: Roche, Heymesfield y Lohman, eds. Human body composition. Human kinetics.1996; 3-23. Heymsfield S.B, Wang ZM. The future of body composition research. En: Davies y Cole, eds. Body composition techniques in health and disease. Cambridge: University Press, 1995; 255-270. Jebb SA, Elia M. Multi-compartment models for the assessmentof body composition in healh and disease. En: Davies y Cole, eds. Body composition techniques in health and disease. Cambridge: Univesity Press, 1995; 240-254. Lukaski H.C. Estimation of Muscle Mass. En: Roche, Heymesfield y Lohman, eds. Human Kinetics,1996; 109-128. Porta J, Galiano D, Tejedo A, González de Suso JM. Valoración de la composición corporal. Utopías y realidades. En: Manual de cineantropometría. Monografía nº 3 de FEMEDE. 1993; 113-170. Prentice A. Application of dual-energy X-ray absorptiometry and related techniques to the assessment of bone and body composition. En: Davies y Cole, eds. Body composition techniques in health and disease. Cambridge: University Press, 1995; 1-13. Roche AF. Anthropometry and Ultrasound. En: Roche, Heymesfield y Lohman, eds. Human body composition. Human Kinetics,1996; 167-190. Ryde SJS. In vivo neutron activation analysis; past, present and future. En: Davies y Cole, eds. Body composition techniques in health and disease. Cambridge: University Press, 1995; 14-37. 83 84 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Withers R, Laforgia J, Heymsfield S, Wang A, Pillans R. Modelos químicos de análisis de la composición corporal de dos, tres y cuatro compartimentos. En: Norton y Olds, eds. Rosario (Argentina): Biosystem, 2000; 185-208. Técnica antropométrica para la valoración de la composición corporal Aragonés MT, Casajús JAA, Rodríguez F, Cabañas MD. Protocolos de medidas antropométricas. En: Manual de cineantropometría. Monografía nº 3 de FEMEDE. 1993; 35-66. Canda A. Taller de cineantropometría. Protocolo de medición y valores de referencia. En: Actas de VIII Congreso de la Federación Española de Medicina del Deporte y III Congreso Hispano-Luso de Medicina del Deporte. Diputación General de Aragón, 2001; 59-76. Internacional Society for the Advancement of Kinanthropometry (ISAK). International Standards for Antrhropometric Assessment. 2001. Lohman TG, Roche AF, Martorell R. Anthropometric standardization reference manual. Champaign (Illinois): Human Kinetcs Books, 1988. Norton K, Whittingham N, Carter L, Kerr D, Gore C, Marfell-Jones. Técnicas de medición en antropometría. En: Norton K Olds T, eds. Antropométrica. Rosario (Argentina): Biosystem, 2000. Ross W, Marfell-Jones MJ. Kinanthropometry. En: MacDougal JD, Wenger HA and Green HJ, eds. Physiological testing of the high-performance athlete. Human Kinetcs Books, 2ª edición. Champaign (Illinois): 1991. Obesidad, composición corporal y riesgo cardiovascular Abernethy P, Olds T, Eden B, Neill M, Baines L. Antropometría, salud y composición corporal. En: Norton K y Olds T, eds. Antropométrica. Rosario (Argentina). Biosystem, 2000; 340-350. Barbany M, Foz M. Obesidad: concepto, clasificación y diagnóstico. An Sist Sanit. Navarra 2002; 25 (supl 1): 7-16. Moreno B, González O, Garcia R. La obesidad como facto de riesgo cardio-vascular. Endocrinol Nutr 1999; 46, 265. Norton K. Estimación antropométrica de la grasa o adiposidad corporal. En: Norton K y Olds T, eds. Antropométrica. Rosario (Argentina). Biosystem, 2000; 158-181. Olds, T, Norton K, Van Ly Se, Lowe L. Sistemas de similitud en antropometría. En: Norton K, Olds T, eds. Antropométrica. Rosario (Argentina): Biosystem, 2000; 112-130. Oria E, Laita J, Petrina E, Argüelles I. Composición corporal y obesidad. An Sist Sanit Navarra. 2002; 25 (supl 1): 91-102. Seidell JC. Relationships of total and regional body composition to morbidity and mortality. En: Roche, Heymesfield y Lohman, eds. Human body composition. Human Kinetics, 1996. Sociedad Española para el Estudio de la Obesidad (SEEDO). Consenso español 1995 para la evaluación de la obesidad y para la realización de estudios epidemiológicos. Med Clin (Barc) 1996; 107: 782-787. BIBLIOGRAFÍA RECOMENDADA Efectos del ejercicio físico en la composición corporal American College of Sports Medicine. ACSM´S. Exercise Managemeny for Persons with Chronic Diseases and Disabilities. American College of Sports Medicine. Human Kinetics, 1997; 106-111. Ballor DL. Exercise training and body composition changes. En: Roche, Heymesfield y Lohman, eds. Human Body Composition. Human Kinetics,1996; 284-304. Chicharro JL, Fernández A. Fisiología del ejercicio. Madrid: Panamericana, 1995. Ganong WF. Manual de fisiología médica. México: El manual moderno. 1980. Heyward VH. Advanced fitness assessment exercise prescription. 3ª edición. Human Kinetics, 1998. Horowitz JF, Klein S. Endurance exercise and adipose tissue lipolysis in vivo. En: Nicklas, ed. Endurance exercise and adipose tissue. CRC Series in Exercise Physiology, 2002; 15-30. Nicklas BJ, Berman DM. Exercise and adipose tissue lipolysis in vitro. En: Nicklas, ed. Endurance exercise and adipose tissue. CRC Series in Exercise Physiology, 2002; 1-14. Ryan AS. Efects of endurance exercise on total body adiposity. En: Nicklas, ed. Endurance exercise and adipose tissue. CRC Series in Exercise Physiology, 2002, 101-120. Swain DP, Leutholtz BC. Exercise prescription. A case study approach to the ACSM Guidelines. Human Kinetics, 2002. Wallace, JP. Obesity. En: American College of Sports Medicine. ACSM´S. Exercise managemeny for persons with chronic diseases and disabilities. American College of Sports Medicine. Human Kinetics, 1997; 106-111. Deportes más recomendados para mejorar la salud Anshel HK. Dictionary of the sports and exercise sciences. Champaigne (Illinois): Human Kinetics, 1991. Bowers RW, Fox EL. Fisiología del deporte. Madrid: Panamericana,1995. Counsilman JE. La natación. Hispano Europea, 1995. García Ferrando M. Aspectos sociales del deporte. Una reflexión sociológica. Madrid: Alianza Deporte, 1990. Garret WE Jr, Kirkendall DT. Exercise and sport science. Filadelfia: Lippincott Williams & Wilkins, 2000. López Mojares LM. Actividad física y salud para ejecutivos y profesionales. Madrid: CIE Dossat 2000, 2002. Lucía A. Consejos médicos y de preparación para el cicloturista del siglo XXI. Drug Farma, 2000. MacArdle WD, Katch FI, Katch VL. Exercise physiology. Energy, nutrition, and human performance. 3ª edición. Filadelfia: Lea & Febiger, 1991. Mitchell JH, Haskell WL, Raven PB. Classification of sports. J Am Coll Cardiol 1994; 24:864. Muévete corazón. Fundación española del corazón. Sociedad Española de Cardiología. 1999. Poncet D. Andar, correr. Ed. Mensajero, 1980. Ejercicio físico y dislipemia Durstine JL, Haskell WL. Effects of exercise training on plasma lipids and lipoproteins. En: Exercise and Sport Sciences Reviews. Baltimore: Williams and Wilkins, 1994; 477-521. Gordon PM, Goss FL, Visich PS, Worty V, Denys BJ, Metz KF, Robertson RJ. The acute effects of exercise intensity on HDL-C metabolism. Med Sci Sports Exerc 1994; 26: 671-677. 85 86 ACTUACIÓN INTEGRAL EN EL PACIENTE CON RIESGO CARDIOVASCULAR Y DISLIPÉMICO ACTIVIDAD FÍSICA Thompson PD, Crouse SF, Goodpaster B, Kelley D, Moyna N, Pescatello L. The acute versus the chronic response to exercise. Med Sci Sports Exercise 2001; 33: S438-S445. Crouse SF, O’Brien BC, Grandjean PW, Lowe TC, Rohack JJ, Green JS. Effects of training and a single session of exercise on lipids and apolipoproteins in hypercholesterolemic men. J Apply Physiol 1997; 83: 2019-2028. Carbayo JA, González-Moncayo C, Gómez J, Carbayo J, Fernández J. Modificaciones inducidas por el ejercicio físico moderado sobre el colesterol de las subfracciones mayores de las HDL (HDL2 y HDL3). Arterioesclerosis 2000; 12: 19-25. Grandjean P, Crouse S, Rohack J. Influence of cholesterol status on blood lipid and lipoproteina enzyme responses to aerobic exercise. Appl Physiol 2000; 89: 472-480. Wilmore JH. Dose-response: variation with age, sex and health status. Med Sci Sports Exerc 2001; 33: S622-34. Sgouraki E, Tsopanakis A, Tsopanakis C. Acute exercise: response of HDL-c, LDL-c lipoproteins and HDL-c subfractions levels in selected sport disciplines. J Sports Med Phys Fitness 2001; 41: 386-391. Leon A, Sánchez O. Response of blood lipids to exercise training alone or combined with dietary intervention. Med Sci Sports Exercise 2001; 33: 502-515. Aellen R, Hollmann W, Boutellier U. Effects of aerobic and anaerobic training on plasma lipoproteins. Int J Sports Med 1993; 14: 396-400. Ejercicio físico y envejecimiento Abete P, Ferrara N, Cacciatore F et al. High level of physical activity preserves the cardioprotective effect of preinfarction angina in elderly patients. J Am Coll Cardiol 2001; 38: 1357-1365. Levy WC, Cerqueira MD, Harp GD et al. Effect of endurance exercise training on heart rate variability at rest in healthy young and older men. Am J Cardiol 1998;82:1236-1241. Lexell J, Taylor CC, Sjostrom M. What is the cause of de aging atrophy? Total number, size and proportion of different fibers types studied in whole vastus lateralis muscle from 15 to 83 year old men. Neurol Sci 1988;84: 275-294. Oka RK, De Marco T, Haskell WL et al. Impact of a home-based walking and resistance training program on quality of life in patients with heart failure. Am J Cardiol. 2000; 85: 365-369. Saltin B. The aging endurance athlete. En: Sutton JR, Brock RM, eds. Sports medicine for the mature athlete. Indianapolis: Benchamark Press, 1986. Sarna S, Sahi T, Koskenvuo M, Kaprio J. Increased life expectancy of world class male athletes. Med Sci Sports Exerc 1993; 25: 237-344. Spina RJ, Ogawa Tkohrt WM et al. Differences in cardiovascular adaptations to endurance exercise training between older men and women. J Appl Physiol 1993; 75: 849-855. Stratton JR, Levy WC, Cerqueira MD et al. Cardiovascular responses to exercise: effects of aging and exercise training in healthy men. Circulation 1994; 89: 1648-1655. Tanaka H, Monahan KD, Seals DR. Age-predicted maximal heart rate revisited. J Am Coll Cardiol 2001; 37:153-156. Weisfeldt M. Aging, changes in the cardiovascular system, and responses to stress. Am J Hypertens 1998; 11: 41S-45S. Wiebe CG, Gledhill N, Jamnik VK, and Ferguson S. Exercise cardiac function in young through elderly endurance trained women. Med Sci Sports Exerc 1999; 31:684-691. Wilmore JH, Costill DL. Aging and the older athletes. En: Wilmore JH, Costill DL, eds. Physiology of sport and exercise. 2ª edición. Leeds: Human kinetics, 1999; 544-562. BIBLIOGRAFÍA RECOMENDADA Aspectos psicológicos en relación con el ejercicio Antonelli, F, Salvini A. Psicología del deporte. Edición Miñón, 1982. Cagigal JM. III Congreso Nacional Mundial de la Sociedad Internacional de Psicología del Deporte. Trabajos Científicos, 1975. Cagigal JM. Deporte y agresión. Alianza Deporte, 1990. Cruz Feliu J. Psicología del deporte: Historia y propuestas de desarrollo, 2001. Cruz Feliu J. Psicología del deporte. Personalidad, evaluación y tratamiento psicológico. Editorial Síntesis, 2001. Cruz Feliu J. La psicología del deporte: pasado, presente y futuro. En: Dosil J, ed. Aproximación a la psicología del deporte. Barcelona, 2001. Gil Roales-Nieto J, Delgado Noguera MA. Psicología y pedagogía de la actividad física y el deporte. Siglo Veintiuno de España Editores, 1994. González Jiménez B, Martínez Lao M. La rehabilitación cardíaca en el centro de salud. Intervención del psicólogo. En: Espinosa Caliani JS, Bravo Navas J, eds. Rehabilitación cardíaca y atención primaria. 2ª edición. Madrid: Editorial Médica Panamericana, 2002. Locke EA, Latham G.P. Establecimiento de objetivos en el deporte. En: Riera J, Cruz J, ed. Psicología del deporte, aplicaciones y perspectivas. Barcelona: Martínez Roca, 1991. López de la Llave Rodríguez A. El ejercicio físico como factor de salud. En: López de la Llave A, Pérez-Llantada MC, Buceta JM, eds. Investigaciones breves en psicología del deporte. Dykinson, 1999. Weinberg, RS, Gould D. Fundamentos de psicología del deporte y el ejercicio físico. Edición española. Barcelona: Ariel, 1996. 87