guia rápida de exploración, diagnóstico, prevención y tratamiento
Anuncio
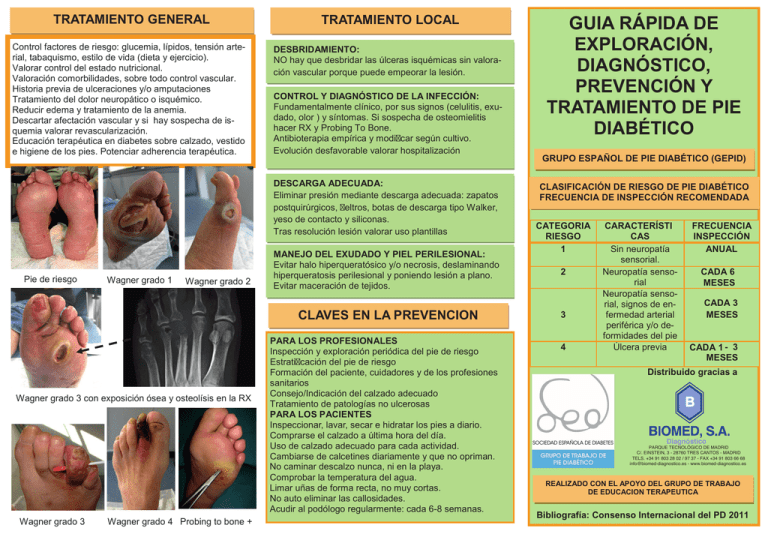
TRATAMIENTO GENERAL Control factores de riesgo: glucemia, lípidos, tensión arterial, tabaquismo, estilo de vida (dieta y ejercicio). Valorar control del estado nutricional. Valoración comorbilidades, sobre todo control vascular. Historia previa de ulceraciones y/o amputaciones Tratamiento del dolor neuropático o isquémico. Reducir edema y tratamiento de la anemia. Descartar afectación vascular y si hay sospecha de isquemia valorar revascularización. Educación terapéutica en diabetes sobre calzado, vestido e higiene de los pies. Potenciar adherencia terapéutica. TRATAMIENTO LOCAL DESBRIDAMIENTO: NO hay que desbridar las úlceras isquémicas sin valoración vascular porque puede empeorar la lesión. CONTROL Y DIAGNÓSTICO DE LA INFECCIÓN: Fundamentalmente clínico, por sus signos (celulitis, exudado, olor ) y síntomas. Si sospecha de osteomielitis hacer RX y Probing To Bone. Antibioterapia empírica y modi car según cultivo. Evolución desfavorable valorar hospitalización DESCARGA ADECUADA: Eliminar presión mediante descarga adecuada: zapatos postquirúrgicos, eltros, botas de descarga tipo Walker, yeso de contacto y siliconas. Tras resolución lesión valorar uso plantillas Pie de riesgo Wagner grado 1 Wagner grado 2 MANEJO DEL EXUDADO Y PIEL PERILESIONAL: Evitar halo hiperqueratósico y/o necrosis, deslaminando hiperqueratosis perilesional y poniendo lesión a plano. Evitar maceración de tejidos. CLAVES EN LA PREVENCION Wagner grado 3 con exposición ósea y osteolísis en la RX Wagner grado 3 Wagner grado 4 Probing to bone + PARA LOS PROFESIONALES Inspección y exploración periódica del pie de riesgo Estrati cación del pie de riesgo Formación del paciente, cuidadores y de los profesiones sanitarios Consejo/Indicación del calzado adecuado Tratamiento de patologías no ulcerosas PARA LOS PACIENTES Inspeccionar, lavar, secar e hidratar los pies a diario. Comprarse el calzado a última hora del día. Uso de calzado adecuado para cada actividad. Cambiarse de calcetines diariamente y que no opriman. No caminar descalzo nunca, ni en la playa. Comprobar la temperatura del agua. Limar uñas de forma recta, no muy cortas. No auto eliminar las callosidades. Acudir al podólogo regularmente: cada 6-8 semanas. GUIA RÁPIDA DE EXPLORACIÓN, DIAGNÓSTICO, PREVENCIÓN Y TRATAMIENTO DE PIE DIABÉTICO GRUPO ESPAÑOL DE PIE DIABÉTICO (GEPID) CLASIFICACIÓN DE RIESGO DE PIE DIABÉTICO FRECUENCIA DE INSPECCIÓN RECOMENDADA CATEGORIA RIESGO 1 2 3 4 CARACTERÍSTI CAS Sin neuropatía sensorial. Neuropatía sensorial Neuropatía sensorial, signos de enfermedad arterial periférica y/o deformidades del pie Úlcera previa FRECUENCIA INSPECCIÓN ANUAL CADA 6 MESES CADA 3 MESES CADA 1 - 3 MESES Distribuido gracias a Diagnóstico PARQUE TECNOLÓGICO DE MADRID C/. EINSTEIN, 3 - 28760 TRES CANTOS - MADRID TELS. +34 91 803 28 02 / 97 37 - FAX +34 91 803 66 68 info@biomed-diagnostico.es - www.biomed-diagnostico.es REALIZADO CON EL APOYO DEL GRUPO DE TRABAJO DE EDUCACION TERAPEUTICA Bibliografía: Consenso Internacional del PD 2011 ALGORITMO DIAGNÓSTICO GUÍA RAPIDA DE EXPLORACIÓN, DIAGNÓSTICO, PREVENCIÓN Y TRATAMIENTO DE PIE DIABÉTICO INSPECCIÓN MARCHA: Zonas de mayor apoyo y presión plantar. HIGIENE: Revisar pies y espacios interdigitales. COLORACIÓN: Buscar rojez, palidez, cianosis. DEFORMIDADES: Dedos en garra o en martillo, Hallux Valgus, prominencias cabezas metatarsales, pie plano, cavo o en equino, pie de Charcot. PIEL: Ver hidratación e integridad. HIPERQUERATOSIS: Fundamentalmente en zona plantar metatarsal, dorso y punta de dedos UÑAS: Corte, coloración y morfología. CALZADO: Longitud, anchura y altura de puntera, altura del tacón, tipo de suela, contrafuerte y costuras interiores. EXPLORACIÓN VASCULAR Algoritmo de FJ Aragón y PP Ortiz Remacha CLASIFICACION DE WAGNER GRADO 0: Sin úlcera CARACTERÍSTICAS Es un pie de riesgo y puede presentar deformidades articulares y de las uñas, hiperqueratosis, fisuras, sequedad piel. Afecta sólo al espesor de la piel. 1: Úlceras superficia- Suelen aparecer en la superficie plantares, cabeza de metatarsianos les o espacios interdigitales 2: Úlcera profunda Sobrepasa la piel y el tejido celular subcutáneo, afectando y exponiendo ligamentos y tendones 3: Úlcera profunda Afecta al hueso y presencia de sucon absceso y/o ospuración y signos infecciosos. teomielitis Necrosis de una parte del pie o de 4: Gangrena limitada los dedos, talón o planta 5: Gangrena extensa Afecta a todo el pie y se asocia con repercusión sistémica FACTORES PRONÓSTICO DE LESIONES: presencia de infección y presencia de isquemia PALPACIÓN DE PULSOS: Palpar pulsos de arteria pedia (P) y tibial posterior (TP). Si pulsos ausentes, independientemente del valor ITB (índice tobillo brazo) y en presencia de lesión, derivar a cirugía vascular. ITB: Se calcula la presión arterial sistólica del tobillo y se divide por la del brazo. Normal entre 0’9 y 1’3. Si el resultado < 0’9 indica enfermedad arterial oclusiva y si es >1’3 indica calcificación, precisando realizar otras exploraciones: índice dedo brazo (IDB) y/o TcPO2. MOVILIDAD ARTICULAR Comprobar dorsiflexión del 1º dedo y de la articulación del tobillo: si limitada es un predictor de ulceración en presencia de neuropatía por aumento de presiones plantares. EXPLORACIÓN NEUROLÓGICA SENSIBILIDAD A LA PRESIÓN LIGERA MONOFILAMENTO 5.07: Presionar perpendicularmente el filamento, evitando callosidades. Base de 1º,3º,5º dedo (pulpejos), 1ª,3ª y 5ª CMTT (plantar), 2 puntos en medio pie, 1 en talón y 1 en dorso del pie. Afectación sensorial si ≥ 4 puntos. SENSIBILIDAD VIBRATORIA DIAPASÓN 64-128 Hz: Se explora sobre prominencias óseas: punta y CMTT del 1º dedo, maléolos; y/o en la base de la uña del 1º dedo. Perdida de sensibilidad: si no nota vibración con un puntuación £4. Si se usa diapasón no calibrado de 128 Hz la respuesta es si/no VIBRATIP Se aplica vibrando (0,5 seg.) en 1ª, 3ª y 5ª CMTT (plantar), pulpejo y dorso de 1º dedo. Ausencia vibración si ≥1 punto no sensible. Predice riesgo de ulceración de manera equivalente al monofilamento DISFUNCION SUDOMOTORA NEUROPAD Es un parche adhesivo que mide la hidratación de la piel. Cuando la hidratación es adecuada, el parche cambia de color de azul a rosa y el tiempo de respuesta normal es £ 10 min, siendo este inversamente proporcional a la hidratación de la piel. La disfunción sudomotora es la sensibilidad que se altera más precozmente y permite que lo pueda emplear el propio paciente facilitando el autocuidado.