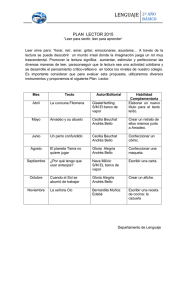
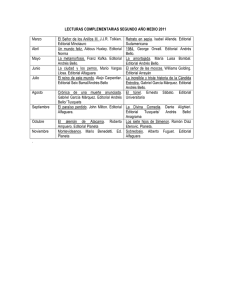
La Enfermería en Salud Mental y Psiquiatría
Anuncio

2 3 ORGULLOSOS DE NUESTRO APORTE A LA INVESTIGACIÓN EN CHILE Biotecnología Vegetal, Acuicultura, Bionanotecnología, Biomedicina, Astronomía y Biodiversidad, son algunas de las áreas en las que nuestros académicos están contribuyendo al conocimiento. 1.612 Publicaciones Científicas ISI 124 Proyectos Fondecyt 3 Centros de Investigación de Iniciativa Científica Milenio 3 Centros de Investigación de Excelencia Fondap Plan de Mejoramiento Institucional en Bionanotecnología 8 Doctorados PRIMERA UNIVERSIDAD PRIVADA NO TRADICIONAL ACREDITADA EN INVESTIGACIÓN La Dra. Claudia Riedel del Departamento de Ciencias Biológicas, investiga el impacto de las hormonas tiroideas maternas sobre la progenie. Santiago • Viña del Mar • Concepción www.unab.cl INVESTIGAR TRANSFORMAR Sumario 4 EDITORIAL 6 REPORTAJE EN PROFUNDIDAD Desigualdad en Chile: Un tema pendiente 10 INVESTIGACIÓN Cómo las infecciones de transmisión sexual afectan a las mujeres Tratamiento de la incontinencia urinaria de esfuerzo Una investigación pionera en la práctica clínica de la odontología Borrar recuerdos traumáticos 18 ESPECIAL: SALUD MENTAL Entrevista Dr. Alfredo Pemjean: “Los avances en salud mental” COSAM: llevando la salud mental a las comunidades El riesgo en el uso de psicofármacos en las personas mayores Psicóloga detalla las señales que alertan un posible intento de suicidio La Enfermería en Salud Mental y Psiquiatría Trabajo y los estudios como problemas de salud mental 34 CAMPOS CLÍNICOS Hospital Naval 38 ACCIÓN SOCIAL Médico en Isla de Pascua 40 INTERNACIONALIZACIÓN Fac. de Cs. de la Rehabilitación y creación de dos carreras en Bolivia 42 EGRESADOS Gonzalo Órdenes: Un odontólogo que se dedicó gestionar sonrisas 44 NOTICIAS Revista DIRECTORA RESPONSABLE: Bárbara Durán Magnere EDITORA GENERAL: Sonia Tamayo Herrera COMITÉ EDITORIAL: Dra. Luz Angélica Muñoz, Dr. Jaime Contreras y Dr. Mariano Rocabado. COLABORADORES: Paula Chapple Clavijo, Johanna Fischer Uribe y Carolina Yacoman Palma FOTOGRAFÍA: Carolina Corvalán Aranguiz y Mauricio Miranda Quiroz DISEÑO: Dirección de Producción de la Universidad Andrés Bello IMPRESIÓN: QuadGraphics Chile DIRECCIÓN: Dirección de Comunicaciones y Marketing, Universidad Andrés Bello, Mariano Sánchez Fontecilla 1310, piso 6 – Santiago, Chile. CONTACTO EMAIL: stamayo@unab.cl TELÉFONOS: (56-2) 26615736 – 26618412 Publicación semestrall y distribución gratuita con cinco mil ejemplares. SELLO SALUD – Nº6, MAYO 2014 4 5 Editorial Editorial Dra. Verónica Larach Walters Directora Unidad Docente de Psiquiatría Facultad de Medicina de la U. Andrés Bello Actualmente, la psiquiatría enfrenta el desafío ineludible de integrar en su quehacer clínico y terapéutico los avances en neurobiología, pues a medida que se ha ido avanzando en el conocimiento de la estructura y función del sistema nervioso central, ha quedado en evidencia su fascinante y enorme complejidad. A todo esto, se debe sumar para una praxis especializada, pero integral, el conocimiento de la psicopatología de las personas en una situación clínica determinada, el conocimiento de las redes sociales próximas y más lejanas, es decir, familia, sociedad, las situaciones atingentes a desempeño social/laboral/académico, más la cultura local y global, y los recursos sectoriales, como los de salud e intersectoriales con que se cuenta. Más aún, se deben siempre considerar y evaluar los aspectos generales de salud, tanto en los ámbitos de las intervenciones curativas, de rehabilitación, promoción y prevención, como en toda patología médica habitual. Por ejemplo, son bien sabidos los efectos beneficiosos del ejercicio regular en la salud mental y en las patologías mentales. Asimismo, se conoce que todas las patologías psiquiátricas mayores son sistémicas, de repercusión en la salud global, como los cuadros de Depresión Mayor, las Esquizofrenias, etc. Hoy, pese a los avances en las neurociencias y otras disciplinas, aún clasificamos los trastornos mentales en base a sus síntomas, signos, evolución clínica y epidemiología y, a veces, se tiene la impresión de que no se han traducido en mayores cambios en la praxis diaria de la psiquiatría clínica. Esto se debe no a una ignorancia o falta de avance en el conocimiento de las bases biológicas de la patología psiquiátrica, sino más bien por un objetivo de carácter pragmático de comunicación y gestión en los ámbitos asistenciales y de homogenización de criterios, en que debemos usar diagnósticos categoriales más que dimensionales, para una eficiente elaboración de políticas de salud e investigación epidemiológica, e incluso genética a gran escala como los llamados estudios “GWAS (Genome Wide Analysis)”. En estos tipos de estudios, se analizan grandes poblaciones de miles y hasta de cientos de miles de personas, para la detección de variabilidad genética y concentración de éstas, para ciertas patologías. Por ello, se hace indispensable actuar en colaboración entre servicios clínicos y centros de investigación básica. Esto es un paso fundamental para lograr la integración clínico-básica y progresar en los tratamientos biológicos y farmacológicos. La investigación clínico-básica puede proveer de nuevos blancos moleculares y ensayos clínicos que se enfoquen más en las dimensiones funcionales específicas y no en las categorías diagnósticas clásicas. Es probable que gracias a estos estudios, contemos a futuro con modelos de tratamientos completamente nuevos. Por otra parte, el avance de los estudios en neuro/psicofisiología va contribuyendo a la compresión de las conductas y comportamientos humanos a nivel individual y grupal con técnicas que van desde las psicoterapéuticas, a las que se suman e integran el avance del conocimiento en epidemiología y ciencias sociales. Los cambios y evoluciones de carácter socio cultural, como son la informática, la accesibilidad creciente a internet, las redes sociales y la globalización, son fundamentales en las consideraciones y recursos para el tratamiento de los trastornos mentales a corto y largo plazo. Considerando el impacto de las enfermedades mentales, en la calidad de vida y en la morbi-mortalidad de la población, la investigación en psiquiatría no puede considerarse una actividad independiente de la atención clínica. Esto adquiere especial relevancia en centros que forman profesionales médicos y de otras áreas de la salud que destinan sus esfuerzos al manejo de estos pacientes para lograr restituir su condición de salud. La Facultad de Medicina de la Universidad Andrés Bello tiene una Unidad Docente de Psiquiatría, que cuenta con seis académicos de planta, quienes participan en investigaciones conjuntas con el Centro de Estudios Cuantitativos de la Facultad de Ciencias Biológicas y con el Instituto de Salud Pública. Para este año está creando lazos de colaboración con el Centro de Investigaciones Biomédicas (CIB) y el Center for Integrative Medicine and Innovative Science (CIMIS), de la Facultad de Ciencias Biológicas y de la Facultad de Medicina, respectivamente. Así, esta unidad docente-asistencial se abre camino en este siglo XXI por las fronteras del “conocimiento de punta”, para ser partícipes activos de los grandes cambios diagnósticos y terapéuticos que se avecinan TEMPORADA CULTURAL SANTIAGO 2014 CAMERATA UNIVERSIDAD ANDRÉS BELLO Concierto III: “Aires de Canadá”: Miércoles 14 de Mayo / 20:00 horas • Concierto IV: “Arpa Celestial”: Domingo 8 de Junio / 19:00 horas • Concierto V: “El piano en sus inicios”: Jueves 28 de Agosto / 20:00 horas • Concierto VI: “Wagner Intenso”: Domingo 26 de Octubre / 20:00 horas • Concierto VII: “bienvenida Primavera”: Jueves 13 de Noviembre / 20:00 horas CORO & EXPOSICIONES ENCUENTROS CULTURALES • Música de Películas : Jueves 5 de junio, 19:00 horas • JAZZ: Jueves 28 de agosto, 19:00 horas • The Beatles & Queen: Jueves 9 de octubre, 19:00 horas • EXPO Retratos en viaje: Chile y América : Jueves 24 de abril, 21:00 horas Historia del Futbol en Chile • Centenario de la I Guerra Mundial • La vida en la Tierra y otros mundos • La vida y el cuidado del Medio Ambiente • Las 4 grandes religiones comparadas: Islam, Judaísmo, Budismo y Cristianismo TEATRO / TANGO & ROCK • Fiesta de Tango: Jueves 7 de agosto, 20:00 horas • TEATRO: Hecho Bolsa: Jueves 8 de mayo, 20:00 horas • Hot Stones Banda Oficial Tributo a Rolling Stones: Jueves 6 de noviembre, 20:00 horas ARTES LIBERALES CURSOS & TALLERES • Inglés Básico • TOEFL • Italiano Básico • Taller de Pintura Nivel 1 • Taller de Pictografía Experimental Grabados • Taller de Teatro Nivel 1 • Computación Básica • Excel Intermedio • Fotografía Digital Nivel 1 Dirección de Extensión Cultural Dirección General de Vinculación con el Medio Informaciones: Teléfonos: 2 661 85 61/ 2 661 8981 e-mail: cultura@unab.cl • extension.unab.cl Síguenos en: cultura.unab Colabora: @culturaunab Santiago • Viña del Mar • Concepción www.unab.cl VINCULAR TRANSFORMAR Auspicia: 6 7 Reportaje en Profundidad Desigualdad en Chile: Un tema pendiente Chile ha crecido en diversos indicadores, incluso ocupa un sitial similar a naciones como Polonia o Portugal. Sin embargo, tiene otra cara menos amable, la de la desigualdad. “Este hecho es un potente argumento para alinear una política pública que asuma la responsabilidad del justo acceso a los beneficios del crecimiento económico y protección social, como derecho humano básico”, Estela Arcos, académica de la Facultad de Enfermería de la U. Andrés Bello. El Informe de Desarrollo Mundial 2013, elaborado por el Programa de las Naciones Unidas para el Desarrollo (PNUD), ubicó a Chile como el país de América Latina con un mayor desarrollo humano, seguido por Argentina y Uruguay. Esto ubica a Chile en el grupo de países con este ítem muy alto, similar a naciones como Polonia o Portugal. Este resultado se debe a los avances que el país ha alcanzado en diversos indicadores durante las últimas tres décadas. Entre 1980 y 2012, la esperanza de vida creció en aproximadamente 10 años; aumentó en más de 3 años la media de escolaridad de adultos, lo mismo que los años esperados de escolaridad, que aumentaron 3,3 años. Por otro lado, el ingreso nacional bruto per cápita creció un 175%. Sin embargo, Chile presenta otra cara menos amable, la de la desigualdad. Según un informe dado a conocer el año pasado por la Organización para la Cooperación y el Desarrollo Económico (OCDE), Chile es la economía más desigual del bloque: el 10% más rico tiene un ingreso 27 veces mayor que el 10% más pobre, mientras el promedio de los países del grupo indica que el 10% más rico tiene un ingreso 9 veces más alto que el 10% menor. Esto se traduce en profundas inequidades y diferencias al interior de la sociedad chilena, especialmente en sectores muy sensibles como es el de Salud. “En esta área, los efectos negativos son disparidades y desigualdades sistemáticas y evitables, que afectan a grupos con condiciones de vida que son representativas de la desventaja social”, explica Estela Arcos, académica de la Facultad de Enfermería de la Universidad Andrés Bello. Según la experta, la existencia de personas que requieren de beneficios sociales para sobrevivir, es una evidencia de la desigualdad de oportunidades frente a aquellos que no los necesitan. “Este hecho es un potente argumento para alinear una política pública que asuma la responsabilidad del justo acceso a los beneficios del crecimiento económico y protección social, como derecho humano básico”, agrega. El panorama nacional En 1981 fueron creadas las Instituciones de Salud Previsional, más conocidas como Isapres. Estas nuevas entidades nacieron como un seguro privado de salud, erigiéndose como alternativa al sistema público, reformado en 1979 con la creación de Fondo Nacional de Salud (Fonasa). Clave para la expansión de las Isapres fue el hecho de que entre 1986 y 2002, estas instituciones recibieron un subsidio equivalente al 2% de los ingresos de los afiliados que tenían rentas inferiores al valor de las primas. El objetivo de este plan era favorecer el ingreso de cotizantes de clase media a la industria. Algo se logró durante un tiempo, pues en 1997 las Isapres exhibieron una cartera de beneficiarios que llegaba a los 3,8 millones, es decir, un 26% de la población. Sin embargo, las Isapres no tenían obligaciones respecto de la cobertura otorgada a la población de menores ingresos. “En los hechos, a través de copagos altos y escasa cobertura, el sistema terminó expulsando a los cotizantes de menores ingresos”, explican en su columna en CiperChile Matías Goyenechea y Danae Sinclaire de la Fundación Creando Salud. En la actualidad, las Isapres cuentan con poco más de tres millones de beneficiarios, mientras el grueso de la población se mantiene en Fonasa: más de 13,2 millones de afiliados. Sin embargo, el panorama en el sistema público tampoco es muy favorable para los ciudadanos. Aún cuando pueden acceder a los prestadores privados como clínicas y centros particulares, los altos copagos los hacen preferir la atención en la red pública de salud. Sus problemas son extensamente conocidos: falta de médicos especialistas, déficit en insumos, infraestructura en mal estado y largas listas de espera para la atención. “El caso de Chile es complejo por su segmentación, con un desnivel de calidad entre instituciones públicas y privadas”, subraya Ingrid Wehr, doctora en Ciencias Políticas, experta en políticas sociales y miembro de la Asociación Alemana de Investigación sobre América Latina. Un paso adelante en la búsqueda de soluciones para el problema de acceso a la salud fue la creación del Plan AUGE, que entró en vigencia en julio de 2005. Su objetivo fue conseguir que Fonasa y las Isapres estén obligados a garantizar la atención de salud para determinadas patologías y enfermedades en forma “El paso al plan Auge y el intento contra la privatización y segmentación de la salud, fueron importantes”, Ingrid Wehr, doctora en Ciencias Políticas, experta en políticas sociales y miembro de la Asociación Alemana de Investigación sobre América Latina. oportuna, de calidad y con apoyo financiero para el paciente. En la actualidad, son 80 las prestaciones incluidas en el Plan AUGE, entre las que se encuentran el cáncer cervicouterino, la diabetes tipo II y la depresión, enfermedades de alta prevalencia en la población chilena y cuyo tratamiento es de alto costo. Las reformas necesarias “El paso al plan Auge y el intento contra la privatización y segmentación de la salud, fueron importantes. Pero el tema de reformas más estructurales, más de fondo no se han tocado aún. Eso es complejo, ya que implica financiarlas”, explica la Dra. Wehr. A juicio de la investigadora alemana, la clave para que Chile se instale en un mejor panorama, se encontraría en la creación de un sistema de salud unificado, con mayor inversión en el mundo público y la posibilidad de que los usuarios contraten planes privados extra. “Yo soy un producto del sistema de salud público alemán, tanto de educación como de salud, aún tengo mi seguro de salud común y corriente. En Alemania, casi todos contribuimos al sistema de salud pública, hay una parte privada pero es menor. Nosotros universalizamos costos y riesgos y, a mi parecer, la salud es un bien público y debería proveerse por un sistema público o por lo menos por un sistema unificado bajo regulación pública”, cuenta. Emparejar la cancha entre la salud pública y la privada, dando así igualdad de oportunidad en el acceso a la atención, es la meta que debe orientar a las políticas de salud pública y protección social, asegura Estela Arcos. “Para avanzar en esa dirección, es imprescindible la asociación entre la investigación y evaluación integrada de la efectividad de las prácticas actuales en la gestión sanitaria en red, para generar así una experiencia basada en la evidencia”, agrega. Uno de los temas pendientes es el mejoramiento de la infraestructura de la red pública de salud, insuficiente pese a los esfuerzos realizados en los últimos años, con la inauguración de los emblemáticos hospitales de la Florida y Maipú. Entre los ejes del nuevo gobierno se encuentra un plan nacional de inversión pública para el periodo 2014-2018, que contempla la duplicación de la inversión pública registrada en el periodo anterior, llegando a un monto de 4 mil millones de dólares. Este plan financiará la construcción de 20 nuevos hospitales, 100 centros comunitarios de salud familiar y 132 servicios de Atención primaria de urgencia de alta resolución (SAR) 8 9 Reportaje en Profundidad Encuesta sobre el Sistema de salud chileno Con el objetivo de contribuir en la comprensión de la percepción de usuarios acerca del sistema de salud actual y la manera cómo perciben algunas políticas sociales, el Instituto de Salud Pública de la Universidad Andrés Bello, publica año a año la Encuesta sobre el Sistema de Salud Chileno. En efecto, en la última encuesta realizada, la evaluación del sistema de salud obtuvo nuevamente nota deficiente: 3,8. “Hay una baja percepción general sobre la calidad del sistema de salud y predomina una visión pesimista de su futuro, tanto a nivel sistema en general como a nivel de acceso personal”, analizó en su momento dicha encuesta el Dr. Manuel Inostroza, académico de la U. Andrés Bello. En los datos se reflejó una percepción de que el gasto personal en salud aumentó. Dicho porcentaje pasó de 47% el 2010 a 52% el 2013. Lo anterior, refuerza la segmentación del sistema chileno de salud: “en efecto, el acceso a prestaciones es mejor evaluado por los encuestados que pertenecen al nivel socioeconómico más acomodados (C1 y C2) y por los afiliados a Isapre. Situación contraria sucede con la percepción de riesgo”, destacó el profesional. “La percepción de protección en el sistema de salud se vincula con la percepción de éste: de este modo, mientras peor se evalúe al sistema de salud, es más probable sentirse ‘desprotegido’ en él”, dice Héctor Sánchez, director del Instituto de Salud Pública de la U. Andrés Bello. La brecha entre las expectativas y percepción de calidad en salud podría explicarse, dicen los expertos, mediante el déficit de la gestión y administración del sistema de salud. Falta de médicos especialistas En el sistema de salud chileno existe un déficit de especialistas a lo largo de todo el país, a pesar de los grandes esfuerzos que está haciendo el Estado en financiar la formación de los mismos. De hecho, durante el 2013 se consideró un gasto estimado en formación de médicos especialistas cercano a los 48 mil millones de pesos. No obstante, el déficit se estima en cerca de 1.500 de estos profesionales. Además, “el cambio del perfil demográfico y epidemiológico, y los derechos garantizados por el GES (AUGE) incrementan la demanda de profesionales Distribución de especialistas por regiones: Región Total Médicos Especialistas Antofagasta229 Araucanía458 Arica y Parinacota 90 Atacama129 Aysén65 Bío Bío y especialistas, lo cual se acentúa en provincias, ya que el 50% de los médicos y especialistas se concentran en Santiago”, analiza Héctor Sánchez, director del Instituto de Salud Pública de la U. Andrés Bello. En el campo de otras profesiones del ámbito de la salud, como enfermería, tecnología médica, nutrición y aquellas relacionadas a la rehabilitación, también hay escases de profesionales. “Sólo el esfuerzo mancomunado entre el Ministerio de Salud y las universidades del país, públicas y privadas, que forman médicos, especialistas y otros profesionales del sector salud, harán posible enfrentar este gran problema”, advierte Sánchez. “Las políticas públicas y de formación de recursos humanos para los sistemas de salud, unidas a los esfuerzos de las universidades como formadores de profesionales de la salud de alto nivel de calidad, serán la clave para generar una mayor oferta, la cual se haga cada vez más cercana a los crecimientos de la demanda, llegando incluso a superarla”, agrega el experto en Salud Pública 1085 Coquimbo245 B. O’Higgins 304 Los Lagos 371 Los Ríos 205 Magallanes121 Maule360 Metropolitana3825 Tarapacá121 Valparaíso997 Fuente: Déficit Crónico de Especialistas, Dr. Luis Castillo, Subsecretaría de Redes, Ministerio de Salud, 2012. “La percepción de protección en el sistema de salud se vincula con la percepción de éste: de este modo, mientras peor se evalúe al sistema de salud, es más probable sentirse ‘desprotegido’ en él”, Héctor Sánchez, director del Instituto de Salud Pública de la U. Andrés Bello. 10 11 Investigación Nuevo dispositivo médico para el tratamiento de la incontinencia urinaria de esfuerzo Este avance pionero se está desarrollando por un equipo conformado por los doctores Eduardo Landerer, Rodolfo Paredes y Carlos González, académicos de la Universidad Andrés Bello. La incontinencia urinaria de esfuerzo es la pérdida involuntaria de orina ante cualquier esfuerzo (tos, estornudo u otro). Es una patología que tiende a desestimarse por quienes la padecen, pues se asume como un evento “natural” ligado a la edad, lo que redunda en que no se le de la connotación de enfermedad, no se intente aclarar la causa o definir si es pasajera, si es reversible o no se busque la opinión de un especialista. No obstante, generalmente esta enfermedad produce un gran impacto en aspectos psicológicos, sociales e incluso sexuales, los cuales afectan gravemente el estilo de vida de quien la padece. Esta afección es de alta prevalencia en Chile y el mundo. Se estima que un 40% de las mujeres sobre 40 años padece de algún grado de incontinencia urinaria. Sin embargo, pese a las cifras, los estudios en nuestro país son pocos. “Hay dos muestras pequeñas, una del Hospital FACH y otra de la Isla de Pascua, que detallan una prevalencia de hasta el 50% de las mujeres. Es una patología que no está cubierta por ningún concepto GES”, detalla el Dr. Eduardo Landerer, académico de la Facultad de Medicina de la U. Andrés Bello. El profesional advierte que esta patología no es asumida como tal. “Las personas la interpretan como un proceso normal dentro del envejecimiento, pero no es así”, argumenta. Actualmente, el tratamiento va desde un concepto clínico a uno quirúrgico. El primer paso es el cambio de hábito: ingerir menos agua, programar la ingesta de líquido o de la micción para no tener inconvenientes en un momento determinado; uso de toallas o paños y otros elementos. También se puede recurrir a un tratamiento kinésico, mediante el cual se intenta fortalecer los músculos del periné, tratando de evitar la salida de orina, en base al incremento del sostén dinámico. “Pese a los buenos resultados publicados, los cuales demuestran hasta un 80% de mejoría sintomática, el efecto es de corta duración, alcanzando un año en las mejores series, probablemente por una escasa adhesión de las paciente al ejercicio continuo”, explica el Dr. Landerer. En tanto, la cirugía se fundamenta en la instalación sub-uretral de dispositivos médicos a base de mallas sintéticas que producen una gran fibrosis (cicatrización exagerada) en el piso de la uretra. “El porcentaje de éxito a 15 años no supera el 50%, mientras que las complicaciones oscilan en un 30%”, afirma el experto. Ante este panorama, un equipo conformado por el Dr. Landerer, Rodolfo Paredes y Carlos González, dio un paso pionero en el área. “Nuestra propuesta es tratar de cambiar la fisiología del cierre del esfínter uretral. La idea es poner una matriz biodegradable en contacto con el esfínter nativo”, dice Landerer. Según comenta el urólogo, “la literatura demuestra que el contacto de matrices biodegradables con tejido nativo, aún cuando este no prolifere, permiten que el tejido vuela a adquirir la capacidad de proliferación y de diferenciación funcional en la zona”, agrega. Este proceso quirúrgico sería mínimamente invasivo, a través de laparoscópica y lo más importante es que no tendría complicaciones. “En estos momentos estamos en un etapa preclínica, en la cual tomamos matrices y se las colocamos a cerdos para demostrar que el tejido esfinteriano es capaz de proliferar y repoblar, histotípica y funcionalmente in vivo la matriz interpuesta. Si esto es un éxito, la etapa siguiente es iniciar el licenciamiento del dispositivo para su aplicación clínica”, concluye el profesional, quien afirma que esta investigación, financiada por la U. Andrés Bello y CORFO, tendría sus resultados finales en unos tres años “Las personas la interpretan (a la continencia urinaria) como un proceso normal dentro del envejecimiento, pero no es así”, Dr. Eduardo Landerer, MD. PhD, académico de la Facultad de Medicina de la U. Andrés Bello. ¿Cuáles son sus causas? Según explica el Dr. Landerer, no existe una causa única en la continencia urinaria, sino una suma de factores de riesgo entre los cuales destacan la constitución genética, los embarazos, partos, edad, obesidad, déficit hormonal, cirugías en la pelvis o parte inferior del abdomen, someterse a radioterapia o padecer traumatismos, entre otras. 12 13 Investigación Cómo las infecciones de transmisión sexual afectan a las mujeres Un grupo de profesionales dirigidos por el Dr. Luis Velásquez y la Dra. Paula Roas, del CIMIS de la U. Andrés Bello, decidieron estudiar cómo el patógeno causante de la gonorrea es capaz de dañar las Trompas de Falopio en las mujeres. La gonorrea está entre las infecciones de transmisión sexual más comunes del mundo. También denominada blenorragia, blenorrea y uretritis gonocócica, es una infección provocada por la bacteria Neisseria gonorrhoeae o gonococo.En la actualidad, la realidad de esta patología es crítica puesto que no existen vacunas para contrarrestar a estos patógenos. Además, estos han evolucionado rápidamente a tal punto que se han hecho resistentes a muchos de los antibióticos disponibles, como el caso de la denominada “súper gonorrea” que es intratable y que se ha presentado en Nueva York, USA.Un gran porcentaje de estas infecciones son asintomáticas por lo cual el portador contagia sin conocimiento de ello y constituyen el reservorio natural de la infección.“Lo hombres prácticamente no sufren secuelas, pero en las mujeres se producen efectos gravísimos como infertilidad, dolor pélvico crónico, embarazos ectópicos, una complicación que se asocia a causa de muerte de la mujer durante el embarazo”, explica el Dr. Luis Velásquez, director del Center for Integrative Medicine and Innovative Science (CIMIS) de la Universidad Andrés Bello. Frente a este panorama, un grupo de investigadores dirigidos por Velásquez y la Dra. Paula Roas, decidieron estudiar cómo este patógeno de la gonorrea es capaz de dañar las Trompas de Falopio en las mujeres, en lo que se denomina “salpingitis”.La investigación se realiza con Trompas de Falopio sanas que se extraen a las mujeres cuando son esterilizadas. Entonces, son donadas bajo su consentimiento informado, para que en el laboratorio se realicen infecciones controladas. “Con este procedimiento hemos estudiado durante años, una serie de mecanismos relacionados con la interacción del patógeno con las células reales que sufren las consecuencias de la infección”, explica el investigador. “Demostramos cómo las bacterias inducen la muerte celular, hemos caracterizado el patrón de respuestas que se inducen frente a la infección, lo que nos ha permitido avanzar en la caracterización del sistema”, detalla el experto. Para evitar secuelas En los actuales proyectos, se está descifrando cómo un grupo particular de moléculas cambia con el ciclo menstrual de la mujer y cómo esto altera el proceso de infección. “De esta manera, hemos dado luces del periodo de infección cuando este recién se inicia. Somos uno de los pocos centros del mundo que ocupan células que son el blanco natural de la enfermedad”, aclara. El objetivo de esta línea investigativa es contribuir en la creación de nuevas terapias de tratamiento y prevención. “Al no poder generarse vacunas, se daría un gran paso si podemos comprender los mecanismos por los cuales las bacterias entran a las células y las dañan. Ya que con esta información se pueden diseñar moléculas que bloqueen la bacteria, y prevenir las secuelas de la infección sin necesidad de ocupar antibióticos, este es nuestro gran sueño”, afirma “Lo hombres prácticamente no sufren secuelas, pero en las mujeres se producen efectos gravísimos como infertilidad, dolor crónico, embarazos atópicos, una complicación que causa muerte materna”, Dr. Luis Velásquez, director del CIMIS de la Universidad Andrés Bello. Gonorrea en Chile Según el Informe Anual 2011 de la Oficina de Vigilancia del Departamento de Epidemiología del Ministerio de Salud, en nuestro país, la Gonorrea alcanza tasas de 7,5 por cien mil habitantes el 2010 y muestra una leve alza en el 2011 con una tasa de 8,3 por cien mil habitantes, con un total de 1.426 casos notificados, según datos del Ministerio de Salud. Dada la presentación clínica sintomática en los hombres, éstos concentran la mayor proporción de casos notificados con un 88% y en todos los grupos etáreos presentan las mayores tasas. El 82% de los casos se concentra entre los 15 a los 39 años, presentándose las mayores tasas en el grupo de 20 a 29 años seguidas por el grupo de 15 a 19 años, con una tasa de 17,6 por cien mil habitantes. En relación a la distribución geográfica, las mayores tasas de notificación, se presentan en las regiones de Aisén (37,8 por cien mil habitantes), seguida de Tarapacá (30,8 por cien mil htes.) y Los Lagos (22,1 por cien mil hbtes.) Araucanía muestra la menor tasa del 2011, muy por debajo de la nacional. 14 15 Investigación Científicos forman la base de procedimiento que permitiría borrar recuerdos traumáticos La Dra. Brigitte van Zundert, miembro del Centro de Investigaciones Biomédicas de la Universidad Andrés Bello, dirige un estudio que pretende determinar el rol de una proteína clave en la formación de los recuerdos. A cuatro años del terremoto y tsunami que no se ha podido estudiar en organismos afectaron a varias regiones de nuestro país, vivos. Para avanzar en esta línea, los son muchas las personas que aún tienen investigadores usarán el paradigma de latente aquellas imágenes de la fatídica aprendizaje Pavloviano, el cual les permitirá noche. En estos casos, son varios los que generar en los organismos estudiados un quisieran contar con algún procedimiento recuerdo traumático para luego estudiar el o fármaco que les permitiera borrar comportamiento de sus neuronas y saber aquellos recuerdos. ¿Ficción? No, esta qué ocurre en la sinapsis. aspiración está cerca de ser una realidad Los académicos deberán concentrarse en las neuronas del hipocampo, región en nuestro país. Efectivamente, la Dra. Brigitte van Zundert, del cerebro encargada de almacenar miembro del Centro de Investigaciones la memoria episódica de miedo. Una Biomédicas de la Universidad Andrés Bello, labor compleja, pues en los procesos de dirige un estudio que pretende determinar formación de recuerdos se activa sólo el rol de una proteína clave en la formación entre el 2% y el 4% de las células de esta zona. de los recuerdos. Las neuronas, que son las células del “Como laboratorio, hemos trabajado sistema nervioso, tienen la capacidad en cultivos in vitro y tenemos claros los mecanismos de adaptarse moleculares pero a los nuevos requerimientos “Nuestro laboratorio tiene un interés a queremos comenzar del organismo largo plazo de entender los mecanismos a trabajar in vivo, y que lo moleculares y celulares de la plasticidad, tenemos buenos c o n f o r m a n , aprendizaje y memoria”, Dra. Brigitte van Zundert, investigadores para del Centro de Investigaciones Biomédicas de la aquello como la Dra. m o d i f i c a n d o miembro Universidad Andrés Bello. Lorena Varela y el su forma o sus Dr. Jimmy Stehberg, funciones. Este fenómeno es conocido como plasticidad ambos del Centro de Investigaciones Biomédicas, que cuentan con una gran neuronal y es clave para el aprendizaje. “Nuestro laboratorio tiene un interés a expertiz en cómo llegar al área del largo plazo de entender los mecanismos hipocampo en el cerebro y entender los moleculares y celulares de la plasticidad, conductos de los animales”, explica la Dra. aprendizaje y memoria”, explica la Dra. van Zundert. Brigitte van Zundert, quien lidera un nuevo El objetivo de largo plazo de esta iniciativa proyecto de investigación que recibió es poder modular la memoria, por un lado financiamiento en el Concurso Regular eliminando los recuerdos traumáticos y, 2014 de Fondecyt y del Concurso Interno por otro, promoviendo la formación de nueva memoria que permita al cerebro Núcleo UNAB. Este proyecto se concentra en la almacenar nuevos conocimientos. comprensión de los mecanismos “Existen dos vías en este camino, como moleculares involucrados en la plasticidad efectuar manipulación molecular o ver neuronal. En específico, los investigadores qué fármacos son capaces de hacer algo se concentrarán en entender el rol que similar. La idea es que una persona tome juega la proteína PSD95. “Esta proteína una pastilla y borre memoria o la agrande. está muy abundantemente expresada en Con esta investigación podemos ahora ser la sinapsis y según nuestros estudios y de la base de aquello”, comenta la científica otros laboratorios, se trata de una proteína que lleva 10 años trabajando en la materia. crítica en definir la sinapsis”, detalla la Este proyecto tiene una extensión de cuatro años, según la académica de la U. Andrés investigadora. El objetivo es conocer el rol que juega esta Bello. Además, cuenta con la colaboración proteína en la formación de recuerdos de académicos del Massachusetts Institute traumáticos. Existen evidencias de esto of Technology (MIT) y de la Universidad de gracias al estudio de células in vitro, pero Massachusetts. Centro de Investigaciones Biomédicas El Centro de Investigaciones Biomédicas (CIB) de la Universidad Andrés Bello desarrolla múltiples líneas de investigación dirigidas a la comprensión de procesos celulares y moleculares básicos y establecer las relaciones de estos con patologías humanas relevantes y prevalentes en los últimos años. Entre estas líneas destacan los estudios de genoma completo y enfermedades prevalentes en el sistema nervioso central, el análisis de los mecanismos moleculares asociados a la plasticidad neuronal y al establecimiento de la memoria, de los mecanismos primarios de enfermedades neurodegenerativas, de los mecanismos que regulan la expresión de genes en células madres y durante la formación del tejido óseo y de mecanismos que controlan la conducta, entre otros. En los laboratorios del CIB se ejecutan variados proyectos de investigación, todos financiados por agencias nacionales (FONDAP, Anillo, Fondecyt, Conicyt-DRI) y extranjeras (National Institutes of HealthUSA y EULAMDIMA) 16 17 Investigación El Dr. Alfredo Esguep lidera un grupo de profesionales de la Facultad de Odontología de la U. Andrés Bello en diversos estudios como la reabsorción del tejido óseo y cáncer oral. Una investigación pionera en la práctica clínica de la Odontología La boca es una de las partes más importantes de nuestro cuerpo. Cualquier inconveniente que la afecte puede dificultar cosas cotidianas como comer, beber o sonreír, eventos trascendentales en la calidad de vida de todo ser humano. Es por ello que existe preocupación entre los cirujanos dentistas por todos los inconvenientes que afecten a este órgano como lo que se refiere a la reabsorción del tejido óseo, que es de origen multifactorial. Esto quiere decir que no depende de un único factor causal, sino que se pueden sumar dos o más para que este fenómeno se haga posible. ¿Cuáles son las consecuencias de esta reabsorción ósea? También son muchas y variadas: pérdida dentaria precoz, no ser un buen candidato para una rehabilitación con implantes, entre otras, llevando inevitablemente a una pérdida de función y estética del sistema estomatognático. El gran problema que enfrentan los expertos, es el manejo de casos donde no es posible identificar el o los posibles factores etiológicos que justifique o expliquen la pérdida del tejido óseo. Es por ello que un equipo de especialistas de la Facultad de Odontología de la Universidad Andrés Bello está desarrollando una investigación pionera en este ámbito. “Estamos estudiando a través del análisis de fluidos y células que se encuentran bajo la mucosa gingival, la presencia de marcadores y enzimas que pudieran ser predictivas de este proceso de reabsorción”, explica el Dr. Alfredo Esguep, profesional que lidera este grupo de investigadores. Un buen diagnóstico ¿Cuál es el objetivo? Según detalla el Dr. Esguep, se desea contar con la respuesta de la pérdida de tejido óseo catalogados en algunas situaciones como “inexplicables”: “Queremos tener una respuesta antes del comienzo de los tratamientos, sobre todo aquellos ortodóncicos, quirúrgicos y endodónticos. Esto significa que si en un paciente se encuentran valores estandarizados de estos marcadores que están en el límite de lo normal o en un nivel anormal, podríamos alertar al clínico en cuanto a las precauciones que puede tomar en el tratamiento o en usar elementos que impidan la acción de estos marcadores”, indica el Dr. Esguep. Así, lo que se busca es evitar o prevenir fracasos en los tratamientos, lo que a la vez contribuye a impedir la frustración tanto en los pacientes como en los mismos clínicos. El especialista académico de la U. Andrés Bello reconoce que en estos momentos, la investigación se encuentra en una fase inicial. “Si dividimos el estudio en tres etapas, podemos decir que nos encontramos en el primer tercio, pero que ya avanzar hasta acá, nos ha ayudado mucho porque hemos estandarizado técnica de laboratorio como tomar las muestras, alertar a cirujanos-dentistas quienes no se imaginaban que podíamos hacer esto”, dice el Dr. Alfredo Esguep, quien asegura que estarán publicando los primeros resultados concretos de la investigación a fines del 2014. Según detalla el profesional, este avance significa un plus en la práctica clínica de la odontología. “Nos estamos poniendo a trabajar en la solución de un problema que vale la pena prever”, concluye “Estamos estudiando a través del análisis de fluidos y células que se encuentran bajo la mucosa gingival, la presencia de marcadores y enzimas que pudieran ser predictivas de este proceso de reabsorción”, Dr. Alfredo Esguep, académico de la Facultad de Odontología de la U. Andrés Bello. Cáncer oral El equipo de profesionales liderado por el Dr. Alfredo Esguep también está preocupado por el cáncer oral, que representa entre dos y cinco por ciento de todos los cánceres, con un incremento anual de cinco mil casos a nivel mundial, aunque su incidencia depende de la variabilidad geográfica. La enfermedad afecta predominantemente a personas mayores, en su gran mayoría del sexo masculino, a partir de los 40 años. Mientras que la máxima cantidad de casos se observa a los 60 años. En la cavidad oral, el más común es el carcinoma espinocelular (CEC), que corresponde a más del 90% de todos los cánceres orales. “Éste suele desarrollarse a partir de lesiones previas, como leucoplasias y eritroplasias. Además, el académico de la Facultad de Odontología de la U. Andrés Bello, se refiere a la importancia de estudios comparativos moleculares en carcinomas espinocelulares y verrucosos . “El carcinoma verrucoso oral corresponde a una variedad bien diferenciada y no metastatizante, poco frecuente de carcinoma oral pero con un tratamiento y pronóstico completamente distinto”, explica el cirujano-dentista. Un buen entendimiento de la carcinogénesis oral es importante para el establecimiento de nuevas estrategias de tratamiento. “Es por esto que los cánceres y las lesiones potencialmente malignas deben ser estudiada en profundidad y no sólo por técnicas histológicas básicas, sino que por medio de técnicas inmunohistoquímicas, permitiendo así desarrollar nuevas herramientas que faciliten su diagnóstico y evolución clínica”, dice el académico. Este estudio del Dr. Esguep describe la expresión de p53 y ki-67 en carcinomas espinocelulares bien diferenciados (CEC), carcinomas verrucosos de la mucosa oral (CVO) y Líquen plano oral (LPO). Para ello realizó técnicas inmunohistoquímicas para p53 y ki67 a biopsias de CEC, CVO y LPO, y se comparó la expresión de ambas proteínas en las distintas lesiones. También se analizaron variables como edad del paciente y localización de la lesión en conjunto con el conteo de células inmunorreactivas. 18 19 Especial Salud Mental Entrevista al Dr. Alfredo Pemjean: “Los avances en salud mental que se han dado en los últimos 20 años son importantes” Hace más de dos décadas, el Dr. Alfredo Pemjean llegó a hacerse cargo de la Unidad de Salud Mental del Ministerio de Salud. Desde mayo de 1990 ha encabezado esta repartición, encargada de monitorear la situación epidemiológica de salud mental de la población chilena, además de formular y evaluar políticas públicas en este ámbito, entre otras funciones. Desde ese puesto, el Dr. Pemjean ha sido partícipe de la evolución que ha experimentado el abordaje de la salud mental en el sistema público de salud. A su juicio, Chile ha experimentado un importante avance en este ámbito, destacando la diversificación de las instancias de atención en salud mental. Tal como se puede subrayar la creación de los hospitales de día y, más recientemente, la implementación de los teleconsultas con videoconferencia en las zonas más remotas o con déficit de especialistas en salud mental. El Dr. Pemjean es médico cirujano y psiquiatra de la Universidad de Chile y cuenta con una extensa trayectoria en el mundo de la salud pública. Antes de asumir como jefe del Departamento de Salud Mental del MINSAL, se desempeñó como médico psiquiatra en la ciudad de Antofagasta y en el Hospital Barros Luco de Santiago. En el ámbito académico, el Dr. Pemjean ha ejercido como docente en las universidades Católica y de Chile, y actualmente es profesor de la Facultad de Medicina de la Universidad Diego Portales. Además, cuenta con numerosas publicaciones en revistas indexadas y capítulos de libros, especialmente sobre la situación del consumo de alcohol y drogas en Chile. Sello Salud conversó con el Dr. Pemjean para profundizar en el panorama actual del país en el ámbito de la salud mental. - En los últimos años, los medios de comunicación han informado sobre el aumento de las enfermedades mentales en niños, adultos y jóvenes. ¿Este incremento ha ido a la par con el mejoramiento de las políticas de salud o nos hemos quedado atrás? - Cuando medimos frecuencia de enfermedades mentales, nuestras cifras son altas, pero en realidad no son más altas que las de otros países. En general, los países alcanzan entre un 20% y un 24% de prevalencia de enfermedades mentales, en un determinado período. En niños y adolescentes, una población que muy pocos países han medido, arroja también un 24%. La depresión en particular siempre muestra una frecuencia elevada, pero no es tanto más alto como los medios de comunicación interpretan. Por otra parte, es posible que lo estemos midiendo mejor o que estemos llamando depresión a cosas que no son enfermedades depresivas. De hecho, en nuestras encuestas de salud general lo que se mide son síntomas depresivos, más no necesariamente depresión propiamente tal. Ahí sale una cifra de 17% y eso no es depresión, son síntomas depresivos. En general, estamos trabajando con un 10% de depresión, que es lo que se da en todas partes. Por el lado de la cobertura, la proporción de esa población afectada a la que estamos llegando es muy baja y sin embargo, en relación a otros países, aparecemos en una mejor situación. Digo ambas caras de la moneda porque ciertamente no estamos satisfechos, tenemos presupuestos mucho más bajos que lo que la OMS recomienda, pero a pesar de todo, gracias a las intervenciones del Sector, ha sido posible cubrir más y de mejor manera las necesidades de atención de la población. -A nivel del Ministerio de Salud, ¿cuáles son los trabajos que se están desarrollando en el ámbito de salud mental en Chile? -Existen dos marcos integrativos para explicar la acción del Estado: uno la Estrategia Nacional de Salud 2011-2020 y el otro es el Plan Nacional de Salud Mental y Psiquiatría del año 2000. La Estrategia Nacional es una declaración de objetivos sanitarios que no solo competen al sector salud sino que son una política de Estado que se propone para toda la comunidad, en donde se plantean metas. En este caso hay nueve grandes objetivos estratégicos y más de 500 objetivos generales. Entre los objetivos estratégicos están mejorar la salud de la población de todas las edades, reducir los factores de riesgos, hay otros sobre desastres, cómo fortalecer el sector salud, etc. La salud mental está partícipe en alrededor de 50 de los 508 objetivos específicos. Entre esos objetivos está la reducción en un 10% de la discapacidad asociada a trastornos mentales más severos. Eso es un macroobjetivo, porque además de suponer que estamos llegando con un diagnóstico y tratamiento oportuno a las personas que tienen enfermedades mentales para prevenir que entre otras consecuencias, lleguen a presentar una discapacidad, también la sociedad, las estructuras económicas y las instituciones deben adaptarse a la discapacidad de los diversos para incluir y no excluir. La discapacidad tiene dos componentes, uno de la persona y otro de la sociedad que le pone dificultades. Así, entonces, este objetivo no se agota en lo que Salud puede hacer sino, que se requiere de la conjunción otros sectores y actores. Así como ese hay muchos otros macroobjetivos, como el reducir el consumo de alcohol y drogas, reducir el número de suicidios en los adolescentes y varios otros. El otro referente importante es el Plan Nacional de Salud Mental y Psiquiatría, vigente desde el año 2000, que ha servido de carta de navegación muy importante en todos estos años para llevar a cabo con mayor detalle y estructura conceptual y operativa los propósitos que en Salud Mental animan al sector desde 1990. -¿Cómo se traduce eso en la práctica? Esos propósitos macro, hoy los formulamos un poco distintos: “Salud mental en todas las políticas”. Por ejemplo, las políticas laborales podrían ayudar a que la masa trabajadora se enferme o no se enferme. En efecto, cuando uno mide la salud mental, la mayor frecuencia se da entre los que trabajan y más en ciertas ramas económicas o bajo determinadas formas de contrato. Así, salud mental en las políticas de trabajo implicaría prever condiciones de trabajo, de contratación, de manejo de las licencias médicas distintas a como ahora se hace. Así se formuló un documento en el 2011 que no prosperó mayormente, pero que se espera reeditar en el curso de los próximos años. Otra formulación de ese tipo es “No hay salud sin salud mental”. Esto alude a que toda persona que acude por un problema de salud, sea constituído o por aparecer, es una persona completa con cuerpo y alma. Mientras la medicina insista en atender cuerpos u órganos y no personas vamos a seguir teniendo resultados insatisfactorios. Eso significa, en la práctica, que todo hospital, todo centro de salud ambulatorio, toda especialidad y especialista debe saber y manejar criterios diagnósticos, criterios terapéuticos para los problemas de salud mental que inevitablemente les llegan, más allá que sólo referirlo al especialista. -Doctor, ¿en este caso estamos hablando a nivel de salud primaria? -Claramente de atención primaria pero también de atención de especialidad. Por ejemplo, un cardiólogo, un internista, un anestesista, puede recibir un paciente con una patología mental concomitante con la que a él le consultan y poder reconocerla y manejarla en tanto lo refiere a un especialista y además, necesitará considerar los factores psicosociales que acompañan a cualquiera de sus pacientes, porque los factores emocionales, individuales o familiares influyen en la adherencia a los tratamientos, en el pronóstico, en las indicaciones médicas. Si no los manejan, entonces hace mala medicina en el fondo. -¿Existe conciencia en eso? Cada vez más por supuesto, pero falta mucho. Una de las líneas de trabajo para los próximos años es incorporar normativamente cuales son las maneras concretas en que en la consulta de un enfermo de hipertensión, por ejemplo, se aplica este principio. Esto significa que el paciente deberá recibir atención para su hipertensión física y para su persona que tiene que lidiar con esta enfermedad. -¿Ese es el desafío que están pensando? Es una tarea que está en marcha ya y que se intensificará en los próximos años. Entre paréntesis, hubo una sesión especial de la Asamblea General de las Naciones Unidas, sesión especial del 2011, sobre las enfermedades crónicas no transmisibles. Si 20 21 Especial Salud Mental bien no se incluyó la enfermedad mental entre ellas, si se la destacó fuertemente como uno de los factores importantes en todas las enfermedades crónicas no transmisibles, que son la gran epidemia del momento. Entonces es un desafío, pero también una obligación. Hay una línea, una directriz técnica y política de los organismos de salud internacional y es parte de lo que aquí queremos hacer. -¿Y eso se aplicará en todos los segmentos etáreos? -Nosotros mencionamos la idea de transversalizar la salud mental. ¿Qué significa esto? Incorporar componentes propios de la salud mental en los otros programas de salud generales: del adulto, del niño, de la mujer. El programa de salud del niño es un programa fantástico que el país tiene hace décadas, que explica buena parte de la disminución de la mortalidad en este grupo. Es una especie de protocolo de cómo operar con los niños sanos para prevenir antes que se enfermen. Esa es la gracia. Bueno, está muy centrado todavía en el desarrollo físico, pero cada vez entendemos más que el desarrollo sano psicológico es tan importante como el físico. Entonces, la idea es que a nivel de la enfermera, el auxiliar de enfermería, el médico general y el pediatra que ve a los niños sanos, se incorporen actividades específicas y obligatorias para detectar, prevenir, tratar y referir aspectos que tienen que ver con el desarrollo emocional y detectar trastornos de conducta que son muy frecuentes. Por ejemplo, el trastorno hipercinético que es muy prevalente y necesita ser manejado mejor. Se ha avanzado muchísimo en incorporar componentes de salud mental en el programa de salud del niño, de la mujer. A modo de ejemplo, se han incorporado las escalas de detección de depresión en las mujeres preparto y postparto, en el caso del adulto mayor un poco menos. -Acercando la salud mental a la comunidad, ¿cómo evalúa la aplicación de criterios de salud mental en el sector público? -Los avances que se han dado en los últimos 20 años, de 1990 en adelante, que es cuando yo llegué acá, son importantes. Por ejemplo, el número de lugares donde se atiende salud mental ha crecido enormemente. Toda la red de atención primaria del país provee atención de salud mental. Esto es, reconoce o detecta buena parte de los trastornos mentales más frecuentes: depresión, ansiedad, alcohol y drogas, y además problemas de salud mental: violencia, maltrato, abuso y les provee algún nivel de atención primario básico. Eso hace un diferencial de la realidad de salud mental de este país en relación a muchos otros. Esto nos diferencia, estamos de patrón de referencia de los países de la región de Latinoamérica y del mundo. Esto gracias a que en el año 1991-1992 se inició una importante transformación: que la salud primaria así como atiende la salud física tenía que atender la salud mental. Así, poco a poco, esto se ha ido dando. A esta altura ustedes van a encontrar que en todas partes, incluso en muchas de las 1500 postas rurales, se dan algunas acciones de salud mental. O dicho de otra manera: que la persona que tiene un problema de salud mental encuentre una respuesta. Eso significa personal capacitado, cobertura económica, medicamentos donde deben estar. Otro avance importante es que el nivel de atención de especialidad, hay un crecimiento en el número de lugares donde se presta atención de especialidad. En estos momentos todos los servicios de salud tienen psiquiatras, aunque no infantiles. Ahí tenemos una brecha todavía. -¿Y eso ha cambiado el formato de atención a los pacientes? -Se ha diversificado la red de atención, que son los distintos tipos de establecimientos donde se provee atención, en este caso de salud mental. La red de atención de salud física y mental había tenido hasta la década de los 90, hospitales y consultorios, de especialidad o de atención primaria. La atención privada en general sigue con el mismo esquema, clínicas o consultas. En salud mental estatal se han habilitado otros establecimientos, por ejemplo, hospitales de día, hospitales donde hay un equipo clínico potente que presta atención clínica a los casos severos de psiquiatría sin camas. Los pacientes están entre cuatro y seis horas en atención muy intensiva -Pero no quedan hospitalizados… -No duermen allí, pero reciben todas las atenciones o más que si estuviesen hospitalizados día y noche. En los hechos, la atención en los 45 hospitales de día en psiquiatría es más intensiva que la que reciben en los servicios de psiquiatría con camas, porque están seis horas activas. -¿Ya no existen los hospitales psiquiátricos? -Existe todo lo que existía y más. En los años 80 o 90 existían cuatro hospitales mentales y siguen existiendo. No han crecido, al contrario se han achicado porque es mejor que existan servicios de psiquiatría en los hospitales generales como existen servicios de nefrología o de pediatría, a que la hospitalización se concentre en muy pocos lugares. El problema que tienen los hospitales especializados es que no favorecen el criterio de que “no hay salud sin salud mental”. En todas partes que se provee salud debe proveerse salud mental también. Entre los avances está el aumento del número de camas psiquiátricas en Esquizofrenia, un ejemplo del GES en salud mental En 2005, la atención a pacientes con esquizofrenia fue incorporada como una Garantía Explícita de Salud (GES), con el fin de asegurar su atención oportuna tanto en el sector público como privado. Sin embargo, su aplicación ha sido dispar. hospitales generales a lo largo del territorio. Al mismo tiempo, disminuyó el número de camas en hospitales mentales. Por otra parte, una manera de requerir menor cantidad de hospitalización completa con cama son los hospitales de día, que han indo creciendo con el tiempo y ahora tenemos 45, que es un número importante. - En este contexto, ¿cuál es el rol de los COSAM? -Otro componente importante de la red de atención son los COSAM. ¿Qué son? El nombre verdadero es Centros de Salud Mental Comunitaria. Son centros o establecimientos donde se concentra la atención ambulatoria de la especialidad. La idea es que la especialidad ambulatoria esté lo más cerca posible del lugar de residencia de la gente, para facilitarles los desplazamientos, pero también para que nosotros conozcamos y trabajemos sobre la realidad cotidiana de vida de los pacientes que requieren de atención especializada. Y también lo más cerca posible de la atención primaria, porque nos interesa vincular la atención primaria con la atención de especialidad. Lo habitual y todavía existente es que la atención primaria cuando se ve sobrepasada refiere a los pacientes al nivel de especialidad. Lo que queremos es que esa referencia no sea automática y rutinaria, sino que sea dinámica, en el sentido de que los pacientes que refieren especialista puedan retornar rápidamente y para eso el vínculo entre ambos niveles es importante, es importante la proximidad geográfica y funcional. La geográfica se da porque los COSAM son bastante periféricos a los hospitales, que concentraban hasta hace poco a los especialistas. Nuestros especialistas están muy periféricos en comparación con otros especialistas. Pero Año 2005 2006 2007 2008 2009 2010 también funcionalmente puesto que tienen reuniones conjuntas. Al menos una vez al mes hay una actividad que se llama consultoría de salud mental, en donde el especialista va al consultorio de atención primaria, se juntan y ven los casos complicados. Es una especie de reunión clínica donde hay resolución del problema o intento de resolución y capacitación para lado y lado. Incluso a veces cuando está el paciente físicamente presente, conoce al especialista que lo va a seguir atendiendo en la instancia de atención secundaria. Eso es importante en nuestro caso, porque mandar al nefrólogo o mandar al cardiólogo no es lo mismo que mandar al psiquiatra. Esto porque la persona que consulta por un problema depresivo genera un vínculo con su médico o profesional tratante que difícilmente es transferible a terceros por un simple papel. -¿Cómo se resuelve este tema en regiones extremas? - La presencia de especialistas en provincia es ahora mayor, pero hay lugares donde éstos no existen. Frente a este panorama, se ha iniciado un programa piloto de telepsiquiatría, desde julio, y que está resultando bastante exitoso. El psiquiatra que está en el centro, en Puerto Aysén, está en comunicación semanal con Cochrane, Chile Chico y Puerto Cisnes. Entonces, así se espera acercar los especialistas a la periferia, estamos generando mayor equidad en la atención de salud con este tipo de tecnologías que nos permiten atender mejor a la gente. Lo mismo está ocurriendo en la Araucanía, en Llolleo y San Antonio respecto de Valparaíso. -En el mundo privado, ¿qué pasa con las coberturas de Isapre y Fonasa? -El proceso ha sido mucho más lento, mucho menos dinámico. Sin embargo, lo que antes era a título de experiencias Pacientes ingresados en Fonasa Pacientes ingresados en isapres 1201 73 1918 165 2477 252 4185 274 3047 257 2238 269 Fuente: Superintendencia de Salud 22 23 Especial Salud Mental aisladas de una Isapre o prestador privado en término de adoptar esquemas como los que estaban ocurriendo en sector público, cambió con la incorporación de los GES. Cuando éstos aparecen en el 2005, el sector privado se ve presionado a atender consultantes con enfermedades mentales, primero esquizofrenia, después depresión en el 2006 y luego alcohol y droga. Antes sencillamente no los atendían, le daba dos prestaciones al año. No era atención. Pero ahora, tienen que atenderlo con calidad, con oportunidad. Entonces empezaron, en virtud de ese estímulo, a organizarse y al organizarse principiaron a encontrar que la atención primaria era importante y empezaron a contratar médicos generales y personal primario para hacer un filtro de sus GES de depresión. Los resultados no han sido evaluados. -En el ámbito de la salud mental, ¿usted considera que existe una diferencia abismante entre el sector público y el privado? -No sé si el término abismante es correcto. Probablemente la hotelería del sector privado es bastante mejor que la pública, pero la atención pública es más extensa, abundante y diversa. Sector público trata, y casi siempre lo consigue, de trabajar en equipo. Existen equipos tratantes multiprofesionales, compuestos por psiquiatras, psicólogos, terapeutas ocupacionales y asistentes sociales, quienes se hacen cargo en conjunto de los pacientes. En el sector privado se trabaja en un modelo más individual, uno a uno, habitualmente se trata de contratos terapéuticos individuales. De todos modos, ambos sistemas coinciden en que muchas veces la evaluación está orientada a asegurar el correcto uso de los dineros antes que a vigilar la calidad de lo que se están haciendo Los hogares protegidos Otro ejemplo de la diversidad de opciones que ofrece el Estado en salud mental es la existencia de los hogares protegidos. “Es interesante que Fonasa, que paga cardiocirugía y la diálisis, está pagando desde hace 20 años hogares protegidos”, comenta el Dr. Pemjean. -¿Cómo funcionan estas instancias? Por lo menos desde 1993, ahora se ha profesionalizado e institucionalizado más. Antes los prestadores que recibían las platas de Fonasa para administrar hogares protegidos y talleres protegidos no eran los dispositivos de salud, sino las agrupaciones de familiares de pacientes mentales. En un momento llegaron a haber sobre 70 agrupaciones de familiares de personas con enfermedad mental. Los servicios de salud confiaron en ellos y les entregaron fondos para que arrendaran una casa, la habilitaran y pagaran los gastos de mantención de seis a ocho personas que viven en hogares protegidos. Eso hace que las personas convivan con los barrios, con los vecinos y los vecinos convivan con ellos y los integren. Hoy hay sobre cien hogares protegidos, pero no necesitamos 100 sino 400 hogares protegidos. Evolución de los hospitales de día de salud mental (1990-2012) Fuente: Minsal Santiago • Viña del Mar • Concepción www.unab.cl FORMAR TRANSFORMAR 24 25 Especial Salud Mental COSAM: llevando la salud mental a las comunidades Los Centros Comunitarios de Salud Mental (COSAM), administrados por las municipalidades, han contribuido a acercar la atención pública de salud mental a las personas. Sin embargo, aún está el desafío de abrir nuevos centros de este tipo, en comunas y zonas que aún no los tienen. En 2008, el Ministerio de Salud dio un nuevo impulso a los Centros Comunitarios de Salud Mental, más conocidos como COSAM, con la norma técnica que rige su implementación y funcionamiento. Los COSAM son establecimientos de salud ambulatoria que dependen de las corporaciones municipales de salud, cuyo trabajo está enfocado exclusivamente en el ámbito de la salud mental y la psiquiatría.Su objetivo prioritario es brindar servicios integrales de salud mental y psiquiatría a personas y familias con problemas y trastornos mentales de moderada a alta severidad.Su público objetivo es toda la población de la comuna, incluyendo a niños, adolescentes, adultos y adultos mayores. Pero también tiene un foco especial en familias con factores de riesgo como problemas de salud mental y violencia intrafamiliar, además de atender colegios municipales y centros comunitarios. “El COSAM opera como centro articulador, una suerte de especialidad ambulatoria territorializada articulada con actores comunitarios y otras instancias intersectoriales y el gobierno local municipal”, Alejandro Guajardo, director del Magíster de Terapia Ocupacional de la U. Andrés Bello. Cambio de perspectiva El surgimiento de los COSAM se enmarca dentro de un cambio global en la aproximación a la salud mental. Según Alejandro Guajardo, director del Magíster en Terapia Ocupacional de la Universidad Andrés Bello, en el último decenio se han producido cambios en el enfoque con que se abordan los problemas de salud mental en Chile, promoviendo una perspectiva psicosocial. “Este giro, desde una perspectiva promocional y preventiva, centra su atención en las condiciones de vidas en las cuales se produce el desarrollo de las personas, sus posibilidades de crecimiento y apropiación de las capacidades más humanas, la de relacionarse apropiadamente consigo mismo y el mundo, sentirse pleno y con competencias para afrontar satisfactoriamente las diferentes problemáticas que puedan emergen desde la vida misma”, explica el terapeuta ocupacional y especialista en rehabilitación psicosocial. En este contexto, el Plan Nacional de Salud Mental que data del año 2000, estableció la tarea de implementar una red de dispositivos territorializados para la atención de salud. Esta red incluyó elementos ya existentes, como los hogares protegidos, y agregó algunos nuevos, como los hospitales de día y los COSAM. De esta forma, se pretendió sacar a los profesionales de esta área de los hospitales de especialidad o los hospitales generales y acercarlos a la comunidad. “El COSAM opera como centro articulador, una suerte de especialidad ambulatoria ar- ticulada con actores comunitarios y otras instancias intersectoriales y el gobierno local municipal”, explica Guajardo. Un modelo en evolución Antes de la dictación de la norma técnica de 2008 ya existían algunos COSAM, alrededor de 20 y ubicados exclusivamente en la Región Metropolitana. Con esta nueva directriz y el apoyo de las autoridades, ha crecido la cantidad de centros, llegando en la actualidad a cerca de 100. Con el Plan Nacional de Salud Mental gradualmente se fueron instalando los COSAM en los años 2000. A inicio de la década del año 1990, existían un número alrededor de 20 y solo en la Región Metropolitana. Hoy, la cifra es cerca a 100, ubicados en distintas regiones de Chile. Con proyectos apoyados por el Fondo Nacional de Desarrollo Regional (FNDR), se ha conseguido financiar la construcción de establecimientos nuevos de alta calidad Sin embargo aún existen tareas pendientes. Una de ellas, a juicio de Guajardo, es una mayor diversificación y expansión de los COSAM a nivel nacional. “Para ello, se debe aumentar el presupuesto de Salud Mental desde un 3% del presupuesto total de salud actual a un 5%, cercano al estándar que propone la OMS”, dice el académico, quien agrega que con estos mayores recursos se podría financiar la construcción y la operación de nuevos centros. De acuerdo a un informe sobre el Sistema de Salud Mental de Chile elaborado en 2007 por la Organización Mundial de la Salud (OMS), los CESFAM cuentan con un menor número de psiquiatras y mayor cantidad de psicólogos que otros centros de la red pública de salud como los CRS o los consultorios adosados de especialidad. Sin embargo, exhiben un menor tiempo de espera para la primera consulta y un mayor porcentaje de intervenciones comunitarias. Por otro lado, es necesario la formación de profesionales de pre y postgrado que tengan las competencias necesarias para el trabajo de salud mental en comunidad. “Aquí compete una labor sustantiva a las universidades para formar profesionales que efectivamente cumplan con el perfil que demanda el Plan Nacional de Salud Mental: enfoque comunitario, Intervención comunitaria, intervención de redes, interdisciplinariedad, enfoque psicosocial, metodologías y técnicas para el trabajo en comunidad, entre otros”, acota Guajardo. Sin embargo, también existe un desafío que atañe a la comunidad en general y que tiene que ver con la forma en que la sociedad se relaciona con las personas con enfermedades mentales. “La comunidad debe comprender que las personas con enfermedades mentales son ciudadanos con derechos, que deben ser partícipes de la vida en sociedad y, que cualquier sujeto hoy en Chile, está expuesto a padecimientos psíquicos que no se resolverán internando o excluyendo a quienes lo sufren. Por el contrario, la participación, la vida comunitaria, las redes sociales, el derecho a una vida digna, son el mejor antídoto para obtener una salud mental de calidad”, destaca el director del Magíster en Terapia Ocupacional 26 27 Especial Salud Mental El riesgo en el uso de psicofármacos en las personas mayores A nivel mundial, las personas mayores son los principales consumidores de fármacos. Tal como se afirma en diversos estudios, este grupo etáreo utiliza un tercio de la producción total de medicamentos de Estados Unidos, donde además el 81% de los adultos mayores consumen a lo menos un medicamento, un 29% usa cinco o más en forma simultánea y de ellos el 36% corresponde a personas entre 75 y 86 años. Según la Encuesta Nacional de Salud 20092010, en Chile el 48,5% de la población utiliza al menos un medicamento y el 8,4% algún producto natural, mientras que los mayores de 65 años consumen en promedio 4,2 medicamentos al mismo tiempo. “Esta situación los expone a riesgos derivados del uso concomitante de medicamentos debido a posibles influencias que ejerza uno de ellos sobre el efecto esperado de otro, ya sea desde la perspectiva de la efectividad de la terapia como de la seguridad de las mismas”, comenta Leonardo Arriagada, farmacéutico clínico y académico de la Escuela de Química y Farmacia de la U. Andrés Bello. Entre los medicamentos ampliamente utilizados por las personas mayores se encuentran aquellos con acción en el sistema nervioso central para el control de diversas condiciones como ansiedad, insomnio, depresión y control de síntomas asociados a deterioro cognitivo o demencias. “De todos ellos, las benzodiazepinas son medicamentos que se sobreutilizan en esta población, de acuerdo a diversas investigaciones internacionales”, detalla el químico farmacéutico. Efectos secundarios Si bien los psicofármacos son grandes herramientas para recuperar la salud mental y contribuir al bienestar de las personas, su utilización debe estar siempre supervisada por un profesional y nunca debe iniciarse su uso sin una evaluación y prescripción médica. “Este tipo de medicamentos corresponden precisamente a una de las categorías que más efectos secundarios provoca en personas de edad avanzada, como por ejemplo, pueden aumentar las caídas, la incidencia de depresión, deterioro cognitivo, afectar la memoria, incluso provocar insomnio, agitación psicomotora, entre otros”, explica. El 2012, la prestigiosa revista mundial British Medical Journal publicó los resultados de un trabajo en que se demostró que los ancianos usuarios de benzodiazepinas tenían un riesgo aumentado del 50% más, de padecer demencia. Por esta razón, “Este tipo de medicamentos corresponden precisamente a una de las categorías que más efectos secundarios provoca en personas de edad avanzada”, Leonardo Arriagada, académico de la Escuela de Química y Farmacia de la U. Andrés Bello. es que a nivel mundial se han generado líneas de investigación orientadas hacia el estudio de las consecuencias tanto positivas como negativas del uso de psicofármacos, de tal manera de identificar aquellos medicamentos que posean los menores efectos negativos sobre la salud de las personas mayores. “Esto deja de manifiesto que en los ancianos, los efectos secundarios de este tipo de medicamentos no necesariamente tienen relación exacta con el sistema u órgano donde ellos ejercen su efecto farmacológico, como ocurre en las personas más jóvenes”, agrega Arriagada. Esta diferencia, ha sido demostrada concluyendo que estos medicamentos pueden tener un fuerte impacto negativo en la capacidad para que los mayores desarrollen eficientemente todas las actividades de la vida diaria en forma independiente, como la capacidad para deambular, manejar dinero eficientemente, utilizar medios de transporte sin necesidad de ayuda, alimentarse, control de esfínter, ducharse, vestirse independientemente, participación de la vida en comunidad, etc. En este mismo sentido, otro de los riesgos asociados a su uso dice relación con la suspensión de este tipo de medicamentos, ya que la mayoría de ellos requiere de una planificación y periodo prolongado para su retirada. “Su abrupta suspensión puede provocar otros efectos debido a la adaptación del sistema nervioso a ellos”, advierte Arriagada. Al igual de lo que ocurre con otras categorías de medicamentos, su efecto tanto en efectividad como en seguridad, es distinto en las personas mayores debido a que el proceso fisiológico del envejecimiento provoca cambios biológicos que impactan en la respuesta. “A medida que aumenta la edad, la capacidad para metabolizar algunos medicamentos va disminuyendo con la consecuente acumulación del mismo en el organismo, la disminución en la síntesis de albúmina da lugar a mayores concentraciones en sangre de la fracción libre del fármaco (que es la que ejerce su acción), la barrera hematoencefálica se hace más permeable permitiendo con ello que ciertos medicamentos accedan en mayor cuantía al sistema nervioso central”, subraya el especialista. Evolución en los últimos años Respecto a cuál ha sido la evolución de estos medicamentos en los últimos 20 años, el académico de la U. Andrés Bello explica que “a medida que ha avanzado el conocimiento científico, se ha trabajado en conseguir moléculas con un mecanismo de acción cada vez más específico y selectivo, y que presenten menores efectos secundarios, permitiendo con ello efectos más fisiológicos, terapias más efectivas y seguras. Sin embargo, a pesar de todos los esfuerzos, es imposible, hasta ahora, obtener medicamentos únicamente efectivos y que no entrañen riesgos asociados a su uso”, dice. Pese a que estos medicamentos poseen condiciones de venta sólo en farmacias y bajo receta médica, es posible detectar su venta en forma ilegal en ferias y en la vía pública, lo que genera el inicio de terapias sin previa evaluación médica que pondere los riesgos, prolongar terapias que fueron indicadas por un periodo acotado, etc. “Esta situación puede deberse a la obtención de los medicamentos desde las farmacias debido al incumplimiento de la condición de venta o bien derivadas del despacho con recetas falsificadas, pero que cumplen con todos los requisitos exigidos por la regulación vigente (firma del médico, timbre del profesional, vigencia, pie de imprenta, ausencia de enmiendas, identificación del paciente y del medicamento) y que en las farmacias es imposible detectar su veracidad”, detalla el profesional Los más consumidos Entre los psicofármacos más utilizados por la población en general de nuestro país figura el clonazepam y otros medicamentos de la familia de las benzodiazepinas como el diazepam, alprazolam o lorazepam. Estos medicamentos actúan sobre receptores GABA postsinápticos del neurotransmisor GABA –ácido gamma aminobutírico – ubicado en diversas estructuras cerebrales incluyendo el sistema límbico, involucrado en el procesamiento y regulación de las emociones y memoria, así como la respuesta al estrés por lo que son ampliamente utilizados para el control de la ansiedad, entre otras condiciones. Se venden con receta médica retenida desde 1995 para combatir estados puntuales de ansiedad, insomnio o estrés. Sin embargo, no se recomienda utilizarlos por periodos prolongados a menos que sea por indicación de un médico psiquiatra debido a que tienen un efecto adictivo. 28 29 Especial Salud Mental Psicóloga detalla las señales que alertan un posible intento de suicidio El suicidio figura entre las 20 causas de muerte más importantes entre todas las edades a nivel mundial. Según la Organización Mundial de la Salud (OMS), cada año se suicida casi un millón de personas y un gran porcentaje de ellos, sufría de alguna enfermedad mental. Es en la juventud donde se produce un elevado número de potenciales suicidas. “La conducta suicida en la infancia y en la adolescencia se ha convertido en un tema recurrente. En las dos últimas décadas, los suicidios han pasado a ser en la población juvenil, la segunda o tercera causa de muerte, después de los accidentes de tráfico”, explica Lucía Godoy, académica de la Escuela de Fonoaudiología de la U. Andrés Bello. Según la psicóloga, el rango de edad en que más frecuentemente se da el suicidio juvenil es entre los 14 y los 19 años. “De hecho, registros de la Organización Mundial de la Salud indican que, de todas las personas que se han intentado suicidar en la última década, cerca de la mitad corresponde a menores de 25 años”, agrega. “Si bien los hombres son los que más logran suicidarse, son las mujeres quienes más lo intentan, ya que de cada cinco personas que buscan matarse, cuatro son del sexo femenino”, dice. Factores Aunque es difícil entender el fenómeno del suicidio, hay numerosos factores que pueden predisponer a las personas a acabar con sus vidas en un intento desesperado por escapar del dolor que sienten. “En el caso de los más jóvenes, relatan como causas haber sufrido abuso sexual o físico, historia familiar de suicidio o violencia, fallecimiento de un amigo íntimo, noviazgos rotos, embarazos no deseados y falta de apoyo la pareja y de los padres, enfermedades terminales como sida o cáncer, pobres resultados académicos, abuso de alcohol y drogas”, detalla la psicóloga. “Sin embargo, cualquiera que sea la supuesta causa que lo provoca, al igual que el acto suicida mismo, sólo son los síntomas de un problema mayor, el cual siempre debiera tener atención especializada: la depresión. De hecho, todas las causas anteriormente señaladas, están ligadas al grado de depresión que viven los jóvenes que se hacen daño. La depresión es sin duda, la causa real del suicidio”, aclara la experta. Atención de los padres La profesional subraya que es necesario que durante la adolescencia los padres estén conscientes de que sus hijos van a deprimirse, porque van mal en la escuela, porque la novia los dejó o porque simplemente les es difícil relacionarse con sus semejantes. “Cuando un adolescente expresa su intención de quitarse la vida, jamás se debe desatender eso, ya que puede ser un llamado de atención. Seguramente, muchos de estos chicos no van a llevar a cabo actos suicidas. Pero lo importante es que algunos sí lo harán. La mayoría de las personas que se suicidan han verbalizado previamente a alguien, su deseo de morir o, concretamente, han amenazado con suicidarse”, dice la profesional Pautas de un posible intento de suicidio La psicóloga Lucía Godoy explica cuáles pueden ser las señales que se deben tener presente como un aviso de un posible suicidio: • Ordenar sus cosas y tirar o regalar sus pertenencias favoritas. • Sacar sus fotos de la habitación. • Dormir con fotos de amigos o familiares o encontrarlas en lugares muy llamativos, como debajo de la almohada. • Perder interés en actividades que previamente le resultaban placenteras. • Expresar sentirse “horrible” interiormente. • Volverse súbitamente alegre o eufórico luego de un período de depresión. • Abusar del alcohol o de las drogas. • Aburrirse seguido, tener dificultad de concentración y disminuir su rendimiento educativo. • Quejarse de molestias físicas frecuentes, como dolores de estómago, de cabeza, fatiga, etc., siempre relacionadas con estados emocionales. • Escaparse del hogar. Además pueden presentar: • Cambios en el apetito: significativo aumento o pérdida de peso. • Dificultades con el sueño: le cuesta dormirse, se despierta durante la noche o muy temprano por la mañana, duerme en forma excesiva. • Lentitud en pensamientos o movimientos, o agitación: camina constantemente, no puede quedarse quieto. • Fatiga o pérdida de energía: se queja a menudo de que se siente cansado o refiere que tiene que hacer un gran esfuerzo para realizar las actividades cotidianas. • Sentimientos de desvalorización o culpa excesiva: es muy crítico de sí mismo, se culpa mucho por pequeños errores. • Dificultades para concentrarse: exacerbación o aparición de signos de distracción, indecisión y olvidos. • Pensamientos de muerte, ideación o intentos de suicidio. En sus relaciones sociales y familiares pueden ser: • Intolerantes ante el elogio o las recompensas. • Agresivos sin causa aparente. Conducta rebelde o violenta. • Aislados de sus amigos, familiares o actividades usuales. • Descuidados en su aspecto personal. Abandono del cuidado de su apariencia física. • Expresa ideas como “la vida no vale la pena ser vivida”, “no seré un problema para ti por mucho más tiempo”, “ya nada importa” o “no te preocupes ya no te volveré a ver”. La profesional recomienda que “se debe tener en cuenta que estas señales tienen que estar presentes casi todos los días por un período no menor de dos semanas y representar un verdadero cambio respecto a sus conductas habituales, generando dificultades en la relación con los demás o en las actividades cotidianas. Además, debe considerar que los síntomas no deben ser atribuibles al uso abusivo de drogas o medicamentos, ni ser producidos por otra enfermedad psiquiátrica, duelo o condición médica”, concluye experta de la U. Andrés Bello. 30 31 Especial Salud Mental Columna La Enfermería en Salud Mental y Psiquiatría Natalia Beamín Santander Académica de la Facultad de Enfermería de la U. Andrés Bello Surgen dos interesantes y convergentes temas de discusión: el primero, relacionado con el rol de la enfermera en salud mental y, el segundo, la escasez de enfermeras que se dediquen a la salud mental. De acuerdo con el Informe WHO-AIMS sobre el Sistema de Salud Mental en Chile (2007), la tasa de enfermeras en psiquiatría y salud mental es de 1,7 por cada 100.000 habitantes, muy por debajo de Europa, donde la tasa de enfermeras en salud mental es de 24,8 por 100.000 habitantes y de Estados Unidos de 6,5 enfermeras por cada 100.000 habitantes. En tanto, la tasa de psiquiatras en nuestro país es de 4,7 por cada 100.000 habitantes, siendo inferior a la de Europa (9,8) y a la de Estados Unidos (13,7). Según la recomendación del Banco Mundial la relación idónea Psiquiatra/Enfermera es de 2 a 4 enfermeras por cada psiquiatra. En este escenario, resulta bastante trascendente sensibilizar sobre la importancia de motivar a las enfermeras para el trabajo en salud mental y he aquí el punto de convergencia de los temas propuestos: sólo en la medida en que se conozca y desarrolle el trabajo de la enfermería en salud mental y psiquiatría, es posible transmitir a las nuevas generaciones no sólo la esperanza, sino también la vocación para el trabajo en salud mental. Un problema tan complejo y multifactorial como es el déficit de enfermeras en salud mental, no puede ser resuelto, sólo con el desarrollo de la motivación y la vocación, pero es un importante aporte que se puede realizar desde la docencia. Si bien desde la enfermería en salud mental existen intervenciones que derivan del tratamiento médico, también existen Columna actividades propias de la disciplina, cuyo aporte enriquece al equipo de salud mental y entrega un importante espacio para la intervención que favorece la calidad de vida de los usuarios y permite además optimizar recursos en salud. En el Plan Nacional de Salud Mental y Psiquiatría (2000) se refuerza la necesidad de desarrollar equipos de salud mental especializados que trabajen en la comunidad, para la comunidad y con la comunidad, enfatizando la promoción y prevención. En este sentido, la atención primaria adquiere un rol fundamental, que requiere de un incremento progresivo de sus capacidades y competencias, además del establecimiento de mecanismos efectivos de referencia y contrarrefencia entre los distintos dispositivos de la red de atención. La promoción en salud mental, se refiere a todas aquellas actividades que propicien el desarrollo de las habilidades que cada persona posee para mejorar su calidad de vida, respetando diferencias culturales, religiosas, sociales, generacionales, entre otras, considerando el rol protagónico que cada persona, familia y comunidad tiene en su salud mental. Como profesionales de enfermería, entendemos al ser humano como un ser holístico con capacidades de autocuidado y es nuestro trabajo ayudar a la persona a reconocer y desarrollar tales capacidades, entendiendo que el empoderamiento significa ayudar al otro en un proceso de autoconocimiento, contribuyendo a reconocer sus limitaciones, pero también sus capacidades, sobre las cuales se sostendrá para trabajar por su propia salud. Nuestro trabajo como profesionales de enfermería, consiste entonces, en aportar a la persona para que desarrolle actividades de autocuidado que le permita mejorar y mantener su propia salud, a desempeñarse dentro de la comunidad, entendiendo que cada persona tiene habilidades que aportan a la sociedad, independiente de sus limitaciones. En este sentido, también es importante colaborar con la persona y su familia, favoreciendo el desarrollo de redes sociales de de apoyo y también a través de intervenciones específicas, contribuir a que la persona y su familia identifiquen factores de riesgo o síntomas de alerta que le permitan reconocer precozmente signos de una reagudización de la patología, a fin de prevenir recaídas Dr. Jorge Cabrera Ditzel. Director Escuela Obstetricia y Ginecología Facultad de Medicina Universidad Andrés Bello, sede Concepción Equilibrio de los cuatro sistemas de control que tiene el organismo humano El paradigma biomédico, mantenido por muchos siglos que separaba lo físico de lo psíquico, cuerpo y mente, ahora alude a que el cerebro humano y el resto del cuerpo constituyen un organismo indisociable, indivisible, integrado mediante circuitos regulatorios neuronales y bioquímicos interactuando con el medio como un todo. La pretensión de diagnosticar y tratar los desequilibrios que constituyen la enfermedad, debe considerar que la peregrina idea de una ciencia exacta, con necesidad de encasillar la normalidad con cifras, rangos y respuestas esperadas a diferentes estímulos, está algo alejada de esta visión integradora. No existe aún la posibilidad de objetivar o cuantificar muchas de estas características del ser humano, sí podemos acercarnos a comprender algunas de sus respuestas de adaptación. La nueva perspectiva integradora de los conocimientos del funcionamiento de los sistemas de correlación biológica humana y su ensamble, surgido de la interrelación del patrimonio genético del hombre con el medio psicosocial en que nos desarrollamos, son los fundamentos de la Psiconeuroinmunoendocrinología (PNIE). Esta la podemos definir, como la rama de la medicina que estudia las relaciones entre los cuatro sistemas de control que tiene el organismo humano: psicológico, neurológico, inmunológico y endocrinológico, que funcionan armónicamente como un todo y en permanente interconexión con el medio en que se desarrollan. El sistema Psicológico recibe un estímulo externo en el cerebro, lo discrimina y ordena en el diencéfalo, cerebro animal, y responde con conducta motora o emocional mediada por neurotransmisores o neuromediadores. El sistema Neurológico se expresa por el Sistema Nervioso Central y Periférico, fundamentalmente de manera similar. El sistema Endocrinológico, está expresado por los distintos ejes hipotálamohipófisis-periféricos. El hipotálamo como principal estructura neuroendocrina, se encuentra conectado entre sí con la neocorteza, y con el sistema Inmune, que posee como principal función la discriminación entre lo propio y lo ajeno. Junto al sistema nervioso, son los únicos sistemas del organismo con capacidad de memoria y aprendizaje de sus funciones, no deberían cometer dos veces el mismo error. Estos dos últimos sistemas son los que mantienen la salud, su disregulación produce enfermedad en el plano psíquico o físico, que conlleva indefectiblemente una alteración del circuito. La PNIE nos enseña lo errado del concepto de homeostasis, lo normal es la adaptación circadiana, metabólica, endocrina y psicológica a cambios permanentes. La fluctuación y la adaptabilidad definen la salud. La pérdida de esta capacidad es la enfermedad 32 33 Especial Salud Mental Cuando el trabajo o los estudios se manifiestan como problemas de salud mental Depresión, falta de ánimo, cuadros ansiosos depresivos y consumo de alcohol y drogas, son la piedra de tope para un buen desarrollo personal y familiar. El mundo avanza. La tecnología, el ajetreo diario, las presiones, competencias, responsabilidades, aparecen como ingredientes de la vida diaria. Según diversas investigaciones, parte importante de los problemas de salud mental se deben precisamente a las grandes transformaciones experimentadas por el mundo del trabajo y de los estudios en las últimas décadas. Datos de la Asociación Chilena de Seguridad (ACHS), son categóricos: En Chile 2 de cada 10 personas han presentado síntomas depresivos a lo largo de un año y, de estos aproximadamente el 30% corresponde a mujeres entre 45-64 años, el 11% a hombres entre 25-44 años y que el 21% se concentra en hombres y mujeres con un bajo nivel educacional. Durante el 2012, más de 6.000 trabajadores “Lo ideal es generar mejores condiciones laborales y de remuneración, que implica una estabilidad laboral y proyecto de vida, en conjunto con mejorar vínculos y redes sociales”, Alejandro Guajardo, académico de la Escuela de Terapia Ocupacional de la U. Andrés Bello. consultaron por una enfermedad mental en la ACHS y esta demanda aumentó un 87% en los últimos 12 años. Las enfermedades profesionales de salud mental generaron 12.726 días perdidos por reposo laboral y éstos representaron el 48% del total de días perdidos por enfermedades profesionales. En los datos de la propia ACHS se manifiesta que los servicios Financieros, Transporte, Industria, Municipalidades, Educación, Comercio y Retail fueron los sectores económicos que concentraron el 88% del total de días perdidos por diagnósticos asociados a salud mental. Pero, ¿cuáles son las enfermedades más comunes que se generan en el trabajo? Según explica Alejandro Guajardo, académico de la Escuela de Terapia Ocupacional de la U. Andrés Bello y especialista en rehabilitación psicosocial, son los problemas de ánimo, depresión, cuadros ansiosos depresivos y consumos de alcohol y drogas. “El trabajo se ha precarizado. La flexibilidad laboral, riesgo al desempleo, prolongación de las jornadas laborales han traído como consecuencia la disminución del tiempo libre, vida familiar. El trabajo ha adquirido un carácter más de generación de recursos económicos que un proyecto de vida o espacio de desarrollo personal”, explica y agrega: “Lo anterior, en un marco general de vida marcado por el sobre consumo, privatización y autogestión de la vida, miedo, sobreendeudamiento”. Es precisamente el estrés la manifestación más común en el ámbito de la salud mental. “Es la expresión de la incertidumbre, inseguridad y vivencia de pérdida del control sobre la propia vida. En aquellas personas con menos estabilidad laboral, trabajo desprotegido, discontinuado, sin protección social. En general, afectaría más a jóvenes y mujeres pues sus condiciones de trabajo son más precarias y de abuso”, dice el experto. Respecto a cómo mejorar este panorama, el profesor Guajardo advierte: “La mirada inicial al tratamiento es médica y psicológica, pero esta perspectiva es sintomática y reduccionista. Lo ideal es generar mejores condiciones laborales y de remuneración, que implica una estabilidad laboral y proyecto de vida, en conjunto con mejorar vínculos y redes sociales, con el consiguiente efecto de percepción de control sobre la vida personal y familiar. Y, lógicamente, tener un mayor tiempo familiar”, subraya. Entre universitarios En el 2001, Sonia Micin y Verónica Bagladi, de la Pontificia Universidad Católica de Chile, publicaron un estudio cuyo objetivo fue caracterizar la incidencia de psicopatología y antecedentes de conducta suicida en universitarios que consultan a un Servicio de Salud Estudiantil y determinar diferencias y/o asociaciones significativas en relación a género. Para ello, se utilizó un diseño no experimental de carácter exploratorio y cuantitativo. Se recogieron antecedentes de conducta suicida y diagnósticos. Se incluyeron 460 universitarios que recibieron atención psicológica y/o psiquiátrica entre enero de 2006 y julio de 2008, según muestreo aleatorio estratificado. Se utilizó estadística descriptiva, inferencial y relacional. Los resultados indicaron incidencias consistentemente altas con hallazgos en poblaciones universitarias extranjeras y nacionales. Se encontraron tasas significativas para trastornos adaptativos, trastornos del ánimo, trastornos de ansiedad, desordenes de personalidad y antecedentes de conducta suicida. “Los trastornos adaptativos corresponden a la prevalencia más alta encontrada en este grupo de sujetos, cifra que considera a la mitad de la población estudiada. Las investigaciones a nivel mundial señalan que los cuadros depresivos y ansiosos reactivos en universitarios superan las tasas de la población general y su grupo etario correspondiente, lo que se confirma en este estudio. Estas incidencias también superan las encontradas en universidades chilenas. Se encontraron diferencias por género para el trastorno adaptativo mixto, en favor de las mujeres”, subraya el documento. Un alto porcentaje presentó alteraciones clínicas ligadas a ansiedad y depresión. Se encontró mayor incidencia de trastornos adaptativos que de otros trastornos; y diferencias-asociaciones significativas según género para diversos trastornos 34 35 Campos Clínicos Hospital Naval Un campo clínico de excelencia en la Quinta Región En la década de los ochenta, tras una evaluación hecha por la Dirección de Sanidad de la Armada, quedó de manifiesto que las instalaciones del Hospital Naval “Almirante Nef”, ubicado en Playa Ancha, eran insuficientes. Por ello, se delineó un nuevo e imponente proyecto. “Todos los doctores tiene calidad docente y muy buena disposición. Somos la tercera generación de la U. Andrés Bello que está acá, y nos hemos ido ganando también el respeto”, Germán Torres, estudiante de la U. Andrés Bello. Así, el Hospital Naval “Almirante Nef” se instala en la Subida Alessandri S/N en Viña del Mar, siendo inaugurado el 14 de diciembre de 1990 y de donde se desprende una espectacular panorámica del mar de la Quinta Región. Este Centro Hospitalario atiende a una población de 100 mil usuarios, 70 mil pertenecientes al Sistema de Salud y el resto de las otras Fuerzas Armadas y de orden. Además está abierto a toda la comunidad, por lo que el 7% de sus pacientes son privados, mientras que el Servicio de Urgencia está abierto a toda la comunidad por razones legales. El Hospital Naval tiene cinco polos fuertes de desarrollo: Cardiología, Neurología, Oncología, Psiquiatría y Trauma: “Las tres primeras están enfocadas a la realidad epidemiológica de la población y el hospital tiene grandes avances en atención de pacientes con infarto al corazón y al cerebro. En la parte oncológica están todos los tratamientos y equipamientos, mientras que en trauma estamos avanzados”, explica el Capitán de Navío, Dr. Julio Lagos Kretschmer, Director del Hospital Naval. “Dentro de la misión de nuestro Hospital está la de ser una institución docenteasistencial. Siempre hemos sido un hospital docente. Desde sus inicios hemos formado nuestros cuadros profesionales. Los enfermeros navales nacieron junto con el hospital. Ha sido un campo clínico por excelencia y hoy tenemos convenio con dos universidades, una de ellas la Andrés Bello”, comenta el Director. Efectivamente, este recinto es campo clínico primordial de nuestras carreras de la salud desde 2009. En la actualidad, son más de seiscientos los estudiantes de carreras como Medicina, Enfermería, Kinesiología, “Desde que comenzamos, partimos formando nuestra propia gente. Los enfermeros navales nacieron junto con el hospital. Ha sido un campo clínico por excelencia y hoy tenemos convenio con dos universidades, una de ella es la U. Andrés Bello”, Capitán de Navío, Julio Lagos Kretschmer, Director del Hospital Naval. Nutrición y Dietética, Química y Farmacia, Tecnología Médica y Terapia Ocupacional, que han realizado su internado en dicho establecimiento. “Se produce una sociedad virtuosa entre lo asistencial y académico, porque los alumnos obligan a los profesionales que trabajamos en el hospital a estar al día, dar el ejemplo de las buenas prácticas, mientras que para los docentes, es un estímulo para hacer bien las cosas. Como centro docente somos bastante exigente, nos interesa mucho la excelencia académica y nos basamos en los programas de estudio y que las cosas se cumplan”, agrega el Director. Según explica Fernando Berríos, Subditrector de Desarrollo Humano del Hospital Naval, “el aporte entre la Universidad Andrés Bello y nuestra institución, se da principalmente porque logras traer todo el mundo de la academia y el aprendizaje constante a la práctica, lo que es fundamental. A diferencia de lo que pasa en otras áreas, en Salud, la práctica te da el desarrollo. Creo que cuando se logra plasmar esto en conocimiento, se crea esta sinergia positiva”, dice. El futuro en postgrado Respecto a los desafíos a futuro en el marco del convenio entre la U. Andrés Bello y el Hospital Naval, el Director Julio Lagos subraya: “Lo he hablado con las autoridades, en la parte de pregrado ha avanzado bien, la Universidad ha aumentado su prestigio y si la Universidad está bien, nosotros como campo clínico también. El desafío a mediano plazo son las especialidades. Nos interesa ofrecer programas de postítulo, ya que es un problema que nos aqueja como hospital y a todo el país: Tenemos un déficit de especialistas y queremos usar nuestras capacidades para formarlos y satisfacer la demanda tanto nuestra como del país”. Por su parte, Fernando Berríos considera que “como Hospital esperamos que este convenio nos permita obtener y fortalecer los lazos de nuestros profesionales, ya que muchos de los estudiantes quedan trabajando con nosotros. La idea es darle un sello a nuestros profesionales”, afirma. Experiencia en el Hospital Germán Torres, 25 años, se encuentra haciendo su electivo en Diabetología y reconoce su orgullo por realizar su internado en el Hospital Naval: “Las características que tiene este centro hospitalario es que si bien uno tiene menos pacientes, puedes llevar un estudio acabado de cada uno de ellos, hay más docencia, especialistas en cada área. Por lo cual, es más enriquecedor desde la parte de vista pedagógica”, afirma. “Todos los doctores tiene calidad docente y muy buena disposición. Somos la tercera generación de la U. Andrés Bello que está 36 37 Campos Clínicos “Esperamos que este convenio nos permita obtener y fortalecer los lazos de nuestros profesionales, ya que muchos de los estudiantes quedan trabajando con nosotros. La idea es darle un sello a nuestros profesionales”, Fernando Berríos, Subdirector de Desarrollo Humano del Hospital Naval. acá, y nos hemos ido ganando también el respeto”, agrega. Por su parte, Egon Fassler, de 24 años, realiza su internado en Urología y elogia las ventajas de estar en este hospital: “Acá trabajan docentes de gran calidad, es un hospital con recursos, el tipo de gente que se atiende es de todo nivel socioeconómico. Hay UCI y pabellones de primer nivel”, comenta. En cuanto al protocolo y disciplina del Hospital Naval, Torres destaca que “es un plus que tenemos, estamos felices, para mí es un orgullo tener el Hospital Naval como campo clínico de la Andrés Bello”. Fassler también destaca este aspecto: “Acá es todo muy ordenado debido a que es una institución de la Armada. Hay que cortarse el pelo, afeitarse, ocupar corbata. Este es uno de los mejores campos clínicos que tenemos en la región”. Finalmente, ambos estudiantes de la Facultad de Medicina de la U. Andrés Bello comentan sobre la buena relación que alcanzan a tener con los pacientes. “Como internos, podemos involucrarnos más con los pacientes porque tenemos más tiempo”, afirman estos jóvenes que esperan en continuar su labor como profesionales en este Hospital: Egon en Urología y Germán como médico intensivista. Ficha Nombre: Hospital Naval Almirante Nef Director: Capitán de Navío, Julio Lagos Kretschmer Ubicación: Subida Alessandri S/N Viña del Mar Teléfono: (32) 2573000 Algo de historia: Número de camas: 360 Qué especialidades tiene: Medicina Interna (Cardiología, Neumología, Gastroenterología, Reumatología, Nefrología, Infectología y Endocrinología), Cirugía (Cardiocirugía, Cirugía Mamaria, Neurocirugía, Otorrinolaringología, Oftalmología, Plástica y Reparadora, Urología, Cirugía Vascular, Cirugía de Cuello, Cirugía Menor, Cirugía Abdominal, Cirugía de Tórax y Cirugía General), Unidad de Paciente Crítico (Cuidados Intermedios, UCI Cardiovascular y UCI General), Neonatología, Pediatría, Ginecología y Obstetricia, Traumatología, Psiquiatría, Oncología, Medicina Hiperbárica, Odontología y Medicina Nuclear Policlínico El Hospital Naval “Almirante Nef” presta Servicio de atención ambulatoria que contempla atención para las distintas especialidades médicas. Está ubicado en el edificio anexo a la torre de Hospitalización del Hospital, a un costado de la farmacia. Sus dependencias constan de un Hall Central, Salas de Espera y cuatro Halls de consultas médicas distribuidas según especialidades 38 39 Acción Social Médico pone a prueba sus conocimientos y compromiso social en Isla de Pascua Durante 42 días, Luis Ávila González, médico-cirujano titulado de la Facultad de Medicina de la U. Andrés Bello, atendió a adultos, niños, e incluso turistas en Rapa-Nui. Dice que sólo demoró tres minutos en decidirse a viajar a Isla de Pascua para cumplir como médico. Efectivamente, Luis Ávila González, médico-cirujano titulado el 2013 de la Facultad de Medicina de la U. Andrés Bello, reconoce que terminó su carrera sin tener claro a qué quería dedicarse en medio de varias ofertas laborales, hasta que una amiga le ofreció ir a hacer un reemplazo como médico en el Hospital de Hanga Roa. “Le dije que iría, incluso sin tener muy claro como sería el viaje, cuándo me pagarían ni donde me quedaría, solo pensé: es una de esas oportunidades que no puedes dejar pasar… fue un nuevo desafío”, relata el joven de 27 años. “La gracia de vivir al lado del hospital, en una isla, te permite levantarte tranquilamente y caminar hasta el recinto. Con un clima exquisito, llegaba en la mañana a ver a los pacientes hospitalizados, chequeaba si había algún cambio, los examinaba, definía cuando se daban de alta, era el médico tratante”, detalla el Dr. Ávila. “Atendía a todos los pacientes que solicitaban una hora, con cualquier dolencia, desde resfríos, hasta pacientes que requerían alguna hospitalización”, Luis Ávila González, médico-cirujano de la U. Andrés Bello. Luego de la visita de la mañana en hospitalización, Luis debía cumplir con horas de atención primaria en el consultorio adosado al hospital. “Atendía a todos los pacientes que solicitaban una hora, con cualquier dolencia, desde resfríos, hasta pacientes que requerían alguna hospitalización, pasando por gran parte de las patologías que a uno le toca revisar mientras estudia”, subraya. No sólo quedó ahí su labor, ya que en algunas jornadas, fue el médico de turno en la urgencia, quedando a cargo de los pacientes hospitalizados durante las noches o en horarios inhábiles. Pero no todo es fácil ni paradisiaco entendiendo el escenario que brinda Isla de Pascua, ya que este médico de la U. Andrés Bello reconoce que “cuesta entender que eres el médico y los problemas que enfrentas tienes que solucionarlos tú y no tu profesor”, dice. Efectivamente este joven profesional tuvo que atender a pacientes en paro, tanto adultos como niños y recibir llamadas en conferencia desde Estados Unidos y Río de Janeiro debido al seguro de salud de una paciente turista. “Se pone frente a ti la decisión sobre el traslado de urgencia al continente de un paciente, considerando el costo de ello, tanto para la familia como para el Hospital. Son cosas que en ninguna universidad te las pueden enseñar, las tienes que aprender in situ”, afirma. Las herramientas del aula El Dr. Ávila toma un respiro al referirse a cuáles fueron las herramientas que le entregó la Facultad de Medicina de la U. Andrés Bello para hacer frente a este desafío: “Me entregó la práctica de hacer una y otra vez las cosas, para que en el momento que me tocara hacerlas por mí mismo, tuviera la seguridad de hacerlas bien”, comenta. “La inseguridad carcome y el hecho de tener claro que hacer en determinado momento, tranquiliza tanto a ti como al paciente. En la Universidad también me enseñaron a tener la valentía de que en el instante en que no sepas qué hacer, decirlo. Tener la tranquilidad de conciencia: si no se sabe algo, hay que averiguarlo, todo sea por el bien de tus pacientes”, agrega quien mientras estudiaba realizó diversos trabajos sociales en salud, tanto organizados por la Universidad como un operativo de atención sanitaria y educación en La Legua o aquellos liderados por estudiantes de diversas universidades, como proyectos de IFMSA (International Federation of Medical Students Association). “Creo que siempre hay oportunidades de hacer cosas, el tema es querer hacerlas”, finaliza Hospital de Hanga Roa El Hospital de Hanga Roa fue inaugurado en octubre del 2012 y beneficia aproximadamente a 5.500 habitantes. Su construcción se realizó por etapas, usando el mismo terreno en el cual se elevaba el antiguo hospital con el que contaba la isla desde la década de los 70. En su primera etapa, la nueva edificación contempló un área de hospitalización con 16 camas, dos pabellones de cirugía, un pabellón de parto acondicionado para la práctica de medicina ancestral. Asimismo, dispone de 5 viviendas para profesionales que provienen del continente. En la segunda etapa, se habilitó una unidad de emergencias con 5 boxes de atención, sala de reanimación y pabellón de yeso, una sala de procedimientos y una de rehabilitación. El hospital dispone de un box de atención de taotes (médicos) de medicina Rapa Nui, que cuenta con una tina para baños de relajación y una camilla de masajes. Además, en el exterior se contempla la construcción de una tina para terapia de barro y baños de relajación, una camilla de masoterapia y diversos elementos para aplicar medicina tradicional Rapa Nui. 40 41 Internacionalización Facultad de Ciencias de la Rehabilitación contribuye en la creación de dos carreras en Bolivia Las Escuelas de Fonoaudiología y Terapia Ocupacional de la U. Andrés Bello capacitaron a docentes bolivianos en Chile y en Bolivia, en distintos ámbitos. La internacionalización ha sido una área importante de desarrollo de la Facultad de Ciencias de la Rehabilitación de la U. Andrés Bello, asociado también con las estrategias de vinculación con el medio y coherente con la responsabilidad social. Es por ello que actualmente esta Facultad interviene en un importante proyecto que tiene como objetivo ayudar al gobierno de Bolivia a crear dos carreras que apoyarán la rehabilitación en la nación altiplánica. El proyecto se denomina “Desarrollo de Capacidades Técnicas para la Rehabilitación Inclusiva en Bolivia” y se puso en marcha oficialmente en septiembre de 2010. “Tal como sucede con muchos países de Latinoamérica, Bolivia aún no cuenta con cifras duras con respecto a la prevalencia y caracterización epidemiológica de las Personas en situación de Discapacidad (PsD)”, explica Zulema Vivanco, directora de la Escuela de Fonoaudiología de la U. Andrés Bello y una de las encargadas del proyecto, junto al equipo de la U. Andrés Bello participante en éste. Si se emplea como referente general la prevalencia global de discapacidad sugerida por la OPS/OMS y se aplica entre el 7% y 10% de discapacidad a la población de Bolivia, encontramos que existen aproximadamente entre 579.203 y 827.433 (INE; Bolivia, 2008). “Ellos requerirán de rehabilitación integral dado el grado de compromiso que presentan. Son pocos los servicios públicos de salud habilitados para la atención de las PsD o se encuentran en vías desarrollo con un enfoque integral para la atención de las mismas”, detalla el equipo de la U. Andrés Bello. Dentro de las metas más importantes hasta el 2015 del Ministerio de Salud y Deportes de Bolivia, se encuentran la cobertura de atención, rehabilitación física, sensorial, mental e intelectual. Es por esta razón que se crearon dos nuevas carreras a nivel licenciatura: Terapia Ocupacional y Fonoaudiología, en la Universidad Mayor de San Andrés de La Paz en Bolivia (UMSA), ¿Quiénes participan? Este proyecto está enmarcado en la internacionalización y contribución de la Universidad Andrés Bello y en las acciones de Cooperación Internacional que desarrolla el INRPAC (Instituto de Rehabilitación Pedro Aguirre Cerda de Chile) en alianza con el Ministerio de Salud de Chile, la Agencia de Cooperación Internacional de Chile (AgCI), la Agencia de Cooperación Internacional del Japón (JICA), por otro lado se encuentra la contraparte Boliviana quienes son la Universidad Mayor de San Andrés y el Ministerio de Salud y Deportes de Bolivia. El equipo de docentes de la Facultad de Ciencias de la Rehabilitación de la U. Andrés Bello son: las profesoras Zulema Vivanco y Carolina Herrán (Escuela de Fonoaudiología), Mónica Díaz y Mónica Palacios (Escuela de Terapia Ocupacional). En calidad de profesores invitados han participado, las académicas Marta Arrocet y Jenny Guerrero (Escuela de Fonoaudiología) y Macarena Gálvez (Escuela de Terapia Ocupacional). ingresando los estudiantes de la primera plan de estudios de Terapia Ocupacional generación en marzo del 2011. “De esta y Fonoaudiología; uso de normativas de forma se amplía la oferta académica a campos clínicos, realización de clases jóvenes bachilleres y respondiendo a la magistrales y talleres por parte de los demanda de atención de las Personas en docentes chilenos en Bolivia; extensión situación de Discapacidad en el ámbito y difusión de ambas carreras en Bolivia; diseño y elaboración de la habilitación y la rehabilitación. “Hasta la fecha, el proyecto lleva 3 años de marcos Hasta la fecha de funcionamiento, los estudiantes regulatorios técnicos el proyecto se encuentran pasando a 4° año de para el desarrollo de lleva 3 años de formación y se espera el 2015 tener los recursos humanos funcionamiento, habilitación y primeros titulados”, Zulema Vivanco, directora de los estudiantes de la Escuela de Fonoaudiología de la U. Andrés Bello. rehabilitación del se encuentran Ministerio de Salud y pasando a 4° año Deportes de Bolivia”. de formación y se Para lograr esto, se espera el 2015 tener los primeros titulados”, trabajó en un plan estratégico de tres afirman los miembros del equipo de la U. años, en el cual profesionales bolivianos Andrés Bello. viajaron a Chile en calidad de pasantías Respecto a cuál es la labor de las Escuelas en la U. Andrés Bello para conocer temas de nuestra Universidad, Zulema Vivanco y desarrollar áreas específicas de trabajo, explica: “capacitar a docentes bolivianos mientras que profesionales de la U. Andrés en Chile y en Bolivia, en distintos ámbitos Bello viajaron a Bolivia en calidad de como diseño de programas curriculares; de asesores como contraparte técnica 42 43 Egresados Gonzalo Órdenes Un odontólogo que se dedica gestionar sonrisas Tiene 28 años, un trato cálido y una sonrisa acogedora. Dice estar soltero y enfocado a viajar y a crecer aún más en lo profesional. Egresó en el 2010 y se está desempeñando como jefe de un centro odontológico con más de 70 personas a su cargo. Efectivamente esta es la historia del Dr. Gonzalo Órdenes, cirujano dentista titulado de la Facultad de Odontología de la U. Andrés Bello. Este joven, nacido y criado en la comuna de Maipú, empezó a dar sus primeros pasos profesionales apenas egresó. Así, en enero del 2011 trabajó en una consulta particular para luego desempeñarse en un consultorio en Cerrillos y después llegar a Megasalud, “donde trabajé en urgencia y haciendo diagnóstico odontológico, después empecé a subrogar al director odontológico, ya que siempre les comenté que me interesaba desempeñarme en la parte de gestión, me empezaron a capacitar y así estuve como ocho meses hasta que formalmente asumí en junio del 2013 como Director Odontológico de Megasalud Maipú”, dice el hijo menor de una familia de esfuerzo.Si bien reconoce que la experiencia ha sido buena, esta no ha estado exenta de dificultades. “Afortunadamente he ido desarrollando otras herramientas, porque con pocos años de egresado no fue fácil meterse en este mundo. Hay que considerar que el centro odontológico cuenta con 52 dentistas y 20 asistentes dentales y hacerse cargo de ese buque, es importante”, relata. “Se realizan 800 diagnósticos mensuales, entonces el flujo de pacientes, profesionales y técnicos en odontología es harto. En un comienzo me veían como chico, por ello fue complejo”, explica el profesional. El cirujano dentista se ha ido perfeccionando. Así recientemente finalizó un diplomado en Gestión y Administración en Salud en la U. de Chile y su sueño apunta a continuar en el área de la gestión Respec- to a cuáles fueron las herramientas que le proporcionó la Universidad Andrés Bello para su desempeño en lo profesional, el Dr. Órdenes reconoce que “fueron importantes las capacidades técnicas en todas las áreas de la odontología, en especial en el área de gestión, gracias a la Dr. Elizabeth López (directora de Escuela de la Facultad de Odontología de la U. Andrés Bello), con la cual hice ayudantía en Epidemiología, Administración y Salud Pública. Formación con disciplina La disciplina es un sello que caracteriza a la Facultad de Odontología de la U. Andrés Bello. Así lo confirma el Dr. Órdenes: “Tengo mucho que agradecer a la Universidad porque acá desarrollé la tolerancia a la frustración, ya no me genera ansiedad que algo no me resulte. Recuerdo también, lo rigurosos que fueron respecto a la presentación personal, creo que como universidad nos destacamos en ese aspecto”, dice y dibuja una sonrisa cuando advierte: “nos revisaban desde los calcetines, zapatillas hasta el gorro en clínica, las normas de bioseguridad, nos sirvió en el ámbito laboral”, afirma. El manejo de la presión es otro factor que el profesional agradece de su formación: “Recuerdo cuando estaba en Clínica Integral, en quinto año, era el último día para cementar un trabajo que era un puente que estaba haciendo a mi papá. Tenía que llegar del laboratorio, pero no llegaba, así que tuve que dejar a mi papá sentado y salir corriendo a buscar yo el trabajo al laboratorio”. Con esta anécdota, el joven profesional explica que el éxito en la universidad no depende sólo de la capacidad del estu- diante, sino que también hay involucradas terceras personas como laboratorio y los propios pacientes. “Acá hay manejo de la ansiedad, de la presión y del orden”, subraya. El Dr. Órdenes confiesa que siempre tuvo el interés por el ámbito de la biología, que incluso estaba entre estudiar Medicina y Odontología, pero que finalmente se decidió por esta última por la sencilla razón que no quería hacer turnos. “Tal vez fue una forma algo inmadura para decidir, pero no estaba dispuesto a hacer turno sino que quería tener una vida familiar normal y eso primó”, concluyó. Finalmente, consultado por si volvería a estudiar odontología si es que naciera de nuevo, el dentista es categórico: “sí, volvería a estudiar esta carrera y lo volvería a hacer en la U. Andrés Bello” 44 45 Noticias Estudiantes realizaron exitoso operativo de salud en Feria Libre de San Bernardo Premian al Dr. Croxatto por contribuir en materia de anticonceptivos Un equipo de alumnos internos y docentes de la Facultad de Medicina de la U. Andrés Bello participó en un operativo de Salud realizado en una Feria libre, cuyo objetivo fue contribuir a evitar enfermedades cardiovasculares. El operativo se desarrolló en la feria libre ubicada en calle Costanera/Av. Colón de San Bernardo y fue organizada en conjunto con la Municipalidad y Corporación Municipal de Desarrollo y Educación de dicha comuna, y con los CESFAM Carol Urzúa y Raúl Cuevas. En la jornada se entregó folletos informativos acerca de la dislipidemia, los estilos de vida saludable y consejos dietarios. Además se enseñaron preparaciones de comida saludable, se entregó minutas de alimentación sana; mientras en un box implementado para el evento se realizaron alrededor de 70 exámenes preventivos. Los representantes de la U. Andrés Bello fueron: Dr. Nicolás Melgarejo, tutor de Medicina Comunitaria y docente a cargo; los internos de medicina Daniela Fuentes, Patricia Torres y Felipe Valdés; y las internas de Nutrición Lucía Cárdenas, Trinidad González, Norma Cádiz y América Baldovino. La Society of Family Planning (SFP) anunció que su premio anual tiene nombre y apellido: Dr. Horacio Croxatto, director del Center for Integrative Medicine and Innovative Science (CIMIS) de la U. Andrés Bello. Este galardón, según la entidad, se debe a los enormes logros y contribuciones al campo de planificación familiar que ha desarrollado el Dr. Croxatto a lo largo de 40 años de labor en esta área. Este premio fue establecido en el 2005 y lo han recibido figuras como los doctores León Speroff, Daniel R. Mishell, Sheldon Segal Jr, Jacqui Darroch, Carolina Westhoff, Philip Darney, y Carle Joffe, siendo el Dr. Croxatto el primer latinoamericano en obtener esta distinción. Dr. Jorge Lastra, flamante director del Hospital Luis Calvo Mackenna U. Andrés Bello se adjudica 19 proyectos Fondecyt Regular 2014 La experiencia en materia de Salud Pública del Dr. Jorge Lastra, académico de la Facultad de Medicina de la U. Andrés Bello y del Instituto de Salud Pública de esta misma casa de estudio, no es desconocida. Luego de hacer un trabajo de intervención en el Hospital Luis Calvo Mackenna, le agradó y sintió que era un recinto sano en el punto de vista de las relaciones internas, de su claridad respecto hacia dónde quiere ir y se sintió en condiciones de aceptar este nuevo desafío. Efectivamente, el Dr. Lastra, quien estudió medicina en la Universidad de Chile, luego gestión en salud en la Universidad de Santiago, gerencia social en la Facultad Latinoamericana de Ciencias Sociales y posee un magíster en estudios políticos y sociales, asumió como el nuevo director de este recinto hospitalario el 2 de enero. “Este es un hospital de excelencia, que tiene la mayor complejidad en materia de atención pediátrica del país y que, además, representamos en algunas especialidades el último eslabón del sector público y en algunos caso del sector privado”, comentó. La Universidad Andrés Bello recibió financiamiento para 19 proyectos de investigación en el marco del Concurso Fondecyt Regular 2014 convocado por el Fondo Nacional de Desarrollo Científico y Tecnológico (Fondecyt). Este resultado ubica a la UNAB como la octava casa de estudios con más iniciativas financiadas en este concurso y en el sexto lugar en recursos asignados, con un total de $2.350 millones. El total de proyectos adjudicados a la U. Andrés Bello equivale al 52,8% del total de propuestas presentadas por académicos de esta casa de estudios en calidad de investigadores principales. Así, sumando los resultados de este concurso y de las convocatorias de Iniciación a la Investigación y Postdoctorado, en 2013 la U. Andrés Bello recibió financiamiento de Fondecyt para 47 proyectos por un total de más de $4.400 millones. Cabe destacar el buen desempeño de la Facultad de Ciencias Exactas en esta convocatoria, con 11 proyectos adjudicados. También obtuvo un buen resultado la Facultad de Ciencias Biológicas con cuatro iniciativas, seguida por las facultades de Educación y Humanidades y Ciencias Sociales, ambas con un proyecto. 46 47 Noticias I Simposio Anual de Memoria y Estrés tuvo invitados internacionales Profesionales españoles se perfeccionan en la Facultad de Odontología Más de 100 personas asistieron al I Simposio Anual de Memoria y Estrés, en la U. Andrés Bello. La jornada fue inaugurada por el Dr. Jimmy Stehberg, director del Laboratorio de Neurobiología y organizador del evento. El académico realizó una síntesis sobre el estado del arte en materias como memoria, ansiedad y estrés. Posteriormente fue el turno del Dr. Víctor Molina, académico de la Universidad de Córdoba en Argentina, quien presentó la ponencia “Influencia del estrés en memoria de miedo: mecanismo neurobiológico”. Durante la tarde, expuso el Dr. Alejandro DeLorenzi, investigador de la Universidad de Buenos Aires, quien se ha destacado por ser uno de los pocos académicos que realiza estudios de memoria en personas. También intervinieron en la jornada los investigadores Rodrigo Pacheco (Fundación Ciencia & Vida), Lorena Varela (UNAB), Ursula Wyneken (U. de Los Andes), Juan Carlos Sáez (PUC), Verónica Larach (UNAB), Katia Gysling (PUC), Raúl Riquelme (U. de Chile), Ricardo Fernández (UNAB), Fernando Bustos (UNAB), Magdalena Sanhueza (U. de Chile), Danilo González-Nilo (UNAB) y Luis Velásquez (UNAB). El prestigio de la Facultad de Odontología de la U. Andrés Bello trasciende las fronteras. Efectivamente, una vez más, un grupo de profesionales europeos optó por esta casa de estudios para cursar el programa de Trastornos Temporomandibulares y Dolor Orofacial. “Este es un grupo de médicos y odontólogos españoles que vienen a completar un programa modular que se inició en el España en el 2004 y en el cual a mi me ha tocado participar allá. Ellos han querido ponerse al día en actualización de este tipo de trastornos, cuyo programa marca una diferencia con respecto a otros que son más orientados al área odontológica. Este es un programa relacionado con un problema de salud, donde hay participación de profesionales de distintas áreas”, explicó el Dr. Carlos Marholz, director del Magíster en Odontología con Especialización en Trastornos Temporomandibulares y Dolor Orofacial de la U. Andrés Bello. ORGULLOSOS DE NUESTRO APORTE A LA INVESTIGACIÓN EN CHILE Biotecnología Vegetal, Acuicultura, Bionanotecnología, Biomedicina, Astronomía y Biodiversidad, son algunas de las áreas en las que nuestros académicos están contribuyendo al conocimiento. El CIMIS (Center for Integrative Medicine and Innovative Science de la U. Andrés Bello) está liderado por los doctores Horacio Croxatto y Luis Velásquez y cuenta con tecnología de última generación en nanotecnología aplicada para las áreas biomédicas. 1.612 Publicaciones Científicas ISI 124 Proyectos Fondecyt 3 Centros de Investigación de Iniciativa Científica Milenio 3 Centros de Investigación de Excelencia Fondap Plan de Mejoramiento Institucional en Bionanotecnología 8 Doctorados PRIMERA UNIVERSIDAD PRIVADA NO TRADICIONAL ACREDITADA EN INVESTIGACIÓN Santiago • Viña del Mar • Concepción www.unab.cl FORMAR TRANSFORMAR