co05 utilidad de la mapa en pacientes con insuficiencia cardíaca
Anuncio

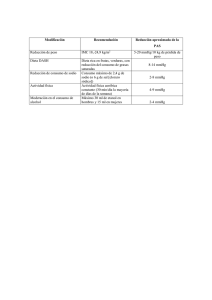
CO05 UTILIDAD DE LA MAPA EN PACIENTES CON INSUFICIENCIA CARDÍACA. RESULTADOS DEL ESTUDIO DICUMAP. M. Camafort1, F. Formiga2, J. Sobrino3, J. Pérez‐Calvo4, J. Díez‐Manglano5, J. Trullàs6 , O. Aramburu7, J. Varela8, J. Grau9, J. Forteza‐Rey10, G. Torres11, J. Arias7, J. Arévalo12, M. Montero13, y Grupo DICUMAP. 1 Medicina Interna. Hospital Comarcal Móra d'Ebre IISPV‐URV 2Medicina Interna. Hospital Universitari de Bellvitge IDIBELL . 3Medicina Interna. Hospital de l'Esperit Sant. 4Medicina Interna. Hospital Clínico Universitario Lozano Blesa. 5Medicina Interna. Hospital Royo Villanova. 6Medicina Interna. Hospital De Sant Jaume D'Olot . 7Medicina Interna . Hospital Virgen Macarena 8Medicina Interna. Hospital Virgen del Rocío . 9Medicina Interna. Hospital Municipal de Badalona. 10Medicina Interna.Hospital Son Dureta. 11Medicina Interna. Hospital de Santa María. 12Medicina Interna. Hospital de Zafra. 13Medicina Interna . Hospital Reina Sofía. OBJETIVOS. La Insuficiencia cardiaca (IC) es una ECV muy prevalente, y la hipertensión (HTA) juega un papel fundamental. Nuestro objetivo es estudiar las variables de MAPA en IC estable. MATERIAL Y MÉTODO: En pacientes con IC estable se recogen datos de historia, y seguimiento, analítica, ecocardiograma, y MAPA. Se definió HTA enmascarada como la presión arterial sistólica (PAS) y presión arterial diastólica (PAD) < 140/90 mmHg y una PAS/PAD 24 h por MAPA >130/80 mmHg, o una PAS/PAD diurna por MAPA > 135/85 mmHg, o una PAS/PAD nocturna por MAPA > 120/70 mmHg RESULTADOS: 92 pacientes, edad media de 75 ± 11 años, 50% de mujeres. La media de FEVI fue de 54% ± 14. La PA Sistólica media a fue de 139 ± 19 mmHg y la PA Diastólica media fue de 77 ± 11 mmHg. En cuanto a los resultados de la MAPA: Media de 24 horas: PAS: 126 ± 16 mmHg y PAD: 68 ± 10 mmHg. Media en actividad: PAS 128 ± 16 mmHg y PAD: 70 ± 10 mmHg. Media durante el descanso: PAS 124 ± 19 mmHg y PAD 65 ± 10 mmHg. En cuanto a los patrones de MAPA: SUPER DIPPER 6 %, DIPPER 16%, NO DIPPER 43%, RISER 35%. La prevalencia de HTA enmascarada fue del 23%, y la presencia de HTA nocturna fue del 21%. DISCUSIÓN: La HTA enmascarada y la HTA nocturna implican peor pronóstico. Su prevalencia no es conocida en IC, pues la MAPA no forma parte de la rutina. Nuestros datos muestran una prevalencia significativa de HTA enmascarada y de HTA nocturna en pacientes con IC. CONCLUSIONES: La HTA enmascarada y la HTA nocturna son frecuentes en pacientes con IC. Está situación podría condicionar la evolución de los pacientes con IC. Son necesarios más estudios al respecto.