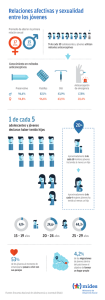
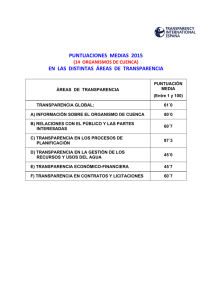
DSpace de la Universidad Catolica de Cuenca
Anuncio

UNIVERSIDAD CATÓLICA DE CUENCA UNIVERSIDAD CATÓLICA DE CUENCA COMUNIDAD EDUCATIVA AL SERVICIO DEL PUEBLO UNIDAD ACADÉMICA DE INGENIERÍA QUÍMICA, BIOFARMACIA, INDUSTRIAS Y PRODUCCIÓN. FACULTAD DE BIOFARMACIA TÍTULO: ESTUDIO DE LOS ANTICONCEPTIVOS Y LA INTERRUPCIÓN DEL EMBARAZO EN ADOLESCENTES. MONOGRAFÍA DE GRADUACIÓN PREVIO A LA OBTENCIÓN DEL TÍTULO DE QUÍMICO FARMACEUTA. INVESTIGADOR: ROSA EULALIA ORTEGA GUARQUILA. DIRECTOR: ING. CÉSAR JUELA CUENCA – ECUADOR 2014 UNIVERSIDAD CATÓLICA DE CUENCA DECLARACIÓN Yo, Rosa Eulalia Ortega Guarquila, declaro bajo juramento que el trabajo aquí descrito es de mi autoría; que no ha sido previamente presentado para ningún grado o calificación profesional; y, que he consultado las referencias bibliográficas que se incluyen en este documento. Rosa Eulalia Ortega Guarquila UNIVERSIDAD CATÓLICA DE CUENCA CERTIFICACIÓN Certifico que el presente trabajo fue desarrollado por Rosa Eulalia Ortega Guarquila, bajo mi supervisión. Ing. César Juela DIRECTOR UNIVERSIDAD CATÓLICA DE CUENCA DEDICATORIA A Dios, dueño de mi vida, por sus bendiciones e iluminar mi camino, por darme inteligencia y bríndame la fuerza necesaria, permitiéndome vivir una grata experiencia en mi etapa universitaria. A mi madre, el apoyo incondicional, el consejo sabio y oportuno, por ayúdame a ser una persona mejor cada día. A mi padre, fuerza espiritual que no ha dejado de ser mí guía desde el cielo en los momentos más difíciles de mi vida. A mis hermanos/as gracias por su cariño, apoyo, comprensión y motivación a seguir. Infinitamente gracias por estar siempre ahí en el momento y tiempo exacto. Dedico también a todos los adolescentes que por ciertas circunstancias tuvieron que tomar una decisión tan difícil. UNIVERSIDAD CATÓLICA DE CUENCA AGRADECIMIENTO A Dios todopoderoso, por ser el soporte fundamental, por no haber dejado que me rinda en ningún momento, porque todo lo que tengo, lo que puedo y lo que recibo es regalo de él. A la Universidad Católica de Cuenca, por abrirme sus puertas y bríndame la oportunidad de adquirir conocimientos. A los Docentes que me acompañaron durante toda mi carrera, por su enseñanza, paciencia y experiencias vividas. A mi director de este trabajo Ing. César Juela, quién me brindó orientación para culminar con el último paso de mi carrera, mil Gracias. UNIVERSIDAD CATÓLICA DE CUENCA ÍNDICE DE CONTENIDO CONTENIDO DECLARACIÓN I CERTIFICACIÓN II DEDICATORIA III AGRADECIMIENTO IV ÍNDICE DE CONTENIDOS V OBJETIVOS IX INTRODUCCIÓN X CAPITULO I LOS ANTICONCEPTIVOS 1. Planificación familiar 1 2. Los anticonceptivos 1 3. Características de los anticonceptivos 2 4. Métodos anticonceptivos 3 4.1. Métodos de barrera 3 4.1.1. El preservativo masculino 4 4.1.2. El preservativo o condón femenino 6 4.1.3. El diafragma 9 4.2. Métodos Químicos 11 4.2.1. Espermicidas 11 4.3. 13 Métodos hormonales 4.3.1. Píldora anticonceptiva 13 4.3.2. Anillo vaginal 16 4.3.3. Implante anticonceptivo 18 4.3.4. Inyectables 19 UNIVERSIDAD CATÓLICA DE CUENCA 4.3.5. Parche anticonceptivo 20 4.4. 21 Anticoncepción intrauterina 4.4.1. DIU (dispositivo intrauterino) 21 4.5. 23 Métodos quirúrgicos (Esterilización voluntaria) 4.5.1. Ligadura de trompas 24 4.5.2. Vasectomía 25 5. Efectos secundarios de los anticonceptivos 26 6. Anticonceptivos adecuados para adolescentes 27 7. Consecuencias de tener relaciones sexuales sin usar algún anticonceptivo 28 CAPITULO II ANTICONCEPTIVOS DE EMERGENCIA 1. Definición 29 2. Características de los anticonceptivos de emergencia 29 3. Indicaciones de los anticonceptivos de emergencia 29 4. Tipos de anticonceptivos de emergencia 30 4.1. Método Yuzpe 30 4.2. Píldora anticonceptiva de emergencia 30 4.2.1. Efectos secundarios de la PAE 32 4.2.2. Adquisición de la PAE 33 4.2.3. Contraindicaciones de la PAE 33 4.2.4. Función de la píldora anticonceptiva de emergencia 33 4.2.5. Modo de uso de la PAE 36 4.2.6. Ventajas de la PAE 36 4.2.7. Desventajas de la PAE 36 4.3. 38 Dispositivo intrauterino (DIU) 4.3.1. Administración del DIU 38 4.3.2. Función del DIU 38 4.3.3. Efectos secundarios del DIU 39 5. Importancia de los anticonceptivos de emergencia 39 6. Enfermedades de transmisión sexual 40 UNIVERSIDAD CATÓLICA DE CUENCA 6.1. Definición 40 6.2. Clasificación de las enfermedades de transmisión sexual 40 6.2.1. Bacterias 40 6.2.2. Parásitos 41 6.2.3. Virus 42 6.2.4. Hongos 44 6.3. 44 Forma de transmisión 7. Medidas de prevención de las enfermedades de transmisión sexual 45 CAPITULO III EMBARAZO EN LA ADOLESCENCIA 1. Fecundación y embarazo 46 2. Embarazo en la adolescencia 46 3. Causas del embarazo en la adolescencia 47 4. Consecuencias de la adolescente embarazada 48 5. Síntomas del embarazo en las adolescentes 49 6. Prevención del embarazo en las adolescentes 49 7. Recomendaciones a las adolescentes embarazadas 50 8. Importancia de los métodos anticonceptivos en la adolescencia 51 CAPITULO IV INTERRUPCIÓN DEL EMBARAZO EN ADOLESCENTES CON MISOPROSTOL 1. Aborto 52 2. Misoprostol 52 2.1. Indicaciones para la interrupción del embarazo 53 2.2. Forma farmacéutica y formulación del misoprostol 54 2.3. Función del misoprostol 54 2.4. Dosis y vía de administración del misoprostol 55 2.5. Instrucciones para realizar un tratamiento efectivo 56 UNIVERSIDAD CATÓLICA DE CUENCA 2.6. Efectos secundarios del misoprostol 57 3. Recomendaciones para las adolescentes 58 4. Consecuencias de un aborto en las adolescentes 58 4.1. Efectos psicológicos en las adolescentes luego del aborto 59 5. Sentimientos después del aborto inducido por medicamentos 60 5.1. Efecto duradero en las adolescentes 61 CONCLUSIONES 63 BIBLIOGRAFÍA 64 UNIVERSIDAD CATÓLICA DE CUENCA OBJETIVOS OBJETIVO GENERAL Conocer los diferentes métodos anticonceptivos existentes, su uso adecuado, y la importancia de los mismos, y el impacto a la vida de cada adolescente. OBJETIVO ESPECIFICO Analizar los diferentes métodos anticonceptivos y su uso adecuado. Describir los principales motivos que llevan a una adolescente a quedar embarazada. Prevenir embarazo en adolescentes y enfermedades de transmisión sexual. Reflexionar sobre anticonceptivos. la importancia del buen uso de los métodos UNIVERSIDAD CATÓLICA DE CUENCA INTRODUCCCIÓN Mediante la presente damos a conocer sobre los métodos de anticonceptivos que deben utilizar los adolescentes para evitar embarazos a temprana edad. En cuanto al ámbito sexual, se ha visto un incremento y un mayor adelanto en el inicio de la actividad sexual de los adolescentes, lo que ha provocado un aumento en la incidencia de embarazos en adolescentes. Los métodos anticonceptivos, son medicamentos o maneras para prevenir el embarazo de una pareja. En el siguiente trabajo se hablará de éstos tanto para mujeres como para hombres. Hay muchos métodos anticonceptivos disponibles; entre éstos se incluye algunos que actúan a corto o largo plazo, métodos permanentes o reversibles, métodos hormonales o no hormonales y métodos que pueden ser usados por hombres o mujeres, son importantes porque no solo previenen un embarazo no deseado, sino que también previenen en algunos casos las enfermedades venéreas. La mayoría de las mujeres pueden quedar embarazadas desde la adolescencia y no son planificados. El control de la natalidad (anticoncepción) ayuda a que las mujeres planifiquen sus embarazos. Los anticonceptivos son un proceso o técnica utilizada para evitar el embarazo por medio de métodos farmacológicos; instrumentales o que alteran o bloquean uno o más de los procesos reproductivos, de manera que la unión sexual no tenga como consecuencia la fecundación. La falta de información hace que sea un peligro para los adolescentes, puesto que puede afectar su vida, es importante que los jóvenes conozcan las consecuencias y que aprendan las destrezas y la información que les pueden ayudar a: protegerse, postergar la iniciación de las relaciones sexuales, promover el uso constante y efectivo del condón. UNIVERSIDAD CATÓLICA DE CUENCA La anticoncepción femenina está más desarrollada que la masculina, quizá porque en general, la mujer se responsabiliza más por un embarazo porque al fin de cuentas, ella es la que lleva la mayor parte del "trabajo". Entendemos que el embarazo de las adolescentes es producto de una escasa e insuficiente información y educación sexual, por lo tanto es muy importante que el adolescente conozca todo lo relacionado a los métodos anticonceptivos y los roles, porque es necesario para que éste se pueda adaptar a su ambiente y a los individuos que lo rodean, para que comprenda las responsabilidades y deberes que va a tener. El embarazo en adolescentes es preocupante y generador de graves consecuencias en la salud individual, familiar y colectiva. Es un fenómeno bio-psico-social de gran importancia, Para los jóvenes la adolescencia es un período de incertidumbre e inclusive de desesperación; para otros, es una etapa de amistades internas, de aflojamiento de ligaduras con los padres, y de sueños acerca del futuro. Este trabajo de investigación trata principalmente sobre el embarazo en la adolescencia, sus causas y consecuencias, síntomas de un embarazo, como prevenir embarazos no deseados, y no es resolver el problema, sino intentar darle una explicación lógica y proponer medidas para disminuir el problema. En el momento actual el misoprostol es un medicamento de uso común por los gíneco-obstetras latinos americanos, su popularidad se explica por ser un fármaco económico y efectivo para provocar contracciones uterinas, el problema es que no está indicado con estas indicaciones. La falta de normas claras sobre cómo usar el misoprotol en ginecología, hace que los médicos y pacientes corran riesgo de su uso inapropiado, con consecuencias que pueden ser graves para la mujer, el feto ya también para el médico tratante que puede ser culpado por el uso de un medicamento fuera de su indicación aprobada, a pesar de las evidentes ventajas de la disponibilidad de este fármaco. UNIVERSIDAD CATÓLICA DE CUENCA CAPITULO I. LOS ANTICONCEPTIVOS 1. Planificación familiar Es el derecho de mujeres y hombres a decidir libremente si deseas tener hijos o no, cuándo, cuántos y con quien, disfrutando del ejercicio de la sexualidad sin el riesgo de un embarazo no deseado o no planeado. La planificación familiar es un derecho humano básico que incluye la posibilidad de decidir y planear las relaciones sexuales: si tenerlas o no, cuando iniciarlas, bajo qué condiciones de información, seguridad, protección y bienestar, con qué persona, porque razones y con qué fines. 2. Los anticonceptivos Los métodos anticonceptivos son objetos, sustancias, y procedimientos que se utilizan de manera voluntaria para regular o impedir la probabilidad reproductiva de una persona o una pareja con el fin de evitar un embarazo no planeado. Fig. 1 los anticonceptivos 1 Fig. 1 Imagen obtenida de: http://mexico.cnn.com/media/2012/10/16/metodos-anticonceptivos-anticoncepcion-pildoracondon-diu.jpg 1 UNIVERSIDAD CATÓLICA DE CUENCA Los métodos anticonceptivos se inventaron para prevenir un embarazo, y el condón o preservativo también para prevenir las infecciones de transmisión sexual (ITS). Los preservativos o condones, las píldoras o pastillas, las inyecciones, el implante, la T de cobre o DIU (dispositivo intrauterino), el parche, el anillo vaginal y el AOE (anticonceptivo oral de emergencia) o pastilla del día después, nos permiten tener relaciones sexuales de manera responsable, sana, segura y placentera, tal como lo definen tus derechos sexuales y derechos reproductivos. Cuidarte y cuidar al resto es muy importante y, por eso, usar anticonceptivos es una de las mejores formas de expresar cariño y corresponsabilidad, tanto hacia ti misma/o como hacia la otra persona. 3. Características de los Métodos anticonceptivos Las diferentes características que tenga un método va a ser importante para el/a usuario/a, entre las que encontramos: a) Eficacia: Representa el riesgo de que una mujer se embarace aunque ella o su pareja estén usando un método anticonceptivo. La eficacia es mayor cuando el método se usa en forma perfecta y menor cuando algunas personas usan los métodos en forma incorrecta. Por eso es importante averiguar cómo se usa correctamente el método que se ha elegido y que su uso sea constante. b) Seguridad: Algunas mujeres presentan condiciones de salud que restringen el uso de algunos métodos. En general, las y los jóvenes no tienen problemas de salud que los pongan en riesgo si usan un anticonceptivo. Algunos anticonceptivos tienen efectos benéficos para la salud de quienes los usan: El uso de condones permite prevenir infecciones transmisibles por vía sexual, incluyendo la infección por VIH/SIDA. 2 UNIVERSIDAD CATÓLICA DE CUENCA Las píldoras anticonceptivas combinadas disminuyen los síntomas premenstruales y la anemia y otorgan protección contra ciertos cánceres del aparato reproductor. c) Aceptabilidad: Las características de cada método anticonceptivo, pueden afectar de distinta manera a diferentes personas. Por lo que cada persona debe poder elegir el más adecuado a sus necesidades. d) Facilidad de uso: Si el uso es fácil, es más probable su uso correcto. Por eso se debe exigir información clara e indicaciones precisas sobre la forma de uso. e) Disponibilidad: Hay métodos anticonceptivos que están disponibles gratuitamente en los consultorios de los servicios de salud, y con distintos precios en las farmacias y en las consultas privadas de los médicos. f) Reversibilidad: La recuperación de la fertilidad o sea la capacidad de poder embarazarse después de la suspensión del método es un elemento esencial para las y los jóvenes quienes desean postergar el primer embarazo. g) Costo: El costo de los anticonceptivos es importante para la gente joven que suele tener recursos económicos limitados, hay diferencias entre las marcas. 4. Métodos anticonceptivos Para tomar una decisión del uso de estos métodos es conveniente buscar el consejo de un profesional. Es importar de estar convencido de querer utilizar un método anticonceptivo, saber bien cómo funciona y usarlo correctamente. Existen distintos tipos de métodos anticonceptivos. 4.1. Métodos de Barrera Definición: son aquellos métodos en los cuales se coloca una barrera mecánica o químicos en los genitales del hombre o de la mujer producen un obstáculo, o barrara que impide a los espermatozoides llegar hasta el óvulo. Son efectivos para impedir el contagio de enfermedades de transmisión sexual. 3 UNIVERSIDAD CATÓLICA DE CUENCA 4.1.1. El Preservativo Masculino Nombre: preservativo o condón. Descripción: Es una cubierta de un material delgado, el material puede ser látex o poliuretano, es un método sencillo, práctico y muy seguro si se usa de forma correcta. Utilización: el condón se coloca en el pene cuando está en erección, antes de que se produzca la penetración o cualquier contacto del pene con la vagina durante la relación sexual. Debe usarse un condón nuevo por cada relación sexual. Mecanismo de acción: actúa como una barrera, el condón recoge el semen y evita que los espermatozoides entren en contacto con la vagina y penetren hasta las trompas de Falopio, impidiendo el encuentro de los espermatozoides con el óvulo y, por lo tanto, la fecundación. Fig. 2 Preservativo o condón masculino 2 Ventajas Es un método anticonceptivo muy seguro adecuadamente. Fig. 2 Imagen obtenida de: https://www.google.com.ec/#q=anticonceptivos 4 siempre que se use UNIVERSIDAD CATÓLICA DE CUENCA Es el único y mejor método que previene de las enfermedades de transmisión genital. Fácil de mantener a la mano en caso de que la relación sexual ocurra en forma inesperada. Son utilizados sin concejo del médico y son fáciles de adquirir. No tiene ningún efecto secundario ni contraindicaciones. Desventajas Si no se usa correctamente, su eficacia puede verse disminuida. Irritación y reacciones alérgicas al látex, (en caso de ser alérgica al látex puede probar los condones de poliuretano) Falta de condones disponibles aun cuando ni la mujer ni el hombre hayan planeado tener relaciones sexuales. Adquisición: se puede obtener en farmacias. Uso correcto del condón o Comprueba que no esté caducado. o Abre la envoltura del condón con cuidado de no romper con las uñas, dientes o anillos. o Comprueba que el condón esté del derecho, soplando a través del aro. Si te equivocas usa uno nuevo. o Colocarse el condón sobre el pene erecto antes de cualquier contacto. o Presionar con los dedos la punta del depósito del preservativo para expulsar el aire y dejar espacio para el semen. o Colóquelo sobre el pene erecto y desenróllelo el preservativo sobre el pene con el aro hacia afuera, hasta cubrir el pene completamente (hasta la base del pene), teniendo cuidado de que no quede ninguna burbuja de aire, ya que cuando queda aire puede romperse o el semen puede regresarse por la base del pene. o Retira el condón cuando el pene aún esté erecto, desde la base del pene hasta la punta. o Comprobar que no se ha roto (llenándolo de agua o presionando el depósito), anudarlo y tirarlo a la basura 5 UNIVERSIDAD CATÓLICA DE CUENCA Fig. 3 Uso correcto del condón 3 Falla si…. Se usa mal, se rompe, si no se retira del pene antes de que finalice la erección y el preservativo se quede en la vagina. Los condones pueden debilitarse, y romperse durante el uso si: se guardan por tiempo prolongado o en condiciones de demasiado calor directa al sol o humedad Comprar en establecimientos que ofrezcan garantía Debe desecharse si ha caducado No olvides que las gotitas que se expulsan antes de la eyaculación pueden producir embarazo, por lo que el preservativo siempre debe colocare antes de la penetración. 4.1.2. El preservativo o condón femenino Nombre: Preservativo femenino Descripción: es una bolsa o funda cilíndrica de poliuretano, suave delgado y transparente, mide cerca de 17 centímetros de largo, una vez colocado cubre totalmente la vagina. Tiene un anillo interior (extremo cerrado de la bolsa) que facilita su colocación al interior como si fuera un tampón e impiden que entren los espermatozoides, y otro anillo exterior (extremo abierto) que queda por fuera, en la entrada de la vagina. Fig. 3 Imagen obtenida de: http://prevenirets.blogspot.com/ 6 UNIVERSIDAD CATÓLICA DE CUENCA Para retirarlo, se gira el anillo exterior, se extrae suavemente y se tira a la basura. Mecanismo de acción: actúa formado una barrera que impide que los espermatozoides entren en contacto con el óvulo. Fig. 4 Preservativo o condón femenino 4 Utilización: se puede colocar sin necesidad de que haya erección. Puede ser utilizado en cualquier momento y día del mes. Es desechable debiéndose utilizar uno nuevo en cada relación. Adquisición: solo se adquiere en farmacias. Ventajas: Protege contra las enfermedades de transmisión sexual No hay efectos hormonales No conlleva pérdida de sensación, dado que el poliuretano es un material que transmite más calor que el látex. La mujer se coloca ella misma el condón Los condones son de venta libre en farmacias. Fig. 4 Imagen obtenida de: http://fotos.starmedia.com/imagenes/2012/07/condon-femenino.jpg 7 UNIVERSIDAD CATÓLICA DE CUENCA Desventajas: Reacciones alérgicas, puede irritar la vagina No es reutilizable Poco estético por su gran tamaño La colocación es difícil para muchas mujeres Se puede romper o deslizar, dado que el poliuretano es un material que se dobla con mayor facilidad que el látex. Modo de empleo del condón femenino Comprueba que no esté caducado, abre el preservativo con cuidado de no romper con las uñas, anillos o dientes Introducir en la vagina lo más profundo posible como si fuese un tampón, sujetando el arco interno El preservativo recubre el interior de la vagina, una vez colocado Retira girando el anillo exterior y extrayéndolo suavemente. Fig. 5 Modo de empleo del preservativo femenino. 8 UNIVERSIDAD CATÓLICA DE CUENCA 5 Falla si Se coloca mal o se rompe. Recomendaciones: los preservativos deben guardarse en lugares frescos y seco, evitando la exposición prolongada al calor o al sol y bolsillos del pantalón manipular con cuidado para que no se rompa, no dañar el preservativo al abrir la envoltura, no utilizar objetos cortantes colocar el preservativo cuando el pene esta erecto en caso del preservativo masculino Se ha de utilizar un preservativo nuevo en cada relación sexual. No se deben usar dos condones a la vez, eso aumentaría el riesgo de que se rompieran. Fijarse en la fecha de caducidad que no debe ser superior a 5 años. Leer detenidamente las instrucciones de su uso. 4.1.3. El Diafragma Nombre: Diafragma Descripción: es una circunferencia o disco de goma flexible, hecho de látex, goma o silicona, que se coloca en el interior de la vagina horas antes de comenzar la relación sexual y cubre el cuello del útero impidiendo el paso de los espermatozoides. Mecanismo de acción: una vez colocado, debe cubrir el cuello del útero por completo e impide que los espermatozoides lleguen hasta el óvulo. Utilización: Recuerda que tiene que utilizarse siempre con crema espermicida. Si realizas más de un coito, solo tienes que añadir crema espermicida. No debes quitártelo ni efectuar lavados vaginales hasta transcurridos las 6 horas de la última relación sexual con penetración. No debe dejarse colocado más de 24 horas, por el riesgo de infección. Fig. 5 Imagen obtenida de: http://www.metodosanticonceptivos.info/wp-content/uploads/2011/01/Pasos-para-colocar-elcondon-femenino.jpg 9 UNIVERSIDAD CATÓLICA DE CUENCA Adquisición: Para su uso es necesario el asesoramiento del ginecólogo, que indicara el tamaño y las medidas necesarias (existen hasta 18 tallas diferentes), instrucciones de colocar y controles a realizar. El ginecólogo enseñará a detectar el cuello del útero y a colocarlo correctamente. Modo de Empleo Usar la talla de diafragma recomendada por el ginecólogo Introducir en la vagina como si fuera un tampón No retirar hasta transcurridas 6 horas de la penetración Después de usarlo, lavarlo con agua y jabón, secarlo y guardarlo en un lugar fresco, seco y oscuro. Fig. 6 Diafragma 6 Falla si se coloca mal o no se siguen correctamente las normas de utilización. Ventajas No es de un solo uso Fig. 6 Imagen obtenida de: http://elembarazo.net/wp-content/uploads/26-DE-OCTUBRE_-DIAFRAGMA.jpg 10 UNIVERSIDAD CATÓLICA DE CUENCA Puede lavarse con agua y jabón, guardarlo y secarlo ( no utilizar talco) en una caja cerrada hasta la próxima vez Eficaz si se usa en forma correcta en cada acto sexual Se puede dejar de usar en cualquier momento. Desventaja Irritación, reacciones alérgicas e infecciones de las vías urinarias. Si el diafragma permanece dentro del cuerpo por más de 24 horas hay riesgo de sufrir el síndrome de choque tóxico. El síndrome de choque tóxico es una infección poco frecuente, pero grave. Requiere que sea adecuado o medida por un ginecólogo La mujer puede necesitar una talla diferente de diafragma después del parto Debe lavarse con jabón y agua limpia después de cada uso No protege de infecciones de transmisión sexual 4.2. Métodos Químicos 4.2.1. Espermicidas Nombre: Espermicidas Descripción: producto químico, se presenta en diferentes formas: óvulos, cremas, espumas, geles, recubrimiento o pastilla que se coloca en la vagina, que contienen productos químicos (nonoxinol-9, benzalconio) que actúan destruyendo los espermatozoides. Cada dosis es efectiva durante una hora por lo que se debe repetir la aplicación con cada coito. Mecanismo de acción: debilita a los espermatozoides. Utilización: se introduce en la vagina aproximadamente 10 minutos antes de la penetración. Si se mantiene una segunda relación, ha de repetirse su aplicación. Adquisición: de venta en farmacias, sin receta médica. 11 UNIVERSIDAD CATÓLICA DE CUENCA Fig. 7 Espermicidas 7 Ventajas: no requieren prescripción médica fáciles de aplicar Desventajas: Irritación, Reacciones alérgicas Infecciones de las vías urinarias Es posible que el espermicida no funcione muy bien si estas usando algún medicamento para tratar una infección vaginal causada por hongos. No protege de las infecciones de transmisión sexual. Recomendaciones Las instrucciones pueden variar según el tipo de espermicida. Leer la etiqueta antes de usarlo Debes colocar el espermicida en la vagina entre 5 minutos antes de tener relaciones sexuales. Por lo general, debes dejarlo en su lugar entre 6 y 8 horas después de tener relaciones sexuales; no te duches ni enjuagues la vagina por lo menos durante las 6 horas siguientes a las relaciones sexuales. Fig. 7 Imagen obtenida de: http://saludysexualidadmimetodo.blogspot.com/2013/04/metodos-anticonceptivos-para-mayoresde.html 12 UNIVERSIDAD CATÓLICA DE CUENCA 4.3. Métodos Hormonales Son aquellos métodos basados en el uso de hormonas sexuales (estrógenos y/o progestágenos), cuyos objetivos finales son impedir que se desarrolle la ovulación en la mujer, y generar condiciones adversas en la vagina, cérvix y endometrio que impidan que se llegue a realizar la fecundación (unión del espermatozoide con el ovulo). 4.3.1. Píldora anticonceptiva Nombre: píldora anticonceptiva Descripción: se presenta en tabletas que contiene hormonas (estrógeno y progestágeno), con 21 o 28 píldoras. Los anticonceptivos hormonales son de 2 tipos: La píldora anticonceptiva oral combinada y la mini píldora, que pueden presentarse en estuches de 21 a 28 unidades. Todas son muy seguras desde que empiezan a tomarse, siempre que se haga correctamente (a la misma hora, y durante los días correspondientes). La píldora: Es una pastilla que contiene hormonas (estrógeno y progestágeno). Estas píldoras están formadas para que las mujeres tengan menos o ninguna menstruación. La mini píldora: Es una píldora que solo contiene progestágeno. Mecanismo de acción: En la mayoría de las mujeres la píldora impide que los ovarios liberen los óvulos. También actúa espesando el moco cervical, lo que impide que los espermatozoides lleguen hasta el óvulo. Si te olvidas de tomar una o más píldoras o empiezas el paquete demasiado tarde, necesitaras usar otro método anticonceptivo para estar más segura. 13 UNIVERSIDAD CATÓLICA DE CUENCA Utilización: es preferible iniciar el método, tomando la píldora el primer día de la menstruación, aunque también puede hacerlo dentro de los primeros cinco días de iniciar la regla. Luego debe continuar tomando 1 píldora todos los días hasta terminar el sobre, se mantengan o no relaciones, aproximadamente a la misma hora. Si usa el paquete de las 21 píldoras, después de haber tomado la última píldora, debe esperar o descansar 7 días durante los cuales no se toma ninguna píldora. En estos días de descanso tendrá lugar la menstruación, de no ser así se debe acudir al ginecólogo lo antes posible. Pasado estos 7 días nuevamente tomar la nueva píldora del nuevo paquete. Al terminar un sobre de 28 píldoras, al día siguiente debe tomar la primera píldora del próximo paquete. Fig. 8 Píldora anticonceptiva 8 Adquisición: la píldora requiere necesariamente revisión ginecológica. El especialista realizará un análisis de sangre, en función de los resultados dirá la conveniencia o no de tomar la píldora en cada caso y que tipo de píldora es la que conviene. Fig.8 Imagen obtenida de: http://lineaconfidencial.blogspot.com/2012/10/metodos-hormonales-de-anticoncepcion.html 14 UNIVERSIDAD CATÓLICA DE CUENCA Ventajas En muchas mujeres mejora los trastornos del ciclo menstrual a veces se vuelve más corta (menor sangrado menstrual) Muy eficaz Menos dolor Reduce la probabilidad de cáncer de ovario y de útero Desventajas Necesita de Revisión ginecológica No debe utilizar este método las mujeres con hipertensión arterial, afecciones cardiacas severas, diabetes o enfermedades hepáticas. No es recomendable su uso en mujeres mayores de 35 años, especialmente las personas que fuman. No protege de las infecciones de transmisión sexual. Posibles efectos secundarios: Dolor de cabeza Cambios de humor Dolor en los senos Nauseas Vomito Aumento de peso No es aconsejable el uso en los adolescentes por mayor riesgo cardiovascular si son grandes fumadoras. Falla si: Se te olvida tomarla o varía mucho de las tomas, también si vomitas o tienes diarrea intensa en las cuatro horas siguientes a su ingestión. Recomendaciones de utilización Debes fijar un momento del día para la toma de la píldora aunque no tengas relaciones sexuales. De este modo se evita olvidos. Si te olvidas un día de tomar la píldora a la hora acostumbrada: 15 UNIVERSIDAD CATÓLICA DE CUENCA Y han pasado menos de 12 horas de la hora de la toma habitual, debes tomar la píldora. La píldora siguiente se tomará a la hora acostumbrada. Si han pasado más de 12 horas desde la hora de la toma habitual, sáltate la pastilla olvidada y continua los días siguientes con la toma normal hasta terminar el envase. Utiliza además medidas anticonceptivas complementarias (como por ejemplo preservativo) durante 7 días, ya que en esos días la seguridad del método no está garantizado. Si tienes que tomar otros medicamentos debes comunicar al médico que estas tomando la píldora. Algunos medicamentos restan eficacia a la misma. Su indicación y control debe ser realizado por profesionales sanitarios. Se necesita de receta médica. 4.3.2. Anillo Vaginal Nombre: Anillo vaginal Descripción: Es un aro flexible aproximadamente dos pulgadas que se introduce en la vagina, manteniéndose tres semanas. Mecanismo de acción: Se coloca en la vagina y desprende hormonas (progestágeno y estrógeno) que impiden, en la mayoría de las mujeres, que los ovarios liberen óvulos. Además aumenta la densidad del moco cervical, lo que impide que los espermatozoides lleguen hasta el óvulo. Utilización: El anillo debe ser introducido durante los primeros 5 días siguientes al del comienzo de la menstruación y se usa continuamente 3 semanas, mantén el anillo en la vagina por estas tres semanas y luego retíralo por una semana Tu periodo menstrual debe empezar durante esta semana que no tienes el anillo. 16 UNIVERSIDAD CATÓLICA DE CUENCA El anillo anticonceptivo está diseñado para prevenir el embarazo durante cuatro semanas. Por eso debe insertarse un nuevo anillo cada mes. Se coloca de forma similar a un tampón, oprimiendo los bordes del anillo para que adopte una forma ovalada y empujándolo suavemente dentro de la vagina hasta la posición en que te sientas más cómoda. Para sacarlo, utilizar un dedo y tirar hacia fuera. Fig. 9 Anillo vaginal 9 Adquisición: Necesitas receta médica, se adquiere en farmacias. Ventajas: Como el uso del anillo es vaginal no se tienen que absorber a nivel gastrointestinal, si vomitas o tienes diarrea el anillo sigue siendo igual de eficaz. Desventajas Inflamación de la vagina Irritación No protege de las infecciones de transmisión sexual Puede producir pérdida de sangre fuera de la regla Necesita receta medica Falla si: te olvidas de colocar el nuevo anillo vaginal en el plazo de tiempo establecido o cuando el anillo esta fuera de la vagina durante más de 3 horas. Fig. 9 Imagen obtenida de: http://www.clinicadam.com/imagenes-de-salud/19704.html 17 UNIVERSIDAD CATÓLICA DE CUENCA 4.3.3. Implante anticonceptivo Nombre: Implante anticonceptivo nombre comercial Implanon Descripción: Son capsulas o varillas de plástico con carga hormonal que se insertan quirúrgicamente bajo la piel con anestesia local. Mecanismo de acción: liberan constantemente dosis de hormonas anticonceptivas que inhiben la ovulación y actúan sobre el moco cervical y la mucosa uterina. Utilización: se implanta a nivel subdérmico en el brazo y proporciona anticoncepción durante 3 años. Adquisición: lo coloca el ginecólogo. Ventajas: Su efecto persiste entre 3 y 5 años. Es uno de los métodos anticonceptivos más efectivos. Si desea quedar embarazada, el método lo puede retirar en pocos minutos. Requiere indicación y supervisión médica. Desventajas: Puede asociarse a efectos no deseados que suelen desaparecer a los 3 meses de uso (dolor de cabeza, irregularidades en el ciclo menstrual, cambio en el peso corporal) No protege frente a enfermedades de transmisión genital ni el SIDA. Falla si No lo cambias después del periodo de tiempo establecido. 18 UNIVERSIDAD CATÓLICA DE CUENCA 4.3.4. Inyectables Son inyecciones de hormonas anticonceptivas para inhibir la ovulación, impide en la mayoría de las mujeres, que los ovarios liberen los óvulos. La inyección debe ser administrada por personal sanitario en el brazo, las nalgas o en el muslo. Pueden ser inyecciones mensuales o trimestrales. Inyectables mensuales o convinados: La mensual contiene estrógenos y progestágenos. se los adiministra mensualmente, para comenzar a utilizar el inyectabe combinado mensual, la primera dosis debe ser administrada entre el primero y septimo día de iniciada la menstruación. Las próximas dosis se las aplicará cada 4 semanas, el método es eficaz a las 24 horas de la inyección. Inyectables trimestrales: se administra cada 3 meses, se inyecta en glúteos sin dar masaje, este inyectable contiene progestágeno y se libera lentamente, durante los 3 meses, en la corriente sanguínea. Para iniciar el método, es preferible aplicar la inyección dentro de los 7 días después del inicio de la menstruación. La inyección siguiente deberá ser administrada cada 3 meses. Fig. 10 Inyectables 19 UNIVERSIDAD CATÓLICA DE CUENCA 10 Adquisición: Necesita de receta médica. Ventajas Al ser inyectable, evita el paso por el hígado, por lo que tiene menos efectos secundarios que la píldora. La inyección de progestágenos puede administrarse tras el parto y durante la lactancia, es un método cómodo. Desventajas Produce cambios en la regla, está contraindicado en mujeres con cáncer de mama o genital, con hemorragias uterinas o con migraña. No protege frente a las enfermedades de transmisión genital ni SIDA. Aumenta de peso Es posible que pierdas masa ósea si recibes la inyección por más de dos años. Dolor en los senos. Dolores de cabeza. Falla si: Nos olvidamos de repetir la dosis en el momento indicado, con un margen de 7 días. 4.3.5. Parche anticonceptivo Nombre: parche anticonceptivo, nombre comercial: Ortoedro Descripción: Es un parche cutáneo muy fino y se coloca en la piel limpia y seca, se puede colocar en la parte baja del abdomen, las nalgas, parte superior del brazo, excepto en el pecho. Mecanismo de acción: Libera estrógenos y progestágenos que se absorben por la piel y llegan directamente a la sangre. Se cambia cada 7 días durante 3 semanas, en la cuarta se produce la menstruación. Fig. 10 Imagen obtenida de: http://pidefarma.com/bogota/anticonceptivos/depo-provera-150-mg.html 20 UNIVERSIDAD CATÓLICA DE CUENCA Utilización: Utiliza hormonas (estrógeno y progestágeno) que impiden, en la mayoría de las mujeres, que los ovarios liberen los óvulos. Además aumenta la densidad del moco cervical, lo que impide que los espermatozoides lleguen hasta el óvulo. Fig. 11 Parche anticonceptivo 11 Adquisición: Necesita de receta médica se adquiere en farmacias Ventajas: No se despega en la ducha, la piscina ni por el sudor. Tiene menos efectos que la píldora ya que evita el paso hepático. Desventajas: Inflamación de la vagina Irritación Es un método caro No protege de las infecciones de trasmisión sexual. Falla si: se coloca mal, se despega o no se adhiere bien o no sabes cuánto tiempo ha pasado. 4.4. Anticoncepción Intrauterina 4.4.1. D.I.U. Nombre: DIU (Dispositivos Intrauterinos) Fig. 11 Imagen obtenida de: Imagen obtenida de: http://www.mujerglobal.com/pareja/parches-anticonceptivos 21 UNIVERSIDAD CATÓLICA DE CUENCA Descripción: Es un objeto pequeño, hecho de metal flexible (cobre), plástico y dos hilos. Hay de distinta forma y tamaño, aunque el modelo más común es en forma de T. Mecanismo de acción: se coloca dentro del útero y actúa como un agente extraño que impide la anidación del ovulo fecundado. Existen 2 tipos de DIU Dispositivo Intrauterino DIU hormonal: Secreta pequeñas cantidades progestágeno (de la hormona progestina) en el útero de esta manera impidiendo la fecundación. Dispositivo Intrauterino (T con cobre): es un pequeño dispositivo plástico en forma de T, recubierto en parte con un filamento de cobre y en el extremo inferior de su rama vertical tiene 2 hilos, un médico debidamente especializado coloca este dispositivo, dentro del útero, dejando los hilos hacia la vagina para facilitar el chequeo médico y su retiro. El problema fundamental que lleva asociado el DIU de cobre es que hace las reglas más copiosas e incluso más dolorosas. Además, en algunos casos se puede producir sangrado entre reglas. Función del DIU de Cobre: la presencia del cobre debilita a los espermatozoides dificultando su paso hacia las trompas de Falopio, de tal manera que no se encuentren con el óvulo y no se produzca la fecundación. Utilización: Debe ser colocado y retirado por un ginecólogo y es necesario controles periódicos. Lo hará durante la menstruación porque en ese momento el cuello del útero se encuentra más abierto y facilita su colocación, además se descarta la posibilidad de un embarazo. El D.I.U. queda colocado dentro del útero. Su efecto es inmediato, puede permanecer colocado de 2 a 4 años, o incluso más dependiendo del tipo de D.I.U. el profesional indicará en que momento hay que acudir a una revisión. Adquisición: acudiendo al centro de planificación o al ginecólogo, pues es quien ha de colocarlo. 22 UNIVERSIDAD CATÓLICA DE CUENCA Fig. 12 Dispositivo Intrauterino (DIU) 12 Ventajas Es muy eficaz Puede permanecer colocado de 2 a 4 años, según el modelo, sin perder su efecto anticonceptivo Larga duración Se extrae cuando se desee El DIU que incorpora hormonas acorta la menstruación. Desventajas No previene las enfermedades de transmisión genital ni el SIDA. Puede ocasionar menstruación abundante y dolorosa temporalmente No debe utilizarse en caso de fibromas o inflamación pélvica Requiere control médico periódico. Falla si no se coloca correctamente. 4.5. Métodos Quirúrgicos (Esterilización Voluntaria) Son métodos permanentes después de los cuales es muy difícil el embarazo. Fig. 12 Imagen obtenida de: http://www.rexpuestas.com/secciones/ubicatex/el-diu-una-t-muy-segura/ 23 UNIVERSIDAD CATÓLICA DE CUENCA 4.5.1. Ligadura de Trompas (mujer) Nombre: Ligadura de Trompas Descripción: es una operación quirúrgica en la que se bloque las Trompas de Falopio, que son los conductos por donde pasan los óvulos desde los ovarios hasta el útero. La operación requiere anestesia y hospitalización. No produce alteraciones en la actividad sexual ni en la menstruación. Mecanismo de acción: al seccionar las trompas de Falopio se impide que el ovulo llegue al útero, a su vez impide que los espermatozoides lleguen a unirse con el óvulo. Utilización: su eficacia es inmediata. Fig. 13 Ligadura de Trompas. 13 Adquisición: la intervención debe ser practicada por un especialista. Para ello se debe acudir al ginecólogo. Ventajas: o Muy eficaz o No interfiere en la relación sexual Fig. 13 Imagen obtenida de: http://bellezaslatinas.com/planificación/ligadura-de-trompas 24 UNIVERSIDAD CATÓLICA DE CUENCA Desventajas o riesgos Dolor, sangrado, infección u otra complicación después de la cirugía, embarazo ectópico. No protege de las infecciones de transmisión sexual. No podemos asegurar su reversibilidad Recomendaciones: Se recomienda para las mujeres que están seguras de que no quieren tener hijos o para las que no desean tener más hijos. 4.5.2. Vasectomía (hombres) Nombre: vasectomía Descripción: Es una operación quirúrgica en la que se bloquea los conductos por los cuales pasan los espermatozoides desde los testículos al exterior. Se suele hacer con anestesia local y no requiere hospitalización. No produce alteraciones en la actividad sexual ni en la capacidad de erección, manteniéndose la eyaculación. Mecanismo de acción: se seccionan los conductos deferentes para evitar que los espermatozoides elaborados en los testículos pasen al líquido seminal. El hombre que se ha hecho la vasectomía sigue eyaculando, y el aspecto del semen eyaculado es el mismo, lo único que no lleva el semen es los espermatozoides. 25 UNIVERSIDAD CATÓLICA DE CUENCA Fig. 14 Vasectomía 14 Utilización: una vez practicada la intervención deben pasar unos 3 meses, o aproximadamente unas 15 eyaculaciones, antes de que el método sea eficaz. Adquisición: se debe acudir al especialista (urólogo) para proceder a la intervención quirúrgica. Ventajas: Muy eficaz No interfiere en la relación sexual Desventajas o riesgos Dolor Sangrado Infecciones No protege de las infecciones de transmisión sexual. No podemos asegurar de su reversibilidad 5. Efectos secundarios de los anticonceptivos En general, los anticonceptivos hormonales pueden generar dolor de cabeza, náuseas, mareos, cansancio y vómito; los intrauterinos (DIU), como la T de cobre, pueden modificar el flujo de la menstruación (cantidad de sangre). Sin embargo, Fig. 14 Imagen obtenida de: http://www.urotecno.es/vasectomia.htm 26 UNIVERSIDAD CATÓLICA DE CUENCA ninguno de estos síntomas, a menos de que persistan por un largo periodo, son signos de enfermedad y tampoco quiere decir que se presentan en todas las mujeres, pues cada cuerpo funciona de manera diferente: unas mujeres pueden sentir estos síntomas y otras no. Los anticonceptivos son muy seguros si se los utiliza de forma correcta, tanto en personas adultas como en adolescentes. Por lo general, la falla de todos los métodos anticonceptivos tiene que ver con su mal uso. De hecho, si un anticonceptivo no se usa de forma adecuada, lo más probable es que se produzca un embarazo, o el contagio de una infección de transmisión sexual (ITS) en el caso del mal uso de condones o preservativos. Por eso es importante contar con toda la información necesaria, mucho mejor si es con asesoría profesional, para usar de forma adecuada el anticonceptivo que hayas elegido; de esta manera podrás prevenir un embarazo no deseado y una ITS. Así las relaciones sexuales serán de manera segura, responsable y placentera, tal como lo expresan tus derechos. 6. Anticonceptivos adecuados para Adolescentes. Al elegir un método anticonceptivo va a depender de la situación de vida de cada persona, de acuerdo a su vida sexual, número de hijos que desea tener, valores, situación económica, entre otras; también hay que tomar en cuenta las características del método anticonceptivo que sean aceptables para la persona y las condiciones de salud que se puedan ver afectadas por el uso del método (presión alta, hábito de fumar, enfermedades cardiovasculares, infecciones del tracto reproductivo, etc.). También debe informar y orientar sobre el manejo de los efectos colaterales, o posibles problemas que surjan, y ofrecer el cambio de método si el/a usuario/a así lo desee. Este proceso de información y orientación debe ser continuo durante el uso. Para decidir usar un método, es importante tener la guía de un médico quien brindará información necesaria y explicará cómo funciona cada uno de los métodos en tu cuerpo, luego de la información recibida el usuario o paciente es el único quien debe elegir el método que más se ajuste a sus necesidades. 27 UNIVERSIDAD CATÓLICA DE CUENCA Dentro de todos los métodos anticonceptivos el más recomendado para los adolescentes es el preservativo (masculino y femenino) sobre todo porque a estas edades no suelen tener relaciones estables o duraderas, a su vez por ser muy efectivos, evita el embarazo y protegen de las infecciones de transmisión sexual, el condón es fácil de llevar, no requiere receta médica, no ocasiona problemas de salud y es ideal para relaciones sexuales poco frecuentes o con varias parejas. En caso de tener una relación estable, los anticonceptivos hormonales son una buena opción debido a su alta efectividad, las píldoras además de prevenir el embarazo no planeado, tiene beneficios como: la regulación de los ciclos menstruales, disminución de los dolores menstruales, reduce el cáncer de ovario, quistes de ovario, anemias y miomas uterinos. 7. Consecuencias de tener relaciones sin usar algún anticonceptivo. Es importante tener presente que cada vez que tengas relaciones sexuales puede haber un embarazo y el contagio de infecciones de transmisión sexual (ITS). Sin embargo, esto puede prevenirse por medio del uso de métodos anticonceptivos, pero el preservativo o condón es el único método que además previene el contagio de una ITS, incluyendo el virus de inmunodeficiencia humana (VIH), que conduce al sida. Esto lo convierte en el método anticonceptivo más completo. Para lograr una protección mucho más segura, se recomienda que utilices la llamada doble protección, es decir, el preservativo o condón más algún anticonceptivo hormonal o intrauterino. Un embarazo no deseado y el contagio de una ITS son situaciones que pueden dañar tu salud, tus proyectos de vida o, incluso, poner en riesgo tu vida, por eso son tan importantes los métodos anticonceptivos. 28 UNIVERSIDAD CATÓLICA DE CUENCA CAPITULO II. ANTICONCEPTIVO DE EMERGENCIA (AE) 1. Definición: es un método que las mujeres o niñas adolescentes pueden usar como respaldo en caso de emergencia, con el fin de evitar un embarazo no deseado tras una relación sexual sin protección. Los anticonceptivos de emergencia no son adecuados para uso regular debido a la gran carga hormonal que representan, solo se usa en determinadas circunstancias. 2. Características de los anticonceptivos de Emergencia (AE) No es un método anticonceptivo de rutina, sino de excepción; por lo que no debe usarse en lugar de los otros métodos de planificación familiar. Por lo tanto no se debe incluir en la mezcla anticonceptiva. Cualquier mujer puede usar AE siempre y cuando no esté embarazada. No se han reportado malformaciones congénitas en los recién nacidos en el caso de falla del método. no protege contra ITS o SIDA. 3. Indicaciones de los anticonceptivos de emergencia Las PAE están indicadas para prevenir el embarazo en las 72 horas posteriores a un acto coital sin protección, cuando no se ha utilizado un método anticonceptivo. El anticonceptivo de emergencia es un método para prevenir el embarazo en mujeres: o Después de una violación o relaciones sexuales forzada o Cuando una mujer olvida tomar las píldoras anticonceptivas o Cuando usted tiene una relación sexual y no utiliza ningún método anticonceptivo. 29 UNIVERSIDAD CATÓLICA DE CUENCA o Por falla o mal uso de métodos anticonceptivos ( ruptura del condón, un diafragma se sale de su lugar, olvido del método anticonceptivo habitual). La píldora anticonceptiva de emergencia debe tomarse dentro de las 120 horas, es decir, hasta cinco días después de la relación sexual no protegida. Son más efectivas mientras antes se tomen. La anticoncepción de emergencia está aprobada por la Organización mundial de la salud (OMS), la Federación Internacional de Planificación (IPPF). 4. Tipos de Anticonceptivos de Emergencia (AE) Existen 3 métodos de anticonceptivos de emergencia: 1. Método Yuzpe 2. la píldora anticonceptiva de emergencia (PAE). 3. El DIU (dispositivo intrauterino) 4.1. Método Yuzpe o combinado Hace más de 20 años que Yuzpe describió la posibilidad de utilizar una combinación de estrógenos y gestágenos como método de anticoncepción de emergencia, y su uso se extendió entre los profesionales de salud. Dosis y administración del método Yuzpe: 0.2 mg de etinilestradiol (EE) y 1mg de levonorgestrel (LNG) administrados en dos tomas con 12 horas de intervalo y en las 72 horas posteriores al coito desprotegido. 4.2. Píldora anticonceptiva de emergencia (PAE): también conocida como la píldora del día después: 30 UNIVERSIDAD CATÓLICA DE CUENCA Son píldoras anticonceptivas que se usan en dosis especiales para prevenir un embarazo no planeado o no deseado después de una relación sexual sin protección. Levonorgestrel (LNG): es una progestina sintética biológicamente activa. Es el principio activo del anticonceptivo de emergencia denominado "píldora del día después". El levonorgestrel cumple dos funciones para evitar la concepción: la primera es inhibir o retrasar la ovulación y la segunda es espesar el moco cervical. Se puede tomar 1 píldora de 1.5 mg de levonorgestrel en un plazo de 72 horas (3 días) después de haber tenido relaciones sexuales sin protección También se puede tomar 2 píldoras de levonorgestrel cada una de 0.75 mg. la primera dosis se toma en un plazo de 72 horas después de la relación sexual sin protección y la segunda dosis se toma 12 horas después de la primera. Fig. 15 Levonorgestrel 15 Fig. 15 Imagen obtenida de: http://www.saluddealtura.com/?id=357 31 UNIVERSIDAD CATÓLICA DE CUENCA 4.2.1. Efectos secundarios de la PAE Al ser un preparado con altas dosis hormonales puede tener efectos secundarios como Nausea y vómito que por lo general no duran más de 24 horas. Si el vómito es inmediato (antes de las 2 horas de haberse tomado las pastillas) debe repetirse la dosis. Se recomienda administrarla con el estómago lleno, pudiendo usarse incluso por vía vaginal. En algunos casos: Sangrado irregular o manchas menstruación unos días antes o después de la fecha esperada sensibilidad en las mamas dolor de cabeza mareo Debe esperarse sangrado menstrual por un periodo máximo de tres semanas luego de haber tomado las pastillas. De no aparecer la menstruación, debe investigarse un embarazo. No ingiera más píldoras que las recomendadas. Probablemente no reducirán el riesgo de embarazo más de lo que lo haría la dosis recomendada para anticoncepción de emergencia. Lo más probable es que le provoquen molestias estomacales (uno de los efectos secundarios más comunes). Si usted presenta cualquier otro síntoma que le preocupe, contacte a su médico. Haga una cita inmediatamente si siente: Dolor intenso en una pierna (pantorrilla o muslo). Dolor abdominal intenso. Dolor en el pecho, tos o dificultad para respirar. Dolor de cabeza intenso, mareos, debilidad. Visión borrosa o pérdida de visión, o dificultad para hablar. Ictericia (si observa una coloración amarillenta en la parte blanca de los ojos, en la piel o en las membranas mucosas). 32 UNIVERSIDAD CATÓLICA DE CUENCA 4.2.2. Adquisición de la PAE Se puede conseguir cualquiera de las píldoras de emergencia en la farmacia con receta médica. Para aumentar la eficacia, de emergencia debe administrarse cuanto antes, si fuera posible durante el día siguiente a la relación sexual. La anticoncepción de emergencia es un método anticonceptivo, no abortivo. Previene que el óvulo sea liberado del ovario y en segundo lugar altera el moco del cuello uterino impidiendo a los espermatozoides ir a unirse al óvulo en caso de que ya haya salido del ovario. En ambos casos no hay fecundación. 4.2.3. Contraindicaciones de la PAE Las píldoras anticonceptivas de emergencia previenen el embarazo. No se deben administrar a mujeres con embarazo confirmado. Sin embargo, si una mujer las toma sin saber que está embarazada, los datos disponibles indican que la píldora no perjudicará ni a la mujer ni al feto. 4.2.4. Función de la píldora anticonceptiva de emergencia (PAE): Proceso del Embarazo: Para que la mujer quede embarazada, el ovario debe liberar un óvulo, es decir, debe haber ovulación. Luego, el esperma y el óvulo deben unirse y formar una sola célula, es decir, debe ocurrir la fertilización. El embarazo comienza en el momento en que el óvulo fertilizado se adhiere al útero y comienza a crecer, y sólo si esto ocurre se denomina implantación o embarazo. 33 UNIVERSIDAD CATÓLICA DE CUENCA Fig. 16 Proceso del Embarazo. Evitan la ovulación: impide que los ovarios de la mujer descarguen óvulos. No puede haber embarazo si no existe un óvulo que se una con un espermatozoide. Impedir la ovulación se considera el mecanismo de acción principal de los anticonceptivos hormonales de emergencia. Evita la fertilización: impide que los espermatozoides puedan fertilizar el óvulo, afectan el movimiento o el funcionamiento de los espermatozoides. También hace que la mucosa de la cérvix sea más densa dificultando el acceso del esperma al útero. Así es como evita que te quedes embarazada. Si la mujer está embarazada, los anticonceptivos de emergencia no interrumpirán el embarazo. 16 Fig.16 Imagen obtenida de: http://www.embarazoybebes.com.ar/embarazo/primera-semana-de-embarazo-desde-lafecundacion-a-la-implantacion-del-embrion-en-el-utero/ 34 UNIVERSIDAD CATÓLICA DE CUENCA Fig. 17 Función de la pastilla de emergencia en el organismo. 17 Fig. 17 Imagen obtenida de: http://www.elcomercio.com/sociedad/pildora-dia-despues-anticonceptivo-emergencia_ECMFIL20130404_0002.pdf UNIVERSIDAD CATÓLICA DE CUENCA 4.2.5. Modo de uso de la PAE o Determine la fecha y la hora del contacto coital sin protección, para determinar si la usuaria está dentro del tiempo requerido para la aplicación de la PAE: 72 horas o menos. 4.2.6. Ventajas de la PAE La efectividad aumenta cuanto más pronto se tomen después de una relación sexual no protegida. Es el único medicamento que puede evitar el embarazo después de haber tenido una relación sexual sin protección. No es abortiva. No tiene contraindicaciones para su uso. Eficaz 4.2.7. Desventajas de la PAE Su uso no es efectivo si hay olvido de la toma correcta. No te protege de infecciones de transmisión sexual ni del VIH/Sida. Recuerda, lo único que te protege, es el uso correcto y consistente del condón. No debe usarse en lugar de otros métodos de rutina más efectivos. 36 UNIVERSIDAD CATÓLICA DE CUENCA Fig. 18 Imagen explicativa sobre la píldora del día después 18 Fig. 18 Imagen obtenida de: http://www.eluniverso.com/2013/03/31/1/1445/puntos-vista-radicales-frente-pildora-diadespues.html 37 UNIVERSIDAD CATÓLICA DE CUENCA 4.3. Dispositivo intrauterino DIU Por lo general utilizado como un método anticonceptivo, pero a veces se usa como anticonceptivo de emergencia. La anticoncepción de emergencia no protege contra las infecciones de transmisión sexual. 4.3.1. Administración del DIU Dispositivo Intrauterino (DIU): 5 días (120 horas) para el dispositivo intrauterino (DIU) 4.3.2. Función del DIU El dispositivo intrauterino es insertado dentro del útero por un médico, el dispositivo intrauterino de cobre impide la fertilización porque provoca un cambio químico que afecta al espermatozoide y al óvulo antes de que lleguen a unirse. Fig. 19 Dispositivo Intrauterino (DIU) en caso de emergencia. 19 Fig. 19 Imagen obtenida de :http://www.euskalnet.net/l.elberdin/fotos/mirena-5.jpg 38 UNIVERSIDAD CATÓLICA DE CUENCA 4.3.3. Efectos secundarios del DIU La colocación de un DIU presenta riesgos de infección pélvica y de lesiones uterinas, aun cuando éstas son poco frecuentes. El uso prolongado de un DIU para el control de la natalidad puede causar efectos secundarios en algunas mujeres, como sangrado menstrual abundante y cólicos menstruales dolorosos. La gran mayoría son leves como las desagradables náuseas, vómitos, dolor abdominal, fatiga, dolor de cabeza. 5. Importancia de los Anticonceptivos de Emergencia Hoy día es un hecho de conocimiento generalizado que el inicio de las relaciones sexuales tiene lugar a edades cada vez más tempranas, habitualmente entre los quince y dieciséis años, Este inicio sexual temprano trae a las jóvenes adolecen la ocurrencia de coitos no protegidos y son presa fácil de conductas sexuales de riesgo; pocos conocen la existencia de los métodos anticonceptivos, en el mejor de los casos, no tienen claro cómo utilizarlos adecuadamente. Los anticonceptivos de emergencia están considerados como los únicos métodos que se pueden utilizar después de una relación sexual no protegida, y por eso tiene el potencial para prevenir embarazos no deseados y con ello abortos provocados en situaciones de ilegalidad, que pone en riesgo la vida y salud de las mujeres adolescentes. Los anticonceptivos de emergencia deben estar disponibles ampliamente como respaldo para las mujeres que tienen relaciones sexuales no protegidas o sometidas a una violación. Los anticonceptivos de emergencia están aceptados como un método legítimo para regular la fertilidad, la falta de acceso puede derivar en embarazos no deseados produciendo dificultad sobre la mujer, el niño y la familia. Cada niño tiene derecho a ser deseado. 39 UNIVERSIDAD CATÓLICA DE CUENCA Los anticonceptivos de emergencia Contribuyen para evitar un aborto inducido en condiciones de riesgo o las consecuencias que tiene para un niño, la mujer y la familia. 6. Enfermedades de Transmisión Sexual 6.1. Definición: son enfermedades infecciosas que se contagian por contacto sexual con una persona infectada. 6.2. Clasificación de las enfermedades de transmisión sexual 6.2.1. Bacterias Gonorreao blenorragia: enfermedad infecciosa transmitida por contacto sexual directo que afecta sobre todo a las membranas mucosas del tracto urogenital. Es causada por una bacteria, el gonococo neisseria gonorrhoeae. Signos y síntomas: Dolor y ardor al orinar (polaquiurea) Secreción amarillenta o verdosa al principio es escasa, se convierte en espesa y abundante Inflamación del testículo y esterilidad Estrechez uretral Complicaciones de la gonorrea: puede producir graves daños. Cerebro Corazón Hígado riñones Huesos Sífilis: es una enfermedad de transmisión sexual, causada por la espiroqueta treponema pállidium. 40 UNIVERSIDAD CATÓLICA DE CUENCA Transmisión: Relaciones sexuales Beso Embarazo y Transfusiones sanguíneas Sífilis primaria: después de 1-3 semas del contagio aparece un chancro duro que es una lesión pequeña, pápula roja o café no son dolorosas, que poco a poco se endurece y erosiona. Hasta formar una ulcera muy contagiosa. la úlcera desaparece de una a cinco semanas, pero no desaparece la sífilis, En las mujeres afecta en la región periána y útero. Sífilis secundaria: los síntomas aparecen 6 meses después de la aparición de a ulcera, presentando sarpullido en el cuerpo, fiebre, adenitis axilares, inguinales y cefaleas. Sífilis terciaria: en el embarazo se realiza la infección a través de la placenta al feto, produciéndose abortos, ceguera, sordera, mal formaciones en la nariz y huesos. Aparece entre los 3 y 10 años después del contagio afecta piel, huesos y viseras. 6.2.2. Parásitos Tricomoniasis: infección del aparato urogenital por Trichomonas vaginalis Fig. 20 Parásito de Tricomona 20 En la vagina se origina una sensación de quemazón, prurito y exudado irritativo. En el hombre puede afectar a la próstata, y en ambos sexos irritar la uretra y la vejiga. Fig. 20 Imagen obtenida de: http://www.gefor.4t.com/concurso/parasitologia/trichomonas05.jpg 41 UNIVERSIDAD CATÓLICA DE CUENCA A diferencia de las demás enfermedades sexuales en la cual suele ser asintomática, en ésta los síntomas aparecen exclusivamente en la mujer. Pediculosis (ladilla): es una infección por el parasito de la ladilla o piojo púbico (pediculos pubis o pthirus pubis). Localizado en el vello del pubis, su tamaño es de 2mm. Los piojos resultan, por lo general, difíciles de detectar a simple vista. Se contagia sexualente, se desarrolla en la pelvis púbica, tanto del hombre como de la mujer. Produce un intenso picor y, debido a esto aparecen lesiones por rascado que posteriormente pueden dar lugar a infecciones bacterianas secundarias. 6.2.3. Virus Herpes genital: provocada por el virus varicela zoster herpes virus simple tipo2. En El herpes genital se presenta con aparición de ampollas dolorosas que afectan al pene. Se presenta 2 y 30 días después del contacto sexual con una persona infectada. Afecta a los órganos externos de la mujer, se acompaña de cefaleas y fiebres. Se inicia con prurito local moderado seguido de erupción progresiva de vesículas. Estas se rompen, forman costras y por último se secan. Todo este proceso puede durar de 1-3 semanas, muchas veces aparecen nuevas erupciones de vesículas cuando se está secando la erupción anterior. VIH/SIDA VIH: virus de la inmunodeficiencia humana, ataca a los glóbulos blancos, provocando la disminución del poder que estos tienen, para defendernos de los organismos que provocan otras enfermedades. Permanece varios años en el cuerpo, antes de que se produzca síntomas, mientras tanto se puede estar transmitiendo el virus a otras personas sin saberlo. SIDA: S: síndrome conjunto de síntomas y signos 42 UNIVERSIDAD CATÓLICA DE CUENCA I: Inmuno sistema inmunitario D: deficiencia debilitamiento y destrucción A: Adquirida no es una enfermedad hereditaria. Es una enfermedad de transmisión sexual, muy contagiosa, causado por el virus llamado VIH (virus de la inmunodeficiencia humana) El virus del SIDA se encuentra principalmente en: La sangre El semen Secreciones vaginales Leche materna Formas de transmisión: Por vía sexual Por vía sanguínea: personas que reciben transfusiones sanguíneas Desde la madre al feto Desarrollo de la enfermedad Cuando hay un aumento de linfocitos en la sangre a los 3-6 meses de sospecha de contagio: Fase de infección aguda: después de 3 semanas de la infección por VIH, la mayoría de los pacientes presentan síntomas: gripe, dolor muscular, dolor de garganta, diarrea. Fase asintomática: se la conoce como fase latente clínica: no se presenta síntomas, puede durar de 3 a 10 años. Fase sintomática precoz: se desarrollan los síntomas clínicos de la enfermedad y es frecuente la presencia de infecciones oportunas leves. Fase SIDA: es la etapa avanzada de la infección se presenta de 6-10 años. Aparecen las infecciones oportunistas. 43 UNIVERSIDAD CATÓLICA DE CUENCA Cuadro clínico del SIDA Pérdida de peso rápido Diarrea crónica por más de un mes Fiebre prolongada por más de un mes Dolor de cabeza Tos resistente Infecciones comunes (neumonía, faringitis, otitis, tuberculosis) Manchas blancas en la boca Machas en la piel Molestias generales Prevención: Para las personas sexualmente activas, el condón es la mejor protección contra las infecciones de transmisión sexual, el VIH y embarazos no deseados. Los condones ofrecen una buena protección y tienen pocas probabilidades de romperse si sabes usarlo debidamente. 6.2.4. Hongos Candidiasis: infección por levaduras de hongos del genero cándida albicans. Afecta zonas superficiales y profundas de piel, mucosas y estructuras profundas de órganos internos. Produce inflamación prurito, puede afectar a la zona inguinal 6.3. Forma de transmisión: relaciones sexuales: la zona normal de contacto suele ser los genitales el sexo anal y oral también produce casos de infección transfusiones sanguíneas agujas infectadas Algunas infecciones como el cancroide y la ladilla pueden extenderse de una parte de la piel a otra por la misma persona infectada a través de sus manos 44 UNIVERSIDAD CATÓLICA DE CUENCA La gonorrea, sífilis, sida, pueden pasar de la mujer embarazada a su hijos, ya sea en el embarazo o en parto. El SIDA y la hepatitis B se transmite por contacto sexual. Evolución: La mayoría de estas enfermedades tienen síntomas pasajeros que desaparecen sin ningún tratamiento, pero sus gérmenes siguen en el cuerpo haciendo daño a distintos órganos. 7. Medidas de prevención de las enfermedades de Transmisión Sexual. Abstinencia sexual, o Utilizar condón Reducir al mínimo el número de compañeros sexuales Mantener relaciones sexuales mutuas y con fidelidad Buscar tratamiento médico para enfermedades de transmisión sexual mediante atención médica adecuada Si ya tiene enfermedades de transmisión sexual abstenerse de tener relaciones sexuales hasta que el medico disponga y avisar a la pareja El ABC de la prevención de la transmisión de las enfermedades de transmisión sexual. A abstinencia: no tener relaciones sexuales B bien seguro: ser fiel y practicar la monogamia C condón: es mejor protegerse, y tener sexo seguro. 45 UNIVERSIDAD CATÓLICA DE CUENCA CAPITULO III EMBARAZO EN LA ADOLESCENCIA 1. Fecundación y Embarazo: La fecundación es la unión del espermatozoide con el óvulo. Durante el acto sexual, cuando el semen queda en la entrada o dentro de la vagina, los espermatozoides ascienden hasta las trompas de Falopio, donde, de haber ocurrido la ovulación puede fecundar al óvulo. A partir de ese momento, el óvulo fecundado avanzará por las trompas de Falopio hasta llegar al útero, donde, si se implanta en la superficie del mismo, se iniciará un embarazo. De no producirse la fecundación y/o la implantación, el recubrimiento uterino se descamará y saldrá a través de la vagina en forma de un sangrado, que es la menstruación. Fig. 21 Fecundación y Embarazo 2. Embarazo en la adolescencia: El embarazo en la adolescencia, es aquel que ocurre en mujeres menores de los 20 años, edad en la que se considera que termina esta etapa de la vida, La OMS establece la adolescencia entre los 10 y los 19 años. Es decir que los adolescentes son capaces de procrear mucho antes de alcanzar la madurez emocional. 21 Fig. 21 Imagen obtenida de: http://www.crecerfeliz.es/Buscando-un-bebe/Concepcion/fecundacion 46 UNIVERSIDAD CATÓLICA DE CUENCA La mayoría de los embarazos en adolescentes son considerados como embarazos no deseados, provocados por la práctica de relaciones sexuales sin métodos anticonceptivos. El embarazo irrumpe en la vida de las adolescentes en momentos en que todavía no alcanzan la madurez física y mental, a veces en circunstancias como carencias nutricionales u otras enfermedades y en un medio familiar generalmente poco receptivo para aceptarlo y protegerlo. Fig. 22 Embarazo en adolescentes. 22 2. Causas del Embarazo en la Adolescencia El embarazo adolescente tiene orígenes multicausales fundamentales están: Inicio precoz de la relación sexual no utilización de los métodos anticonceptivos falta de comunicación con sus padres Fig.22 Imagen obtenida de: http://elembarzaenlaadolecenciax.blogspot.com 47 entre las causas UNIVERSIDAD CATÓLICA DE CUENCA problemas familiares irresponsabilidad violación inseguridad, la baja autoestima, problemas familiares, Es fácil concluir que la no utilización de método anticonceptivo alguno supone el factor causal más importante para el embarazo adolescente. Para muchos, el verdadero problema del embarazo adolescente es la no utilización de medidas anticonceptivas por falta de educación sexual, por desconocimiento de los métodos disponibles, por ignorancia en cuanto al peligro del embarazo y por la difícil accesibilidad a los métodos anticonceptivos. 4. Consecuencias de la adolescente embarazada Un embarazo a temprana edad puede tener diferentes consecuencias, como en la parte: Física: causa anemia, partos complicados o expulsión del feto antes de completar su crecimiento, recién nacidos pequeños y de bajo peso y en los casos extremos pérdida de la vida. Psicológicas: frustración y depresión, producida por la limitación de no poder seguir una vida normal, acorde con la edad, sentimiento de culpa y baja autoestima, asumir responsabilidades que aún le quedan muy grandes. Social: rechazo de las personas, problemas familiares, dificultad para conseguir empleo, abandono escolar y matrimonio precoz. Debido a que los órganos reproductivos de las adolescentes no han alcanzado aún su pleno desarrollo y madurez, el embarazo en esta etapa implica altos riesgos tanto para la madre como para el bebé durante el mismo proceso de gestación y al nacimiento, ya que es grande la posibilidad de un aborto espontáneo y de un parto prematuro con riesgo para la vida de ambos. También es frecuente que el trabajo de parto se complique y sea demasiado largo, lo que entraña sufrimiento para la 48 UNIVERSIDAD CATÓLICA DE CUENCA criatura en proceso de nacer. Un embarazo no deseado, asoma la posibilidad de realizarse un aborto inducido. 5. Síntomas del Embarazo en la adolescente No es tan notorio el embarazo en adolescentes hasta que se observa sus cambios físicos. Ausencia de la menstruación Agotamiento Aumento del tamaño de los senos y del peso corporal Distención abdominal Náuseas y vómitos Aumento del apetito 6. Prevención del Embarazo en las adolescentes El embarazo en adolescentes se puede prevenir de la siguiente manera: los padres y madres deben orientar y formar a los jóvenes en edades tempranas sobre educación sexual, abortos y enfermedades de transmisión sexual. La familia debe ayudar a los jóvenes en el crecimiento de su autoestima y prepararlos para la toma de decisiones responsable a cerca de su sexualidad. La sociedad y la familia deben contribuir al desarrollo social y emocional de los adolescentes. Todos debemos fomentar la comunicación y brindar información necesaria. El embarazo de las jóvenes, deseado o no deseado, tiene implicaciones de salud, psicológicas, sociales y económicas que las afectan, al igual que a su pareja y a la niña o niño por nacer, con costos personales, familiares y sociales muy altos. De ahí la importancia de brindarles, tanto a las mujeres como a los varones jóvenes, amplia información de lo que implica ser madre y padre. 49 UNIVERSIDAD CATÓLICA DE CUENCA El embarazo adolescente es muy probable cuando se les niega la anticoncepción a los jóvenes y donde no se les ofrece información sobre la sexualidad y sus consecuencias. Para prevenir Los profesionales de salud deben brindar información necesaria a los adolescentes, dialogar y dar a conocer sobre los métodos anticonceptivos y la anticoncepción. 7. Recomendaciones a las adolescentes embarazadas Para mejorar sus probabilidades de tener un bebé sano se recomienda a las adolescentes que ya están embarazadas: Recurrir a un profesional de la salud o una clínica para recibir atención prenatal a comienzos de la gestación y de forma regular durante todo el embarazo. Llevar una dieta nutritiva y equilibrada. Evitar el cigarrillo (y el humo proveniente de otros fumadores). Fumar aumenta el riesgo de bajo peso al nacer, nacimiento prematuro, nacimiento sin vida y complicaciones durante el embarazo. Evitar beber alcohol y consumir todo tipo de drogas ilícitas. El consumo de alcohol y drogas limita el crecimiento del feto y puede causar defectos congénitos. Evitar todo tipo de medicamentos de venta libre o bajo receta (incluyendo los medicamentos a base de hierbas), a menos que sean indicados por un profesional de la salud que está al tanto del embarazo. En cualquier caso, una vez que ya existe el embarazo, lo mejor es que la adolescente pueda contar con su familia y que se busque la mejor manera de que, a pesar de asumir su responsabilidad adquirida, en caso de que opte por tenerlo y ser madre, pueda continuar su desarrollo personal y educativo lo más normalmente posible. Esto irá en beneficio no sólo de la futura madre, sino también del hijo que está por llegar. A la mujer cuando se le permite recapacitar con tranquilidad, generalmente toma la decisión de tener al hijo y se responsabiliza tanto de su maternidad como del futuro del niño. En cambio, si no se le da la oportunidad de pensar con tranquilidad puede 50 UNIVERSIDAD CATÓLICA DE CUENCA ser que proceda a un aborto. La mujer que desea profundamente un aborto, hará todo lo posible para inducirse un aborto, incluso poniendo en riesgo su vida. 8. Importancia de los métodos anticonceptivos en la adolescencia Ante este panorama, es muy importante la promoción e información sobre el uso de los diferentes métodos anticonceptivos con los que se puede apoyar el ejercicio de la sexualidad desde la adolescencia o antes, para que el desarrollo de cada individuo se lleve a cabo de manera plena a la par que su sexualidad, sin tabúes y con el conocimiento de riesgos y consecuencias. Los métodos anticonceptivos nos ayudan a prevenir embarazos y algunas enfermedades de transmisión sexual. Es importante conocer el uso correcto de estos métodos anticonceptivos pues en algún mal uso se puede transmitir alguna enfermedad y puede tener un embarazo no deseado. El problema es que muchos de los adolescentes no conocen este método pues en las escuelas o en las casas no se habla sobre el tema por el “que dirán” y esta es una de las grande problemáticas de las enfermedades de transmisión sexual o los embarazos no deseados. Las consecuencias de estos problemas pueden ser tanto físicos como psicológicos, pues la sociedad no lo ve de una manera buena. Las consecuencias de ambos problemas: Deterioran de alguna forma tu físico Provocan una taza de mayor mortalidad Dañan tu autoestima El problema es que normalmente la sociedad te juzga por lo que cometiste. Por eso es importante saber cómo utilizar los distintos anticonceptivos para llevar una vida sexual sana y responsable. 51 métodos UNIVERSIDAD CATÓLICA DE CUENCA CAPITULO IV INTERRRUPCIÓN DEL EMBARAZO EN ADOLESCENTES CON MISOPROSTOL 1. Aborto o interrupción voluntaria Definición: Es la terminación de un embarazo, se define como la retención de una gestación no evolutiva en el útero, por ello se designa también con el nombre de aborto retenido o huevo muerto. El aborto es legal en los siguientes casos: Cuando la vida o la salud de las mujeres corren peligro Cuando el embarazo es producto de una violación Fig. 23 Interrupción del embarazo en adolescentes con misoprostol. 2. Misoprostol Es un medicamento que puedes usar para interrumpir un embarazo en su etapa temprana de manera eficaz. 52 UNIVERSIDAD CATÓLICA DE CUENCA 23 El Misoprostol está indicado sólo para tratamiento de úlceras gástricas y duodenales. Si se utiliza el Misoprostol como abortivo, puede producir contracciones uterinas y sangrado. Es grave en mujeres con antecedentes de cesárea, Se puede romper el útero. Sólo puede usar esta alternativa aquellas mujeres que tengan 9 semanas de gestación o menos, no más (que se calculan contando desde el primer día de tu última menstruación hasta la fecha actual), de lo contrario es peligroso para la salud, dado que el feto ha pasado a un segundo trimestre donde la única opción es una interrupción del embarazo mediante una extracción. 2.1. Indicaciones para la interrupción del embarazo: Presencia de embarazo intrauterino Edad gestacional de hasta nueve semanas completas (63 días) La mujer desea interrumpir su embarazo voluntariamente La mujer tiene acceso a servicios de emergencia La mujer sabe que puede ser necesario completar la interrupción quirúrgicamente La mujer no presenta ninguna hipersensibilidad a las prostaglandinas Mujeres que si pueden usar Cualquier mujer en edad fértil, desde adolescentes hasta mujeres cerca de la menopausia que están seguras de estar embarazadas y que quieren interrumpir su embarazo puede usar este medicamento. Mujeres que no pueden usar Mujeres que tienen T de cobre o cualquier dispositivo intrauterino DIU. En este caso, debe retirarse primero el dispositivo por un profesional antes de usar el misoprostol. Fig. 23 Imagen obtenida de: http://galeon.hispavista.com/elizabethortinez/img/Embarazo. 53 UNIVERSIDAD CATÓLICA DE CUENCA Mujeres con confirmación o sospecha de embarazo ectópico, ya que no será efectivo. Mujeres que tienen alergia al producto. Que se nota con sarpullido, o hinchazón en la cara. Mujeres con cesáreas de antigüedad menores a 6 meses. 2.2. Forma farmacéutica y formulación del misoprostol Cada tableta contiene: Misoprostol ........................ 200 g Tabletas con 200 mg de misoprostol sin recubrimiento, de color blanco y con forma hexagonal. Fig. 24 Tabletas de Misoprostol 2.3. Función del misoprostol El misoprostol tiene 2 acciones: Causa contracciones del útero y al mismo tiempo induce una dilatación del cuello del útero. Ambos mecanismos produce una expulsión de todo el contenido uterino. 54 UNIVERSIDAD CATÓLICA DE CUENCA 2.4. Dosis y vía de administración del misoprostol La Organización Mundial de la Salud (OMS) recomienda lo siguiente: hasta las 9 semanas (63 días) de embarazo: 24 Edad gestacional Dosis Misoprostol Ruta Intervalo Hasta 9 semanas 4 tabletas cada una Sublingual 3 dosis de 200 mg. Cada 3-4 horas Total 800 mg Hasta 12 semanas 4 tabletas cada una Vaginal 3 dosis de 200 mg. Cada 6- 24 horas Total 800 mg Uso Sublingual: En estos casos se necesitan una dosis de 4 pastillas de misoprostol cada una de 200 mg, por un total de 800 mg. Debe dejarse las pastillas debajo la lengua durante 30 minutos y luego tragarlas. Hay que repetir la dosis de 4 pastillas cada 3 horas por un Total de 3 dosis (12 tabletas). La absorción es muy rápida logrando un incremento del tono uterino a los 10 minutos de la administración. Uso Vaginal: En estos casos se necesitan 4 pastillas de misoprostol cada una de 200 mg, por un total de 800 mg. Debe recostarse y colocar la pastilla entre tus dedos índice y anular e introducirlos en la vagina empujando hacia dentro como si te estuvieras poniendo un tampón. (En la zona donde comienza el útero). Fig. 24 Imagen obtenida de: http://www.cytotec.ec/sites/all/themes/propuesta/mockup/slide-1. 55 UNIVERSIDAD CATÓLICA DE CUENCA Sigue el mismo procedimiento para cada pastillita, lo más profundo que sea posible. Hay que repetir la dosis de 4 pastillas cada 3 horas o cada 12 horas, por un total de 3 dosis (12 tabletas) 2.5. Instrucciones para realizar un tratamiento efectivo. En ciertos casos debe realizarse con un médico, El tratamiento no funcionará si las pastillas se colocan en la entrada de la vagina, se tiene que asegurar que entren lo más profundo posible, y funcionan aún mejor si son humedecidas un poco antes de introducirlas. Debes esperar sangrado y cólicos. El sangrado por lo general comienza dentro de las cuatro a seis horas luego de la primera dosis de Misoprostol, aunque puede ser un par de horas más tarde. El sangrado es a menudo el primer signo de que el aborto ha comenzado. Si el aborto continúa, el sangrado y los cólicos se harán más intensos. Es recomendado el uso de cualquier analgésico como Paracetamol para disminuir el dolor. El sangrado suele ser más abundante que el de una menstruación normal, y puede haber coágulos. Cuanto más avanzado sea el embarazo, más fuertes serán los cólicos y el sangrado. Si el aborto se completa, el sangrado y los calambres disminuirán paulatinamente. El momento en que el aborto se produce puede ser notado por un pico de pérdida de sangre más intenso y más dolor y cólicos. Dependiendo de la duración del embarazo, un pequeño saco con tejido alrededor podrá o no ser visto. Si la mujer tiene cuatro o cinco semanas de embarazo no habrá saco visible ya que se confunde fácilmente con los coágulos. A las nueve semanas, es probable que se encuentre un saco de color blanquizco. 56 UNIVERSIDAD CATÓLICA DE CUENCA Las pastillas deben de aplicarse preferiblemente en la noche antes de acostarse. El propósito de aplicar la dosis por la noche es para que las pastillas no se salgan de su ubicación dentro de la vagina y se deshagan en el lugar que tienen que hacerlo. Es importante que tomes en cuenta la hora en que usaste la primera dosis de acuerdo a ello y como lo prefieras, la segunda dosis debes colocarla después de 3 o de 12 horas y finalmente la tercera dosis se colocará después de 3 o 12 horas de la segunda dosis. El misoprostol se usa originalmente para la gastritis y la úlcera gástrica. Sin embargo, desde hace varias décadas se conocen varios usos ginecológicos del Misoprostol. Se usa para terminar abortos espontáneos incompletos, para dilatar el cuello del útero antes de hacer una succión o legrado y de colocar un dispositivo intrauterino, para inducir al parto, para detener hemorragias post-parto y provocar la expulsión de la placenta después del parto. Actúa sobre el útero causando contracciones y, con esto, la expulsión de los contenidos del útero. 2.6. Efectos secundarios del Misoprostol En ocasiones puede presentarse: Dolor: generalmente se presenta el primer día y puede iniciarse a los 30 minutos de administrar el misoprostol, el dolor puede ser mucho más severo que el que se experimenta durante una menstruación pero luego desaparece. Náuseas y vómito: los cuales desaparecen dentro de las 2-6 horas después de haberse administrado el misoprostol. Escalofríos y fiebre: el escalofrío es un efecto secundario frecuente, pero transitorio. La fiebre es menos común y no necesariamente indica que exista una infección. Si la fiebre o el escalofrío persisten durante más de 24 horas de administrado el misoprostol, la mujer puede estar presentando una infección y por lo mismo debe solicitar atención médica. 57 UNIVERSIDAD CATÓLICA DE CUENCA Diarrea: después de la administración del misoprostol también se puede presentar diarrea, pero habitualmente desaparece el mismo día. Los mismos que pueden ir en aumento y desaparecen a las pocas horas de terminar el efecto del medicamento. No siempre presentan estos síntomas en todas las personas. Si se presenta cólico es recomendable tomar un ibuprofeno de 800 mg o 2 de 400 mg. Una hora antes de la primera dosis de misoprostol y se puede repetir la dosis cada 6 horas si hay nauseas se puede tomar un antiemético. Este método es similar a una menstruación con un sangrado un poco más abundante. 3. Recomendaciones para las adolescentes Debes recordar que la fertilidad regresa inmediatamente de haber concluido el tratamiento, por ello, si deseas evitar otro embarazo es importante iniciar el uso de un método anticonceptivo de tu elección tan pronto posible, es muy importante tener una buena higiene genital. El reinicio de las relaciones sexuales puede darse en el momento en que la mujer se sienta a gusto con ello. No hay ninguna restricción en el uso de algún método, y su inicio puede darse en cualquier momento, sin embargo, si no empiezas con un método anticonceptivo inmediatamente después del aborto, se recomienda el uso de un método de respaldo como el preservativo o condón por unos siete (7) días. 4. Consecuencias de un aborto en las adolescentes La principal consecuencia de un aborto, y al margen de que podamos pensar que estamos acabando con una vida inocente, estará en el malestar físico y las 58 UNIVERSIDAD CATÓLICA DE CUENCA molestias que vamos a notar tras practicarse la interrupción del embarazo. Por otro lado, está la Consecuencia psíquica ya que muchas mujeres no pueden olvidar la acción de abortar, ya sea deseada o por otro lado necesaria (en casos de complicaciones durante el embarazo). En el código penal ecuatoriano establecido da a conocer en el Art.433. el que por alimentos, bebidas, medicamentos o cualquier otro medio hubiere hecho abortar a una mujer será reprimido con prisión de 2-5 años. Es decir el delito lo comete quien recomienda o quien vende sin receta médica. 4.1. Efectos psicológicos en las adolescentes luego del aborto Culpabilidad: el hecho de abortar cuando se es adolescente puede acarrear consecuencias más graves en un sentido emocional y afectivo. Las madres que abortan siendo adolescentes no han alcanzado realmente una madurez que les permita el poder asumir correctamente el hecho de perder a un bebé, sea o no deseado. muchos casos acaban en problemas de autoestima, de remordimientos, desesperación, ira, pesadillas, agotamiento, dificultad de concentración, y depresión. En los casos más graves o severos, puede que incluso se acaben consumiendo drogas. Es conveniente que cualquier joven embarazada, aborte o no, tenga el apoyo de sus padres y sobretodo la opción de una atención psicológica en el caso de sentirse desbordada por la situación. De hecho en muchos de los casos que se dan de los embarazos adolescentes, la joven madre decide abortar porque no se ve capaz de sacar adelante a un bebé si recibe críticas del entorno que le rodea. Muchas adolescentes que se quedan embarazadas acaban dejando los estudios, no sólo por su estado, sino porque además sus compañeros no acaban de aceptar el que haya quedado embarazada. 59 UNIVERSIDAD CATÓLICA DE CUENCA Trastornos emocionales llantos, suspiros pérdida de peso agotamiento nerviosismo Consecuencias físicas del aborto esterilidad abortos espontáneos trastornos menstruales infección 5. Sentimientos después del aborto inducido por medicamentos Es posible que experimentes una gran variedad de sentimientos después de un aborto. Al final, la mayoría de las mujeres sienten alivio. Algunas sienten enojo, remordimiento, culpa o tristeza durante un tiempo. Los cambios repentinos en las hormonas pueden intensificar estos sentimientos. Los problemas emocionales graves y duraderos después de un aborto son tan poco comunes como después de un parto. Es más probable que tenga problemas emocionales después de un aborto en ciertas circunstancias. Algunas de estas razones son: Si tienes antecedentes de problemas emocionales desde antes del aborto. Si las personas importantes de tu vida no te apoyan en tu decisión de hacerte un aborto. Si tienes que interrumpir un embarazo deseado porque tu salud o la salud del feto están en peligro. 60 UNIVERSIDAD CATÓLICA DE CUENCA Fig. 25 Sentimientos después del aborto inducido por medicamento 25 5.1. Efecto duradero en las adolescentes El aborto en adolescentes es una decisión que impactará su vida dramáticamente, tanto si decide abortar o si decide dar a luz. Gente que usted conoce escogerá apoyar o condenar su decisión, pero esta es su decisión, y usted tendrá que vivir con la elección que haga por el resto de su vida. Una vez que el aborto ha sido efectuado no se puede deshacer. El bebé está muerto. Así que tome su tiempo para pensar y saber lo que hará a su cuerpo y a la vida que está dentro de usted. Si decide quedarse con el bebé y traerlo al mundo, tendrá que soportar ciertas críticas, inconvenientes y el más grande gozo que Dios nos ha dado aquí en la tierra. Poco después de la concepción, el milagro del ADN comienza el proceso, formando un humano único casi de inmediato. A las 8 semanas, a lo mejor todavía no sabe que está embarazada, pero el corazón del bebé está latiendo continuamente y todos los órganos están presentes. A las 8 semanas y media, el milagro de la individualidad es ya visible en la formación de las huellas dactilares del bebé. Fig. 25 Imagen obtenida de: http://oraynotengasmiedo.blogspot.com/2012/04/secuelas-psiquicas-del-aborto.html 61 UNIVERSIDAD CATÓLICA DE CUENCA El aborto en adolescentes tiene muchos riesgos. Estudios han comprobado que el aborto puede conducir a un incremento en la posibilidad de contraer cáncer del seno, Enfermedad Inflamatoria Pélvica y depresión. El aborto en la adolescencia le afectará mucho después en el futuro. Inicialmente, sentirá calambres a medida que el exceso de sangre es drenado de su cuerpo, pero no tan fuerte a los dolores sentidos durante las contracciones y el parto. Este efecto físico puede hacerle sentir un vacío emocional que nunca sintió antes. Este vacío es el comienzo de la depresión que, estudios dicen, puede durar toda la vida. 62 UNIVERSIDAD CATÓLICA DE CUENCA CONCLUSIONES Esta guía tiene como objetivo ofrecer información dedicada a los adolescentes sobre los métodos anticonceptivos, anticoncepción y embarazo en adolescentes, con el fin de favorecer unas conductas sexuales responsables y evitar así embarazos no deseados, conocer esta información nos ayuda a dar un paso fundamental para optar por la opción más adecuada. No existe ningún anticonceptivo perfecto, la elección del método es una decisión que la pareja o la persona ha tomado libremente y teniendo en cuenta una serie de factores como, por ejemplo, el tipo de relaciones que mantienen, la frecuencia, la edad, el estado de salud, la recomendación del médico. Para hacer una elección acertada es necesario conocer los diferentes métodos, así como sus ventajas e inconvenientes, la forma de adquirirlos, y otros aspectos que se abordan en esta guía. La deficiente educación sexual que reciben los jóvenes influye en el mal uso de los anticonceptivos, lo que trae, así, varias consecuencias sociales negativas como embarazos no deseados, abortos y enfermedades. Para mejorar la calidad de vida de los adolescentes, es muy importante que todos los profesionales de salud demos orientación y educación en todos sus entornos, como también dar accesibilidad a este tipo de información para que estos aprendan a cuidarse y valorarse. 63 UNIVERSIDAD CATÓLICA DE CUENCA BIBLIOGRAFÍA Obtenida de libros: Autor: Ochoa, Anabel; Titulo: los anticonceptivos explicados a los jóvenes; Año de Publicación: 2005; Editorial: Aguilar. Título: planificación familiar en el Ecuador; Editor: Aprofe; publicación: 1996; páginas: 132; Edición: primera. Autor: González, Navarro Gabriel; Título: Guía práctica para una anticoncepción sana; Publicado: 24-06-2008; Editorial: Síntesis, SA.; Edición: gráfica de Matilde Suárez Castañón y Águeda González Rodríguez; pág. 224 Autor: Hubbard, Charles; Título: cómo orientar en planificación familiar; Editorial: PÁX-MEXICO. Autor: Gispert, Carlos; Dirección de edición: José. A. Vidal; Título: enciclopedia de la sexualidad/océano grupo; editorial: Barcelona 200.T.IV. Revista: vistazo por: marco Orellana ramón fecha: 11-04-2013 Obtenida de la web: http://www.scielo.cl/scielo.php?pid=S0717-75262012000500008&script=sci_arttext http://www.portaljovenclm.com/documentos/saludJoven/SaludJoven_Guia_Anticonc eptivos.pdf http://cytotec-misoprostol-ecuador.blogspot.com/ http://www.minsa.gob.pe/portada/Especiales/2012/planfam/metodos.asp http://www.eluniverso.com/2013/03/31/1/1445/puntos-vista-radicales-frente-pildoradia-despues.html http://www.lalfasjove.com/data/documentos/metodos_anticonceptivos.pdf 64