Cuidados Paliativos y Manejo Ambulatorio del Dolor
Anuncio

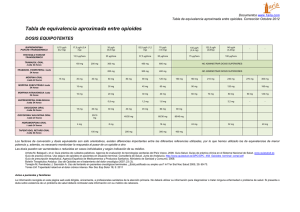
Cuidados Paliativos y Manejo Ambulatorio del Dolor Dra. Alejandra Palma Behnke Programa de Medicina Paliativa y Cuidados Continuos UC DEFINICIÓN DE CUIDADOS PALIATIVOS « Cuidado activo e integral, orientado a dar atención a pacientes cuya enfermedad no responde a terapias curativas. Su fundamento es el alivio del dolor y otros síntomas acompañantes y la consideración de problemas psicológicos, sociales y espirituales. El objetivo es alcanzar la máxima calidad de vida posible para el paciente y su familia » Cuidados Paliativos: Principios Generales Afirman la vida y consideran la muerte como un proceso normal, sin intentar acelerarla Procuran alivio del dolor y otros síntomas Integran aspectos psíquicos, sociales y espirituales en el cuidado del paciente Promueven la optimización de la calidad de vida Brindan apoyo a la familia durante el proceso de enfermedad y después del deceso Son complementarios a otras terapias OMS Cuidados Paliativos = Cuidados Continuos Prolongación de la vida Cuidados Paliativos Diagnóstico Muerte PROGRESIÓN DE LA ENFERMEDAD NECESIDAD DE CONTINUIDAD ASISTENCIAL Los pacientes oncológicos y no oncológicos en fases avanzadas, pueden presentar un gran sufrimiento físico, psicológico, espiritual y/o social Frecuencia de síntomas en pacientes oncológicos y no oncológicos en fases avanzadas. Servicio Medicina Interna HC-PUC, Nº = 124 Rates of severe symptoms in patients 3 days before death, as reported by family members Síntomas de pacientes incurables • MÚLTIPLES • SIMULTÁNEOS (5-13) • CAUSAS: ENFERMEDAD DE BASE - QMT/RDT INTERCURRENCIAS Problemas sociales de pacientes incurables • AISLAMIENTO • PÉRDIDA LABORAL • NECESIDAD DE CUIDADORES, SOBRECARGA DE FAMILIARES • PROBLEMAS FINANCIEROS Problemas psicológicos- espiritualesexistenciales de pacientes oncológicos incurables • ANSIEDAD, DEPRESIÓN, FALTA DE ADAPTACIÓN EMOCIONAL • PREOCUPACIÓN POR SER UNA CARGA • SENTIMIENTOS DE CULPA • PÉRDIDA DE SENTIDO, DESESPERANZA DIMENSIONES DEL SUFRIMIENTO Física Espiritual Cultural PERSONA ENFERMA Social Psicológica Evaluación Integral: Equipo Multidisciplinario Psicólogo Nutricionista PERSONA ENFERMA Médico Kinesiólogo Enfermera Trabajadora Social Sacerdote Un ejemplo práctico… DOLOR SOMÁTICO SEVERO 9/10 EN PACIENTE PORTADOR DE UN HIPERNEFROMA METASTÁSICO Fases de la experiencia sintomática 1. PRODUCCIÓN 2. PERCEPCIÓN ACTIVACIÓN DE LA CORTEZA SOMATO-SENSORIAL EXPRESIÓN EL PACIENTE COMUNICA EL SÍNTOMA 3. ESTÍMULO ACTIVACIÓN DE RECEPTORES Fases de la experiencia sintomática 1. PRODUCCIÓN VÍAS INHIBITORIAS ENDORFINAS - 2. PERCEPCIÓN -/+ 3. EXPRESIÓN FACTORES PSICO SOCIALES ESTADO MENTAL Delirio, Ansiedad, Depresión… PRESENCIA DE OTROS SÍNTOMAS Dolor: Intensidad 9/10 Componentes Paciente #1 Nocicepción Somatización Adicción 90% 10% 0% 10% 60% 30% 100% 100% TOTAL MORFINA ? Paciente #2 APOYO PSICOLÓGICO? DOLOR ONCOLÓGICO Definición de Dolor « Experiencia sensorial y emocional desagradable, asociada a un daño tisular real o potencial, o descrita en términos que evoquen dicho daño » International Association for the Study of Pain Prevalencia de Dolor en pacientes oncológicos 30% al momento del diagnóstico 80 - 90 % en fases avanzadas 25% pacientes mueren con dolor Dolor: Fisiopatología Percepción ADAPTACIÓN AL MEDIO DOLOR ONCOLÓGICO Modulación Transmisión Transducción Clasificación Fisiopatológica del Dolor Dolor Nociceptivo Dolor Neuropático Fisiopatología Dolor Nociceptivo: SOMÁTICO VISCERAL DOLOR VISCERAL : DOLOR SOMÁTICO : Difícil de localizar, irradiado o referido Localizado , profundo Síntomas neurovegetativos asociados Compromiso óseo y de partes blandas Fisiopatología DOLOR NEUROPÁTICO Ramalazo-quemadura-electricidad Difícil de localizar (utilidad examen neurológico) Difícil de tratar Según la intensidad y el tipo de dolor identificado, podemos definir la causa y elaborar un plan terapéutico EVALUACION DEL DOLOR Cuantificar Intensidad !!! EVA 0 1 2 3 4 5 6 7 8 9 10 • 0 = nada de dolor • 10 = peor dolor que se pueda imaginar que existe EJEMPLO: DOLOR SOMÁTICO SEVERO 9/10 EN PACIENTE PORTADOR DE UN HIPERNEFROMA METASTÁSICO ¿ TX ENFERMEDAD DE RADIOTERAPIA BASE? TX MORFINA SINTOMÁTICO DOLOR ONCOLÓGICO MANEJO FARMACOLÓGICO AMBULATORIO Escalera analgésica OMS Ginebra 1984 III. Opioides Fuertes II. Opioides Débiles I. Analgésicos NO Opioides + Coadyuvantes + Coadyuvantes + Coadyuvantes En Casos de dolor oncológico neuropático o mixto, se recomienda el uso precoz de coadjuvantes, junto con otros fármacos de Escala analgésica • Antidepresivos tricíclicos (amitriptilina) • Gabapentina • Pregabalina * MONITORIZAR SEDACIÓN Escalón I OMS: Analgésicos NO opioides Antiinflamatorios no esteroidales (AINES) Acetaminofeno (paracetamol) AINES Son Efectivos AINE Dosis inicio Ketorolaco (Syndol) 10 mg c/4-6 hrs 30 mg bolo+ 10 mg c/4-6h ev Dosis máx/día 40 mg vo 120 mg ev Aspirina 325-1000 mg Ibuprofeno 400 mgc/4-6h vo Ketoprofeno 50-100 mg 6 g vo Celecoxib (celebra) 200 mg/12 h vo Parecoxib (pro-bextra) 40-80 mg/día ev Su uso está limitado por riesgo de Piroxicam 20-40 mg/ efectos adversosdía vo c/4-6 h vo (Profenid) c/6-8 h vo 100 mg ev (infusión 20 min) Naproxeno 250 mgc/6-8 hvo Diclofenaco 25-75 mg c/8hvo 3.2 g vo 300 mg vo 300 mg ev 1500 mg vo Rofecoxib 12,5-50 mg/ día vo Tenoxicam 20-40 mg/ Evitar su uso por períodos día vo prolongados Metamizol (Dipirona) 75 mg (infusión 30 min) 500-1000 mg vo o600mgevc/6-8h 200 mg vo 150 mg ev 4g ACETAMINOFENO O PARACETAMOL • EFECTIVO • SEGURO EN DOSIS RECOMENDADAS: 500 – 1 G cada 6 hrs, dosis máxima = 4 G 24 hrs. • Potencia efecto otros analgésicos Escalón II OMS: Opioides Débiles Clásicamente se han considerado transición a Escalón III Tramadol Acción dual Dosis máxima 400 mg/día Formulaciones de liberación inmediata y retardada (long). Codeína Acción en R opioides Dosis máxima 360 mg/día Formulaciones de liberación inmediata. Escalón III OMS: Opioides Fuertes MOLÉCULA DE MORFINA Escalón III OMS Morfina Fentanyl Oxicodona Metadona Buprenorfina Escalón III OMS: Opioides Fuertes Agonistas de R de opioides localizados en todos los niveles SN: mu, delta, kappa, sigma Gran variabilidad intra- e inter-individual tanto en efectividad analgésica como en efectos adversos Analgesia dosis dependiente Sin dosis techo, dosis limitada por efectos colaterales Formulaciones de “Opioides Fuertes” disponibles en Chile Liberación inmediata Liberación prolongada Morfina: ampollas y Inicio de oral tratamiento solución Dolor intenso, crisis Metadona: ampollas de dolor y comprimidos Como fármaco de Fentanyl: ampollas rescate Morfina: comprimidos M-Eslón hrs Dolor levec/12 a moderado Oxicodona: Dolor estable,comprimidos controlado Oxycontin c/12con hrs Usar en conjunto Fentanyl parche: formulaciones de liberación Durogesic inmediata c/72 hrs para dosis de rescateparche: Buprenorfina Transtec c/72hrs Escalón III OMS: Opioides Fuertes Los parches pueden ser especialmente atractivos en pacientes con trastornos de la deglución Escalón III OMS: Opioides Fuertes La Metadona es efectiva, sin embargo tiene una vida media prolongada e impredecible lo que implica riesgo de acumulación Precaución en uso por no especialistas Escalón III OMS: Opioides Fuertes En casos de Insuficiencia Renal hay riesgo de toxicidad por acumulación de Morfina y sus metabolitos En caso de Cl < 30 se recomiendan dosis bajas de: Metadona, Fentanyl o Buprenorfina Escalón III OMS: Opioides Fuertes Elegir un opioide y luego titular las dosis requeridas según analgesia lograda y aparición de efectos secundarios Titulación de opioides EFECTO ANALGÉSICO EFECTOS ADVERSOS Titulación de opioides • Iniciar dosis fijas recomendadas (la < dosis) • Siempre utilizar dosis de rescate de liberación inmediata, sobre las dosis fijas • Dosis de recate = 6-10% dosis total diaria • Si ≥ 3 dosis de rescate en 24 hrs, considerar aumentar dosis fijas de fondo y volver a calcular dosis de rescate Opioides Fuertes: Efectos adversos Náuseas: 40%, usar antieméticos (metoclopramida) de manera profiláctica Efectos en SNC: Sedación: Metilfenidato Hiperexcitabilidad (alucinaciones, mioclonías, delirium): Constipación: 80%, usar laxantes profilácticos reducción de dosis o rotación Opioides Fuertes: Efectos adversos Prurito Xerostomía Retención urinaria Depresión respiratoria: evitarla siguiendo titulación cuidadosa de dosis y monitorizando conciencia y FR. Inicio y titulación de opioides • Dosis iniciales bajas de opioides fuertes • Titulación cuidadosa hasta control del dolor ( Intensidad ≤ 4 ) • Monitorización rigurosa de efectos secundarios Escalón III OMS “ Opioides Fuertes ” Dosis correcta = la necesaria para lograr alivio con un mínimo de efectos secundarios Entonces…¿ qué le dejo a mi paciente ? Escalera analgésica OMS Ginebra 1984 DOLOR SEVERO DOLOR MODERADO DOLOR MODERADO III. A SEVERO DOLOR Opioides Fuertes LEVE A II. MODERADO DOLOR LEVE Opioides Débiles I. Analgésicos NO Opioides + Coadyuvantes + Coadyuvantes + Coadyuvantes Recomendaciones EAPC The Lancet Oncology febrero 2012 • Utilizar precozmente Opioides Nivel II o Nivel III en dosis bajas, si dolor leve a moderado • Utilizar precozmente Opioides Nivel III si dolor moderado a severo Recomendaciones de dosis Dosis iniciales dolor moderado sin opioides previos • Codeína 90-120 mg/día (c/4 a 6 hrs vo) • Tramadol 150-200 mg/día (c/6 a 12 hrs vo, sc o ev) • Morfina 15 mg/día (c/4 a 12 hrs vo, sc o ev) • Oxicodona 10 mg/día (c/12 hrs vo) Dosis iniciales dolor moderado con opioides escalón II previos • Morfina 60 mg vo día (liberación inmediata) • Se podrían usar opioides de liberación prolongada junto con rescates de liberación inmediata para titular ¿ Qué pasa si no es posible lograrlo con un opioide ? Rotación de opioides • Cambio de un opioide fuerte por otro, cuando no se logra un balance satisfactorio entre analgesia y efectos adversos, después de una titulación adecuada • Tolerancia cruzada incompleta • Efectividad: 40-80% Rotación de opioides 1. Determinar dosis total de opioide actual utilizada en 24 hrs 2. Elegir 2º opioide 3. Calcular dosis equianalgésica (Tabla) 4. Disminuir 50% dosis total calculada 5. Suspender opioide actual e iniciar titulación con 2º opioide (dosis fijas horarias + rescates) Rotación de opioides: cálculo equianalgesia (Recomendaciones EAPC 2012) * * Morfina / Metadona: 1:5 a 1:20 Precaución por riesgo acumulación ¿ CUIDADOS PALIATIVOS EN CHILE ? CUIDADOS PALIATIVOS EN CHILE 1987 Programa Nacional de Cáncer 1994 Programa Nacional de Alivio del Dolor por Cáncer y Cuidados Paliativos 2003 Incorporación Programa de Cuidados Paliativos al AUGE (pacientes oncológicos incurables) N° de Personas Ingresadas por Año Programa Nacional de Cuidados Paliativos 1995 - 2007 AUGE/GES N° 24000 21033 20000 15899 16000 16899 13900 11600 12000 6800 8000 8020 8492 8737 8809 1999 2000 2001 2002 4004 4000 3000 1500 0 1995 1996 1997 1998 AÑOS 2003 2004 2005 2006 2009 CUIDADOS PALIATIVOS EN CHILE CENTROS ASISTENCIALES MODELO ASISTENCIAL UC CUIDADO PA L I AT I V O S Atención Ambulatoria CONTINUOS Atención Domiciliaria PUC Atención Hospitalaria INTEGRACIÓN CON REDES LOCALES Y EXTERNAS GRACIAS !