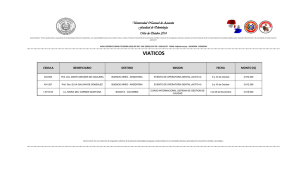
universidad regional autonoma de los andes
Anuncio

UNIVERSIDAD REGIONAL AUTONOMA DE LOS ANDES FACULTAD DE CIENCIAS MÉDICAS CARRERA DE ODONTOLOGÍA TESIS PREVIO A LA OBTENCION DEL TITULO DE ODONTOLOGO TEMA: MANUAL DE PROCEDIMIENTOS ODONTOLOGICOS PARA LA ATENCIÓN DE PACIENTES CON CAPACIDADES ESPECIALES EN EL EJE QUERO PELILEO. AUTOR: LUIS GEOVANNY SUAREZ GUERRERO TUTOR: Dr. FAURI LENIN LLERENA ASESOR: Dr. C. FERNANDO DE JESUS CASTRO SÁNCHEZ AMBATO- ECUADOR 2011 I CERTIFICACIÓN DEL ASESOR Dr. C. Fernando De Jesús Castro y Dr. Fauri Llerena Barreno en calidad de Asesores de Tesis asignado por disposición de la Cancillería de la UNIANDES certifico: que el Sr.: LUIS GEOVANNY SUÁREZ GUERRERO, alumno de la Carrera de Odontología, ha concluido con el trabajo de tesis de la carrera, con el tema: “MANUAL DE PROCEDIMIENTOS ODONTOLÓGICOS PARA LA ATENCIÓN DE PACIENTES CON CAPACIDADES ESPECIALES EN EL EJE QUERO PELILEO.” La mencionada tesis ha sido revisada en todas sus páginas, por lo tanto autorizo la presentación para los fines legales pertinentes, ya que es original y cumple con los requisitos de fondo y forma exigidos por la Universidad. Dr. Fauri Llerena Barreno Asesor de Tesis Dr. C. Fernando De Jesús Castro Sánchez Asesor de Tesis Ambato, 2011 II DECLARACIÓN DE AUTORÍA DE LA TESIS Quien suscribe el señor: LUIS GEOVANNY SUÁREZ GUERRERO, hace constar que es el autor del trabajo de Tesis de Grado, titulado: “MANUAL DE PROCEDIMIENTOS ODONTOLÓGICOS PARA LA ATENCIÓN DE PACIENTES CON CAPACIDADES ESPECIALES EN EL EJE QUERO PELILEO.” El cual constituye una elaboración personal realizada únicamente con la dirección del Asesor y el Tutor de tesis. Luis Geovanny Suárez Guerrero. 180366796-1 Ambato, 2011 III DEDICATORIA A mis padrespor estar siempre en los momentos más importantes de mi vida, por ser el ejemplo para salir adelante y por los consejos que han sido de gran ayuda para mi vida. Les quiero mucho. A mi hijo que desde que llegaste todo lo que hago lo hago por ti, es que tú me sacas lo mejor de mí, soy todo lo que soy, porque tú eres todo lo que quiero. A mi único hermano por la amistad, cariño y apoyo incondicional. IV AGRADECIMIENTO A Dios por haberme dado la vida y fuerza necesaria para terminar la carrera más hermosa. A todos los profesores quienes han guiado a lo largo de toda la carrera. Un agradecimiento especial a los Asesores de tesisDr. Fauri Llerena,Dr. Fernando Castro y alDirector de Carrera Dr. Roberto Cáceres, quienes además de ser mis guías han sido amigos. v INDICE PORTADA……………………………………………………………..………….……….. I CERTIFICACIÓN DEL ASESOR…………..……………………………………..…… II DECLARACIÓN DE AUTORIA DE TESIS……………………………...…………….. III DEDICATORIA……………………………………………………….…………………. IV AGRADECIMIENTO………………………………………………….………………… V ÍNDICE GENERAL……………………………………………………………………… VI RESUMEN EJECUTIVO………………………………………………….…………….. XI ABSTRACT………………………………………….………………………………….XII INTRODUCCIÓN……………………………………………………………………….XIII CAPITULO I………………………………………………………………………………..….1 1 EL PROBLEMA ................................................................................................................. 1 1.1. PLANTEAMIENTO DEL PROBLEMA .................................................................... 1 1.1.1. Formulación del Problema.................................................................................... 4 1.1.2. Delimitación del Problema ................................................................................... 4 1.2. 1.1.2.1. Objeto de Estudio .......................................................................................... 4 1.1.2.2. Campo de Acción .......................................................................................... 4 OBJETIVOS ................................................................................................................ 4 1.2.1. Objetivo General................................................................................................... 4 1.2.2. Objetivo específicos ............................................................................................. 5 1.3. JUSTIFICACIÓN ........................................................................................................ 5 CAPITULO II ............................................................................................................................. 8 2. MARCO TEÓRICO ............................................................................................................ 8 VI 2.1. ANTECEDENTES DE LA INVESTIGACION .......................................................... 8 2.1.1. Tema: Salud bucal en niños discapacitados ......................................................... 8 2.1.2. Tema: Salud Bucodental de los pacientes internados en el Centro de Atención a Discapacitados Psíquicos .................................................................................................... 9 2.1.3. Tema: Estudio epidemiológico de Salud Bucodental en pacientes con Parálisis Cerebral……. ...................................................................................................................... 9 2.1.4. Tema: Evaluación preanestésica de discapacitados severos susceptibles de tratamiento odontológico bajo anestesia general .............................................................. 10 2.1.5. Tema: Manejo conductual del paciente bebé y pacientes especiales, mediante técnicas psicológicas y de restricción física ...................................................................... 11 2.1.6. Tema: Patologías Bucodentales y Alteraciones Asociadas Prevalentes en una Población de Pacientes con Parálisis Cerebral Infantil ..................................................... 12 2.2. FUNDAMENTACION TEORICA ........................................................................... 14 2.2.1. Introducción ........................................................................................................ 14 2.2.2. Definición de términos ....................................................................................... 15 2.2.3. Tipos de Discapacidades .................................................................................... 17 2.2.3.1. Discapacidades Físicas: ............................................................................... 17 2.2.3.2. Discapacidades sensoriales: ........................................................................ 23 2.2.3.3. Discapacidades Psíquicas. ........................................................................... 30 2.2.4. Pacientes especiales en odontología ................................................................... 30 2.2.5. Estimación del riesgo médico en la clínica odontológica ................................... 32 2.2.6. Valor semiológico en el paciente odontológico ................................................. 35 VII 2.2.7. Monitorización en odontología ........................................................................... 37 2.2.8. Situaciones de urgencia médica .......................................................................... 38 2.2.9. Tratamiento odontológico................................................................................... 43 2.2.9.1. Parámetros que condicionan el tratamiento odontológico .......................... 45 2.2.9.2. Atención odontológica ................................................................................ 48 2.2.10. 2.2.10.1. 2.2.11. Manejo Odontológico de los Pacientes con Discapacidad ............................. 52 Odontología en pacientes discapacitados .................................................... 52 Manejo clínico-odontológico del paciente discapacitado ............................... 59 2.2.11.1. a) Tratamiento odontológico bajo anestesia local: ...................................... 59 2.2.11.2. b) Tratamiento odontológico bajo anestesia general. .................................. 60 2.2.12. Sedación y Anestesia en el Paciente con Capacidades Especiales ................ 66 2.2.13. Definición de términos.................................................................................... 68 2.2.14. La sedación en los pacientes discapacitados ................................................... 69 2.2.14.1. Sedación oral o premedicación ................................................................... 69 2.2.14.2. Sedación sublingual y sedación intranasal .................................................. 76 2.2.14.3. Sedación intramuscular ............................................................................... 77 2.2.14.4. Sedación por inhalación .............................................................................. 77 2.2.14.5. Sedación intravenosa ................................................................................... 78 2.2.15. La anestesia general para el tratamiento de los pacientes discapacitados ...... 80 2.2.16. Algunas recomendaciones sobre Anestesia y Sedación: ................................ 82 2.2.17. Accesibilidad a la clínica odontológica .......................................................... 84 VIII 2.2.18. 2.3. Manual de Procedimientos Odontológicos. .................................................... 88 2.2.18.1. Procedimientos Clínicos.............................................................................. 90 2.2.18.2. Procedimientos Preventivos ........................................................................ 92 2.2.18.3. Procedimientos Curativos ........................................................................... 92 IDEA A DEFENDER ................................................................................................ 94 CAPITULO III ......................................................................................................................... 95 3. MARCO METODOLOGICO ........................................................................................... 95 3.1. MODALIDAD DE LA INVESTIGACIÓN .............................................................. 95 3.2. TIPO DE INVESTIGACIÓN .................................................................................... 95 3.3. POBLACIÓN Y MUESTRA ..................................................................................... 95 3.4. MÉTODOS, TÉCNICAS E INSTRUMENTOS ....................................................... 96 3.4.1. Métodos Teóricos ............................................................................................... 96 3.4.2. Métodos Empíricos ............................................................................................. 97 3.5. INTERPRETACIÓN DE RESULTADOS ................................................................ 99 3.5.1. Interpretación de resultados de guía de observación. ......................................... 99 3.5.2. Interpretación de encuestas a padres de familia. .............................................. 105 3.5.3. Interpretación de resultados de entrevista a Estudiantes .................................. 114 3.5.4. Interpretación de resultados de entrevista a Odontólogo .................................. 121 3.6. Comprobación de la Idea a Defender....................................................................... 129 3.7. Conclusiones y Recomendaciones ........................................................................... 129 3.7.1. Conclusiones..................................................................................................... 129 IX 3.7.2. Recomendaciones ............................................................................................. 130 CAPITULO IV ....................................................................................................................... 132 4. MARCO PROPOSITIVO ............................................................................................... 132 4.1. TEMA: ..................................................................................................................... 132 4.2. INTRODUCCIÓN ................................................................................................... 132 4.3. ESTRUCTURA DEL MANUAL ............................................................................ 132 4.4. IDENTIFICACION DE LAS PATOLOGIAS MÁS FRECUENTES .................... 133 4.5. DESARROLLO DE LA PROPUESTA................................................................... 133 4.5.1. Objetivo general ............................................................................................... 133 4.5.2. Objetivos específicos ........................................................................................ 134 4.6. DESCRIPCIÓN DE LA PROPUESTA ................................................................... 134 4.7. MANUAL DE PROCEDIMIENTOS ODONTOLÓGICOS EN PACIENTES CON DICAPACIDADES FISICAS ............................................................................................ 134 4.8. MANUAL DE PROCEDIMIENTOS ODONTOLÓGICOS EN PACIENTES CON DISCAPACIDADES SENSORIALES .............................................................................. 153 4.9. CONCLUSIONES Y RECOMENDACIONES ...................................................... 173 4.9.1. Conclusiones..................................................................................................... 173 4.9.2. Recomendaciones ............................................................................................. 173 BIBLIOGRAFÍA…………………………………………………………………………...175 LINKOGRAFÍA……………………………………………………..…………………….178 ANEXOS……… …………………………………………………………………………179 X RESUMEN EJECUTIVO Objetivo:La tesis tiene como objetivo principal“Elaborar un manual de procedimientos con medidas preventivas y terapéuticas de salud oral en pacientes con capacidades especiales de la fundación UNA LUZ EN TU VIDA del cantón Quero y CORAZÓN DE MARÍA del cantón Pelileo para evitar problemas bucodentales y garantizar el estado de salud del aparato estomatognático”. Se realizó una guía de observación para determinar el índice COP (Caries, Obturadas, Perdidas) y ver el comportamiento;una encuesta realizada a los padres o representantes; y una entrevista a odontólogos del eje Quero-Pelileo y a estudiantes de noveno y décimo semestre de la Carrera de Odontología de la Universidad Regional Autónoma de Los Andes. Los resultados obtenidos pueden mostrar la falta de documentos que orienten a la atención de pacientes con capacidades especiales, por lo cual se realizó la elaboración de un manual de procedimientos con medidas preventivas, clínicas y terapéuticas de salud oral a pacientes discapacitados lo que servirá de gran ayuda para el servicio odontológico de este tipo de pacientes en el eje Quero-Pelileo y con posible extensión a otros contextos. Palabras claves: Discapacidad, Tipos de discapacidad, Odontología en paciente discapacitado, Tratamiento Odontológico, Manual de procedimientos Odontológicos. XI ABSTRACT The thesis main objective is: "To develop a procedures manual with preventive and therapeutic oral health in patients with special foundation LIGHT IN YOUR LIFE of Queroand HEART OF MARY of Pelileo, to prevent oral health and ensure health of the oral cavity" Was applied anobservation guide todetermine theCOPindex(decayed, filled,, Lost) and see the behavior, a survey ofparents or guardians, and an interview withdentistsPelileoQueroand students ofninth and tenthsemesterof Universidad RegionalAutónomade Los Andes. The resultsmay showa lack of documentsto guidethe care of patientswith special abilities,whichwas conductedbydevelopinga procedures manualwith preventive measures, clinical and therapeutic oral health caretodisabledpatientswhatwill be a greatsupport for thedental serviceof suchpatients in thePelileoQuero-axis andpossible extension to othercontexts. Keywords: Disability, types of disability,disabled patientDentistry, Dental Treatment, DentalProcedures Manual. XII INTRODUCCION Las personas con discapacidad incluyen a aquellas que tengan deficiencias físicas, mentales, intelectuales o sensoriales a largo plazo que, al interactuar con diversas barreras, pueden impedir su participación plena y efectiva en la sociedad, en igualdad de condiciones con los demás (CDPD, 2008). Según datos de la Organización Mundial de la Salud, dos terceras partes de la población portadora de deficiencias no recibe atención bucodental alguna y aunque los porcentajes estimados de población con discapacidad varían de una localidad a otra. El desconocimiento de los problemas bucodentales de los pacientes especiales, asociados a sus propias reacciones emocionales, las de sus familiares, así como las del profesional, crean e incrementan las barreras en el acceso a los servicios de atención (Acosta López,2005). El problema radica en que no se ha brindado la debida atención desde el punto de vista odontológico que conlleve a elevar el nivel de su salud bucal en este tipo de pacientes, promoviendo y previniendo las enfermedades bucodentales, así como garantizando su curación y total recuperación. Precisamente, al observar estas limitantes de salud general y de la actividad del servicio odontológico hacia este grupo poblacional, es que se impulsa la investigación y propuesta incluida en este trabajo. Esta tesis tiene importancia y significación en un grupo de aspectos: Aporte Teórico.- La tesis ofrece una sistematización de conceptos básicos que permiten elaborar un manual de procedimientos odontológicos preventivos y curativos en pacientes con capacidades especiales. Significación Práctica.- Los odontólogos de los cantones Quero y Pelileo pueden contar con un nuevo instrumento de orientación para la atención odontológica preventiva y terapéutica XIII para pacientes con capacidades especiales. Este aporte responde a las exigencias que se recogen en el Programa Nacional para personas con capacidades especiales que, bajo el nombre de “Programa Manuela Espejo”, dirige la Vice- presidencia de la República de Ecuador. Novedad.- Esta tesis ofrece por primera vez un documento integral con contenido didáctico para la atención odontológica de pacientes con capacidades especiales. La Tesis presenta la siguiente estructura: Una Introducción, donde se subraya la actualidad e importancia del tema, así como sus aportes y novedad. En un primer capítulo se recogen los elementos principales del diseño teórico de la Tesis, donde sobresalen el problema real de que se parte y el objetivo general indicativo del resultado central que se propone. También cuenta con un capítulo de marco teórico, en el que se ha desplegado toda la fundamentación científica necesaria, incluyendo un concepto del autor sobre las características de los manuales de procedimientos en Odontología. El capítulo 3, se orienta a la explicación del diseño metodológico, que incluye el análisis e interpretación de la investigación de campo realizada. El capítulo 4 muestra la propuesta del Manual de Procedimientos Odontológicos desde una perspectiva instructivaeducativa. Finalmente se exponen las conclusiones y recomendaciones a que llega el autor como fruto de todo el trabajo investigativo realizado. XIV CAPITULO I 1 EL PROBLEMA 1.1.PLANTEAMIENTO DEL PROBLEMA Hablar de discapacidad, en su sentido más amplio, es referirse a limitaciones en el desarrollo humano. Esta deficiencia física, psíquica o social, no está dada exclusivamente en función del déficit del sujeto que la padece, sino también por el entorno social de pertenencia 1. Para los estomatólogos un paciente especial es aquel que presenta signos y síntomas que lo alejan de la normalidad, sean de orden físico, mental o sensorial, así como de comportamiento y que, para su atención odontológica exige maniobras, conceptos, equipamiento y personal de ayuda especial, con capacidad de atender las necesidades que estos generan, escapando de los programas y rutinas estándares que se llevan a cabo para el mantenimiento de la salud bucodental de la población 2. Señala Ravaglia (2000) que la atención de pacientes con discapacidad difiere según la incidencia que esta tenga en el niño o adolescente y su familia. Esto exige, en lo relacionado con la asistencia odontológica, que el odontólogo tenga que especializarse no sólo en lo que respecta a su trabajo clínico sino también en la conducción de situaciones, que si bien están fuera del ámbito de la ciencia odontológica, tienen importancia significativa en el resultado final de su actividad. Esto se refiere a los aspectos y alternativas psicológicas que se generan en la entidad 1 Molina AM, Navarro XC (2001) Aspectos básicos para la atención de personas discapacitadas. México. Disponible en: http://www.libreacceso.org/aten.art.htm (Fc.: Oct. 2002) 2 Pérez Requejo JL. Hematología Tomo II. 3era Edición. Editorial Disinlimed, C.A. Caracas. 2004; 415-73. 15 nosológica, indivisible, formada por el paciente, su familia y la relación con los servicios disponibles en su medio ambiente social 3. El tratamiento estomatológico propiamente dicho que se ofrece a estos pacientes es, en la mayoría de los casos, el mismo que se le brinda a cualquier otra persona pero se pone énfasis en los métodos preventivos de control de enfermedades, como la caries dental y la enfermedad periodontal. Es esencial que recordemos que “Siempre es mejor prevenir que lamentar”4. La discapacidad es un problema de salud pública que afecta no sólo al individuo que la padece sino también a su grupo familiar y comunidad a la que pertenece. En América latina se estimó para el año 2000, la existencia de 16 millones de niños con discapacidad, los cuales deben recibir asistencia integral, incluyendo atención odontológica, y mientras sean considerados "distintos" jamás podrán tener igualdad de oportunidades. Por consiguiente, identificar la actitud de los odontólogos hacia la atención odontológica de los niños y adolescentes discapacitados, contribuirá a develar prejuicios, creencias y motivar en las instancias públicas de salud que corresponda para que ejecuten actividades tendentes a promover cambios actitudinales que involucren a los profesionales y sociedad en general, para lograr equidad de oportunidades para todos estos seres humanos5. Las Naciones Unidas y la Organización Mundial de la Salud son coincidentes en que las estadísticas demuestran que el 10% de la población mundial es portadora de discapacidades de distintos tipos y gravedades, por lo que médicamente se los denomina pacientes discapacitados6. 3 Ravaglia C (2000). Aspectos psico clínicos para la atención odontológica de los pacientes con discapacidad. Disponible en: http://www.webodontologica.com/odon_arti_asp_rav.asp (Fc.: Oct. 202). 4 Dr. Leopoldo Lozano, Dentzano, USA 5 Seminario sobre los Niños y Niñas con Discapacidad (2000).Documento de base. Introducción. Panamá, 16 al 20 de diciembre de 2000. Disponible en http://www.worldenabl.net/children/documentodebase1.htm (Fc.: oct. 2002) 6 Ranaglia C. Odontología y Rehabilitación (documento en línea). Barcelona 2001. Disponible en http://maxilis.webcindario. com/subpage-50.htm 16 En el mundo se hacen esfuerzos por mejorar la salud bucal de estos pacientes. Por ejemplo, la sociedad española de Odontoestomatología para el minusválido y pacientes especiales (SEOM), se creó en 1986 para concienciar a la profesión odontológica de la necesidad de tratar los problemas de los discapacitados sensoriales o físicos7. En Cuba, se conoce de un estudio descriptivo de corte transversal en 24 niños discapacitados para determinar el estado de salud bucal en el Centro Médico Psicopedagógico Modesto Fornaris Ochoa de Holguín, en el período comprendido de marzo a octubre de 2007 con el objetivo de evaluar la salud bucal del discapacitado, con la búsqueda de los factores riesgos, identificar las principales enfermedades bucales, y proponer un plan de acción para mejorar el estado de salud bucal encontrado. Las edades evaluadas fueron de 7 a 18 años, de ambos sexos, que cooperaron con el examen, el factor de riesgo más frecuente fue la dieta cariogénica, las enfermedades de mayor ocurrencia fueron las periodontopatías y la caries dental , lo antes expuesto demuestra la necesidad de implementar y ejecutar acciones de salud que desde la prevención del Médico General Integral y Estomatólogo General Integral permitan dar solución a las principales brechas encontradas en el Programa de Atención Estomatológica al paciente discapacitado8. Las personas con capacidades especiales presentan más susceptibilidad a desarrollar enfermedades de su aparato estomatognático por sus afecciones psico-somática y motrices. No obstante hasta el presente no se ha brindado la debida atención desde el punto de vista odontológico que conlleve al logro o restablecimiento de su salud oral.Contradicción esta que conduce a la definición de los siguientes componentes del diseño teórico de la investigación. 7 Acosta López C. Niños con síndrome de Down: la realidad en su cuidado odontológico-2005. Centro Médico Psicopedagógico “Modesto Fornaris Ochoa”. Forum Científico Estudiantil. Facultad de Ciencias Médicas. “Mariana Grajales Coello”. Holguín. 8 17 1.1.1. Formulación del Problema ¿Cómo contribuir a la salud del aparato estomatognático de pacientes discapacitados de las fundaciones una LUZ EN TU VIDA pertenecientes al cantón Quero y CORAZÓN DE MARÍA del cantón Pelileo? 1.1.2. Delimitación del Problema La presente investigación se realizó en los cantones de Pelileo y Quero, en personas con capacidades especiales que integran las fundaciones CORAZÓN DE MARIA y UNA LUZ EN TU VIDA respectivamente. 1.1.2.1. Objeto de Estudio Odontología en paciente con capacidades especiales. 1.1.2.2. Campo de Acción Manual de procedimientos odontológicos para la prevención o restablecimiento de la salud oral de pacientes con capacidades especiales. 1.2. OBJETIVOS 1.2.1. Objetivo General Elaborar en manual de procedimientos con medidas preventivas y terapéuticas de salud oral en pacientes con capacidades especiales de la fundación UNA LUZ EN TU VIDA del cantón Quero y CORAZÓN DE MARÍA del cantón Pelileo para evitar problemas bucodentales y garantizar el estado de salud del aparato estomatognático. 1.2.2. Objetivo específicos -. Determinar los fundamentos teóricos para la atención y el tratamiento odontológico en pacientes con capacidades especiales. 18 -. Caracterizar la situación actual de la atención a la salud bucodental en pacientes con capacidades especiales que integran lasfundaciones UNA LUZ EN TU VIDA del cantón Quero y CORAZÓN DE MARÍA del cantón Pelileo. -. Diseñar los componentes de un manual de procedimientos odontológicos con medidas preventivas y terapéuticas para mejorar la salud bucodental de los pacientes con capacidades especiales de lasfundaciones UNA LUZ EN TU VIDA del cantón Quero y CORAZÓN DE MARÍA del cantón Pelileo. 1.3. JUSTIFICACIÓN La Misión Solidaria Manuela Espejo es una cruzada sin precedentes en la historia del Ecuador; es un estudio científico - médico para determinar las causas de las discapacidades y conocer la realidad biopsico social de esta población desde los puntos de vista biológico, psicológico, social, clínico y genético, con el fin de delinear políticas de Estado reales, que abarquen múltiples áreas 9 como salud, educación y bienestar social . Esta investigación multidisciplinaria surge ante la falta de estadísticas serias que le permitan a la administración pública tomar decisiones o planificar programas dirigidos a prevenir o atender eficientemente a las personas con discapacidad. Por primera vez en la historia del país, cientos de médicos y especialistas se desplazan a los lugares más apartados y recónditos de las diferentes provincias del Ecuador con el fin de registrar y prestar atención médica a una población que ha permanecido marginada durante muchas décadas. La identificación geo-referencial de los casos que identifique el primer estudio biopsico social Misión Solidaria “Manuela Espejo” permitirá al gobierno llegar con ayudas técnicas (sillas de 9 http://www.vicepresidencia.gob.ec/programas/manuelaespejo/mision 19 ruedas, bastones, prótesis, órtesis y demás implementos) y emprender en programas de atención y prevención para la discapacidad, que antes nunca existieron. La atención de los pacientes discapacitados requieren que el odontólogo deba capacitarse, no solo en lo que respecta a la técnica odontológica sino también al manejo de situaciones clínicas inherentes a estos pacientes, aspectos y alternativas psicológicas que se generan en la entidad nosológica, indivisible, formada por el paciente, su familia, y la relación con los medios de 10 cobertura social de que ésta disponga . En algunos casos se ha visto que para darles el debido tratamiento, se comienza a manejar la posibilidad del uso de Anestesia General como solución milagrosa, olvidando los problemas que conllevan asociados cuando no se estudian a fondo las posibilidades o conveniencia de su aplicación, en función de necesidad para el paciente y no como comodidad del profesional odontólogo o servicio que representa o de los padres del niño. Es así como con paciencia, el deseo de atenderlos y los elementos técnicos, recursos humanos necesarios y maniobras y conocimientos clínicos adecuados, todo Odontólogo debiera estar capacitado para realizar los procedimientos correspondientes a cada tipo de estos pacientes. El " no se puede atender " denota por parte del odontólogo en forma inequívoca, la ignorancia de cómo hacerlo o el temor a improvisar por lo menos un camino de solución al problema. De ahí que cuando se reciba a un paciente portador de una discapacidad, cualquiera que sea ésta, es necesario tener como premisa que debe intentarse algo, que siempre va ser mucho frente a lo poco o nada que habitualmente se le hace. Luego, mediante la correspondiente derivación o deseo de profundizar el tema se completará la tarea sin olvidar que “prevenir es mejor que curar” y que atendemos personas y no solo dientes. 10 http://xa.yimg.com/kq/groups/20628098/456228556/name/SEMINARIO+3+OP4%C2%BA+a%C3%B1o.doc. 20 Precisamente la investigación que se realiza mediante esta tesis de grado responde a la falta de estadísticas serias que permitan tomar decisiones o planificar programas dirigidos a prevenir o atender eficientemente a las personas con discapacidad, ya que el aparato estomatognático juega un rol fundamental en nuestra salud y bienestar general. Es el primer órgano del aparato digestivo y gracias a ella podemos recibir, triturar y tragar los alimentos. Además participa activamente en la percepción del sabor en el sentido del gusto, así como en la respiración y fonación. Se ha contado con las condiciones para poder realizar este manual de atención para asegurar prevención de su salud oral en pacientes discapacitados. CAPITULO II 2. MARCO TEÓRICO 2.1. ANTECEDENTES DE LA INVESTIGACION Después de una exhaustiva búsqueda realizada en las diferentes bibliotecas, podemos afirmar que no existen trabajos investigativos sobre el tema en el CDIC, por lo que la presente investigación es de carácter original y pertinente. 2.1.1. Tema: Salud bucal en niños discapacitados Autores: 21 Yanetsy Caballero Hernández Ketbia María Vega García YoelvisAvila Leyva* Dra. Marisol L. Pérez Ferrás Dra. Ivonne Santiesteban Pérez Dra. Caridad Aurora Lora Quesada Lugar: Centro Médico Psicopedagógico “Modesto Fornaris Ochoa”. Forum Científico Estudiantil. Facultad de Ciencias Médicas. “Mariana Grajales Coello”. Holguín. Año: Marzo a octubre de 2007 Conclusiones: El factor de riesgo más frecuente fue la dieta cariogénica. Las enfermedades bucales de mayor ocurrencia fueron las periodontopatías y la caries dental. Se demostró la necesidad de proponer acciones de salud que desde la prevención el Médico General Integral y Estomatólogo General Integral puedan dar solución a las principales brechas encontradas en el Programa de Atención Estomatológica al paciente discapacitado. 2.1.2. Tema: Salud Bucodental de los pacientes internados en el Centro de Atención a Discapacitados Psíquicos Autores: Ursula Sáez Cuesta Isabel Castejón Navas Antonia Molina Escribano Manuel Roncero Goig 22 M. Angeles Martínez Collado Lugar: Unidad de Salud Bucodental de Discapacitados de Albacete. Centro de Salud Zona VI. Año: Aceptado para su publicación el 13 de enero de 2010 Conclusión. Los pacientes estudiados son grandes discapacitados y con altas necesidades odontológicas. El tratamiento dental más utilizado en ellos es la exodoncia dental. 2.1.3. Tema: Estudio epidemiológico de Salud Bucodental en pacientes con Parálisis Cerebral Autores: Ursula Sáez Cuesta Isabel Castejón Navas Antonia Molina Escribano Manuel Roncero Goig M. Angeles Martínez Collado Lugar: Unidad de Salud Bucodental de Discapacitados de Albacete. Centro de Salud Zona VI. Año: Aceptado para su publicación el 26 de julio de 2008. Conclusión: Observamos que los valores de índices de caries son superiores a los que cita la literatura para los niños sanos. Por otra parte, el bajo índice de restauración indica la necesidad de realizar tratamientos restaurativos y más prevención. 23 2.1.4. Tema: Evaluación preanestésica de discapacitados severos susceptibles de tratamiento odontológico bajo anestesia general Autores: Jacobo LimeresPosse (1), Emma Vázquez García (1), Juan Medina Henríquez (2), Inmaculada Tomás Carmona (1), Javier Fernández Feijoo (3), Pedro Diz Dios (4) Lugar: Universidad de Santiago de Compostela Año: 12-01-2003 Conclusión: La aplicación sistemática de criterios de selección para efectuar tratamientos odontológicos bajo AG a discapacitados severos reduce el uso indiscriminado de esta técnica de control conductual, minimizando las complicaciones y la necesidad de reintervenciones. 2.1.5. Tema: Manejo conductual del paciente bebé y pacientes especiales, mediante técnicas psicológicas y de restricción física Autores: Amambal Altamirano, Jesenia Barrios Lambruschini, David ChinchayMestanza, Laura ChirriTrevejos, William CuzcanoDiaz, Marcial Sosa Alcides, Luis Sánchez Paucará, Aracelly Vargas Quispe, Hugo VasquézTokuchi, César Akira ASESOR 24 Quintana del Solar, Carmen Lugar: LIMA – PERÚ Año: 2009 Conclusiones: Buscar la manera adecuada para cada paciente que llega a nuestra consulta, y más si son pacientes especiales o bebes, es necesario tener cuidado, mucha paciencia y sobretodo cariño. Aplicar en primera instancia métodos de manejo conductual, utilizando como último recurso la restricción física, previo consentimiento de los padres. Debemos tener en cuenta las diferentes formas en que el paciente puede reaccionar ante nuestra presencia y saber elegir la técnica de manejo de conducto más adecuada para cada paciente. Desarrollar una buena relación con la madre o padre del niño, ya que ellos se mostraran más colaboradores si demostramos que somos dignos de confianza. Una buena técnica de diagnóstico es esencial ya que se debe tener principalmente la precisión y velocidad a la hora del examen, ya que el tiempo en el que el niño abre la boca es corto. Es importante todas las variables que influyen en el manejo del niño como edad, sexo, si es colaborador, introvertido, o si ha tenido malas experiencias previas a nuestra consulta. 2.1.6. Tema: Patologías Bucodentales y Alteraciones Asociadas Prevalentes en una Población de Pacientes con Parálisis Cerebral Infantil Autor: Dra. Mariana C. Morales Chávez Lugar: Cruz Roja en la ciudad de Valencia, España Año: 07/05/2007 25 Resultados: La población de estudio de 30 pacientes con PCI consistió en 18 varones y 12 mujeres; presentando un rango de edades entre los 3 y los 12 años con una media de 6,5 años. De los 30 pacientes que representaba la muestra, 12 niños (40%) tenía antecedentes de haber presentado algún cuadro convulsivo asociadas a la PCI y estaba recibiendo medicación anticonvulsivante. En el examen clínico se determinó que el 60% de la muestra estudiada, presentó caries dental, El 30% de los niños presentó alteraciones en el esmalte, de tipo hipoplasia, descalcificaciones y amelogénesis imperfecta. Al estudiar el factor correspondiente a la presencia de enfermedad periodontal, se observó que el 73% de la muestra presenta alteraciones periodontales, acotándose además que el 33% de ellos estaba recibiendo medicación anticonvulsivante. El IMO medio obtenido fue de 1.5. El 60% de los pacientes examinados presentó algún tipo de maloclusión, siendo la más prevalente la mordida abierta anterior (12 pacientes), siguiendo por orden de frecuencia se observaron dos pacientes con clase II de Angle, uno con mordida cruzada, uno con overjet aumentado y uno con Clase III de Angle. Referente al bruxismo, el 16.6% de los pacientes lo padecía, así como el 20% presentaba candidiasis al momento de realizar el examen clínico, lo cual fue confirmado con un cultivo para Candidaalbicans. El 60% de los niños presentaba babeo, 38,88% mostraba un babeo leve, mientras que el restante 61,11% padecían una forma moderada o severa. Como último dato evaluado, se determinó que el 23,33% de los pacientes mostraba lesiones intra y extrabucales asociadas a autoagresiones, observadas 26 durante el examen clínico y corroborado con la encuesta previa realizada a los padres y cuidadores de los niños. Se concluye comparando los resultados con los previamente descritos por la literatura y recomendando algunas acciones para contribuir a la mejora de la salud bucal de estos pacientes. 2.2. FUNDAMENTACION TEORICA 2.2.1. Introducción La atención odontológica al paciente discapacitado va cobrando cada día más interés en los profesionales de la salud, principalmente en aquellos que tienen una concepción integral de la misma. (Pereira Saúl, 2003). En odontología existen profesionales interesados de manera individual, pero aún a nivel institucional dista mucho de lo deseado pues no se ha captado el problema que representa la atención a personas con discapacidad. Para los estomatólogos un paciente especial es aquel que presenta signos y síntomas que lo alejan de la normalidad, sean de orden físico, mental o sensorial, así como de comportamiento y que, para su atención odontológica exige maniobras, conceptos, equipamiento y personal de ayuda especial, con capacidad de atender las necesidades que estos generan, escapando de los programas y rutinas estándares que se llevan a 27 cabo para el mantenimiento de la salud bucodental de la población. (Pérez Requejo, 2004). Según datos de la Organización Mundial de la Salud, dos terceras partes de la población portadora de deficiencias no recibe atención bucodental alguna y aunque los porcentajes estimados de población con discapacidad varían de una localidad a otra, los aspectos de salud integral para este grupo poblacional no incluyen su rehabilitación bucodental. El desconocimiento de los problemas bucodentales de los pacientes especiales, asociados a sus propias reacciones emocionales, las de sus familiares, así como las del profesional, crean e incrementan las barreras en el acceso a los servicios de atención.(Cutando A, 2000). Estos planteamientos hacen explícita la gran necesidad de mayor participación a nivel individual, de asociaciones profesionales, instituciones gubernamentales, y demás instituciones representativas interesadas en la problemática de los pacientes especiales, a fin de lograr la meta de que las personas con discapacidad puedan tener acceso adecuado a la atención odontológica. Su objetivo está dirigido a elevar el nivel de su salud bucal, promoviendo y previniendo las enfermedades bucodentales, así como garantizando su curación y total recuperación. Para ello es necesario que los odontólogos formen parte activa del equipo multidisciplinario que brinda atención a estas personas en cada área de salud, institución educativa o de salud pública, o en los servicios creados para su atención en hospitales. (Fauci, Braunwald, Isselbacher, Wilson, Martin, Kasper, Hauser, Longo, 2003). Se hace necesaria también la vinculación de la comunidad con las diferentes organizaciones sociales que agrupan a las personas discapacitadas, para garantizar su atención y satisfacción, aprovechando sus espacios y actividades para las acciones 28 educativas y preventivas y concretar la atención curativa y rehabilitadora. (TadaakiKirita, Masato Okamoto, KatsuhiroHoriuchi, and MasahitoSugimura, 2005). 2.2.2. Definición de términos La enfermedad es una situación intrínseca que abarca cualquier tipo de enfermedad, trastorno o accidente. La enfermedad está clasificada por la OMS en su Clasificación Internacional de Enfermedades y Problemas de Salud Relacionados (CIE). La deficiencia es la exteriorización directa de las consecuencias de la enfermedad y se manifiesta tanto en los órganos del cuerpo como en sus funciones (incluidas las psicológicas). La deficiencia supone un trastorno orgánico, que se produce una limitación funcional que se manifiesta objetivamente en la vida diaria. Se puede hablar de deficiencias físicas, sensoriales, psíquicas. • Físicas: afectan a personas con problemas como amputaciones, malformaciones, parálisis, pérdidas de movilidad o enfermedades crónicas, que impiden llevar una vida normal o hacen necesario el uso de determinadas ayudas técnicas. • Sensoriales: afectan a personas con problemas de visión, audición o lenguaje. • Psíquicas: afectan a personas con enfermedades o trastornos mentales, como quienes padecen Síndrome de Down. En ocasiones la misma persona padece simultáneamente dos o más deficiencias. La discapacidad es la objetivación de la deficiencia en el sujeto y con una repercusión directa en su capacidad de realizar actividades en los términos considerados normales para cualquier sujeto de sus características (edad, género). La minusvalía es la socialización de la problemática causada en un sujeto por las consecuencias de una enfermedad, manifestada a través de la deficiencia y/o la discapacidad, y que afecta al desempeño del rol social que le es propio. 29 2.2.3. Tipos de Discapacidades Existen diversas clasificaciones la discapacidad. A continuación mencionaremos las más comunes: 2.2.3.1. Discapacidades Físicas: Existen diversas causas por las cuales se presenta la discapacidad física; factores congénitos, hereditarios, cromosómicos, por accidentes o enfermedades degenerativas, neuromusculares, infecciosas o metabólicas entre muchas. Ejemplos de discapacidad física: Lesión medular, Esclerosis múltiple, Parálisis cerebral, Mal de Parkinson, Espina bífida, etc. A continuación, se mencionan y explican aquellas discapacidades de mayor frecuencia entre los pacientes que constituyen la población- muestra de esta investigación: El paciente con parálisis cerebral La parálisis cerebral (PC) es un grupo de alteraciones adquiridas de localización encefálica acaecidas durante un período de desarrollo del sistema nervioso central. Sobre todo tienen un carácter de afectación motriz causada por malformaciones o lesiones cerebrales durante una etapa de maduración anterior a los 5 años de edad; en períodos posteriores se habla de trauma o daño cerebral. (Silvestre y Plaza, 2007: pág. 269). El concepto de PC aglutina un conjunto heterogéneo de individuos con etiología, clínica y pronóstico muy variable, aunque en general se manifiesta por parálisis, debilidad muscular y disfunción motora. Se estima una tasa de 1 a 4 niños de 30 cada 1.000 nacidos vivos, aunque uno de cada siete pacientes con PC muere durante el primer año de vida. La mitad de los casos con PC tiene una causa de tipo prenatal con factores maternos implicados, como edad avanzada, historia repetitiva de abortos, infecciones tipo rubéola, citomegalovirus o toxoplasmosis, y también por diversas embriopatías. Aproximadamente, las causas perinatales suponen una tercera parte de los casos; éstas se relacionan con traumatismos durante el parto o con el síndrome hipoxi-isquémico. Las infecciones como meningitis o encefalitis, ciertas anemias, las metabolopatías como hipoglucemias y encefalopatías bilirrubínicas pueden ser también la causa de PC. Únicamente un 5% de las PC son de origen desconocido. La interacción entre estos factores desencadenantes y un encéfalo en pleno desarrollo provoca lesiones importantes y difusas que, según la localización en el sistema nervioso (área cortical, subcortical, ganglios básales o cerebelo), se manifiestan en distintos cuadros clínicos. Se denominarán, según la clínica predominante, parálisis cerebral espástica, discinética, atáxica o mixta. El cuadro clínico más frecuente corresponde a la PC espástica, que supone un 60% aproximado de casos, y estará producida por una lesión a nivel de la corteza cerebral que afecta a numerosas neuronas de tipo motor. Se manifiesta con una hipertonicidad muscular, con el desarrollo de posturas anómalas y con la posibilidad de realizar movimientos voluntarios pero con dificultad. (Silvestre y Plaza, 2007: pág. 270). Existe una hiperactividad en el reflejo de estiramiento producida por un incremento en el tono muscular, con lo que aparecen los músculos tensos o contraídos. Se manifiesta con espasticidad, por lo que ciertos movimientos se realizan con dificultad. Esta hipertonía afecta especialmente a los músculos 31 antigravitatorios, lo que favorece la hiperextensión de los miembros inferiores y la flexión de los brazos. Esta situación postura mantenida favorece la aparición de deformidades, que pueden evolucionar con contracturas cuando son estimulados en situaciones de miedo o ansiedad, lo que produce cambios en la tonicidad muscular e hiperirritabilidad. Cuando se emplea clínicamente el sufijoparesiaindica situación de debilidad y plejíaparálisis. La diplejía es un cuadro frecuente que afecta produciendo espasticidad bilateral, y es más frecuente en las extremidades inferiores. Suele acompañarse de ciertas deformidades, epilepsia, estrabismo, alteraciones del lenguaje y retraso mental moderado. Estos pacientes presentan la llamada marcha de pájaro, deambulando mediante pequeños saltos con las piernas dobladas en X o en tijera. La hemiparesia es la forma más frecuente de PC. La espasticidad unilateral afecta más al brazo, por lo que se observan trastornos tróficos como adelgazamiento, contractura, rigidez, reflejos anómalos, cianosis o frialdad. También puede haber disminución de la sensibilidad táctil con la imposibilidad de reconocer objetos. Estos pacientes deambulan en marcha de segador y no suelen retraso mental. Una forma poco frecuente de PC espástica, pero de mayor gravedad, es la llamada tetraparesia asociada a retraso mental severo, microcefalia, epilepsia, estrabismo y cifoescoliosis. (Silvestre y Plaza, 2007: pág. 271). La PC discinética o atetoide se asienta en el sistema nervioso extrapiramidal, especialmente en los núcleos básales. Supone entre un 15 y 20% de los pacientes. Existe una hipotonía generalizada que, ante estímulos, puede derivar hacia atetosis, movimientos coreicos o distonía. Es decir, alteraciones cualitativas del movimiento. 32 La atetosis implica movimientos suaves vermiformes en distal de las extremidades, mientras que los movimientos coreicos son más amplios. La distonía se refiere a mantener durante segundos o minutos actitudes anómalas. Estas alteraciones de los movimientos aumentan ante estímulos como situaciones de ansiedad, y se inhiben durante el reposo o el sueño. Una forma muy invalidante es la llamada tetraplejía distónica, en la que los pacientes no tienen capacidad de desplazarse por sí mismos, ni tampoco control de la cabeza, mientras que el coeficiente intelectual suele estar conservado. La forma de hemiplejía atetósica no limita la marcha y no suele presentar retraso mental. Otra forma de PC es la ataxia, que implica una afectación cerebelosa con alteración del equilibrio o postura y una deficiente coordinación de los movimientos voluntarios. Representa entre un 5 y un 10% del total de PC. Clínicamente se observa hipotonía junto a hipertonicidad de los miembros inferiores. Los pacientes de este grupo andan con los pies separados y mostrando indecisión (marcha de borracho), suelen presentar disartria, ataxia estática que no les permite mantener la cabeza erguida y unos reflejos acentuados. En la PC mixta la lesión acontece en varias áreas del encéfalo. Las formas combinadas son las más frecuentes, y destaca el cuadro espástico con movimientos atetoides. Junto a las alteraciones en el control del movimiento, tono y postura, aparecen otros trastornos asociados, como son los sensitivos y sensoriales. Estos trastornos abarcan desde sorderas parciales ante sonidos agudos hasta alteraciones de la visión. Una cuarta parte de estos pacientes padece amaurosis, estrabismo o defectos de la refracción. También puede 33 presentarse disartria y sordomudez. Al igual que la mayoría de hemipléjicos, sufren alteraciones de la sensibilidad táctil. Un 50% de paralíticos cerebrales padece convulsiones y también puede asociarse cualquier tipo de epilepsia, lo que resulta más frecuente en pacientes con tetraplejías y hemiplejías. En algunos casos las reacciones psicopáticas como agresividad, autismo, tics, perversiones o negativismo pueden condicionar su interrelación social. Sin embargo, la mitad de estos pacientes presenta un coeficiente intelectual superior a 60; tan sólo un 25% tiene retraso mental profundo, el resto carece de deficiencia cognitiva alguna. (Silvestre y Plaza, 2007: pág. 271). La PC puede ir acompañada de malformaciones congénitas y de síndromes; mórficos con anomalías craneales y algunos rasgos morfológicos menores. Así mismo, pueden presentarse síndromes endocrinometabólicos que potencian la obesidad, el retraso del crecimiento, malnutrición o trastornos sexuales. Además, pueden aparecer alteraciones de tipo funcional como el babeo o la falta de control de esfínteres. Frecuentemente, en la cavidad oral podemos encontrar con gran frecuencia maloclusiones relacionadas con los síndromes asociados, y con las alteraciones de la musculatura orofacial. Entre éstas destacan las mordidas abiertas anteroposteriores, mordidas cruzadas posteriores, paladar ojival y falta del sellado labial. La dentición permanente se observa labializada, sobre todo en el sector antero superior, debido a un patrón deglutorio anómalo. La hipotonía labial existente impide un correcto sellado labial, de modo que la lengua se interpone entre ambas arcadas dentarias, a la altura de los dientes anteriores, para conseguir así el sellado de la cavidad oral durante la deglución. Ésta es la llamada deglución infantil, persistente en estos pacientes. La saliva se acumula 34 en los espacios bucales anteriores, lo que provoca la aparición de cálculo abundante en localizaciones atípicas como es el sector vestibular ínferoanterior. La autoclisis está disminuida, por lo que se observa un aumento del acumulo de placa. Pueden presentar hábitos nocivos como bruxismo o babeo. Esto último ocurre por una dificultad deglutoria e implica un problema de interacción social. La administración de fármacos anticonvulsionantes, especialmente las hidantoínas, junto a la respiración bucal favorecen los sobrecrecimientos gingivales en áreas anteriores. El aumento de placa y el acumulo de restos alimenticios en ciertas áreas de la boca favorecen las infecciones bucales. Las candidiasis pueden observarse en forma eritematosa crónica sobre la cara dorsal de la lengua y en el paladar suelen ser resistentes al tratamiento con antifúngicos habituales. Debido al retraso del crecimiento en general, se observará también un retraso en la erupción dental. Se aprecian índices de caries superiores a los de la población general, que implican necesidades de cuidados preventivos y restauradora. (Silvestre y Plaza, 2007: pág. 272). El paciente con Retraso Psicomotor El retardo psicomotor en los niños está generalmente relacionado con daños o anomalías significativas en el sistema nervioso central. Este término hace referencia específicamente al retraso en el desarrollo de las destrezas cognitivas (como el lenguaje) y en el desarrollo de las destrezas motoras (como caminar). Los niños pueden nacer con afecciones que causan retardo psicomotor. Dicho retardo puede también aparecer después del nacimiento, cuando el deterioro tanto de la función mental como de la función motora está relacionado con una enfermedad o accidente. 35 El paciente con Hemiplejía Hemiplejía o hemiplejia es un trastorno del cuerpo del paciente en el que la mitad lateral de su cuerpo está paralizada; Es normalmente el resultado de un accidente cerebrovascular, aunque también pueden provocarla patologías que afecten la espina dorsal o los hemisferios cerebrales. (Patten C, 2004). 2.2.3.2. Discapacidades sensoriales: Dentro de la categoría de las discapacidades sensoriales, encontramos la discapacidad visual, la discapacidad auditiva y otros tipos de discapacidades relacionadas con disminución de algunos de los sentidos. Discapacidad visual. La discapacidad visual es la carencia, deficiencia o disminución de la visión. Para muchas personas la palabra ciego significa carencia total de la visión, como la ONCE (1979) considera como ciego quien no consiga con ninguno de sus dos ojos 1/10 de visión con carácter permanente e incurable sin embargo la discapacidad visual se divide en ceguera total o amaurosis, ceguera legal. Discapacidad auditiva. La OMS la define como la falta de percepción de los sonidos con ayuda de aparatos amplificadores. Discapacidad Cognitiva. O Intelectual. Denominada discapacidad cognitiva y es una disminución en las habilidades cognitivas e intelectuales del individuo. Como hay una disminución de las funciones mentales superiores se puede ver afectada la inteligencia, el lenguaje, el aprendizaje, entre otros; así como las funciones motoras. Esta discapacidad 36 abarca toda una serie de enfermedades y trastornos entre los más conocidos están: El Autismo, El síndrome Down, Síndrome de Asperger y el Retraso Mental. A continuación, se describen las más frecuentes: o El paciente con síndrome de Down El síndrome de Down (SD) es una de las causas más frecuentes de RM y de cardiopatía congénita. Aproximadamente uno de cada 800 niños nace con esta patología y se espera un aumento en el número de personas con SD en un futuro. (Silvestre y Plaza, 2007: pág. 277). Se produce en la mayoría de los casos por la presencia de una trisomía en el cromosoma 21, que en el 95% procede de la madre. Aunque algunos pacientes con SD tienen 46 cromosomas, realmente tienen el material genético de 47, por lo que este material genético adicional del cromosoma 21 está translocado o unido a otro cromosoma. Pueden existir trisomías parciales con fenotipos de SD causados por duplicación de pequeñas regiones de este cromosoma. De estas áreas del cromosoma 21 derivarán las características fenotípicas respecto al RM, microencefalopatía, talla corta, hipotonía generalizada, dermatoglifos y características orofaciales. También puede ser debido a un mosaicismo, que acontece cuando un individuo tiene dos líneas celulares distintas. En el SD es probable que el mosaicismo se deba a un error en la separación de los cromosomas en la división celular en el embrión durante el desarrollo, de lo que deriva la aparición de dos líneas celulares, una normal y otra con 47 cromosomas. El pronóstico en cuanto al funcionalismo intelectual dependerá de la proporción de células con trisomía 21 presentes en el cerebro. Existen algunas personas con SD de tipo mosaicismo con signos clínicos apenas reconocibles y con un coeficiente de inteligencia normal. 37 El paciente con SD ha sido muy estudiado; está asociado a una serie de factores físicos y faciales, así como a defectos del sistema inmunológico y endocrino. Tienen una mayor incidencia de leucemias y una estrecha relación con la demencia tipo Alzheimer. En los niños pequeños existe una hipotonía muscular, por lo que está afectada, por tanto, la musculatura orofacial. Presentan factores característicos en su morfología craneofacial, como son la microencefalia, braquicefalia y occipucio aplanado. La cara suele ser redondeada y aplanada. Los ojos son oblicuos con pliegues epicánticos, están separados con tendencia a una mirada hacia afuera y arriba.Además, son propensos a padecer alteraciones visuales como hipermetropía, miopía o estrabismo. La inserción de las orejas es baja y los pómulos están marcados. El puente nasal es aplanado y de inserción más baja de lo normal. En las manos presenta un solo pliegue palmar (pliegue simiesco), el dedo meñique esta contorneado hacia adentro (clinodactilia), y a menudo solo tiene dos falanges. En el pie hay una amplia hendidura entre los dedos 1 y 2 un surco plantar. (Silvestre y Plaza, 2007: pág. 278). Un porcentaje de los pacientes con SD (40%) presentan cardiopatías congénitas como comunicación interauricular, comunicación interventricular u otro defecto cardiaco, lo que condiciona la necesidad de profilaxis antibiótica antes del tratamiento odontológico cruento para prevenir la endocarditis bacteriana. De igual modo, estos individuos presentan alteraciones en el sistema inmunológico con disminución de los linfocitos T y alteraciones en la quimiotaxis, fagocitosis y muerte en las células fagocíticas. 38 A menudo presentan infecciones crónicas en las vías altas respiratorias, lo que predispone a la respiración oral, y, consecuentemente se observa la boca con grietas en la boca y en la lengua (Silvestre y Plaza, 2007: pág. 278). o El paciente con retraso mental El término retraso mental (RM) se aplica a aquellas personas cuya capacidad intelectual general está significativamente por debajo de la media, y cuya adaptación al ambiente que las rodea es limitada. Se trata de un complejo conjunto de características que implican un enlentecimiento en el desarrollo de las diferentes áreas de funcionamiento del individuo. (Silvestre y Plaza, 2007: pág. 274). Según la American Association of Mental Retardation (AAMR), el RM es una situación en la que existe un funcionamiento intelectual significativamente inferior al promedio, ocurre con deficiencias de la conducta adaptativa y se manifiesta durante el período de desarrollo en épocas relativamente tempranas, siempre antes de los 18 años de edad. Afecta aproximadamente a entre un 1 y un 3% de la población. El concepto actual, en lugar de describir el RM como un estado de incompetencia global, se refiere a un patrón de limitaciones en comparación con el funcionamiento normal de las personas en las diferentes facetas de la vida cotidiana. En el RM se verá alterada la habilidad del cerebro para aprender: pensar, resolver problemas y tener conceptos globales (funciones intelectuales así como se verán disminuidas o alteradas las destrezas que necesita la persona para vivir independientemente (funcionalismo adaptativo). Aparece un retraso en los procesos cognitivos que puede ser medido por diferentes cuestionarios psicométricos de inteligencia, los cuales determinan un nivel inferior a la media establecida. El comportamiento adaptativo estará afec39 tado, y se observa una incapacidad del individuo para satisfacer la exigencia que se suponen normales para su edad y su grupo cultural. Estas limitaciones la capacidad adaptativa se observarán al menos en dos de las áreas de habilidad personal, como son el cuidado y la higiene personal, el nivel de comunicación, las habilidades interpersonales o sociales, la vida doméstica, la utilización de recursos comunitarios, el autocontrol, las habilidades de aprendizaje y áreas como el trabajo, el ocio, la salud o la seguridad. (Silvestre y Plaza, 2007: pág. 274). Se ha clasificado a estos pacientes en función del coeficiente intelectual (CI) como sujetos con RM leve, moderado, grave y profundo. Los individuos por encima de un CI de 70 se puede decir que están en una situación límite y que se caracterizan por presentar un aprendizaje lento. El RM leve representa el grupo con más frecuencia y suelen presentar un CI entre 70 y 50, pueden llegar a cursar estudios hasta el final de la primaria, y se trata de sujetos educables y que suelen convivir perfectamente en la colectividad. El RM moderado puede llegar a representar aproximadamente el 10% del colectivo; con un CI entre 50 y 35, pueden cursar solo los primeros años de la educación primaria y son adiestrables aunque tienen que estar tutelados. En el RM grave la frecuencia es muy baja, alrededor de un 5%; con CI entre 35 y 25, no son adiestrables y tienen que estar supervisados. De igual modo los individuos con RM profundo tienen que estar muy supervisados, o incluso asistidos, y sólo representan el 1-2%. Para medir la conducta adaptativa se evalúa la destreza y la habilidad del individuo en comparación a otros de su edad, y estará determinada por factores de salud, familiares, socioculturales y económicos. La evaluación del paciente comprende desde los antecedentes de su historia familiar, hasta sus 40 antecedentes personales con alteraciones congénitas, gestacionales, perinatales, neonatales y postnatales. En la exploración podremos ver anomalías morfológicas tanto corporales como orofaciales. Las pruebas complementarias que se deben evaluar son los análisis de laboratorio, incluyendo estudios cromosómicos, bioquímicos y pruebas tiroideas; un examen radiológico de los huesos largos y de la muñeca; una evaluación neurológica que contenga un EEG y una TC. Así mismo, se realizará un estudio psicológico completo, englobando pruebas psicométricas, para valorar el desarrollo cognitivo e intelectual respecto a su edad. (Silvestre y Plaza, 2007: pág. 275). La prevención de estos procesos se basará en primer lugar, en el consejo genético, que permite detectar alteraciones cromosómicas que predisponen a algún tipo de anomalía. La amniocentesis está indicada sólo, debido a sus complicaciones, en casos de riesgo elevado, es decir, cuando la embarazada haya tenido previamente un hijo con una anomalía o cuando sea mayor de 40 años. Habrá que mantener un óptimo control durante el período gestacional con una buena vigilancia de su salud, evitando o tratando tempranamente infecciones, controlando el estado nutricional y los hábitos tóxicos y los medicamentos que están contraindicados durante el embarazo. El segundo nivel estará relacionado con una buena asistencia durante el parto y un buen cuidado médico posparto, principalmente entre los prematuros y aquellos niños que tengan alguna complicación. Se trata de pacientes que pueden presentar diferentes alteraciones asociadas o relacionadas con muy diferentes síndromes, por lo que el enfoque terapéutico deberá ser multidisciplinario y será necesario la participación de diferentes especialistas. 41 En las últimas décadas, el problema del RM ha recibido una atención creciente por el reconocimiento del derecho de los sujetos afectos a recibir los cuidados apropiados para el mantenimiento de su salud, y por el principio de normalización que apoya que estos individuos deben vivir en la comunidad y utilizar sus recursos. Se pretende mantener un estado de salud general aceptable y, además, que el individuo desarrolle las habilidades necesarias para mantener un nivel adecuado de autonomía, cuidado personal y relación social. Actualmente se están realizando técnicas de estimulación precoz que pretenden el desarrollo y la potenciación de las habilidades neurológicas en formación. (Silvestre y Plaza, 2007: pág. 276). 2.2.3.3. Discapacidades Psíquicas. Son las personas que sufren alteraciones neurológicas y trastornos cerebrales. Se considera que una persona tiene discapacidad psíquica cuando presenta "trastornos en el comportamiento adaptativo, previsiblemente permanentes" 2.2.4. Pacientes especiales en odontología Con el término paciente especial se designa a aquel paciente que presenta unas características o condiciones que lo hacen singular frente a lo ordinario. (Silvestre y Plaza, 2007: pág. 215). Estas características son fundamentalmente cuatro: - La existencia de riesgo médico por padecer un proceso importante. - La dificultad de manejo clínico odontológico: a) por la conducta y b) por la técnica odontológica. 42 - La existencia de lesiones orales características que hacen más vulnerable al paciente ante el tratamiento odontológico. - La posible interacción entre el proceso sistémico y el tratamiento odontológico. En primer lugar, se encuentra la situación de padecer una patología sistémica grave que, de alguna forma, puede condicionar el manejo odontológico de estos enfermos. En segundo lugar, se considera la posible interrelación entre el tratamiento dental y la enfermedad que padece. En tercer lugar, se valora la dificultad de manejo clínicoodontológico tanto desde el punto de vista de la conducta, en el caso de los discapacitados psíquicos, como desde la perspectiva de la técnica odontológica, como ocurre en el tratamiento de los pacientes con epidermolisis ampollar que padecen una disminución de la apertura bucal y la producción de ampollas ante el menor roce o trauma sobre la mucosa bucal. Por último, se considera la característica de padecer, en ocasiones, lesiones relacionadas con el tratamiento médico recibido, como serían las lesiones de osteorradionecrosis de los pacientes que recibieron radioterapia de cabeza y cuello, o la osteoquimionecrosis por determinados fármacos.(Silvestre y Plaza, 2007: pág 16). Será necesario que en el futuro los odontólogos reciban una formación específica en este campo para el tratamiento de estos colectiva, puesto que conllevan una serie de dificultades y riesgos que no presentan los pacientes dentales sin patologías asociadas. Será importante que el dentista identifique a los pacientes con patología previa y que se establezca una buena comunicación entre el médico y el odontólogo para la mejor atención de estos enfermos. El tratamiento dental en estos casos deberá realizarse con el mínimo riesgo para la salud general y con la máxima eficacia posible. La clave para hacer esto posible será valorar el riesgo previo del caso, y seguir unos protocolos o guías clínicas para establecer de forma adecuada y sistemática las técnicas y los procedimientos más convenientes según un plan de tratamiento previo. 43 2.2.5. Estimación del riesgo médico en la clínica odontológica La estimación del riesgo del paciente se realiza mediante diversos sistemas utilizados en medicina, como son la del sistema ASA. El más utilizado, ya que es el más sencillo. Fue descrito en 1962 por la American Society of Anesthesiologists y modificado en 1979. Se basa en cinco categorías ASA (I, II, III, IV y V) (ver tabla 1.1). La primera categoría es ASA I, que representa al paciente sano que tolera bien el estrés y que desde la perspectiva odontológica no necesita ninguna modificación, puede desarrollar una actividad habitual sin dificultad ni fatiga. A continuación, se encuentra la AS AII, que engloba a los pacientes sanos en situaciones especiales, como embarazo, alergia o ansiedad extrema, y se deberá adecuar el tratamiento odontológico en cada caso. Alguna de estas modificaciones puede ser el empleo de antibióticos de forma preventiva, la sedación, tener visitas de menor duración o evitar ciertos fármacos o sustancias que puedan desencadenar un ataque alérgico. Los pacientes ASA II pueden realizar actividades normales sin experimentar sufrimiento, como disnea, fatiga o dolor torácico.(Silvestre y Plaza, 2007: pág. 17). TABLA 1.1 Modificaciones generales en el tratamiento dental según la clasificación ASA ASAI Pacientes sanos. No es necesaria ninguna modificación 44 Toleran bien el estrés ASA II Enfermedad leve. Adecuación del tratamiento a sus necesidades Ansiedad extrema ASA Enfermedad sistemica grave Protocolo de minimizar riesgo III no incapacitante ASA Enfermedad incapacitante Odontología hospitalaria Moribundo Tratamiento paliativo. Urgencias IV ASAV Fuente: Silvestre y Plaza, 2007. Odontología en pacientes especiales. La siguiente categoría, ASA III, representa a un individuo con una enfermedad sistémica no incapacitante, es decir, le limita para su actividad normal pero no le incapacita. Puede realizar actividades normales sin experimentar sufrimiento respiratorio, pero deben detenerse si comienza a sentir síntomas. Estos pacientes no suelen tener clínica de fatiga en reposo, aunque comienza a aparecer cuando son sometidos a cualquier situación de estrés, como sería en este caso el tratamiento odontológico. En estos enfermos se deberán realizar ciertas modificaciones terapéuticas, utilizando protocolos específicos para su patología y, de alguna forma, minimizar el riesgo durante el tratamiento. Algunos ejemplos de pacientes ASA III son los que presentan angina de pecho estable, estado postinfarto de miocardio con largo tiempo de evolución sin síntomas residuales, pacientes con antecedentes de accidente cerebrovascular, diabetes mellitus de larga evolución bien controlada, etc. (Silvestre y Plaza, 2007: pág. 17). La categoría ASA IV engloba a los individuos que padecen una enfermedad incapacitante que afecta a su vida cotidiana. El problema médico es de mayor importancia que el problema dental, por lo que el riesgo de tratarlos es demasiado alto. Por esta razón, y siempre que sea posible, se debe posponer el atamiento hasta que mejore la situación médica. Si se decide tratar al paciente, es conveniente hacerlo en medio hospitalario, ya 45 que si durante el tratamiento odontológico surgiera una situación de emergencia médica las posibilidades de supervivencia serían mayores. Por último, la categoría ASA V corresponde a pacientes moribundos o paliativos en los que no se espera una larga supervivencia. Suelen ser enfermos terminales hospitalizados. En estos casos, el tratamiento dental estará contramatado y, excepcionalmente, se llevará a cabo con fines paliativos para aliviar el dolor y evitar las infecciones orales. Una de las situaciones de riesgo que debe considerarse en los pacientes médicamente comprometidos es el estrés y la ansiedad extrema. En el sujeto sano, los cambios fisiológicos que se producen suelen ser compensados rápidamente debido a su capacidad de resistencia al estrés. Sin embargo, en los pacientes médicamente comprometidos estos cambios pueden no ser compensados, lo que da lugar a una complicación o agravamiento en su estado de salud, pudiendo llegar a desencadenarse una emergencia médica. (Silvestre y Plaza, 2007: pág. 18). Los factores que pueden minimizar el riesgo médico en la consulta dental se relacionan con actitudes clínicas positivas, como realizar una correcta evaluación clínica previa al tratamiento odontológico, valorar el riesgo inicial mediante interconsultas cuando sea necesario, monitorizar antes y durante el empleo de determinadas técnicas o procedimientos, controlar el postoperatorio y utilizar protocolos o procedimientos clínicos estandarizados. En general, se puede reducir el riesgo con tratamientos dentales sencillos, citas cortas, sedación adecuada y un buen control del dolor. 2.2.6. Valor semiológico en el paciente odontológico Para poder evaluar correctamente a un paciente de riesgo se debe, en primer lugar, identificar la enfermedad sistémica que padece, así como conocer los medicamentos 46 que está tomando, ya que pueden tener reacciones adversas con otros fármacos que se le administren, o con el tratamiento odontológico. (Silvestre y Plaza, 2007: pág. 18). Los antecedentes médicos se obtendrán realizando una correcta anamnesis durante la primera visita o, indirectamente, por medio de un cuestionario de salud que rellena el paciente. Este último método se emplea mucho en odontología en algunos países porque el paciente puede rellenarlo durante la primera visita mientras espera, y de esta forma certifica legalmente lo que escribe. Otra posibilidad interesante es dejarle que rellene el cuestionario de salud y posteriormente, preguntándole, completarlo o corregirlo más rápidamente. En algunas ocasiones, debido a una discapacidad cognitiva o a que son pacientes muy ancianos con un grado de dependencia importante, se deberá realizar la anamnesis junto a los familiares o responsables del paciente. La interconsulta con otros especialistas es fundamental para conocer la estabilidad clínica de una enfermedad crónica, y así considerar al paciente según un estadio de riesgo médico. Así mismo, será importante conocer la historia dental del paciente y, en especial, el estado bucodental actual. Se deberán valorar las intervenciones quirúrgicas bucales anteriores, los procedimientos restauradores y protésicos, los tratamientos de ortodoncia y periodontales y si tiene radiografías previas. La inspección general, de los pacientes también puede ayudar a reconocer a los pacientes médicamente comprometido, observando áreas expuestas como la cara. Los ojos, la nariz, los oídos o en cuello en un principio, se puede distinguir a un paciente obeso o de extrema delgadez, una postura y marcha característica como en el enfermo de Parkinson y un grado de dificultad respiratoria. De igual modo, el aliento puede ser fuente de información como el olor a acetona que se puede percibir en algún diabético, el de amoniaco asociado a la insuficiencia renal crónica o el desagradable olor a putrefacción de los pacientes con infecciones pulmonares. 47 El color de la cara puede relacionarse con ciertas enfermedades , como el color azulado o cianótico con la insuficiencia cardiaca, el amarillo con los procesos hepáticos o las pigmentaciones típicas de ciertas endocrinopatías, la cara también puede manifestar tumefacción como ocurre en el síndrome de Cushing, que se denomina cara de luna , al igual que los edemas pálidos en el síndrome nefrótico o la cara hinchada en el hipotiroidismo, en la piel de los parpados se pueden encontrar los característicos xantomas que aparecen en las hipercolesterolemias, la conjuntiva enrojecida por irritación en el síndrome de Sjogres, el simblefaron y las bridas cicatriciales del perfigoide cicatricial o los exoftalmos del hipertiroidismo. En el cuello se pueden manifestar problemas tiroideos como el bocio, los quistes o las adenopatías. Es importante pedir análisis de sangre a los pacientes médicamente comprometidos. Básicamente, son necesarios cuando se requiere un estudio preoperatorio para realizar el tratamiento bajo anestesia general, pero también son interesantes para valorar de forma general el estado del paciente. Habitualmente, se pide bioquímica, hematología y un estudio de hemostasia básico si se van a realizar extracciones dentales o cirugía bucal. En la bioquímica se pide como mínimo la glucosa basal, urea, creatinina, ácido úrico, lípidos, proteínas, fosfatasas alcalinas y transaminasas. (Silvestre y Plaza, 2007: pág. 19). 2.2.7. Monitorización en odontología Con el término monitorizar, nos referimos al conjunto de métodos de observación y registro de datos sobre la función de distintos sistemas y órganos, lo permite tener una información constante y poder hacer una evaluación al estado físico del paciente. Esta información permitirá detectar precozmente los efectos adversos producidos por medicamentos o por determinados patológicos. De esta forma, se puede actuar frente al 48 problema detectado, evitando las complicaciones graves. Los procesos de monitorización deben tener unas características ideales, es decir, ser fiables, sensibles, proporcionar datos de a rápida y continuada, no ser invasivos, ser prácticos y no ser influenciables por los movimientos del paciente u otros estímulos externos. La monitorización del paciente obedece a tres causas, el estado físico de la técnica anestésica que se puede emplear y el tipo de tratamiento que se debe realizar. Los pacientes que estén dentro de la categoría ASAIIya deben ser candidatos a monitorización y,por supuesto, los de las categorías superiores. En muchas ocasiones, los dispositivos de monitorización son meramente extensiones mecánicas de nuestros sentidos. Cuando se atiende a pacientes médicamente comprometidos en odontología, se debe utilizar una monitorización básica, que no representé ningún riesgo añadido para el paciente, y nos proporcione una adecuada información sobre su estado actual. (Silvestre y Plaza, 2007: pág. 23). Por lo tanto, en un paciente con antecedentes de hipertensión grave deberemos controlar la tensión en la clínica antes de realizar cualquier tratamiento odontológico y, en ocasiones, durante el mismo. En pacientes con problemas cardiorrespiratorios, se puede observar cómo respiran mientras se les toma el pulso. La oximetría de pulso se puede hacer en aquellos enfermos con riesgo de depresión respiratoria, o cuando se vaya a utilizar la sedación. También se puede controlar la glucemia con el glucómetro en el diabético descompensado y usar las nuevas técnicas de evaluación de la hemostasia, como el coagulómetro portátil, para conocer el INR en el paciente anticoagulado. 2.2.8. Situaciones de urgencia médica La aparición de complicaciones médicas en el gabinete dental cuando tratamos a pacientes especiales puede ser un hecho relativamente frecuente. La mayoría de las veces, estas complicaciones se van a resolver de forma rápida y no van a suponer una 49 amenaza para vida del paciente. Sin embargo, deberemos estar preparados para afrontar aquellas emergencias médicas que se puedan presentar en nuestra consulta mientras requerimos la ayuda de equipos de urgencia especializados. (Silvestre y Plaza, 2007: pág. 24). La prevención de estas situaciones de emergencia se basará, como ya tratamos anteriormente, en realizar un buen estudio previo del paciente y sus circunstancias, así como un buen control de la ansiedad durante el tratamiento dental. Es necesario contar con una buena formación, tanto del odontólogo o estomatólogo como de su equipo auxiliar, y disponer de los medios materiales necesarios para afrontar estas circunstancias. Se deberá tener entrenamiento en soporte vital básico, mejor si también se tiene en avanzado, así como conocimientos adecuados sobre fármacos para casos de urgencia. Un miembro de la clínica debe supervisar periódicamente el correcto mantenimiento de estos equipos y de los medicamentos básicos necesarios. Ante la emergencia, el dentista deberá dirigir las actuaciones necesarias y administrar, si fuera preciso, los fármacos adecuados en cada caso. El higienista o auxiliar dental actuará como ayudante y deberá avisar al servicio médico urgente. En este último caso, si hay al menos dos auxiliares, uno actuará de ayudante y el otro se encargará de facilitar el protocolo de evacuación urgente del paciente. El equipo básico de urgencias debe tener un sistema de administración de oxígeno, compuesto por una bombona de oxígeno comprimido con un regulador manométrico de presión, un caudalímetro con regulación de flujo de 1 a 15 litros/minuto, y un sistema de conexión a la bolsa autoinflable y a la mascarilla (para adultos y niños). Así mismo, debe contener un juego completo de cánulas orofaríngeas de plástico, tipo Guedel, de los números de 0 a 4. De igual forma, debe constar de un sistema de aspiración y cánulas de succión. 50 Para la administración de fármacos son necesarias jeringas de 2 y 5 ml y agujas estériles para punción por vía intramuscular e intravenosa, un dispositivo de punción venosa y venoclisis con sistema de conexión, y un torniquete de goma. Se debe tener un fonendoscopio y un esfigmomanómetro. Aunque el tratamiento primario de cualquier emergencia es el soporte vital básico, sólo se considera fármaco esencial la adrenalina, para el tratamiento de la reacción alérgica sistémica aguda (anafilaxia), y el oxígeno. Los fármacos utilizados en urgencias son inyectables, siendo éstos la adrenalina, los antihistamínicos, los corticosteroides, los anticonvulsivos, los broncodilatadores, la morfina y los antihipoglucemiantes. Como otros fármacos no inyectables, consideramos los vasodilatadores, broncodilatadores y antihipertensivos. (Silvestre y Plaza, 2007: pág. 24). Ante cualquier circunstancia de emergencia médica, nuestra obligación primara será proporcionar al paciente el soporte vital básico (SVB) mediante el que deberemos asegurar la permeabilidad de la vía aérea, la ventilación y la circulación. Este se llevará a cabo mediante la aplicación de técnicas específicas y protocolizadas de resucitación cardiopulmonar básicas cuando sean necesarias. El esquema general que se debe seguir en el soporte vital básico es el siguiente: - Vía aérea: Análisis de la situación, comprobar el nivel de conciencia: a) si responde, se deja como está, se pide ayuda valorando a intervalos; b) si no responde, pedir ayuda urgente al 112, colocar en posición de reanimación (RCP), abrir la vía aérea, limpiar con barrido digital y realizar la maniobra frentementón. - Soporte ventilatorio: Comprobar la respiración (ver, oír, sentir): a) si respira y está inconsciente, poner en posición lateral de seguridad y pedir ayuda; b) si no respira, iniciar ventilación con ambú o técnica boca-boca o boca-nariz. - Soporte circulatorio: Comprobar pulso central: 51 a) si hay pulso, iniciar ventilación, pedir ayuda y continuar con las insuflaciones ventilatorias; b) si no hay pulso central, iniciar ventilación y masaje cardíaco externo (15/2). (Silvestre y Plaza, 2007: pág. 25). El soporte vital básico es el primer paso ante un paciente con una parada cardiorrespiratoria, y tiene el objetivo de conservar una oxigenación mínima de los órganos vitales para evitar un daño irreparable y mantener al paciente viable mientras llega un equipo médico especializado. La máxima eficacia se obtiene cuando el soporte vital básico se inicia antes de los 4 minutos y se continúa con una reanimación cardiopulmonar avanzada antes de los 8 minutos, por este motivo es muy importante solicitar ayuda rápidamente al equipo médico urgente especializado desde el momento en el que se produce la emergencia. Ante cualquier situación urgente deberemos detener el tratamiento odontológico que estemos realizando y retirar rápidamente todos los instrumentos y materiales de la boca. Colocaremos al paciente en el suelo en posición decúbito supino excepto cuando exista una broncopatía obstructiva crónica, caso en el que será mejor dejarlo semisentado. La embarazada en el último trimestre se deberá dejar en posición lateral izquierda para evitar la compresión de la vena: va derecha por el feto. En primer lugar, se comprobará el estado de conciencia, animando o agitando al paciente. Si no responde y está inconsciente, se permeabilizará la vía aérea mediante la maniobra frente-mentón, desplazando con la mano derecha la frente hacia atrás, mientras que con la izquierda se desplaza la mandíbula hacia adelante y arriba. A continuación se comprobará que no tenga ningún cuerpo extraño en la boca que pueda obstruirla, y se le aflojará la ropa de alrededor del cuello. Hiperextensionandola cabeza y abriéndole la boca intentaremos elevar la base de la lengua y producir una apertura de la vía aérea, ahí ponemos de una cánula orofaríngea se la colocaremos y así evitaremos que lengua 52 caiga hacia atrás. La cánula orofaríngea se introduce en la boca con la raerte cóncava hacia la nariz del paciente, se va girando conforme se avanza hacia la orofaringe hasta completar el giro de 180°. A través de la cánula se pueden aspirar las secreciones. (Silvestre y Plaza, 2007: pág. 25). Seguidamente, comprobaremos la presencia o no de respiración espontánea acerando el oído a la boca del paciente y observando si existen movimientos torácicos. Si existe respiración espontánea, se le administrará oxígeno mediante mascarillas o gafas nasales. Si se encuentra en parada respiratoria, habrá que realizar maniobras para iniciar la ventilación asistida mediante balón-mascarilla (ambú) y reservorio conectado a una fuente de oxígeno con un flujo de 15 litros/ minuto, o con maniobra boca a boca, debiendo obtener un ritmo de 15 ventilaciones por minuto. En primer lugar, se realizarán dos insuflaciones lentamente, permitiendo la espiración de forma pasiva. Se comprobará si existe circulación adecuada mediante el pulso carotídeo. En caso de palparse pulso, se continuará con la ventilación pulmonar asistida hasta que se recupere. En caso contrario, nos encontraríamos ante una parada cardíaca y se comenzarían de inmediato las maniobras pertinentes. Se iniciarán buscando un punto con dos dedos por encima de la apófisis xifoides y apoyando sobre éste las eminencias tenar e hipotenar de la mano y, sobre el dorso de ésta, el talón de la otra mano enlazando los dedos. Los brazos se deben mantener rectos y perpendiculares al tórax, lo que permitirá realizar las compresiones transmitiendo el peso corporal. Se alternarán dos ventilaciones con 15 compresiones en el masaje cardíaco. Las maniobras de reanimación deberán suspenderse cuando el paciente haya recuperado la circulación y la respiración espontánea. Existen 5 indicadores para evaluar la actividad neurológica durante la reanimación: disminución de la midriasis, integridad del reflejo fotomotor, presencia de reflejo corneal, presencia de reflejos de defensa ante 53 estímulos dolorosos y recuperación de la respiración espontánea. (Silvestre y Plaza, 2007: pág. 26). 2.2.9. Tratamiento odontológico La revalorización del papel del dentista como profesional de la salud es una tarea importante para la odontología. Este se encuentra académicamente preparado para conseguir, como objetivo prioritario, unas buenas restauraciones y una sonrisa perfecta con unos dientes blancos e impecables. De este modo, se incrementa la calidad de vida de los pacientes. (Silvestre y Plaza, 2007: pág. 26). Según la OMS, el concepto de calidad de vida es muy amplio, y está influido de un modo complejo por la salud del individuo, su estado psicológico, su nivel de independencia, las relaciones sociales y los elementos esenciales de su entorno. Es un concepto subjetivo, propio de cada individuo, que está inspirado por el ambiente en el que vive inmerso y su escala de valores. La calidad de vida que conseguimos en estos casos es el bienestar y la satisfacción personal, y suele primar la estética sobre la salud, con la que el odontólogo se ha comprometido previamente. Al tratar a pacientes con deficiencias graves de salud, no deberíamos equivocarnos intentando conseguir sólo una mejora estética, a veces imposible de conseguir. Lograr la restauración del aparato estomatognático y asignarle el cometido de generador de salud, que nunca debió perder, es algo mucho más serio, gratificante y sencillamente apasionante. Para conseguirlo, simplemente se sumarán al tratamiento odontológico unos conceptos que le proporcionarán el valor añadido necesario. El individuo que acude a la clínica en busca de tratamiento dental no es un cliente, sino un paciente, es una persona con una salud oral deficiente, que puede ser manifestación de una enfermedad grave. Se debe conocer su estado de salud actual, y en el caso de 54 que padezca una enfermedad crónica, su previsible evolución futura y su expectativa de vida, El dentista que, como profesional sanitario, ejerce en la sanidad pública y desempeña su trabajo en el ámbito de un hospital está habituado a ver pacientes con problemas graves de salud. Es posible que forme parte de un grupo interdisciplinario y pueda tomar decisiones, ayudado por la opinión de especialistas médicos, sobre cuál es el mejor tratamiento para el paciente en cada caso concreto. (Silvestre y Plaza, 2007: pág. 27). Para ello necesita ser competente y tener conocimientos específicos sobre pacientes no solamente sanos, sino enfermos con deficiencias graves de salud, que afortunadamente se imparten en las facultades de odontología. Si, como es más probable, el dentista ejerce exclusivamente la práctica privada de su profesión, se enfrentará diariamente al peligro potencial del paciente enfermo crónico, de mayor o menor gravedad, al que deberá realizar el tratamiento dental. Surgirán inevitablemente las dudas, ¿qué debo hacer ante una emergencia?, ¿sangrará en exceso?, ¿qué fármaco debo recetar?, ¿qué plan de tratamiento debo seguir? La respuesta estará en el estudio, la formación académica, la formación continuada y la experiencia profesional. En principio, la utilización consciente y juiciosa de la mejor evidencia científica debería bastar para tomar decisiones sobre el cuidado de los pacientes médicamente comprometidos. Pero, desgraciadamente, la información bibliográfica a nuestro alcance sobre el tema que nos ocupa no es muy abundante. El tratamiento odontológico es importante para mejorar, como ya hemos visto, la calidad de vida del paciente en sus aspectos funcional y estético, contribuye a mejorar el aspecto psicológico y, en ocasiones, ayuda a prolongar la vida al enfermo. El peligro estriba en que la mejor técnica, llevada a cabo en la persona equivocada, puede poner en grave riesgo su salud. Es indudable, por ejemplo, que el paciente que ha 55 sido recientemente irradiado debido a un cáncer oral tiene un gran riesgo de sufrir una osteorradionecrosis y que una simple exodoncia puede poner en grave riesgo su salud. 2.2.9.1. Parámetros que condicionan el tratamiento odontológico La esperanza o expectativa de vida es la cantidad de años que vive por término medio una población en un cierto momento del tiempo. Se suele dividir en masculina y femenina, y se ve influenciada por los factores ambientales, la alimentación, la calidad de la asistencia sanitaria, la higiene y la contaminación, entre otros factores. La expectativa de vida individual o cantidad de vida se aplica a un solo paciente, en el momento presente y atendiendo a sus circunstancias personales de salud. (Silvestre y Plaza, 2007: pág. 28). Al planificar el tratamiento odontológico de un enfermo dentro del contexto del paciente médicamente comprometido, es necesario introducir como parámetro su estado físico actual, la evolución previsible de su dolencia y su expectativa de vida. En su valoración se aplican diversos índices que originariamente se emplearon para referenciar la evolución de los enfermos oncológicos, y que ahora se aplican en medicina interna. Los más prácticos y sencillos son la escala de KARNOFSKY (ver tabla 1.2) y el índice ECOG (Eastern Cooperan ve OncologyGroup) (ver las tablas 1.3 y 1.4). Según el nivel de calidad del paciente respecto a su salud se podrá realizar un tratamiento odontológico u otro (ver tabla 1.5). TABLA 1.2 Escala de Karnofsky 56 100% Normal. Sin evidencias de enfermedad 90% Capaz de realizar actividad normal. Síntomas menores 80% Actividad normal con esfuerzo. Algunos síntomas 70% Incapaz de desarrollar actividad normal 60% Ocasionalmente requiere asistencia. Autosuficiente para la mayoría de las necesidades 50% Requiere considerable asistencia y cuidados frecuentes 40% Discapacitado. Requiere cuidado y asistencia especial 30% Severamente discapacitado y hospitalizado. Muerte no inminente 20% Muy enfermo. Requiere asistencia y cuidados activos 10% Moribundo: procesos fatales rápidamente progresivos 0% Muerte Fuente: Silvestre y Plaza, 2007. Odontología en pacientes especiales. Tabla de 1.3. Índice Ecog 0 Actividad completa, puede cumplir con todos sus quehaceres sin ninguna restricción 1 Tiene que limitarlas actividades que requieren esfuerzos, pero sigue siendo 2 ambulatorio y capaz de llevar a cabo trabajos ligeros o sedentarios Ambulatorio y capaz de cuidarse, pero no de llevar a cabo cualquier trabajo. 57 3 Tiene que estar en reposo durante < 50% de las horas de vigilia Sólo puede cuidarse en parte, encamado durante > 50% de las horas de vigilancia Totalmente inválido e incapaz de cuidarse, encamado por completo Muerto 4 5 Fuente: Silvestre y Plaza, 2007. Odontología en pacientes especiales. TABLA 1.4 Correspondencia entre los indicadores ECOG y Karnofsky ECOG Karnofsky 0 100-90% 1 SO-70% 2 60-50% 3 40-30% 4 20-10% 5 0%o Fuente: Silvestre y Plaza, 2007. Odontología en pacientes especiales. TABLA 1.5 Modificaciones en el tratamiento odontológico Índice ECOG Escala KARNOFSKY Tratamiento odontológico 0 100-90% Sin restricciones 1 80-70% Tratamiento 58 con ligeras 2 60-50% modificaciones 3 40-30% Modificaciones importantes 4 20.10% Modificaciones muy importantes 5 0% Cuidados paliativos Fuente: Silvestre y Plaza, 2007. Odontología en pacientes especiales. Estos índices permiten conocer de modo bastante aproximado cuál es la situación psicofísica de los pacientes. Se valorarán el grado de interés por la salud oral, la evolución de su estado físico y las limitaciones que presentan para realizar las actividades cotidianas y básicas. A todo ello, se añade la capacidad para realizar una correcta higiene bucal, la aptitud para llevar las prótesis removibles y su disposición a desplazarse al consultorio dental. (Silvestre y Plaza, 2007: pág. 30). 2.2.9.2. Atención odontológica El objetivo primordial es adecuar en lo posible el tratamiento odontológico a los deseos del paciente, siempre con la consecución de una boca libre de procesos infecciosos que expongan la salud al peligro. Se debe lograr el mejor estado de salud oral posible, permitiendo anticiparse a posibles complicaciones futuras. La urgencia es otro factor de primer orden, siendo frecuente encontrar limitaciones en el tiempo para el tratamiento dental que únicamente permiten realizar las extracciones dentarias previas a un procedimiento como, por ejemplo, la radioterapia. 59 Habitualmente, las circunstancias no son tan adversas y es imperativo que el tratamiento sea eficaz, esté exento de riesgos en lo posible y se realice con los mejores medios a nuestro alcance. (Silvestre y Plaza, 2007: pág. 30). Se valorarán otros parámetros que pueden modificar el tratamiento dental en el sentido de una mayor agresividad, o bien que permiten conservar algunos dientes con un tratamiento conservador. Entre los factores que pueden alterar el tratamiento odontológico podemos destacar los siguientes: - Estado de la cavidad oral. - Interés. - Comprensión. - Factores emocionales. - Deseo. - Higiene. - Urgencia. - Salud general. - Necesidad de cirugía. - Viabilidad del tratamiento. - Futuro previsible del paciente. En primer lugar, el estado de la cavidad oral, el grado de interés que muestra el paciente por su conservación y por el tratamiento dental. La higiene oral es otro factor condicionante de primer orden, valorándose la voluntad y la posibilidad física, tanto presente como futura, para llevarla a cabo. (Silvestre y Plaza, 2007: pág. 30). El paciente debe entender y estimar en qué consistirá el tratamiento dental y sus limitaciones en cuanto a los resultados tanto estéticos como funcionales. Si la capacidad de comprensión del paciente es limitada y no le permite tomar 60 decisiones, el consentimiento lo deben otorgar los familiares legalmente autorizados. Los factores emocionales y el deseo del paciente por conservar sus dientes a cualquier precio no deben desviarnos del objetivo inicial, que no es otro que la primacía de la salud. La conservación de los dientes con caries o problemas periodontales estará supeditada a la viabilidad del tratamiento que se debe realizar, que modo que no suponga un problema previsible en un futuro próximo. (Silvestre y Plaza, 2007: pág. 31). Para adoptar el mejor tratamiento posible, se debe evaluar al paciente, solicitar un informe clínico o una interconsulta, siempre es aconsejable que sea con el médico o el especialista que atiende al paciente, con el fin de determinar si es aconsejable la protección con antibióticos y valorar el pronóstico vital del paciente. Se considera necesario, en la medida de lo posible, conseguir un buen estado periodontal de éste. Se deben extraer todos los restos radiculares, los dientes con caries muy extensas y aquellos cuya restauración no sea segura, también dientes ya endodonciados sospechosos de tener infección. Se evaluará la extracción de los cordales incluidos con problemas, y que están parcialmente incluidos, en los casos en los que se vaya a ver comprometida inmunidad del paciente. Existen guías en la literatura sobre el tema, que pueden ayudar a tomar las decisiones correctas. Una especialmente útil es la Escala para la valoración del pronóstico y delriesgo odontológicode Daniel E. Jolly (DRAPE) (ver tabla 1.6). Nos puede servir de orientación ya que establece un rango de prioridades en el tratamiento odontológico de los pacientes con problemas graves de salud. En los capítulos siguientes, se tratarán detalladamente los problemas de salud que se 61 ven con mayor frecuencia y el modo adecuado de resolverlos desde el punto la vista odontológica. TABLA 1.6 Escala DRAPE Categoría I Individuo sano Categoría II Deficiencia de la salud que obliga a consideraciones especiales en la atención odontológica Categoría III Deficiencia notable de la salud con repercusiones permanentes en el individuo que exige modificaciones importantes en el tratamiento odontológico Categoría IV Deficiencia importante de la salud que exige modificaciones muy importantes en el tratamiento odontológico Categoría V Deficiencia grave de la salud en la que solamente están indicados los cuidados paliativos Fuente: Silvestre y Plaza, 2007. Odontología en pacientes especiales. 2.2.10. Manejo Odontológico de los Pacientes con Discapacidad El avance de la biomedicina ha logrado que muchos enfermos con problemas congénitos, alteraciones del desarrollo, accidentes o problemas degenerativos que antes no pudieran sobrevivir, en la actualidad vivan muchos años. Sin embargo, no sólo se trata de mejorar la supervivencia de los individuos, sino que también se deben desarrollar sistemas para mejorar su calidad de vida en general. Al hablar de pacientes discapacitados o minusválidos estamos refiriéndonos a colectivos muy amplios de todas las edades y sexos. Además, la discapacidad puede ser de tipo físico o psicomotor, psíquica o cognitiva y sensorial, y presentar diversos grados de afectación. (Silvestre y Plaza, 2007: pág. 249). 62 2.2.10.1. Odontología en pacientes discapacitados Proporcionar a las personas con discapacidad una buena asistencia odontológica se está convirtiendo en los últimos años en una necesidad para las clínicas dentales. De todas las personas que acuden a la consulta odontológica una parte sensible son pacientes que padecen algún tipo de discapacidad. El problema odontológico es uno de los problemas de salud que afectan a un alto porcentaje la población con algún tipo de discapacidad, habiendo por tanto una alta demanda de tratamientos.(Lozano, s/f, pág 1). Es difícil etiquetar, clasificar o agrupar a los pacientes con discapacidad, puesto que se trata de una población muy diversa que, además, es muy numerosa; se ha calculado que en nuestro país hay unos tres millones y medio de individuos discapacitados, lo que puede llegar a representar casi un 9% de la población general. Si establecemos tasas por mil habitantes, encontramos en niños menores de 6 años una tasa de 22,4/1000 habitantes, entre los 6 y los 44 años una de 45,9/1000 habitantes y en los mayores de 45 años llega hasta los 322,1/1000 habitantes. Del total, el 58,25% son mujeres, aunque hay que tener en cuenta que entre los 6 y los 44 años sólo representan un tercio. Destacar que sólo en deficiencias psíquicas la tasa es de 20/1000 habitante. (Silvestre y Plaza, 2007: pág. 249). Es importante definir tres conceptos básicos que a menudo se superponer y que ya la Organización Mundial de la Salud (OMS) ha intentado diferenciar. Estos son: deficiencia, discapacidad y minusvalía. La pérdida o anormalidad en una estructura y función fisiológica o psicológica se conoce como deficiencia. Esta deficiencia se puede producir por enfermedades genéticas o congénitas, por alteraciones del desarrollo, por 63 enfermedades sistémicas graves, por accidentes o por procesos degenerativos en edades avanzadas. Si esta situación conlleva una ausencia o restricción para alguna actividad de las consideradas normales en el ser humano, hablaremos de discapacidad. Ésta puede ser por exceso o por defecto, reversible o irreversible, y progresiva o regresiva. Por tanto, la discapacidad se define como la manifestación de una deficiencia en la persona que afecta a las habilidades básicas de la vida cotidiana. (Silvestre y Plaza, 2007: pág. 250). Cuando la discapacidad plantea una situación de desventaja social para un individuo determinado, que limita o impide el desempeño de un papel que sería normal en su caso, y en función de una serie de factores, se conoce como minusvalía. Es decir, representa una socialización de la deficiencia, ya que conlleva consecuencias sociales, culturales, económicas o ambientales. En la minusvalía existe una dificultad para mantener los llamados factores de supervivencia, elementos necesarios para desarrollar una vida cotidiana normal. Estos factores son seis cualidades básicas: la capacidad de orientación, la independencia física (para mantener una higiene personal, alimentarse o controlar esfínteres), la capacidad de movilidad, la capacidad de ocupación, la capacidad de integración social y la autosuficiencia económica. Sin embargo, la discapacidad no es por sí misma una fuente de inadaptación social. Un ejemplo de esto es un paciente con diabetes mellitus de larga evolución y descompensado, que presenta una deficiencia y una discapacidad pero no una minusvalía. En cualquier caso, hay que crear programas de atención a estos colectivos interviniendo en tres niveles diferentes. En primer lugar, se deberán establecer programas preventivos encaminados a evitar la deficiencia y la discapacidad. 64 En segundo lugar, se han de implementar programas de rehabilitación para intentar, con diversos medios y acciones, que una persona con discapacidad alcance un nivel funcional óptimo. En tercer lugar, se deberá facilitar el acceso de todas las personas con discapacidad al sistema de organización social en general, es decir, poner en práctica programas de equiparación de oportunidades. La odontología en pacientes discapacitados es fundamental debido a la alta incidencia de patología bucodental y a la dificultad de manejo clínico en muchos casos. Esta alta frecuencia de patología bucodental es mayor aún en los individuos asistidos en instituciones públicas o privadas. La mayor vulnerabilidad bucal se debe a muchos factores que han de ser prevenidos, corregidos o controlados en cuanto sea posible. (Silvestre y Plaza, 2007: pág. 250). Consideraremos la mayor incidencia de malformaciones, alteraciones congénitas o defectos del desarrollo de las estructuras y los tejidos bucales, como la amelogénesis imperfecta o la mayor incidencia de mal oclusiones. Así mismo, las deficiencias funcionales orofaciales, como las alteraciones de la masticación. Fonación y deglución, que da lugar al babeo, favorecen la patología. De igual modo, los hábitos nocivos como el bruxismo, el mordisqueamiento, la rumiación, el empaquetamiento y las lesiones por autoagresión. Otros condicionantes estarán relacionados con las dietas monótonas excesivamente blandas y azucaradas, o con la medicación a la que están sometidas estas personas, que favorece la hiposialia y la xerostomía. Además, estos fármacos rueden producir coloraciones dentales, sobrecrecimientos gingivales o lesiones irritativas sobre la mucosa oral. (Silvestre y Plaza, 2007: pág. 251). 65 Sin embargo, uno de los factores más importantes es la falta de higiene oral en estos individuos. Las causas son varias, desde problemas físicos con falta de coordinación motora y limitación de habilidades, hasta problemas de conducta: falta de cuidados asistidos por parte de un responsable. También son factores condicionantes de la aparición de alteraciones bucodentales el tipo de discapacidad, la existencia de alguna enfermedad sistémica asociada como por ejemplo la epilepsia, la dificultad clínica de manejo odontológico, la dificultad de acceso a centros sanitarios, el grado de dependencia y la disponibilidad de medios. En general, la patología bucodental más frecuente será la presencia de gingivitis asociada a la acumulación de placa bacteriana, la periodontitis, las caries, los traumatismos, las maloclusiones, el babeo, las lesiones sobre tejidos duros por bruxismo y las irritaciones sobre la mucosa bucal por la presencia de hábitos nocivos. Para prevenir y evitar la aparición de patología bucodental en estos colectivos, así como para su rehabilitación, se hace necesario un plan de salud bucodental completo e integrado en todos sus niveles. Es indispensable la acción de la atención primaria odontológica, así como la atención especializada tanto en el ámbito ambulatorio como hospitalario. Se ha de actuar en el terreno de la información y la formación a cuidadoresde centros de discapacitados, a profesores y a familiares, centrándose en el tema de la higiene bucodental de los pacientes, bien sea autoproporcionada o asistida, así como en las modificaciones técnicas necesarias en muchos casos para poderla realizar. También se deberá reforzar la corrección de hábitos nocivos y aconsejar dietas más adecuadas. Para aquellos pacientes con los que sea posible, se deberán organizar talleres prácticos donde se enseñen estas 66 técnicas de higiene y la adaptación de los cepillos dentales a las necesidades concretas de cada uno (Silvestre y Plaza, 2007: pág. 251). La asistencia dental en pacientes discapacitados se tendrá que establecer a varios niveles, dependiendo del grado de patología bucodental y de colaboración prestada por el paciente. Ante individuos con bocas más sépticas y con alto grado de patología, así como en pacientes con gran retraso mental o conducta difícil, será preferible el tratamiento integrado bajo anestesia general. Sin embargo, cuando la colaboración o el manejo del paciente sea posible y la patología bucodental no sea muy compleja, preferiremos el tratamiento en el consultorio de tipo ambulatorio. Se trata de una asistencia compleja que por varios factores ha estado completamente abandonada en los últimos años. Actualmente, comienza a integrarse en los sistemas públicos de asistencia sanitaria de algunas comunidades autónomas en nuestro país. No obstante, queda mucho pendiente y, sobre todo, falta formar a muchos profesionales de la salud bucodental en este terreno, para que la asistencia odontológica a estos colectivos pueda ser una realidad. La forma ideal de asistencia odontológica a pacientes discapacitados estaría estratificada en 3 niveles (Silvestre y Plaza, 2007: pág. 252): Nivel 1: Asistencia en atención primaria. Captación del paciente discapacitado. Educación en salud bucodental a los responsables del paciente. Evaluación del estado bucodental. Evaluación de la conducta. Establecimiento de un plan de tratamiento bucodental provisional. 67 Tratamientos odontológicos sencillos. Nivel 2: Asistencia especializada ambulatoria. Reevaluación del paciente. Tratamientos dentales complejos que no requieran anestesia general. Nivel 3: Asistencia odontológica hospitalaria. Reevaluación del paciente. Tratamientos dentales complejos que requieran anestesia general. Tratamientos dentales en pacientes de alto riesgo médico. Un primer nivel lo desarrollarían los equipos dentales de atención primaria, donde se debería realizar la captación del paciente discapacitado y la evaluación de su salud bucodental para la detección de patología. En este mismo nivel se debería evaluar la conducta y establecer un plan de tratamiento bucodental concreto. También sería conveniente educar en salud bucodental a los responsables de los pacientes y realizar los tratamientos odontológicos más sencillos, como limpiezas dentales, exodoncias en dientes deciduos y obturaciones dentales sencillas. El segundo nivel lo pondrían en práctica los equipos con personal especializado en el tratamiento odontológico a discapacitados de forma ambulatoria. Estos equipos especializados procederían a reevaluar la patología bucodental del paciente y realizarían tratamientos dentales complejos que no requirieran anestesia general, sólo manejo de conducta, restricción física y/o premedicación. (Silvestre y Plaza, 2007: pág. 252). 68 El tercer y último nivel lo constituirían los equipos odontoestomatológicos hospitalarios, donde se procedería a reevaluar a los pacientes y a realizar tratamientos complejos en pacientes con retraso mental severo que requirieran anestesia general. También tratarían a los discapacitados con alto riesgo médico. 2.2.11. Manejo clínico-odontológico del paciente discapacitado Los pacientes discapacitados presentan dificultades de manejo clínico no sólo por la conducta, sino también por la técnica odontológica que se ha de emplear cuando se tratan bajo anestesia local. Los métodos de anestesia y control para el tratamiento odontológico en pacientes discapacitados se pueden clasificar de la siguiente forma: 2.2.11.1. a)Tratamiento odontológico bajo anestesia local: Manejo de conducta según el grado de comunicación: Control de la expresión y de la voz. Método decir-mostrar-hacer. Método de refuerzo positivo. Método de la imitación. Método de distracción. Restricción física: Control de apertura y de lengua. Control de la cabeza. Control del cuerpo y las extremidades. Sedación: Por vía oral, sublingual e intranasal. Inhalatoria. Intramuscular. 69 Intravenosa. 2.2.11.2. b) Tratamiento odontológico bajo anestesia general. Puede existir un grado de comprensión y comunicación disminuida, y también problemas motores para adaptarse al sillón dental, como sucede en ciertos síndromes músculo esqueléticos y en la parálisis cerebral. Aunque el mayor grado de dificultad lo encontraremos en los discapacitados psíquicos con un nivel de retraso mental medio o severo. Por lo tanto, deberemos realizar una buena valoración clínica en la primera visita o en el período de captación del paciente, fijándonos especialmente en el nivel de deficiencia en la esfera cognitiva y psicomotora. (Silvestre y Plaza, 2007: pág. 253). En estos pacientes se necesitan mayores cuidados, pero en muchas ocasiones no son proporcionados por la dificultad de manejo o por los costes económicos que suponen. Además, estos tratamientos dentales no tendrán un buen pronóstico sin un correcto mantenimiento de la higiene oral y un buen control de ciertas dietas demasiado cariogénicas. Por tanto, el primer paso para tratar a estos pacientes es discriminar si el tratamiento se debe realizar de forma ambulatoria con anestesia local o ha de ser hecho en una unidad de cirugía mayor ambulatoria bajo anestesia general. Esto dependerá de la valoración inicial del grado de colaboración y de la patología bucodental que presenten. Los métodos para el manejo clínico del paciente bajo anestesia local pueden ser de varios tipos, desde el básico manejo de la conducta, asistido con restricción risica cuando esté indicado, hasta la utilización de fármacos para premedicación: sedación profunda. Cada caso debe ser valorado individualmente, eligiendo los métodos que se consideren más apropiados. 70 El manejo de la conducta pretende cambiarla cuando el paciente no sea colaborador, facilitando así el procedimiento dental y la seguridad del paciente durante el mismo. De esta forma, se mejora la eficacia del tratamiento teniendo en cuenta el tipo y la duración del mismo. (Silvestre y Plaza, 2007: pág. 254). Será necesario considerar el grado de coeficiente intelectual (CI) o su capacidad de comunicación durante la primera visita. El trato deberá ser directo, con mensajes muy sencillos y cortos, evitando palabras que puedan atemorizar o crear inquietud. El control de la voz será muy importante, y se darán órdenes sencillas y fáciles de cumplir con un volumen y una velocidad adecuados para influir en el comportamiento del paciente. Se intentará ganar su atención evitando los comportamientos negativos. Así mismo, como comunicación no verbal, la expresión facial, la postura o el contacto físico directo son relevantes en la relación con el paciente. Se debe trasmitir seguridad, confianza y tranquilidad para reducir la ansiedad. Cada profesional deberá utilizar aquellos métodos de conducta en los que tenga mayor experiencia, Uno de los más utilizados es el llamado «decirmostrar-hacer», en el que se enseñan al paciente los aspectos más importantes de la visita dental, intentando familiarizarle con el ambiente y conformando una respuesta adecuada al procedimiento que vayamos a utilizar. Se basa en la desensibilización utilizando la relajación y la presentación de situaciones estresantes del procedimiento dental. Esta técnica se utilizará durante la primera visita y en consultas sucesivas cuando se incorporen nuevos elementos desconocidos para el paciente (Silvestre y Plaza, 2007: pág. 254). 71 En pacientes con deficiencias sensoriales modificaremos esta técnica, de forma que con sordos será «mostrar-hacer» y con ciegos «decir-dejar tocar-hacer». En pacientes con retraso mental importante se puede sustituir la forma verbal por un panel de dibujos. Otra técnica es la del refuerzo positivo, donde se pretende asegurar la repetición de los comportamientos deseados, y que se basa en que los reforzadores aumentan la frecuencia de una conducta. Éstos pueden ser materiales, como premios, o de tipo social, como elogios. Deberemos considerar dos condicionantes: la inmediatez del refuerzo, que deberá aplicarse enseguida que logremos la conducta deseada, y su consistencia, es decir, que ha de ser aplicado cada vez que la conducta se produzca. Una vez alcanzado el objetivo, bastará con un refuerzo de forma intermitente, y se deberán ignorar las conductas no deseadas. La técnica de la imitación o modelado se basa en la observación por parte del paciente de uno o más individuos que muestran la conducta apropiada en un momento concreto, pudiendo realizarse en la clínica directamente o bien visualizando un vídeo. El objetivo es que cambie la conducta imitando la de le otros. Es eficaz y útil en la adquisición de nuevas conductas, también servirá para suprimir ciertos temores. La distracción es una técnica muy utilizada. Consiste en desviar la atención del paciente en ciertos momentos en los que se considere que el procedimiento es más molesto. Pueden utilizarse objetos familiares para el paciente como mascota muñecos o sonidos, por ejemplo, la música preferida. Otra técnica muy usada en las clínicas odontológicas es la de escape o fuga contingente. El paciente se siente seguro por tener la sensación de control sobre el procedimiento, permitiendo breves momentos de interrupción de forma 72 premeditada bajo un comportamiento cooperador. Si el comportamiento se vuelve indeseado, cesa inmediatamente esta interrupción. Un ejemplo de esta técnica es cuando le decimos al paciente que nos levante ligeramente la mano si nota algo molesto para que paremos un momento. (Silvestre y Plaza, 2007: pág. 255). En ocasiones, es necesario poner en práctica, junto con las técnicas de manejo de conducta, la restricción física. Esta restricción supone aplicar al paciente discapacitado ciertos métodos manuales, físicos o mecánicos para inmovilizarlo parcial o totalmente, con el fin de protegerlo a él y al equipo dental mientras se le proporciona atención odontológica. Puede facilitar el procedimiento en pacientes que requieren ayuda para controlar los movimientos involuntarios de las extremidades debido a trastornos neuromusculares. También mejora el manejo de individuos resistentes o difíciles durante breves períodos de tiempo necesarios para realizar tratamientos sencillos. En cualquier caso, antes de utilizar este procedimiento en un paciente discapacitado, deberemos considerar otras modalidades alternativas, valorando las necesidades de tratamiento y el desarrollo emocional y físico. No obstante, antes de comenzar este tratamiento, deberá obtenerse el consentimiento informado de los padres o responsables. El concepto de restricción física incluye el control de la apertura bucal, la sujeción de la cabeza del paciente y, sobre todo, el control del cuerpo y las extremidades. Para el control de la apertura bucal usaremos los llamados abrebocas tipo tijera o tipo Molt, los bloques de mordida de goma y el sostenedor de boca Open-Wide. El abrebocas tipo Moltse abre mediante un mecanismo de tijera inversa, apoyando unas pequeñas palas de apertura en las áreas 73 posteriores sobre las superficies oclusales. Estas palas se pueden envolver con gasas para no lañar las coronas dentales, ni producir irritaciones sobre las encías o los labios en los pacientes edéntulos de los sectores posteriores. Este dispositivo nos permite el acceso al lado opuesto de la boca y evita lesiones por cierre inesperado de la misma. Suelen ajustarse a varios tamaños. Son útiles en procedimientos largos en individuos con pobre control neuromuscular.(Silvestre y Plaza, 2007: pág. 255). Los bloques de mordida de goma son muy utilizados por la facilidad para citarse en las áreas posteriores, entre las superficies oclusales de los molares, estabilizando la boca en apertura. Debe anudárseles un trozo de seda dental para superarlos fácilmente si se descolocan. Otro elemento para mantener la boca cierta es el llamado Open-Wide, formado por un separador de la lengua con un trozo de espuma resistente en el extremo. Así mismo, existe la posibilidad de fabricar nuestros propios abrebocas en la consulta, colocando gasas que envuelvan el mango de una espátula de batir alginato y forrando las gasas con esparadrapo. Cuando el paciente abre un poco la boca o se le induce a ello apretando ciertos puntos en fondo de vestíbulo inferior, inserta con el diámetro mayor en posición horizontal paralelo al plano oclusal. Y en cuanto aumente dicha apertura, se gira suavemente dejando el diámetro mayor en posición vertical, con lo que se gana espacio y mayor facilidad para explorar y tratar las arcadas del lado contralateral. Para mantener la estabilidad de la cabeza, se rodea por detrás, dejándola entre el antebrazo y nuestro cuerpo, o bien nuestro ayudante la sujeta con su brazo contra el reposacabezas. Existen sistemas específicos para adaptar a las sillas de ruedas y al reposacabezas del sillón dental con el fin de sujetar bien la cabeza y que no gire. 74 Se fabrican elementos comerciales diseñados para la adaptación y sujeción del tronco y las extremidades de un paciente discapacitado. Básicamente, consisten en una tabla almohadillada y unos cinturones que se anudan y sujetan el tronco, los brazos, las piernas y, en algunos casos, la cabeza. En pacientes con hipotonía y espasticidad grave puede adaptarse el cuerpo sobre una colchoneta de un material que toma la forma establecida. La restricción también puede hacerse de forma manual evitando los movimientos bruscos e intentando mantener una postura concreta; pero entonces dependeremos del número de auxiliares con que contemos. (Silvestre y Plaza, 2007: pág. 256). Cuando sólo hay un operador que debe controlar al paciente, la cabeza la sujetará con el brazo izquierdo contra su cuerpo, utilizará el abrebocas con la mano izquierda y con el brazo derecho procederá a la exploración bucal. En ocasiones se puede inmovilizar al paciente cruzando la pierna derecha por encima del tronco. Si se dispone de dos operadores, el auxiliar o uno de los padres se sentarán encima del paciente para inmovilizarlo. El auxiliar también puede colocarse a izquierda, por detrás de los hombros del paciente, para estabilizar la cabeza con el brazo derecho; con el brazo izquierdo puede sujetar el abrebocas o realizar el control de los brazos y la pierna izquierda puede cruzarla sobre el tronco. Esta técnica servirá en pacientes poco colaboradores pero no muy inquietos. Cuando dispongamos de otro auxiliar, éste puede sujetar las piernas del paciente, con lo que proporciona mayor retención. Cuando se trate de individuos muy agitad es preciso contar con la ayuda de varios auxiliares para controlar uno las piernas otro los brazos y el tronco, y un tercero la cabeza. 75 2.2.12. Sedación y Anestesia en el Paciente con Capacidades Especiales Introducción Se pretende dar a conocer la necesidad de tratamiento odontológico en este grupo de pacientes ya que tanto el mantenimiento de su salud oral por medio de exámenes regulares como los programas de prevención y tratamiento dental, presentan serios problemas y a su vez pueden ser difíciles de realizar debido a las limitaciones en la cooperación del niño. (Loyola Rodríguez, 2002). Existen varias técnicas para controlar el dolor y ansiedad en la práctica odontológica; entre ellas están: el manejo psicológico, sedación y anestesia general. En general, las técnicas de manejo de conducta son el método de elección para controlar a los pacientes no cooperadores, pero esta técnica no la podremos utilizar, por ejemplo, en pacientes con discapacidades psíquicas de cierta importancia. Otra alternativa es la sedación, la cual se recomienda utilizar en pacientes con necesidades de tratamiento corto, factible de ser terminado en una o dos citas. Teniendo una desventaja importante que puede ocupar una cantidad significativa de tiempo, durante el cual la colaboración del paciente puede deteriorarse. Por otro lado, existe un número de casos que requieren diversos procedimientos restaurativos, en los cuales es necesario varias citas, en estos casos la rehabilitación bucal completa bajo anestesia general es el procedimiento indicado. (Loyola Rodríguez, 2002). La elección de la modalidad más apropiada que llevaremos a cabo para cada situación en particular está basada en la presencia o ausencia de enfermedades sistémicas asociadas, cooperación del paciente, la naturaleza y gravedad de la enfermedad, duración del procedimiento, edad del paciente, capacitación y experiencia del. Se estima que en España un 15% de la población padece algún tipo de discapacidad, y que el 4-5% de los casos corresponden a minusvalías de grado moderado o severo (INE, 1999). Se conoce que aproximadamente el 80-85% de todos los niños aceptan 76 recibir tratamiento con técnicas convencionales de manejo de conducta, el 15% restante requiere manejo farmacológico, lo cual incluye la sedación y anestesia general. (Saxen MA, 1999). Algunos investigadores refieren que aproximadamente el 20% de las personas con discapacidad requieren anestesia general para recibir tratamiento odontológico. (Holland, 1990, Manley, 2000). No existe evidencia científica publicada que compruebe que la sedación y la anestesia general, conllevan, por sí mismas, un riesgo a la salud o la vida del paciente. El temor y las preferencias personales son determinantes en el rechazo de estas dos magníficas herramientas del manejo de la conducta. El éxito de ellas en la práctica odontológica se basará en una adecuada y completa valoración, que será tanto médica, incluyendo el estado actual de salud del paciente y dental con la completa planificación del tratamiento, como anestésica incluyendo la indicación precisa del tipo de procedimiento. Además se deben de tomar en cuenta los factores asociados, que afectarán de forma importante el tratamiento, y éstos incluyen el tipo de procedimiento, la valoración de la ansiedad y la valoración de la conducta. En este trabajo de revisión bibliográfica queremos reflejar los diferentes tipos de pacientes pediátricos que podemos llegar a encontrar en nuestra clínica y, a su vez, cómo podremos reducir la ansiedad de éstos y evitar la percepción de molestias durante los tratamientos restaurativos y quirúrgicos. 2.2.13. Definición de términos — Sedación: Nivel de depresión de la conciencia que puede variar de ligero a profundo. Puede ser: leve, consciente (mantiene independiente la vía aérea y responde a las órdenes verbales. Reflejos protectores normales o poco alterados y 77 posible amnesia) o profunda (ligera depresión de reflejos protectores y es posible excitar al paciente). — Anestesia general: Estado controlado de inconciencia con pérdida parcial o completa de los reflejos protectores e incapacidad de mantener independencia de la vía aérea o responder en forma expresa a órdenes verbales (Mendoza, 2004). 2.2.14. La sedación en los pacientes discapacitados En la clínica podemos encontrarnos con discapacidades motoras que impiden controlar los movimientos y también con la falta de comunicación: el paciente, como ocurre en los retrasos mentales medios y severos. En estas ocasiones, es necesario recurrir a ciertos fármacos con características sedantes para facilitar el manejo clínico y el tratamiento odontológico. (Silvestre y Plaza, 2007: pág. 256). La sedación produce cierta estabilidad hemodinámica, controla la ansiedad facilita la analgesia, produce algo de amnesia retrógrada y controla un poco secreción salival. De esta forma, se pueden realizar los procedimientos odontológicos de forma más eficaz y segura. Existen diversos niveles de sedación y distintas vías de inducción posibles: sedación oral o premedicación, por vía mucosa (sublingual e intranasal), por vía intramuscular, por inhalación e intravenosa. En cualquier caso, se puede recurrir a la anestesia general en último término. 2.2.14.1. Sedación oral o premedicación No existe ningún fármaco que por sí sólo o en combinación ejerza plenamente las acciones deseadas como agente de premedicación; tampoco será la sedación ideal para todo tipo de paciente discapacitado. Por ello, seremos nosotros los que elijamos el fármaco adecuado para cada uno en función del 78 nivel de sedación requerido, teniendo en cuenta nuestro conocimiento y experiencia en el manejo del mismo. (Silvestre y Plaza, 2007: pág. 257). Deberemos conocer la acción farmacológica de todos los fármacos que utilicemos, así como las dosis terapéuticas, los efectos secundarios, las posibles interacciones y las contraindicaciones. Así mismo, se ha de considerar que la sedación oral no presupone la analgesia, por lo que tendremos que tratar a estos pacientes bajo anestesia local. De hecho, estos fármacos también son utilizados por el anestesista como premedicación antes de inducir al paciente a la anestesia general. La ventaja de la sedación por vía oral es la facilidad de administración, la seguridad ante reacciones adversas y el coste reducido. Sin embargo, tenemos los inconvenientes de requerir la colaboración del paciente o de sus responsables, la absorción errática e incompleta, y un lento comienzo en la aparición de sus efectos, junto a un período de duración alto. Quizá el inconveniente más importante sea la imposibilidad de un ajuste escalonado, no pudiéndose modelar la profundidad de sedación. Los pacientes de edad avanzada suelen incumplir las tomas o realizarlas inadecuadamente si no están controlados por un responsable. Para evitar este problema, podemos premedicarlos cuando vengan a la clínica antes del tratamiento. No obstante, deberemos dar siempre las instrucciones por escrito con las pautas indicadas, y anotarlo en la historia clínica. Existe la incertidumbre respecto a su absorción en el tubo digestivo, la cual estará condicionada por varios factores, como la liposolubilidad del fármaco, el ph gástrico, la presencia de alimentos y el tiempo de vaciado gástrico, el área de superficie de mucosa gastrointestinal, el metabolismo hepático y la indisponibilidad. (Silvestre y Plaza, 2007: pág. 257). 79 A pesar de los diversos fármacos descritos, actualmente se utilizan únicamente los ansiolíticos-sedantes entre los que tendremos fundamentalmente las benzodiacepinas, el meprobamato, la hidroxicina y la prometacina. Anteriormente, con otros grupos como los barbitúricos era difícil separar la dosis de acción ansiolítica de la sedante-hipnótica, por ello se encuentran en desuso. Las benzodiacepinas son un grupo de fármacos con un amplio espectro de acción sobre el sistema nervioso central que, además del efecto ansiolítico y sedante, en algunos casos también tienen un efecto anticonvulsionante, relajante muscular y producen cierto grado de amnesia. Sin embargo, en algunas ocasiones, pueden desencadenar una reacción paradójica de tipo desinhibitorio y producir cierto grado de adicción, aunque únicamente en prescripciones de larga duración. La mayor parte de estos fármacos tienen en su estructura química el anillo benzodiacepínico con una serie de radicales que le aportan las características y propiedades farmacocinéticas (distribución y duración del efecto), así como su potencia farmacológica. (Silvestre y Plaza, 2007: pág. 258). El mecanismo de acción se basa en la amplificación de las inhibiciones mediadas por el neurotransmisor inhibidor GABA (ácido gamma-amino butírico) en el sistema nervioso. De estas inhibiciones derivan casi todos los efectos importantes de las benzodiacepinas (ansiolítico, hipnótico, relajante muscular, anticonvulsivo y amnésico). El complejo macromolecular GABA está formado por el ionóforo (canal para el Cl), que se abre cuando estos receptores GABA son activados por un agonista, dando entrada al ion cloro y produciendo una hiperpolarización, es decir, una inhibición. 80 Las benzodiacepinas, cuando se fijan a sus receptores, no abren directamente el ionóforo, aunque amplifican y facilitan su apertura, producida por los agonistas sobre los receptores GABA; a esto se llama cooperatividad positiva. Este aumento de afinidad nunca es muy grande (entre 1,5 y 2,5 veces), lo que contribuye a la relativa baja toxicidad de estos fármacos en sobredosis. El mecanismo de acción de las benzodiacepinas que están disponibles hasta ahora es prácticamente superponible, aunque existen diferencias entre ellas de tipo farmacocinético. Se suelen clasificar según la duración de su acción, pues al ser liposolubles no tienen excreción directa renal, sino que han de ser metaboliza-das en el hígado, donde son desalquiladas e hidroxiladas, para posteriormente ser conjugadas con ácido glucorónico y poder eliminarse entonces por vía renal. El efecto ansiolítico propiamente dicho se caracteriza clínicamente por producir sopor, letargia, sueño, ataxia y debilidad muscular. En algunos pacientes puede aumentar la sensación de irritabilidad y hostilidad. Sin embargo, parecer ser poco eficaces para corregir los trastornos de pánico o los fóbicos. (Silvestre y Plaza, 2007: pág. 258). La región más sensible a la acción de las benzodiacepinas es el sistema límbico, concretamente el hipocampo y la amígdala, deprimiendo la actividad neuronal basal, mientras que otros hipnóticos como los barbitúricos actúan sobre el sistema reticular. La acción miorrelajante de las benzodiacepinas se refleja a dosis con laque también produce sedación, lo que limita en ocasiones su utilidad. Esta acción miorrelajante se ejerce a varios niveles sobre el sistema nervioso central, actuando sobre la propia médula espinal con inhibición parasimpática, sobre e. sistema reticular activador ascendente del troncoencéfalo, en los ganglios 81 basales y en el cerebelo. La acción relajante sobre la musculatura esquelética será útil en estados distónicos, discinéticos, hipertónicos y espásticos. El efecto anticonvulsionante es generalizado y requiere normalmente un aumento en la concentración para convulsiones por agentes tóxicos, convulsiono febriles, en el síndrome de abstinencia al alcohol o en determinadas forma de epilepsia (ausencias). Además, tienen una ligera acción cardiovascular, tendente a producir hipotensión y a reducir el gasto cardíaco. Entre las benzodiacepinas más utilizadas en odontología se encuentran el diacepam, que es de larga duración, el lorazepam de media y el midazolam de corto tiempo de acción. Sería ideal para tratar a pacientes discapacitados utilizar aquellos fármacos en los que durase el efecto farmacológico durante el tratamiento y después desapareciera. Sin embargo, estos productos son más difíciles de utilizar en sedación por vía oral, por lo que se han usado siempre los de larga duración, como el diacepam, que alcanza un buen efecto sedante. (Silvestre y Plaza, 2007: pág. 259). El diacepam se presenta en comprimidos, ampollas, gotas, supositorios y enemas. Es habitual su uso en comprimidos de 2,5 y 10 mg. Entre sus indicaciones está la de su acción miorrelajante, que combate la espasticidad originada por afecciones de las neuronas espinales y supraespinales como ocurre en parapléjicos, en parálisis cerebral y en síndromes de rigidez generalizada. En premedicación se suele pautar a dosis de 5 a 10 mg en comprimidos la noche anterior a la visita y otros 5 a 10 mg una hora antes de comenzar el tratamiento dental. Será necesario tener presente que las dosis serán menores en pacientes ancianos o en aquellos que presenten insuficiencia hepática o bajo nivel de albúmina sérica. No se debe administrar a menores de 6 años, y en niños mayores de esa edad la pauta será de 0,1 a 0,3 82 mg/kg de peso. El pico plasmático se obtiene entre los 30 y 90 minutos, y la eliminación puede durar entre 1 y 3 días. En general, las benzodiacepinas estarán contraindicadas en pacientes con hipersensibilidad a las mismas, en adictos a fármacos o al alcohol, en enfermos que padezcan glaucoma de ángulo cerrado, en pacientes con hipercapnia crónica grave y en aquellos que presenten insuficiencia respiratoria o miastenia gravis. Se debe tener precaución en pacientes con insuficiencia renal y en embarazadas. Entre los efectos secundarios que podemos encontrar estarán la sensación de debilidad muscular, somnolencia, hipotensión, diplopía, incontinencia, estado de confusión, náuseas, sequedad de boca, temblor y vértigo. Interacciona con el alcohol y con otros psicofármacos. (Silvestre y Plaza, 2007: pág. 259). El lorazepam se presenta en comprimidos de 1 mg y se suele administrar para el tratamiento a corto plazo de estados de ansiedad asociados a trastornos funcionales orgánicos. Se suele pautar 1 comprimido la noche anterior y 1 comprimido 1 hora antes de la cita. Las contraindicaciones y precauciones que se han de considerar serán las mismas que para todas las benzodiacepinas. El midazolam se encuentra en comprimidos de 7,5 mg, en solución y en ampollas. Es uno de los fármacos que actualmente va incrementando su uso en premedicación. Se utilizará a dosis de 0,15 a 0,30 mg/kg de peso, administrándose una toma 45 minutos antes de la intervención, Las contraindicaciones serán las mismas que para las otras benzodiacepinas. El antídoto que elimina los efectos benzodiacepínicos es el flumazenil, que se une a sus receptores bloqueándolos. La hidroxicina es otro de los fármacos que se utiliza en premedicación. Se trata de un antihistamínico, con efectos antiespasmódicos, antieméticos y 83 ansiolíticos. Que produce una depresión en áreas subcorticales. Se ha indicado para neurosis de ansiedad o estado depresivo delirantes. Se presenta en comprimidos Nº 15mg y en solución de 125 ml con 250 mg. La pauta en premedicación será de 50 a 100 mg administrados entre 15 y 30 minutos antes del tratamiento. En niños se suele pautar a dosis de 0,6 a 1mg/kg de peso. Entre sus efectos secundarios encontramos somnolencia, dificultad de concentración, vértigos e hipotensión. En niños, a dosis muy elevadas, se han descrito cuadros de convulsiones e hipertermia. El meprobamato es un depresor del sistema nervioso, pero es poco ansiolítico. Se administra por vía oral 2 horas antes del tratamiento. Suele ser seguro en adultos, pero tiene efectos secundarios como somnolencia, epigastralgias, alergia y leucopenia. (Silvestre y Plaza, 2007: pág. 260). 2.2.14.2. Sedación sublingual y sedación intranasal La administración sublingual de fármacos es antigua, especialmente los vasodilatadores coronarios, como las tabletas de nitritos utilizados para el alivio del dolor anginoso. Se justifica la utilización de esta vía dado que el medicamento llega directamente a la circulación sistémica, evitando el paso previo por la circulación enterohepática y llegando directamente al cerebro. Se consigue una absorción rápida y una disponibilidad adecuada de determinados medicamentos, aunque no es un método eficaz cuando se requiere una liberación mantenida. Sin embargo, es difícil de utilizar en pacientes discapacitados no cooperadores, ya que deben mantener el comprimido correctamente posicionado en el suelo de la boca para que esta vía tenga éxito. 84 La vía intranasales otra alternativa sencilla, atraumática y rápida para eludir la vía oral o la inyección en pacientes poco colaboradores. Los fármacos pasan directamente a la circulación general evitando también el circuito enterohepático. Es similar a la endovenosa por su rápida aparición de efectos, los cuales se presentan aproximadamente a los 10 minutos de su administración. El fármaco más utilizado por esta vía ha sido el midazolama dosis de 0,2 mg/kg, siendo la velocidad de absorción 2 veces mayor que la conseguida tras su administración oral. La semivida del midazolames de 2,2 horas administrada vía intranasal, con lo que es similar a la que se obtiene de forma intravenosa. Se introduce mediante una jeringa sin aguja de 1 a 3 ml, o bien con gasas embebidas del fármaco. Es fundamental la monitorización de la saturación de oxígeno a lo largo de todo el procedimiento. Se ha descrito en algunos casos una cierta sensación de euforia tras utilizar esta vía. (Silvestre y Plaza, 2007: pág. 260). Existen autores que, tras comparar la administración de midazolamvía intramuscular e intranasal, no han encontrado diferencias en el tiempo de aparición de efectos, ni en el nivel de sedación obtenido. 2.2.14.3. Sedación intramuscular Se administra a dosis preestablecidas y, dada la variabilidad existente en la respuesta a los sedantes, puede no conseguir el grado de sedación esperado. Esta característica la hace más parecida a la sedación oral que a la intravenosa. La velocidad de acción es relativamente rápida (entre 10 y 15 minutos) y puede administrarse en situaciones en las que la sedación oral no es factible. Los fármacos más utilizados por esta vía han sido los antihistamínicos, como la prometacina, a dosis de 25 a 50 mg en adultos y 1 mg/kg en niños, y la 85 hidroxicina, a dosis de 25 a 100 mg en adultos y 1 mg/kg en niños. Las benzodiacepinas de acción rápida como el midazolam, que se absorbe bien intramuscularmente, han comenzado a utilizarse a dosis de 0,2 mg/kg. (Silvestre y Plaza, 2007: pág. 261). 2.2.14.4. Sedación por inhalación El óxido nitroso es un gas incoloro, de olor y sabor algo dulzón y no irritante. La sedación por inhalación con óxido nitroso y oxígeno ha sido muy utilizada en Odontopediatría. La técnica es sencilla y los efectos aparecen más rápidamente que en la sedación oral, rectal o intramuscular, lo que permite realizar un ajuste escalonado aumentando o disminuyendo la profundidad de la sedación. El tiempo de recuperación del paciente es breve y completo entre 3 y 5 minutos. Sin embargo, se necesita una mínima colaboración del paciente para que inhale los gases por la nariz mediante una mascarilla adaptada. El gas inhalado pasa a las vías respiratorias hasta los alvéolos, donde se difunde al torrente circulatorio, concentrándose en pocos minutos en tejidos muy irrigados como el cerebro. Clínicamente, el paciente nota un cosquilleo en los dedos de las manos, sensación de relajación, pesadez en los miembros, disminución del parpadeo y una relajación en la musculatura perioral. Los aparatos que se utilizan actualmente para la mezcla son seguros y no permiten un aporte de oxígeno menor del 30%. El óxido nitroso no deberá superar el 60%, debiéndose hacer una inducción muy lenta y administrar oxígeno al 100% al finalizar durante unos 5 minutos. Aunque no existen contraindicaciones absolutas, se deberá evitar durante el primer trimestre de embarazo, cuando exista catarro e inflamación de vías aéreas o dificultad respiratoria, en patología pulmonar crónica, en aquellos pacientes fóbicos o que rechacen la 86 mascarilla, así como en aquellos excesivamente aprehensivos. (Silvestre y Plaza, 2007: pág. 261). 2.2.14.5. Sedación intravenosa La sedación por vía intravenosa supone la administración de los fármacos sedantes directamente al torrente circulatorio, siendo el inicio de los efectos clínicos más rápido. Uno de los fármacos más utilizados en la actualidad es el midazolam, que tiene propiedades sedante, amnésica y relajante, al igual que otras benzodiacepinas, pero con un efecto más rápido y una vida media más corta. Para la realización de esta técnica se precisa tomar una vía sanguínea, normalmente una vena del dorso de la mano o del brazo. Se inyecta el fármaco muy lentamente a dosis de 0,1 mg/kg de peso. A los pocos minutos se comprueba el estado clínico del paciente, existiendo la posibilidad de ajuste escalonado. Es decir, se elimina la necesidad de acertar con la dosis exacta para cada paciente, como ocurre con los fármacos administrados por otras vías, porque podemos valorarlo clínicamente e inyectar un poco más como un ajuste individual. Las indicaciones para la utilización de fármacos por vía intravenosa son numerosas, aunque tendremos que considerar también las contraindicaciones y se deberán valorar las ventajas y los inconvenientes de esta técnica. Entre las ventajas se encuentran la rapidez de aparición del efecto, la rápida recuperación del paciente, la baja incidencia de náuseas y vómitos, la disminución de alteraciones motoras, la posibilidad de ajuste de la dosis y el tener disponible una vía para poder actuar rápidamente ante situaciones de emergencia. Entre los inconvenientes, destaca la necesidad de venopunción, que será especialmente difícil en algunos pacientes discapacitados, aunque siempre es posible premedicar por vía oral. También 87 será necesaria una monitorización más minuciosa y valorar las posibles complicaciones en el lugar de la venopunción. (Silvestre y Plaza, 2007: pág. 262). La vía intravenosa estará indicada en el tratamiento odontológico de pacientes discapacitados con problemas médicos que no sean capaces de tolerar el estrés con normalidad. Aunque en muchos de estos pacientes la anestesia general sería la técnica de elección, la sedación por vía intravenosa puede utilizarse ante ciertos tratamientos simples que no requieran la pérdida de conciencia. 2.2.15. La anestesia general para el tratamiento de los pacientes discapacitados La anestesia general se define como un estado inducido y controlado de pérdida de conciencia reversible, hipnosis, amnesia, analgesia, y pérdida del tono muscular acompañado por una pérdida parcial o total de reflejos defensivos, incluyendo la capacidad de mantener independientemente una vía aérea permeable y de responder a órdenes verbales. Cuando el grado de comprensión, colaboración o tolerancia es casi nulo o la discapacidad psíquica es importante, se deberá recurrir al procedimiento bajo anestesia general. El objetivo principal será la realización del tratamiento odontológico necesario en las condiciones más eficaces posibles sin crearle una actitud negativa al paciente. La anestesia general ha sido considerada hasta ahora como el último recurso de manejo en esta escala de métodos, aunque actualmente se considera una técnica muy válida y la única posible cuando existen una serie de indicaciones precisa Hasta hace poco, se utilizaba solamente en pacientes discapacitados para realizar extracciones 88 dentales en bocas muy sépticas en las que se había tenido poca consideración en la atención dental integrada de tipo restauradora. (Silvestre y Plaza, 2007: pág. 262). Se tendrá que hacer una selección adecuada de los pacientes subsidian que deberán someterse a tratamiento odontológico bajo esta técnica. En general, se debería remitir a todo paciente con discapacidad psíquica severa o profunda cuando es imposible la colaboración o la tolerancia, y la restricción física es muy complicada. También los discapacitados psíquicos ante tratamientos dentales extensos y complejos, así como pacientes con alteraciones del comportarme: con un alto grado de hostilidad o violencia. Se deberá considerar esta técnica en pacientes con problemas médicos previos, a los cuales, por su estado o p el riesgo de complicaciones, es conveniente tratarlos en un medio adecuado. Se valorará en individuos con minusvalías físicas de tipo neuromuscular que, aun queriendo colaborar, son incapaces de mantener un mínimo grado postural o de inmovilización voluntario. Aunque en este caso existe la posibilidad de utilizar la premedicación o sedación junto a una correcta restricción física. En pacientes discapacitados psíquicos con problemas de retraso mental o falta de colaboración no se les puede explorar la boca antes de someterlos a la anestesia general y, por tanto, no se puede establecer un plan de tratamiento previo. Se tendrá que preparar el campo operatorio una vez el anestesiólogo nos indique que podemos comenzar con nuestro tratamiento. Se protegerán los ojos cerrándolos con dos tiras adhesivas y se procederá a cubrir al paciente con un lienzo. Para cubrir la cabeza utilizaremos dos lienzos medianos, uno de forma rectangular y otro de forma triangular El primero se coloca por debajo de la zona donde apoya la cabeza, para protegerla y aislarla de la mesa de operaciones; el segundo se ubicará encima del anterior, cubriendo la cabeza con los lados del triángulo y dejando sólo descubierta la zona de la boca. Seguidamente procederemos a la limpieza y desinfección del área 89 perioralcon polividona yodada y untaremos los labios con vaselina para evitar irritaciones durante el procedimiento. Asimismo, desinfectaremos la cavidad oral con solución de clorhexidina al 0,12%.(Silvestre y Plaza, 2007: pág. 263). Emplearemos abrebocas de tipo Molto cuñas de goma posteriores con seda dental atada para retirarlas rápido si fuese necesario. La lengua se separará mediante un instrumento metálico tipo Minessotta o una cuchara grande adaptada. Se deberá realizar un examen bucal minucioso, anotando los datos necesarios para establecer un plan de tratamiento adecuado a las necesidades del paciente. El tratamiento odontológico se realiza por cuadrantes, tratando primero las hemiarcadas que quedaran accesibles en un lado, y después las del otro. Deberemos considerar sólo aquellos tratamientos que podamos realizar en una sesión, adaptándonos a las circunstancias específicas de cada paciente y a unos criterios clínicos establecidos para este tipo de discapacitados. Así pues, el protocolo para realizar el tratamiento odontológico bajo anestesia general en pacientes discapacitados incluye las siguientes: 2.2.16. Algunas recomendaciones sobre Anestesia y Sedación: Preparación del campo, medidas de protección del paciente y taponamiento faríngeo. Desinfección oral y perioral. Colocación de abrebocas para trabajar por cuadrantes. Separación del cuadrante, protección de lengua y aspiración. Tratamiento dental protocolizado: o Operatoria dental. o Fase higiénica periodontal. o Cirugía oral y periodontal. 90 o Extracciones dentales. Antes de finalizar, revisión para no dejar ningún elemento utilizado en el campo. Quitar taponamiento faríngeo. No son recomendables, cuando se trabaja bajo anestesia general, las grandes reconstrucciones dentales, ni las endodoncias en dientes posteriores. Tampoco los tratamientos muy largos y complejos. Los tratamientos conservadores con complejidad técnica tendrán mayor probabilidad de fracturas posteriores, considerando la alta frecuencia de hábitos nocivos como el bruxismo o las posibles crisis epilépticas en estos pacientes. La secuencia del tratamiento deberá comenzar por la operatoria dental y los tratamientos restauradores, proseguir con los tratamientos periodontales y finalizar con las extracciones dentales y la cirugía oral. Deberemos cuestionar las obturaciones estéticas con resinas compuestas debido al gran sangrado gingival que se produce por la falta de higiene dental adecuada. Son muchos los autores que consideran que se debe ser menos conservador que cuando se puede realizar bajo anestesia local en el gabinete odontológico. De igual modo, para la cirugía y las extracciones es conveniente infiltrar anestesia local con vasoconstrictor con el fin de disminuir la necesidad de analgésicos intravenosos, y para que las superficies sean menos sangrantes y podamos realizar mejor el procedimiento. (Silvestre y Plaza, 2007: pág. 264). Avisaremos al anestesista unos 10 minutos antes de finalizar. Una vez acabada la intervención, se procederá a revisar cuidadosamente la cavidad oral para no dejar ningún elemento de los utilizados, se limpiará lo mejor posible y se retirará despacio y completamente el taponamiento faríngeo. El anestesiólogo procederá a suprimir con tiempo los anestésicos y otros fármacos que se estuvieran administrando, estará con el paciente en este período de reversión, retirando el entubamiento endotraqueal, 91 aspirará las secreciones y comprobará las constantes vitales del paciente, así como la recuperación del reflejo faríngeo. El odontoestomatólogo deberá rellenar los documentos que requiere e procedimiento quirúrgico bajo anestesia general, y reflejará en la orden de alta el diagnóstico preoperatorio y el plan de tratamiento, las técnicas y los procedimientos utilizados, el estado del paciente al finalizar, los fármacos presente para el postoperatorio, las instrucciones para los cuidados posteriores y la pauta de visitas de revisión. Mientras el paciente se recupera en la sala de despertar; incomunicará a sus familiares o responsables el fin de la intervención y los medicamentos y cuidados que deberá seguir posteriormente. 2.2.17. Accesibilidad a la clínica odontológica La consulta odontológica deberá favorecer la accesibilidad, desde todos los puntos de vista, al paciente discapacitado. El colectivo de minusválidos está compuesto por un conjunto de personas heterogéneas con discapacidades diferentes que tendrán que ser consideradas a la hora de diseñar y organizarclínica odontológica. Estos pacientes pueden presentar deficiencias físicomorotas, psíquicas o sensoriales, incluso varias de éstas. Además, estos individuos sirven de diferentes accesorios para poder contrarrestar estas deficiencias, coca: son muletas, bastones, soportes, prótesis, audífonos o sillas de ruedas. (Silvestre y Plaza, 2007: pág. 264). Desde las diferentes administraciones públicas se han creado normativas básicas para aumentar la seguridad y la accesibilidad de todos los pacientes a las clínicas odontológicas. En primer lugar, estaría la eliminación de cualquier barrera arquitectónica que limite o impida el acceso y la libertad de movimientos de estos colectivos. Las barreras arquitectónicas pueden encontrarse en la edificación, en el transporte y / o en el mobiliario (Silvestre y Plaza, 2007: pág. 265). 92 La clínica odontológica es considerada como un establecimiento sanitario donde se realiza el tratamiento dental a estos pacientes, por tanto requerirá unas mínimas áreas habilitadas desde un punto de vista legal. Básicamente, son una sala de recepción y sala de espera de pacientes, un área clínica dedicada a la actividad terapéutica y unas zonas de servicios e instalaciones. Estas áreas deberán estar separadas. La consulta debe, de forma ideal, estar ubicada en una planta baja, con el acceso de los pacientes de forma directa, sin escalones ni desniveles, independiente de otras dependencias del edificio. Si está localizada en un piso, el acceso tiene que ser amplio, tanto del piso como del patio común del edificio, y cumplir la normativa vigente sin barreras arquitectónicas. Debe encontrarse todo al mismo nivel para favorecer el acceso directo del paciente al ascensor; en caso contrario, es necesario contar con rampas accesibles y con una anchura mínima de 0,90 m. Todas las clínicas han de tener barandillas y, en los rellanos, antes de la entrada al piso, se necesita una profundidad mínima de 1,50 m para poder dar la vuelta a la silla de ruedas. El ascensor dispondrá de una cabina con puertas automáticas que tengan una anchura mínima de 0,80 m y una superficie útil disponible de al menos 1,20 m2, con una anchura interior de 1,10 m y una profundidad de 1,20 m. Los mandos para accionar estarán a una altura de entre 0,80 y 1,40 m, y deberían tener una acción de parada y de ayuda en caso de emergencia. También es conveniente que estén en Braille y que una señal acústica indique el número de planta. Así mismo, al igual que otras dependencias, tiene que disponer de alumbrado de emergencia. El acceso a la clínica debe estar bien indicado de forma visual, acústica y táctil. Una vez en el interior de la clínica, veremos las características de las diversas estructuras que encontramos dentro del local. Como habíamos comentado anteriormente, las puertas tendrán una anchura mínima de 0,80 m y los mecanismos de apertura deberían ser de manivela o de otro sistema fácilmente accionable. Los 93 pasillos nunca pueden ser inferiores a 0,90 m de anchura para permitir el cruce con otra persona; lo ideal sería que tuviesen al menos 1,50 m con el fin de poder cambiar el sentido de la silla de ruedas en el mismo lugar, aunque una risibilidad es dar el giro en la recepción. El colocar pasamanos en los pasillos facilita el desplazamiento a personas muy mayores, ciegos y personas con problemasde ambulación. Un tipo habitual de pasamanos son los tubulares de 4cm de diámetro separado de la pared otros 4 cm y sujeto mediante garras en forma de L para que no interrumpan el deslizamiento de la mano. El pavimento "tenor de la consulta debe ser liso, duro y antideslizante, tanto en seco como "medo sin elementos sueltos o resaltes. Los niveles de iluminación en toda la .mica no serán inferiores a 300 lux, y tienen que ser uniformes. Es conveniente resaltar señalizaciones. (Silvestre y Plaza, 2007: pág. 265). El aseo debe ser lo suficientemente amplio para permitir girar la silla de ruedas y disponer de los elementos imprescindibles, que son el inodoro y el lavabo. La altura del inodoro ha de ser la de la silla de ruedas y el accionamiento de la cisterna será sencillo, preferentemente apoyando sólo la mano. Los elementos para la transferencia de la silla a la taza los compondrán la barra de tres puntos de anclaje y la barra abatible. El lavabo no debe tener base o pies de apoyo en el suelo para permitir el acercamiento frontal. La grifería más sencilla de accionar es la monomando. Los espejos han de prolongarse hasta el propio lavabo y los secamanos o portapapeles deben estar a una altura nunca superior a 1,40 m. Es necesaria una correcta señalización que indique su ubicación. El gabinete dental, al igual que el aseo, tendrá un espacio mínimo para permitir el giro de la silla (1,50 m). El equipamiento estará compuesto por un sillón reclinable que tenga la función de poder desplazar la lámpara dental y la escupidera, y acercar los mangos de aspiración y motores, de forma que se pueda realizar el tratamiento en posición erguida, manteniendo al paciente en la silla de ruedas. Estará dotado de un 94 sistema de aspiración quirúrgica y de una escupidera con agua sanitaria. El equipo básico constará de módulos para turbina, micromotor y jeringa de aire, agua y espray. Es muy útil en minusválidos tener incorporado el aparato de ultrasonidos en el equipo dental. (Silvestre y Plaza, 2007: pág. 266). Recogiendo lo dicho en los últimos párrafos, resumimos a continuación, de manera esquemática, las condiciones mínimas de accesibilidad para una clínica dental donde se trate a pacientes discapacitados: La clínica ha de ser accesible desde la calle sin escalones ni barreras arquitectónicas. Deberá estar en una sola planta o contar con rampas adecuadas de acceso a las áreas clínicas. Los ascensores deberán tener una superficie mínima de 1,20 m 2 y los mandos estar accesibles (0,80 m de altura). Las puertas tendrán un mínimo de 0,80 m de ancho. Los pasillos serán de 1,20 m de ancho y contarán con pasamanos. El aseo estará adaptado a las sillas de ruedas y el lavabo se encontrará a su altura. El gabinete dental tendrá un mínimo de 1,50 m y equipo adaptado a discapacitados. 2.2.18. Manual de Procedimientos Odontológicos. El manual de procedimientos odontológicos es un conjunto de instrucciones y normas reunidas en un cuerpo orgánico, que explican el desarrollo de los procedimientos de la atención y tratamiento odontológico. Es una fuente de información permanente actualizada que facilita al especialista y/o auxiliar en la 95 actividad del servicio odontológico la correcta ejecución de las tareas normalizadas. El manual de procedimientos odontológicos es un documento descriptivo y de sistematización normativa, teniendo también un carácter instructivo e informativo. Contiene en forma detallada, las acciones que se siguen en la ejecución de los procesos generados para el cumplimiento de las funciones de esta especialidad en sentido general o para un área específica de la Odontología, como es el caso de la práctica odontológica para pacientes especiales. Es un documento elaborado sistemáticamente en el cual se indican las actividades, a ser cumplidas por el personal en servicio. Entre los objetivos fundamentales de un Manual de Procedimientos Odontológicos, es necesario destacar: -. Precisar las funciones encomendadas a cada actividad del servicio odontológico, para deslindar responsabilidades, evitar duplicaciones y detectar omisiones. -. Propiciar la uniformidad en el trabajo. -. Permitir el ahorro de tiempo y esfuerzos en la ejecución dela atención y tratamiento odontológico, evitando repetir instrucciones sobre lo que tiene que hacer el especialista o auxiliar. -. Servir de medio de orientación al personal de nuevo ingreso al servicio odontológico, ya que facilita su incorporación a las diferentes actividades y áreas del servicio. -. Proporcionar el mejor aprovechamiento de los recursos humanos. -. Coadyuvar a la ejecución correcta de las actividades asignadas al personal. VENTAJAS 96 -. Mayor facilidad en la toma de decisiones y en la ejecución de las mismas. -. Es claro y sencillo. -. Útil en toda institución del servicio odontológico, de acuerdo al tipo de subespecialidad. -. Simplifica y/o racionaliza la ejecución de actividades de atención y tratamiento que cuando no están normalizadas resultan confusas, voluminosas y, por lógica consecuencia, costosas. -. Refleja la evolución en la calidad del servicio y el nivel de racionalización alcanzado -. Logra y mantiene un sólido plan de organización -. Facilita el control de gestión y la detección de deficiencias en los procedimientos correspondientes al tipo de subespecialidad de la Odontología. DESVENTAJAS -. Existe el peligro de que pueda conducir a una estricta reglamentación y rigidez que conspire contra la creatividad en la atención y tratamiento de cada paciente, sabiendo que cada paciente es una individualidad irrepetible por sus características bio, psico, sociales. -. Si no se actualiza periódicamente pierde efectividad. -. De ser muy estricto puede carecer de utilidad, de ser excesivamente detallado, los convierte en complicados, de difícil compresión y empleo. El Manual de Procedimientos Odontológicos,independientemente del área o sub especialidad de la Odontología, debe constar de los siguientes componentes: 2.2.18.1. Procedimientos Clínicos Los procedimientos clínicos Odontoestomatológicos que se ofertan dentro de la canasta básica del modelo de atención integral en salud para las personas, se han agrupado en preventivos y curativos ya sea que se brinden en 97 forma individual en el consultorio dental , como colectivos en la comunidad, con el fin de facilitar su ejecución. Diagnóstico A todo paciente que es atendido en consulta de primera vez debe realizarse la consulta con el fin de establecer un diagnóstico y definir el tratamiento, para esto es necesario llenar su expediente clínico y ficha odontológica que debe anexarse. Establecer diagnóstico basándose en riesgo y definir el plan de tratamiento que debe considerar en su primera fase, la resolución de emergencias y erradicar focos infecciosos. Durante la consulta se debe realizar como mínimo: Anamnesis: Historia médica y odontológica, pasada y presente del paciente. Estos datos deben ser proporcionados por el paciente o la persona responsable, debe ser anotado en el expediente clínico del paciente. Toma de signos vitales. Llenado de ficha odontológica: -Datos generales del paciente -Observaciones Examen Bucal Se deben instrumental utilizar métodos de examen visual con el apoyo de de diagnóstico y otros. Para determinar la condición de la cavidad bucal del paciente es importante: Examen de cabeza y cuello: • Examinar estructuras normales intra y extraorales • Exploración física y clínica 98 • Palpación de los tejidos de la cavidad bucal del paciente Llenar odontograma: • Determinar número de piezas cariadas, perdidas, con indicación de extracción y obturadas • Identificar posibles patologías tanto bucales como dentales Evaluación de la condición periodontal del paciente: • Realizar sondeo periodontal • Identificar cambios en la encía, en cuanto a: color , forma textura, consistencia y posición. • Checar pérdida de inserción ósea. Auxiliares de diagnóstico: - Estudio Radiográfico -Exámenes de gabinete y laboratorio, de acuerdo a las necesidades del caso. 2.2.18.2. Procedimientos Preventivos Son intervenciones que impiden el inicio de las enfermedades buco dentales e interrumpen o aminoran su progresión. Entre ellas: -Profilaxis -Aplicación de sellantes de fosas y fisuras Profilaxis Remoción de la placa bacteriana y manchas exógenas por medios mecánicos y pastas profilácticas para prevenir caries y enfermedades periodontales. Esta actividad debe ser realizada por el Cirujano Dental y/o Higienista capacitada, en los establecimientos de salud con consultorio odontológico, en la comunidad y en los centros escolares que cuenten con energía eléctrica, 99 utilizando el equipo odontológico portátil, de lo contrario deberá hacerse de forma manual con cepillo dental. Sellantes de fosas yfisuras Es específico para prevención de la caries dental, porque una vez aplicada a las superficies oclusales y palatinas sanas de las piezas dentales sean éstas temporales o permanentes, actúa como barrera protectora contra los ácidos de la placa dento-bacteriana evitando la desmineralización de los tejidos dentarios. Se recomienda priorizar con Sellantes de fosas y fisuras las 4 primeras molares permanentes por su vulnerabilidad y riesgo de caries. 2.2.18.3. Procedimientos Curativos Caries Dental La restauración de las piezas dentarias con caries se hará mediante obturaciones de amalgama de plata, resinas o cemento de ionómero de vidrio, cada uno tiene su indicación y procedimiento específico. Enfermedad periodontal Es el daño y/o destrucción de los tejidos que rodean y sostienen las piezas dentarias: encía, hueso alveolar, ligamento periodontal y cemento radicular. Las enfermedades periodontales se tratan con diferentes procedimientos de acuerdo a su gravedad y/o etiología. Los más frecuentes: -Detartraje -Alisado Radicular -Eliminación de irritantes locales Detartraje 100 Extirpación o remoción del cálculo depositado sobre las superficies de las piezas dentales sea este sub y/o etiología Supragingival. Alisado Radicular Extirpación de la bolsa periodontal y tejidos afectados, mediante el raspado radicular de la pieza dental o zona. Enfermedades de la Pulpa Dentaria Patologías que se manifiestan en el paquete neuro vascular de las piezas dentales, siendo la más común la pulpitis, cuyo tratamiento se realiza de acuerdo al caso ya sean estas con pulpa viva y pulpa necrótica. Exodoncia Es la eliminación de una pieza dental de su alvéolo por medio simple o quirúrgico. El conjunto de conceptos desarrollados anteriormente, ofrecen el cuerpo teórico necesario para avanzar hacia la estructuración de la investigación de campo en esta tesis de grado. Dicha investigación está guiada por la siguiente idea a defender. 2.3. IDEA A DEFENDER Con el desarrollo de un manual de procedimientos odontológicos de medidas clínicas, preventivas y curativas (terapéuticas) para la atención de pacientes con capacidades especiales se ofrece al servicio odontológico una nueva vía para el manejo más efectivo de este tipo de pacientes en las consultas odontológicas en los cantones Quero y Pelileo. 101 CAPITULO III 3. MARCO METODOLOGICO 3.1. MODALIDAD DE LA INVESTIGACIÓN La presente investigación utiliza dos tipos modalidades, cuali-cuantitativa; a continuación se detalla cada una de estas. Cualitativa.- Ya que permite conocer cada una las características y cualidades que presentan los tipos de problemas bucodentales en pacientes con capacidades especiales, para analizar cuáles son los factores causales. Cualitativa.- Porque se realiza una recolección y recopilación de una base de datos que van a ser pesquisados para proceder a la cuantificación estadística. 3.2. TIPO DE INVESTIGACIÓN Se utiliza la investigación de tipo Bibliográfico y de Campo: Bibliográfico.- Ya que permitió la elaboración del Marco Teórico, por cuanto se utilizó información suficiente y necesaria de documentos científicos, libros, artículos relevantes de 102 internet, estudios realizados alrededor del mundo, para la comprensión del problema de investigación para su correspondiente solución. Campo.- Esta investigación se aplica en el marco metodológico la cualse elaboró un Estudio diagnóstico en pacientes con capacidades especiales pertenecientes a las fundaciones de Pelileo y Quero. 3.3. POBLACIÓN Y MUESTRA POBLACIÓN Discapacitados del eje Quero- Pelileo MUESTRA Sujetos tipo (30 pacientes con distintas discapacidades que se registran en cincocategoríasexplicadas en distintos momentos de esta tesis, incluyendo el capítulo propositivo donde se les identifica individualmente para ofrecer los procedimientos correspondientes a cada una). También incluye a 30 padres o representantes de pacientes con capacidades especiales. De igual modo, la muestra abarca a 20 odontólogos y 28 estudiantes de odontología, del noveno y el décimo semestres de la carrera de Odontología de UNIANDES. 3.4. MÉTODOS, TÉCNICAS E INSTRUMENTOS 3.4.1. Métodos Teóricos Analítico – sintético Este método se utilizará con el fin de analizar cada una de las historia clínicas y los tipos de discapacidad de los integrantes de las fundaciones de Quero y Pelileo, con el fin de obtener datos generales sobre los problemas presentes en este grupo poblacional. 103 Inductivo-deductivo Este método se utiliza porque al tener datos generales de los problemas presentes en las fundaciones se podrá dar soluciones más eficaces para cada uno de los problemas que puedan presentarse. Histórico – Lógico Este método nos orienta en la recolección de datos históricos sobre la atención a pacientes con capacidades especiales, así como con las definiciones de los avances conceptuales existentes respecto a tratamientos preventivos y terapéuticos que en distintas partes del mundo y Latinoamérica se siguen con estos pacientes. Enfoque sistémico Con este método justamente se orienta la integración entre los componentes del sistema que conformará el “Manual de Procedimientos”, esto permite presentar al manual como nuevo aporte para la atención odontológica preventiva y terapéutica para pacientes con capacidades especiales. 3.4.2. Métodos Empíricos Observación científica Se utilizará en la investigación para la obtención de información primaria, mediante el pesquizaje directo de los pacientes con capacidades especiales pertenecientes a las fundaciones de Pelileo y Quero. Entrevista 104 Es un método empírico de recolección de información, es muy flexible y se puede ir ajustando a los resultados que se van obteniendo. Se aplicará para obtener información sobre la atención odontológica a pacientes discapacitados, procedente de odontólogos y a estudiantes que se encuentran en noveno y décimo semestre de la carrera de Odontología de UNIANDES. Encuesta Es un método que se utilizará para recopilar información a través de preguntas a una determinada muestra de personas. Se aplicará a padres de familias para conocer el estado actual de atención de estos pacientes y su opinión acerca de las mismas. Análisis de documentos Con este método se puede recoger información, sobre la base de un sistema declasificadores, que se ajuste a los objetivos que se desean alcanzar en la investigación. La utilización de este método se concentra en el estudio de historias clínicas de los pacientes que constituyen el centro de la investigación. 105 3.5. INTERPRETACIÓN DE RESULTADOS 3.5.1. Interpretación de resultados de guía de observación. Tipo de discapacidad del paciente Tipo de Discapacidad Síndrome de Down Retraso Mental Parálisis Cerebral Retraso Psicomotriz Hemiplejía Unilateral f % 7 9 4 6 4 24% 30% 13% 20% 13% Gráfico 1 Tipos de Discapacidad Síndrome de Down 13% 24% Retraso Mental 20% 13% 30% Parálisis Cerebral Retraso Psicomotriz Análisis e interpretación de resultados Se puede observar que en un 30% de los Discapacitados tiene Retraso Mental siendo la más frecuente; el 24% Síndrome de Down; mientras que el 20% corresponde a Retraso 106 Psicomotriz; y por último el 13% lo comparte los pacientes con Síndrome de Down y Parálisis Cerebral. Lo que indica que la mayor parte de pacientes que integran las dos fundaciones tiene un Retraso Mental. GRUPO DE EDADES Grupos de Edades Tipo de Discapacidad Síndrome de Down f % Retraso mental f % Parálisis cerebral f % Retraso psicomotriz f % Hemiplejía unilateral f % Total f % - 1 año De 1 a 5 años De 5 a 12 años + 12 años 1 3% 0 0% 1 3% 2 7% 0 0% 4 13% 3 10% 2 7% 1 3% 3 10% 2 7% 11 37% 0 0% 4 13% 1 3% 0 0% 1 3% 6 20% 3 10% 3 10% 1 3% 1 3% 1 3% 9 30% Total 7 23% 9 30% 4 13% 6 20% 4 13% 30 100% Análisis e interpretación de resultados Podemos decir que en niños menores de un año el 7% tiene Retraso psicomotriz; el 3% tiene Síndrome de Down y Parálisis cerebral; y ninguno con Hemiplejia unilateral y Retraso mental. En niños de 1 a 5 años el 10% presenta Síndrome de Down y Retraso psicomotriz; el 7% tiene Hemiplejia unilateral y Retraso mental; y un 3% con Parálisis cerebral. En niños de 5 a 12 años con un 13% Retraso mental, un 3% Hemiplejía unilateral y Parálisis cerebral; y con el 0% Retraso psicomotriz y Síndrome de Down. En pacientes mayores de 12 años con el 10% Retraso mental y Síndrome de Down; y el 3% con Hemiplejía unilateral, Retraso psicomotriz, Parálisis cerebral. 107 Por lo cual las Discapacidades que sobresalen son el Retraso mental y Síndrome de Down. COMPORTAMIENTO Comportamiento Nada colaborador Poco colaborador Buen colaborador Tipo de Discapacidad Síndrome de Down f 1 1 5 % 14% 14% 72% Retraso mental f 2 1 6 % 22% 11% 67% Parálisis cerebral f 2 2 0 % 50% 50% 0% Retraso psicomotriz f 0 3 3 % 0% 50% 50% Hemiplejía unilateral f 0 1 3 % 0% 25% 75% Total f 5 8 17 % 17% 27% 56% Total 7 100% 9 100% 4 100% 6 100% 4 100% 30 100% Análisis e interpretación de resultados Podemos ver que el 56% de Discapacitados es buen colaborador; el 27% poco colaborador; y el 17% nada colaborador. Por lo que podemos decir que en la mayoría de estos pacientes se puede realizar un examen intrabucal para obtener el índice COP, siendo a su vez una premisa para valorar el estado de salud general del aparato bucal y poder establecer posibles estrategias de atención y tratamiento. ÍNDICE COP 108 Número de caries 0 1 2 3 4 5 6 8 Total 2 0 1 0 2 0 1 0 6 33% 0% 17% 0% 33% 0% 17% 0% 100% 1 0 1 0 0 1 3 1 7 13% 0% 13% 0% 0% 13% 48% 13% 100% 0 0 1 0 1 0 0 0 2 0% 0% 50% 0% 50% 0% 0% 0% 100% 1 1 1 1 0 0 2 0 6 17% 17% 17% 17% 0% 0% 32% 0% 100% 1 0 0 0 1 1 0 1 4 25% 0% 0% 0% 25% 25% 0% 25% 100% 5 1 4 1 4 2 6 2 25 21% 4% 17% 4% 17% 8% 25% 4% 100% Tipo de Discapacidad Síndrome de Down f % Retraso mental f % Parálisis cerebral f % Retraso psicomotriz f % hemiplejía unilateral f % Total f % Análisis e interpretación de resultados Se puede decir que los discapacitados en un 25% tienen 6 caries presentes en su cavidad bucal; el 21% no tiene piezas dentales con caries; mientras que el 17% con una presencia de 2 o 4 caries, el 4% de pacientes tiene 1, 3 u 8 piezas cariadas y por último el 8% presencia de caries. Lo que índice que hay una gran incidencia de caries. OBTURADAS Número de piezas Obturadas 0 109 2 3 6 Total Tipo de Discapacidad Síndrome de Down f % Retraso mental 2 1 1 2 6 33% 17% 17% 33% 100% 4 0 2 1 7 57% 0% 29% 14% 100% 1 0 1 0 2 50% 0% 50% 0% 100% 5 0 1 0 6 83% 0% 17% 0% 100% 3 1 0 0 4 75% 25% 0% 0% 100% 15 2 5 3 25 60% 8% 20% 12% 100% f % Parálisis cerebral f % Retraso psicomotriz f % Hemiplejía unilateral f Total f % Análisis e interpretación de resultados La presente tabla indica que el 60% de discapacitados no tiene piezas obturadas, mientras que el 20 % tiene la presencia de 3 piezas obturadas; el 12% con 6 obturaciones; y el 8% con 2 obturaciones. PERDIDAS Número de piezas perdidas 0 1 110 2 3 13 Total Tipo de Discapacidad Síndrome de Down f % Retraso mental f % Parálisis cerebral f % Retraso psicomotriz f % Hemiplejía unilateral f % Total f % 4 0 1 0 1 6 66% 0% 17% 0% 17% 100% 3 2 2 0 0 7 42% 29% 29% 0% 0% 100% 1 0 1 0 0 2 50% 0% 50% 0% 0% 100% 5 0 0 1 0 6 83% 0% 0% 16% 0% 100% 3 1 0 0 0 4 750% 25% 0% 0% 0% 100% 16 3 4 1 1 25 64% 12% 16% 4% 4% 100% Análisis e interpretación de resultados La presente tabla indica que el 64% no tiene ninguna pieza perdida, el 16% la ausencia de 2 piezas dentales; el 4% de discapacitados (2 personas) la primera con Retraso Psicomotriz tiene 3 piezas perdidas mientras que con Síndrome de Down la cantidad de 13 piezas perdidas; y por último el 12% al menos una pieza perdida. 3.5.2. Interpretación de encuestas a padres de familia. 1-. ¿Tiene conocimiento del estado de salud bucal de su hijo y/o familiar bajo su tutela? 111 Respuesta f % SI 18 60% NO 12 40% TOTAL 30 100% ¿Tienes conocimiento del estado de salud bucal de su hijo y/o familiar bajo su tutela? 40% 60% SI NO Análisis e interpretación de resultados Podemos ver que el 60% de los tutores tiene conocimiento del estado de salud bucal; mientras que el 40% todo lo contrario. Podemos decir que existe en mayor porcentaje preocupación de los tutores. 2-. ¿Ha concurrido junto con hijo y/o familiar bajo su tutela al consultorio odontólogo? 112 Acude a consulta Por qué? Si Dolor 3 17% Caries 5 28% Revisión 10 55% Total 18 100% No molestias 6 50% Descuido 6 50% 12 100% No Frecuencia Total Porcentaje Análisis e interpretación de resultados De las personas que acuden a consulta el 55% por revisión, el 28% por caries, 1l 17% por dolor: De las personas que no acuden a consulta (12 personas) comparten el 50% como causa el no presentar molestias y por descuido. Por lo que se nota que la mayor parte los tutores están preocupados por la salud bucal de sus hijos. 3-. ¿En caso de haber tenido molestias dentales como las manifestó? Respuesta f % 113 Llora 2 7% Inquieto 2 7% Señales 10 33% No come 4 13% Nunca 11 37% Habla 1 3% Total 30 100% ¿En caso de haber tenido molestias dentales como las manifestó? 3% 7% 7% Llora 37% Inquieto 33% Señales No come 13% Nunca Habla Análisis e interpretación de resultados El 37% de pacientes con capacidades especiales nunca ha manifestado sus molestias dentales; el 33% lo hace mediante señales; el 13% no come, el 7% llora o se pone inquieto; y por último el 3% manifiesta hablando. 4-. ¿El paciente acepta tratamiento odontológico? 114 Respuesta f % SI 17 89% NO 1 11% 18 100% TOTAL ¿El paciente acepta tratamiento odontológico? 11% SI NO 89% Análisis e interpretación de resultados De los pacientes que acuden a consulta el 89% aceptan el tratamiento; mientras que el 11% no acepta tratamiento. 5-. ¿Cuándo acude a la consulta qué le asusta? Respuesta f 115 % Mandil Doctor Sonido de turbina Equipo Dental Carpul(Anestesia) Lámpara Instrumental Diagnóstico Nada TOTAL 0 2 7 0 5 0 1 3 18 0% 11% 39% 0% 28% 0% 6% 16% 100% ¿Cuándo acude a la consulta qué le asusta? Mandil 0% Doctor 11% 16% 6% Sonido de turbina 0% 39% 28% Equipo Dental Carpul(Anestesia) Lámpara Instrumental Diagnóstico 0% Nada Análisis e interpretación de resultados Podemos decir que de los pacientes que asistieron a consulta odontológica el 39% tiene miedo al sonido de la turbina siendo este la causa principal que produce miedo, seguido de un 28% el Carpul (Anestesia); mientras que el 16% de pacientes no tiene miedo; el 11% al doctor, un % 0 el instrumental diagnóstico. 6-. ¿Cómo fue su experiencia con el servicio de atención a su hijo y o familiar bajo su tutela? 116 Respuesta f Excelente % 1 6% Buena 16 88% Mala 1 6% TOTAL 18 100% ¿Cómo fue su experiencia con el servicio de atención a su hijo y o familiar bajo su tutela? 6% 6% Exelente Buena Mala 88% Análisis e interpretación de resultados Podemos ver que de los pacientes con capacidades especiales el 88% la experiencia de atención de su hijo y/o familiar fue buena, Mientras que un 6% fue excelente, y por último un 6% fue malo. 7-. ¿Cuál fue el resultado alcanzado por la atención odontológica de su hijo y/o familiar bajo su tutela? 117 Respuesta f Muy satisfactorio % 0 0% 15 83% Poco satisfactorio 2 11% Nada satisfactorio 1 6% 18 100% Satisfactorio TOTAL ¿Cuál fue el resultado alcanzado por la atención odontológica de su hijo y/o familiar bajo su tutela? 0% 11% 6% Muy satisfactorio Satisfactorio Poco satisfactorio 83% Nada satisfactorio Análisis e interpretación de resultados El resultado de atención odontológica del discapacitado en un 83% fue satisfactoria; el 11% poco satisfactorio; el 6% nada satisfactorio. Por lo que no hubo una atención odontológica muy satisfactoria. 8-. ¿Asiste a su niño en la higiene oral, de qué manera? Respuesta f 118 % Ayudándole 19 63% Enseñándole 7 23% Solo 4 13% 30 100% TOTAL ¿Asiste a su niño en la higiene oral, de qué manera? 13% 23% Ayudándole 64% Enseñándole Solo Análisis e interpretación de resultados El 64% asiste la higiene oral ayudándole; el 23% sus tutores les enseñan; y el 13% lo realiza solo. Por lo que denota que los padres deben saber una buena técnica de higiene oral para ser aplicada a sus hijos. 9.- ¿Cuántas veces realiza el cepillado? 119 Respuesta f % UNA 8 63% DOS 15 23% TRES 7 13% 30 100% TOTAL ¿Cuántas veces realiza el cepillado? 13% 23% UNA 64% DOS TRES Análisis e interpretación de resultados En cuanto al cepillado dental muestra que un 64% lo realiza una vez al día, el 23% dos veces al día, y el 13% tres veces al día. Lo que es evidente que hay poca higiene oral. 120 3.5.3. Interpretación de resultados de entrevista a Estudiantes 1. ¿Refiérase brevemente a las razones que le motivaron a elegir la profesión de Odontología? Respuesta Gusta f 4 % 14% Ayuda 9 32% Economía 3 11% Referencias 4 14% Independencia 8 29% 28 100% TOTAL ¿Refiérase brevemente a las razones que le motivaron a elegir la profesión de OdontologíaRefiérase brevemente las razones que le motivaron a elegir la profesión de Odontología? 14% 29% Gusta Ayuda 32% 14% Economía Referenias 11% Independencia Análisis e interpretación de resultados Indica que el 32% de estudiantes decidieron elegir la profesión para brindar ayuda a la sociedad; el 29% de estudiantes decidieron seguir su profesión porque les gusta; mientras que el 14% de estudiantes las razones fueron porque les gusta y por referencias; y por último el 11% fue la economía lo que les motivo a seguir su carrera. 2-. ¿Cuáles son las áreas de la Odontología con las que más se identifica? 121 Respuesta f % Odontopediatría 3 11% Endodoncia 4 14% 14 50% Ortodoncia 4 14% Cirugía 3 11% TOTAL 28 100% Rehabilitación oral ¿Cuáles son las áreas de la Odontología con las que más se identifica? 11% 11% 14% 14% Odontopediatría Endodoncia Rehabilitacion oral Ortodoncia 50% Cirugía Análisis e interpretación de resultados Señala que el 50% de estudiantes la especialidad con la que se identifica es la Rehabilitación Oral; seguidamente con un 14% Ortodoncia y Endodoncia; por ultimo en un 11% Cirugía Y Odontopediatría. 122 3-. ¿En su vida estudiantil- profesional, en la Clínica UNIANDES u en otro centro asistencial, ha tenido que enfrentar la atención de casos complicados?, ¿podría describirlos? Respuesta f % 22 79% Retraso mental 2 7% Síndrome de Down 3 11% Hipoacusia 1 3% 28 100% No TOTAL ¿En su vida estudiantil- profesional, en la Clínica UNIANDES u en otro centro asistencial, ha tenido que enfrentar la atención de casos complicados?, ¿podría describirlos? 4% 11% 7% No Retraso mental 78% Síndrome de dawn Hipoacusia Análisis e interpretación de resultados Indica que el 78% no tuvo experiencia en la atención a pacientes con capacidades especiales; el 11% tuvo experiencia con Síndrome de Down; el 7% con Retraso Mental; y el 4% pacientes con Hipoacusia. 123 4-. ¿Qué opinión le merece la atención a pacientes con capacidades especiales? Respuesta f Paciencia % 10 36% Capacitación del profesional 5 18% Complicado - Especialista 8 28% No discriminar atención por igual TOTAL 5 18% 28 100% ¿Qué opinión le merece la atención a pacientes con capacidades especiales? Paciencia 18% 36% Capacitación del profesional 28% Complicado - Especialista 18% No discriminar atención por igual Análisis e interpretación de resultados Señala que el 36% opina que se debe tener paciencia para la atención a pacientes con capacidades especiales; el 28% que de ser complicado este tipo de pacientes se debe remitir al Especialista; y el 18% sugieren tener el suficiente conocimiento y que la atención debe ser igual que el resto de pacientes sin que haya discriminación. 124 5-. ¿Considera, que a partir de la preparación que se le brinda en su carrera, se encuentra preparado para enfrentar la atención y tratamientos de pacientes con capacidades especiales? Respuesta f % No 25 89% Si 3 11% 28 100% TOTAL ¿Considera, que a partir de la preparación que se le brinda en su carrera, se encuentra preparado para enfrentar la atención y tratamientos de pacientes con capacidades especiales? 11% No Si 89% Análisis e interpretación de resultados El 89% de los estudiantes no se encuentra con la preparación para enfrentar la atención a pacientes con capacidades especiales; y un 11% sugiere que tiene conocimiento para atender este tipo de pacientes. Por lo que es notoria la falta de conocimiento. 125 6-. ¿Tiene conocimiento de la existencia de protocolos u otro tipo de documentos que orienten al servicio odontológico sobre la atención y tratamientos al paciente con capacidades especiales? ¿En caso afirmativo puede ofrecer algún dato de referencia? Respuesta f % No 28 100% Si 0 0% 28 100% TOTAL ¿Tiene conocimiento de la existencia de protocolos u otro tipo de documentos que orienten al servicio odontológico sobre la atención y tratamientos al paciente con capacidades especiales? ¿En caso afirmativo puede ofrecer algún dato de referencia? 0% No 100% Si Análisis e interpretación de resultados Indica que el 100% de estudiantes de la carrera de Odontología no tiene conocimiento de la existencia de documentos que orientes al servicio de atención y tratamiento a pacientes con capacidades especiales. Este constituye un importante indicador para el proceso de perfeccionamiento curricular y didáctico de la carrera. 126 7-. ¿Considera oportuno que los odontólogos y estudiantes de Odontología puedan contar con un Manual de Procedimientos para brindar atención y tratamientos especializados a pacientes con capacidades especiales? Respuesta f % No 0 0% Si 28 100% TOTAL 28 100% ¿Considera oportuno que los odontólogos y estudiantes de Odontología puedan contar con un Manual de Procedimientos para brindar atención y tratamientos especializados a pacientes con capacidades especiales? 0% No Si 100% Análisis e interpretación de resultados Podemos decir que el 100% de estudiantes considera que sería de gran ayuda la existencia de un Manual de Procedimientos para brindar atención y tratamientos especializados a pacientes con capacidades especiales. 127 3.5.4. Interpretación de resultados de entrevista a Odontólogo 1-. ¿Refiérase brevemente las razones que le motivaron a elegir la profesión de Odontología? Respuesta f % Vocación 5 25% Gusta 4 20% Economía 3 15% Ayuda 4 20% Independencia 4 20% 20 100% TOTAL ¿Refiérase brevemente las razones que le motivaron a elegir la profesión de Odontología? 20% 25% Vocación Gusta 20% 20% Economía Ayuda 15% Independencia Análisis e interpretación de resultados Indica que el 25% de odontólogos decidieron elegir la profesión por Vocación; el 20% de odontólogos decidieron seguir su profesión porque les gusta, por ayudar a la sociedad y por independencia; mientras que el 15% de profesionales fue la economía lo que les motivo a seguir su carrera. 128 2-. ¿Cuáles son las áreas de la Odontología con las que más se identifica? Respuesta f % Rehabilitación 8 40% Cirugía 3 15% Endodoncia 4 20% Ortodoncia 5 25% 20 100% TOTAL ¿Cuáles son las áreas de la Odontología con las que más se identifica? 25% 40% Rehabilitación Cirugía 20% Endodoncia 15% Ortodoncia Análisis e interpretación de resultados Señala que el 40% de Odontólogos la especialidad con la que se identifica es la Rehabilitación Oral; seguidamente con un 25% Ortodoncia; el 20 Endodoncia; por ultimo en un 15% Cirugía. 129 3-. ¿En su vida profesional ha tenido que enfrentar la atención de casos complicados de pacientes con capacidades especiales?, ¿podría describirlos? Respuesta f % No 1 5% Síndrome de Down 9 45% Parálisis Cerebral 5 25% Retraso Mental 3 15% Sordo 1 5% Paraplejia 1 5% 20 100% TOTAL ¿En su vida profesional ha tenido que enfrentar la atención de casos complicados de pacientes con capacidades especiales?, ¿podría describirlos? 5% 5% 5% No 15% Síndrome de Down 45% Parálisis Cerebral Retraso Mental 25% Sordo Paraplejia Análisis e interpretación de resultados Indica que el 45% tuvo experiencia en la atención a pacientes con Síndrome de Down; el 25% tuvo experiencia con Parálisis Cerebral; el 15% con Retraso Mental; y el 4% pacientes con Hipoacusia. % no tuvo experiencia en la atención a pacientes con capacidades especiales. 130 4-. ¿Qué opinión le merece la atención a pacientes con capacidades especiales? Respuesta F % Centros Especialista 6 30% Paciencia 7 35% Conocimiento 5 25% Equipo Multidisciplinario 2 10% 20 100% TOTAL ¿Qué opinión le merece la atención a pacientes con capacidades especiales? Centros Especialista 10% 30% 25% Paciencia Conocimiento 35% Equipo Multidisciplinario Análisis e interpretación de resultados Indica que el 35% opina que debe tener paciencia para atender a pacientes con capacidades especiales; el 30% que de ser complicado este tipo de pacientes se debe remitir al Especialista; el 25% sugieren tener el suficiente conocimiento; 10% debe actuar un equipo multidisciplinario para la atención de estos pacientes. 131 5-. ¿A partir de su experiencia, qué tipos de problemas presentan con mayor frecuencia el paciente con capacidades especiales? Respuesta f % Caries 7 35% Gingivitis 3 15% Malformaciones 3 15% Pérdida de piezas 6 30% Falta de experiencia 1 5% 20% 100% TOTAL ¿A partir de su experiencia, qué tipos de problemas presentan con mayor frecuencia el paciente con capacidades especiales? 5% 35% 30% Caries Gingivitis Malformaciones 15% 15% Pérdida de piezas Falta de experiencia Análisis e interpretación de resultados Señala que Odontólogos a partir de su experiencia el problema con mayor frecuencia es la Caries con el 35%; el 30% Pérdida de ornaos dentales; el 15% problemas como Gingivitis y Malformaciones; mientras que el 5% de Odontólogos no tuvo experiencia en este tipo de pacientes. 132 6-. ¿Qué estrategias personales propondría para aumentar la eficacia en la atención al paciente con capacidades especiales? Respuesta f % Centros Especialistas 9 45% Preparación 5 25% Conferencia - Charlas 1 5% Equipo Multidisciplinario 5 25% 20 100% TOTAL ¿Qué estrategias personales propondría para aumentar la eficacia en la atención al paciente con capacidades especiales? 25% 45% Centros Especialistas Preparación 5% Conferencia - Charlas 25% Equipo Multidisciplinario Análisis e interpretación de resultados Indica que el 45% de Odontólogos sugiere que deben existir Centros especialistas para la atención adecuada a pacientes con capacidades especiales; el 25% debe existir una preparación adecuada del profesional y trabajar con un equipo multidisciplinario, mientras que el 5% deber dar charlas y conferencias. 133 7-. ¿Tiene conocimiento de la existencia de protocolos u otro tipo de documentos que orienten al servicio odontológico sobre la atención y tratamientos al paciente con capacidades especiales? ¿En caso afirmativo puede ofrecer algún dato de referencia? Respuesta f % No 13 65% si 7 35% 20 100% TOTAL ¿Tiene conocimiento de la existencia de protocolos u otro tipo de documentos que orienten al servicio odontológico sobre la atención y tratamientos al paciente con capacidades especiales? ¿En caso afirmativo puede ofrecer algún dato de referencia? 35% No 65% si Análisis e interpretación de resultados Como puede apreciarse, en la respuesta a esta pregunta predomina el desconocimiento de los especialistas doctores en Odontología. Eso se repite en 13 de los entrevistados, lo que constituye las dos terceras partes. En 7 casos se señala conocimiento a partir de dos tipos de fuentes: los libros de Odontopediatría de posible consulta en Internet, así como la propia experiencia práctica. 134 8-. ¿Considera oportuno que los odontólogos y estudiantes de Odontología puedan contar con un Manual de Procedimientos para brindar atención y tratamientos especializados a pacientes con capacidades especiales? Respuesta f % No 0 0% Si 20 100% TOTAL 20 100% ¿Considera oportuno que los odontólogos y estudiantes de Odontología puedan contar con un Manual de Procedimientos para brindar atención y tratamientos especializados a pacientes con capacidades especiales? 0% No si 100% Análisis e interpretación de resultados Podemos decir que el 100% de estudiantes considera que sería de gran ayuda la existencia de un Manual de Procedimientos para brindar atención y tratamientos especializados a pacientes con capacidades especiales. 135 3.6.Comprobación de la Idea a Defender. Después de realizar la aplicación de instrumentos en esta investigación, existe una deficiencia en la atención Odontológica a pacientes con discapacidades graves por lo que no se puede asistir de manera adecuada, además la falta de conocimiento sobré la atención a pacientes con capacidades especiales, por lo tanto es de gran necesidad la creación de un Manual de Procedimientos Odontólogos preventivos y terapéuticos para atender su salud bucal. Por eso se pasa al próximocapítulopara conocer la estructura de dicho manual. 3.7. Conclusiones y Recomendaciones 3.7.1. Conclusiones -. La gran mayoría de padres o representantes de los distintos tipos de discapacidades tiene conocimiento del estado bucal lo que significa que hay la debida preocupación de los mismos. -. Los pacientes con capacidades especiales junto con sus representantes en su gran mayoría acuden a consulta Odontológica por prevención, pero hay padres de familia que no le dan la importancia adecuada al estado de salud bucal de sus hijos por eso se encuentran niños que presentan caries con mayor frecuencia y no reciben tratamiento por lo que se produce la pérdida de piezas dentales. -. Los pacientes con capacidades especiales tienen miedo a la consulta odontológica, se muestra claramente que el sonido de la turbina es la principal causa. -. De los pacientes que acuden a consulta la mayor parte acepta tratamiento pero hay pacientes que no aceptan tratamiento. -. El cepillado dental en su gran mayoría es asistido por sus tutores, además en estos pacientes el cepillado es poco frecuente, motivo importante para la presencia de patologías y pérdidas de órganos dentales. 136 -. Para la atención de pacientes discapacitados lo principal es tener paciencia y el conocimiento adecuado para asistirlos. -. La preparación que se brinda a los estudiantes de pregrado sobre la atención a pacientes con capacidades especiales es insuficiente motivo por el cual es evidente que no puede dar una atención a pacientes con capacidades especiales. -. Al igual que el estudiante, el profesional Odontólogo no tuvo la suficiente preparación en su formación académica para enfrentar casos de pacientes discapacitados. -. La creaciónde un Manual de Procedimientos Odontológicos sería de gran utilidad para la atención a pacientes con Capacidades Especiales. 3.7.2. Recomendaciones -. Informar a los padres lo importante que es la visita al odontólogo para saber el estado de salud bucal de sus hijos. -. Los padres de familia deben pedir a su odontólogo que enseñe el correcto cepillado que pueden aplicar a sus hijos. -. El cepillado ya sea asistido o solo deberá realizarse las tres veces al día. -. Los Odontólogos deben asegurarse que los padres pongan en práctica sus consejos sobre el cuidado de la salud oral en sus hijos en todos los tipos de discapacidades. -. En la carrera de Odontología debería incluirse una reforma curricular, con una cátedra que imparta sobre la atención a pacientes con capacidades especiales. -. Es necesario que los Odontólogos generales se informen sobre la atención a pacientes con capacidades especiales. 137 CAPITULO IV 4. MARCO PROPOSITIVO 4.1. TEMA: MANUAL DE PROCEDIMIENTOS ODONTOLÓGICOS PARA LA ATENCIÓN DE PACIENTES CON CAPACIDADES ESPECIALES EN EL EJE QUERO PELILEO. 4.2. INTRODUCCIÓN El manual de procedimientos odontológicos es un conjunto de instrucciones y normas reunidas en un cuerpo orgánico, que explican el desarrollo de los procedimientos de la atención y tratamiento odontológico. Es una fuente de información permanente actualizada que facilita al especialista y/o auxiliar en la actividad del servicio odontológico la correcta ejecución de las tareas normalizadas. 138 El manual de procedimientos odontológicos es un documento descriptivo y de sistematización normativa, teniendo también un carácter instructivo e informativo. Contiene en forma detallada, las acciones que se siguen en la ejecución de los procesos generados para el cumplimiento de las funciones de esta especialidad en sentido general o para un área específica de la Odontología, como es el caso de la práctica odontológica para pacientes especiales. 4.3. ESTRUCTURA DEL MANUAL Consta de 3 partes: PROCEDIMIENTOS CLINICOS Los procedimientos clínicos Odontoestomatológicos que se ofertan dentro de la Canasta básica del modelo de atención integral en salud para las personas, se han agrupado en preventivos y curativos ya sea que se brinden en forma individual en el consultorio dental , como colectivos en la comunidad, con el fin de facilitar su ejecución. PROCEDIMIENTOS PREVENTIVOS Son intervenciones que impiden el inicio de las enfermedades buco dentales e interrumpen o aminoran su progresión. PROCEDIMIENTOS CURATIVOS Es el conjunto de medios de cualquier clase cuya finalidad es la curación o el alivio de las enfermedades o síntomas. 4.4. IDENTIFICACION DE LAS PATOLOGIAS MÁS FRECUENTES El manual se realiza de acuerdo a tipo de discapacidad, por lo se dividió en dos grupos: Discapacidades Físicas: Entre estas están Parálisis Cerebral, Hemiplejía unilateral, Retraso Psicomotriz. 139 Discapacidades sensoriales: Síndrome de Down y Retraso Mental. 4.5. DESARROLLO DE LA PROPUESTA Mediante el presente Manual de Procedimientos Odontológicos para la atención de pacientes con capacidades especiales, se podrá mejorar el estado de salud del aparato estomatognático. 4.5.1. Objetivo general Mejorar la salud del aparato estomatognático con la aplicación de medios preventivos y terapéuticos. 4.5.2. Objetivos específicos -. Mejorar la Atención Odontológica a pacientes con capacidades especiales. -. Educar a padres y pacientes especiales sobre la importancia que tiene la prevención. 4.6. DESCRIPCIÓN DE LA PROPUESTA La propuesta de solución al problema planteado en el capítulo I, consiste en diseñar un Manual de Procedimientos Odontológicos para la Atención de Pacientes con Capacidades Especiales, que está estructurado en 3 partes procedimientos clínicos, preventivos y curativos, a continuación se presenta un modelo a seguir: 4.7. MANUAL DE PROCEDIMIENTOS ODONTOLÓGICOS EN PACIENTES CON DICAPACIDADES FISICAS PROCEDIMIENTOS CLINICOS: Primera visita odontológica: La primera entrevista con el paciente con parálisis cerebral. Debe emplearse un tiempo adecuado para relacionarse con el paciente y para darle tranquilidad. 140 El trato amistoso, con voz baja y dulce, el acceso delicado va a facilitar la realización del examen. Si el estomatólogo no logra establecer una relación amistosa pero determina que es muy importante proseguir con el examen, deberá hacerlo en una forma ordenada y sistemática con la esperanza de que el paciente logre aceptarlo. Para atender pacientes con Parálisis Cerebral, Hemiplejía unilateral y Retraso Psicomotriz, es imperativo que el odontólogo evalúe integralmente cada paciente en cuanto a características personales, síntomas y conducta, para luego proceder según lo indique la situación y las necesidades. El odontólogo nunca debe suponer el grado de afección mental o física de un niño sin asegurarse primero en los hechos. Sólo mediante esa comunicación personal pueden obtenerse datos valiosos acerca de las características físicas y de conductas particulares del paciente. También puede ser conveniente consultar al médico del paciente con respecto al estado general de éste. Interconsulta con el especialista es de gran ayuda tener la opinión de profesionales especializados. Se debe realizar un Plan General de Tratamiento a realizarse recordar que los tratamientos deben ser por lo general en una sola cita por la dificultad de atención a pacientes con capacidades especiales. Debemos tener en consideración en la primera consulta estomatológica lo siguiente: Observar al paciente para tener indicio acerca de su condición, que nos ayudará a tomar decisiones para el manejo estomatológico. Obtener una historia clínica completa del paciente, de su condición y antecedentes, incluyendo motivación y nivel de independencia. 141 Obtener el consentimiento informado antes de hacer cualquier acción clínica. Comentar al paciente, padres y/o quien se encarga de su cuidado, de la importancia de cepillado, hilo dental y dieta. Esto puede incluir un asesoramiento del cuidado en casa y una demostración de higiene oral. El paciente relatará todo lo que le pasa. Se debe explicar la función de cada instrumento. Todas las explicaciones deben ser simples y de acuerdo al nivel de inteligencia del paciente (Los pacientes con PC tienen bajo nivel intelectual). Permitir al paciente tener en sus manos el espejo y el explorador. Evitar sorprender al paciente por movimientos o ruidos repentinos. Sentar al paciente en el sillón dental y asegurar su cabeza, antes de que el paciente tenga algún instrumento en su boca, se le debe mostrar la luz, movimientos y ruidos del tratamiento dental producido por la pieza de mano, el eyector, jeringa triple, reclinar y levantar lentamente el sillón. Esto para prevenir inesperados movimientos involuntarios del paciente. Cuando se valore al paciente, se debe de considerar el tipo de parálisis cerebral que tiene y el control que debe ser necesario para el manejo estomatológico. Desarrollo de la Historia de salud: Lo que se debe preguntar al paciente, padres o quién lo cuida: El diagnóstico del daño, cómo lo conoce el paciente, padres o el encargado de cuidarlo. Nivel educativo: nivel de inteligencia, nivel escolar, problemas generales en función y comunicación, si tuviera alguno. Daño en el habla. Daño en la vista. 142 Daño en el oído. Si tiene alguna deformidad dental u orofacial. Si tiene alguna deformidad faríngea. Hábitos orales como respiración bucal o bruxismo. Dieta. Higiene oral. Preferencia en el control y apoyo en el tiempo que está en el sillón dental. Tipos de reflejos que el paciente tiene y consecuencias que puede desencadenar. Puede el paciente ser reclinado en el sillón dental? Si el paciente no puede comunicarse bien, preguntar si puede hacer algún ruido o movimiento que pueda indicar su opinión. Hay comunicación por tableros, que presenta frases, palabras, letras y números distribuidos en un tablero; el paciente puede comunicarse por señalamiento con los dedos o moviendo la cabeza cuando se señala en el lugar apropiado en el tablero. Preguntar si el paciente tiene temores especiales por su visita al consultorio dental. Toma de signos vitales. Anotar los fármacos que está tomando. Llenado de ficha odontológica. Examen Bucal Se deben utilizar métodos de examen visual con el apoyo de instrumental de diagnóstico y otros. Para determinar la condición de la cavidad bucal del paciente es importante: Examen de cabeza y cuello. Examinar estructuras normales intra y extraorales. Exploración física y clínica. 143 Palpación de los tejidos de la cavidad bucal del paciente. Llenar odontograma. Determinar número de piezas cariadas, perdidas, con indicación de extracción y obturadas. Identificar posibles patologías tanto bucales como dentales Evaluación de la condición periodontal del paciente: Realizar sondeo periodontal. Identificar cambios en la encía,en cuanto a: color, forma textura, consistencia y posición. Ver pérdida de inserción ósea. PROCEDIMIENTOS PREVENTIVOS: Un programa preventivo de salud dental es muy importante para el paciente con discapacidades físicas, los cuatro principales elementos son: 1 Higiene Oral. En cuanto higiene oral en los pacientes con Parálisis Cerebral que tiene un grado leve a moderado pueden desarrollar la higiene solos caso contrario será asistida. De igual manera los pacientes de acuerdo al grado de Retraso Psicomotriz la higiene serán de manera individual o asistida. En los pacientes con hemiplejía unilateral pueden desarrollar solos la higiene oral. Limpieza asistida Cuando se tenga que realizar de manera asistida se formará a un responsable en estas técnicas. Le indicaremos el punto gatillo (en la salida del nervio mentoniano), donde deberá apretar para que se abra la boca; también el uso de elementos que sirvan de abrebocas y en qué posiciones situarse para realizar el cepillado. 144 Para que esta ayuda sea eficaz, la persona disminuida debe colocarse delante de la persona encargada de su higiene y dando la espalda a ésta, sentado en una silla y con la cabeza hacia atrás. El encargado de su higiene se situará de pie por detrás y así tendrá una buena visibilidad y un fácil acceso a los dientes. Se debe escoger un cepillo de cabezal pequeño y si es necesario adaptar el mango curvándolo o alargándolo con un palillo de plástico o de madera. Esta limpieza debe realizarse diariamente tras las comidas principales, prestando especial atención a la limpieza de después de cenar. Aunque el discapacitado puede recibir ayuda, en algunas situaciones puede ser él mismo quien lleve a cabo su propia higiene. En el caso de la limpieza dental es de gran ayuda la adaptación del cepillo dental para que su manejo sea más fácil. Así puede agrandarse el mango del cepillo con una pelota o la empuñadura del mango de una bicicleta. También se puede doblar el mango o alargarlo atándole un trozo de madera o plástico. Puede ser útil sujetar el cepillo a la mano con una banda elástica. En ocasiones puede ayudar el uso de cepillos eléctricos. TECNICA DE CEPILLADO Dentro de las técnicas de cepillado obraremos por 2: La Técnica de Fones esta técnica se recomienda para niños pequeños o en personas con habilidades manuales disminuidas. Se aconseja que los padres cepillen los dientes de los niños hasta que estos tengan o demuestren habilidad para hacerlo solos. La Técnica de Bass que se podría desarrollar con la educación a pacientes que tengan lo suficiente destreza para desarrollar solos la higiene oral. 145 Técnica Fones. Se debe cerrar la boca ya que esta técnica se realiza simultáneamente a los dientes tanto del maxilar como la mandíbula por vestibular. El cepillo se coloca horizontalmente es decir a 90 grados respecto a la corona clínica, las cerdas se apoyan en el borde gingival en un principio. El movimiento comienza de atrás hacia delante de forma rotatoria o circular realizando mínimo 10 movimientos cada tres dientes. Se completa esto en la 4 hemiarcadas por vestibular luego se lo hace por palatino o lingual con la diferencia de que estos movimientos se realizan cuadrante por cuadrante en forma aislada y en la zona anterior se realiza movimientos antero-posteriores. Parar las superficies oclusales se utiliza los movimientos postero-anteriores de vaivén mínimo durante 10 segundos por cada hemiarcada. Finalmente la lengua en barrido antero posterior 10 veces. El tiempo necesario para cubrir todas las zonas que necesitan es de unos 3 minutos como mínimo. La técnica de Bass. Es superior a otras en el control de placa a nivel de la región dento-gingival. Sin embargo, esta es una técnica de difícil ejecución por los individuos. El cepillo se coloca a 45° respecto del eje mayor del diente, con las cerdas apoyadas el borde gingival y mirando hacia apical del maxilar a tratar Las cerdas se presionan ligeramente sobre la encía y en la zona interproximal. El movimiento es vibratorio a este nivel es decir el cepillo se mueve en forma horizontal de izquierda a derecha, en la zona de los dientes anteriores, o de atrás hacia delante en la zona de los molares. 146 Se realiza abarcando tres dientes cada 10 a 15 segundos (10 veces) en el mismo lugar, sin variar la posición del cepillo Se completa las cuatro hemiarcadas por vestibular con este movimiento de desde posterior hacia anterior. Se realiza de la misma forma por lingual o palatino con la variante que el cepillo se coloca paralelo al arco dentario y para los dientes anteriores el cepillo se coloca en posición vertical y los movimientos vibratorios se hacen de arriba hacia abajo. Para las caras oclusales se debe realizar movimientos de barrido en sentido antero posterior 10 veces para cada hemiarcada. Finalmente la lengua en barrido antero posterior 10 veces. 2 Aplicaciones tópicas de flúor, flúor. Esta actividad la realiza personal capacitado como el odontólogo general o la auxiliar de higiene oral, en el consultorio odontológico, con la infraestructura necesaria que permita el adecuado manejo del material y el menor riesgo para el paciente, debido a que el flúor es una sustancia altamente tóxica al ser ingerida. Para iniciar esta actividad se sienta al paciente en la silla odontológica en posición erecta con la cabeza inclinada hacia adelante a fin de disminuir el riesgo de ingestión de flúor; se establece el tamaño adecuado de la cubeta para flúor desechable y se llena la cubeta con una cantidad máxima de 2 ml. o 40% de su capacidad con fluoruro. Al paciente se le aíslan los dientes con rollos de algodón y se secan con la jeringa de aire para obtener un campo seco que permita mayor absorción de fluoruro. Luego se inserta la cubeta en la boca por 4 minutos, presionándola contra los dientes, para asegurar el cubrimiento de los espacios interproximales y se le pide a la persona que cierre la boca para ayudar a llevar el fluoruro alrededor de todas las superficies dentales. Se succiona 147 durante todo el tiempo de aplicación, ya que al remover el exceso de saliva se evita que el fluoruro se diluya. Finalmente se le pide a la persona que incline la cabeza hacia abajo para retirar la cubeta bucal, que expectore y se succiona por 30 segundos más después de la aplicación. En esta actividad se debe mantener supervisión continua con el fin de prevenir accidentes con fluoruro. 3 Profilaxis Remoción de la placa bacteriana y manchas exógenas por medios mecánicos y pastas profilácticas para prevenir caries y enfermedades periodontales. Procedimiento: Mezclar piedra pómez y agua para preparar una pasta o utilizar pasta profiláctica comercial. Pasarla por todas superficies de todas las piezas dentales, se hará en una sola cita, ya sea utilizando aparato rotatorio o manual. Enjuagar con abundante agua Limpiar la cara para retirar la pasta que pueda haber salpicado. Educación y motivación en higiene bucal al paciente 4 Selladores en puntos y fisuras. Procedimiento: Realizar profilaxis minuciosa con pasta de piedra pómez o pasta libre de fluor, específicamente en las piezas dentales que recibirán el material sellante. Aislamiento relativo de las piezas a tratar y secado Aplicación del ácido grabador. Dejar actuar durante 15 segundos. 148 Lavado de la superficie grabada con agua Cambio de aislamiento relativo Secado de la superficie sin deshidratarla Aplicar el adhesivo Mezcla del material de acuerdo a especificaciones del fabricante Colocar el material sellador Revisar oclusión con papel de articular. Quitar puntos oclusales Indicaciones al paciente: no comer durante 1 hora posterior al tratamiento Educación sobre higiene oral Control cada año. Tomando en cuenta que si es auto polimerizado se debe esperar el tiempo indicado por el fabricante o si es foto polimerizado, aplicar la luz visible con la lámpara. 5 Control de la alimentación Es fundamental una dieta adecuada ya que la alimentación tiene una gran influencia sobre la formación de caries. Así, deben evitarse alimentos que contengan azúcar como caramelos sobre todo si son de consistencia pegajosa como los masticables, ya que cuanto mayor sea su adherencia, mayor será su capacidad de provocar caries. PROCEDIMIENTOS CURATIVOS: Se deberá valorar el estado de ansiedad o miedo ante el tratamiento dental, y establecer, dependiendo de la capacidad de comprensión, estrategias de manejo de conducta como la desensibilización, el refuerzo positivo ante conductas correctas, la sedación o, incluso, anestesia general. 149 En algunos pacientes el manejo odontológico solo puede realizarse mediante las técnicas de manejo de conducta y en todo caso, la restricción física sería suficiente. La restricción física se utiliza para controlar los movimientos inoportunos y evitar accidentes. Para realizar la restricción se deberá mantener la cabeza y los miembros fijos, de forma firme pero suave, sólo haciendo fuerza ante los movimientos. Se evitará enderezar los miembros contraídos, situando estratégicamente soportes con almohadillas o cojines debajo de la flexura de los miembros. El cuello se mantendrá algo inclinado hacia delante, aproximadamente 40 grados respecto a la columna vertebral. Existe el riesgo de asfixia o aspiración de líquidos si se tumba excesivamente al paciente en el sillón dental, debido a las alteraciones funcionales deglutorias. En pacientes con discapacidades físicas por lo general la sedación englobará desde el uso de premedicación con ansiolíticos, hasta el uso de sedación profunda en un medio adecuado. En el caso de la premedicación serán utilizados preferentemente fármacos como las benzodiacepinas, con una acción ansiolítica-sedante y un efecto relajante muscular, y que pueden ayudar al control del tono muscular ante un aumento del mismo o ante la repetición de movimientos involuntarios favorecidos por el estrés. Una de las más utilizadas ha sido el diacepam por vía oral, del que se administra un comprimido de 5-10 mg la noche anterior a la cita, y la misma dosis una hora antes de ésta. El tratamiento odontológico deberá comenzar con una valoración del estado de salud bucodental y la petición de las pruebas que creamos necesarias y de posible realización. Además, ha de estar bien planificado, con sesiones cortas y tratamientos sencillos, evitando restauraciones arriesgadas y complejas. Se valorará el estado previo de la boca, 150 y se realizarán tratamientos conservadores que no creen problemas por roturas o alteraciones posteriores en las restauraciones. Los materiales deberán ser resistentes. El babeo en pacientes con Parálisis Cerebral es un problema para su relación social, y una vez instaurado es muy difícil de corregir. Sería importante realizar un tratamiento precoz actuando sobre el tono muscular orofacial, intentando lograr un mejor control de esta musculatura, y mejorando el control del bolo alimenticio y la deglución de alimentos y saliva. En la actualidad, el estímulo de la musculatura del área bucofacial se desarrolla mediante técnicas de introducción de distintos alimentos en la boca, presión de puntos gatillo y búsqueda de posiciones de relajación. A continuación se presenta los procedimientos más sencillos. OBTURACIÓN DE RESINA Se realiza en piezas dentales anteriores, superiores e inferiores, se elimina la caries de acuerdo a la técnica mínima invasiva. Procedimiento: Aplicar anestesia local infiltrativa. Realizar profilaxis de la pieza a tratar con pasta libre de flúor. Eliminación de la lesión cariosa con equipo rotativo. Aislamiento de la pieza dental. Lavado y Secado de la cavidad. Protección del tejido pulpar con bases de cemento cuando sea necesario. Aplicación del ácido grabador (de acuerdo a especificaciones del fabricante). Lavar y secar. 151 Cambio de aislamiento relativo. Colocación de adhesivos. Colocación de la resina. Chequeo de la oclusión con papel de articular. Restauración de la morfología. Devolución estética. Terminado y pulido. Tomando en cuenta que si es auto polimerizado, se debe esperar el tiempo indicado por el fabricante o si es foto polimerizado colocarla por incrementos y aplicar luz visible con la lámpara. En cavidades interproximales, utilizar bandas de celuloide y cuñas de madera. OBTURACIÓN DE AMALGAMA DE PLATA Se realiza en piezas dentales posteriores superiores e inferiores, se elimina la caries y prepara la cavidad de acuerdo a su extensión y profundidad. Procedimiento: Aplicar al paciente anestesia local infiltrativa o de bloqueo. Eliminación completa de la lesión cariosa con equipo rotativo. Preparación de la cavidad. Aislamiento relativo. Protección del tejido pulpar con bases de cemento cuando sea necesario. Preparación de la Amalgama de plata. Al manipular el mercurio, deben tomarse precauciones para evitar la contaminación del operador y del consultorio dental. Obturado completo de la cavidad con amalgama mediante condensación. Bruñido de la obturación. Tallado y restauración de la morfología. 152 Rehabilitación de la función masticatoria, correspondiente a la pieza dentaria restaurada, mediante revisión de la oclusión con papel de articular. Indicaciones al paciente: se abstenga de comer del lado tratado, durante las 24 horas posteriores al tratamiento. Pulido de la obturación, en sesión posterior. Para el caso de preparaciones cavitarias clase II debe usarse matriz metálica y cuñas de madera. OBTURACIÓN CON CEMENTO DE IONÓMERO DE VIDRIO En actividades extramurales se ejecutará LA PRÁCTICA RESTAURATIVA ATRAUMÁTICA (PRAT) para realizar obturaciones con cemento de ionómero de vidrio, en los casos de caries poco profundas y para piezas posteriores permanentes y temporales. Procedimiento: La posición del escolar será acostado y la del examinador sentado. (una pequeña almohada facilita la comodidad y el manejo del paciente) . Limpieza de la pieza dentaria con torunditas de algodón humedecido con agua, para eliminar placa bacteriana. Apertura de la cavidad. Secar la superficie oclusal con torunditas de algodón. Acondicionamiento de la superficie oclusal durante 30 segundos, con el líquido del ionómero de vidrio que actúa como acondicionador dentinario. Lavado y secado de la cavidad con torunditas de algodón. Aplicarse en el dedo índice enguantado, una pequeña cantidad de vaselina, realizar Digitopresión. El dedo índice se mueve levemente para que el material se expanda en toda la superficie oclusal. 153 Después de unos segundos se retira el dedo índice para prevenir que el material restaurativo se levante fuera de la cavidad o de las fosas y fisuras. Eliminación de los excesos de material que es desplazado a los márgenes exteriores de la superficie oclusal. Prueba de la oclusión con papel de articular. Eliminación de puntos altos. Colocar una capa delgada de vaselina. Indicaciones al paciente: que se abstenga de comer durante al menos una hora posterior al tratamiento. ENFERMEDAD PERIODONTAL Es el daño y/o destrucción de los tejidos que rodean y sostienen las piezas dentarias: encía, hueso alveolar, ligamento periodontal y cemento radicular. Las enfermedades periodontales se tratan con diferentes procedimientos a continuación el más frecuente: DETARTRAJE: Extirpación o remoción del cálculo depositado sobre las superficies de las piezas dentales sea este sub y/o etiología Supragingival. Procedimiento: Aplicar algún medicamento antiséptico o antimicrobiano en superficies. sangrantes.(Gluconato de Clorhexidina). Proceder a la extirpación o remoción del cálculo. Enjuague con abundante agua. Aplicar nuevamente algún medicamento antiséptico o microbiano. Reforzar educación y motivación en higiene bucal al paciente. 154 Nueva cita para profilaxis y reevaluación. Según la afección periodontal, se evaluará la indicación de antibioterapia. PROCEDIMIENTO PARA TRATAMIENTO DE LA GINGIVITIS Remoción del cálculo dental supra y sub gingival si lo hubiera y de placa bacteriana (Detartraje y Profilaxis). Aplicación de agentes antibacterianos. Corregir factores que facilitan la acumulación de placa como coronas desadaptadas, márgenes de obturaciones desbordantes, contactos abiertos, prótesis fijas y removibles desadaptadas, caries (principalmente CL II y / o V) y mal posición dental. Educación al paciente e instrucción de higiene bucal. PROCEDIMIENTOS PARA TRATAMIENTO DE CONDUCTOS Se realiza en: Piezas dentales vitales Piezas dentales necróticas Tratamiento de Canales Radiculares (TCR) pieza dental vital: Procedimiento: Radiografía inicial o de trabajo. Aplicar anestesia local infiltrativa o de bloqueo. Aislamiento absoluto del campo operatorio. 155 Remoción completa de la caries y apertura de la cámara pulpar de acuerdo a la pieza dentaria. Extirpación del paquete neurovascular. Irrigación del conducto radicular con suero fisiolólogico e Hipoclorito de Sodio. Conductometría con apoyo radiográfico. Trabajo Biomecánico. Irrigar con Suero Fisiológico e Hipoclorito de Sodio. Secar el conducto radicular con puntas de papel. Conometría. Toma de radiografía de pre – sellado. Sellado del / de los conductos radiculares. Obturación provisional. Indicaciones al paciente sobre cuidados de la pieza con endodoncia mientras se realiza la obturación definitiva. Restauración de acuerdo a la destrucción de la pieza dental. Rehabilitación Protésica (corona). Control cada seis meses. PIEZA DENTAL NECRÓTICA. Debe realizarse en 2 citas para limpiar adecuadamente el conducto radicular. Procedimiento: Primera cita: Radiografía inicial o de trabajo. Aplicar anestesia local infiltrativa o de bloqueo. 156 Aislamiento del campo operatorio. Remoción completa de la caries y apertura de la cámara pulpar de acuerdo a la pieza dentaria. Extirpación de los restos del paquete neurovascular. Irrigación del conducto radicular con suero fisiológico e Hipoclorito de sodio. Conductometría con apoyo radiográfico. Trabajo Biomecánico. Irrigar el conducto radicular con suero fisiológico e Hipoclorito de sodio. Desinfección del conducto con Hidróxido de Calcio o Clorhexidina. Secar el conducto radicular con puntas de papel. Obturación temporal. Indicaciones al paciente. Segunda cita: Aislamiento absoluto del campo operatorio. Retirar obturación temporal. Irrigación del conducto con solución de hipoclorito de sodio. Conometría con apoyo radiográfico. Radiografía de pre- sellado. Sellado del / de los conductos radiculares. Restauración de acuerdo a la destrucción de la pieza dental. Referir para Rehabilitación Protésica (corona). Control cada seis meses. PROCEDIMIENTOS PARA EXODONCIA SIMPLE Exodoncia simple: 157 Procedimiento: Aplicar al paciente anestesia local infiltrativa o de bloqueo, en la zona donde se hará la extracción. Efectuar la debridación de la pieza a extraer. Colocar adecuadamente el fórceps indicado en la pieza a extraer. Proceder a efectuar los movimientos correctos correspondiente a cada pieza dentaria: Luxación, que comprende movimientos bucales y linguales de pieza monoradicular y multiradicular. Rotación Luxación, que que comprende movimientos circulares mono radiculares comprende movimientos bucales y linguales de piezas multiradiculares. Tracción, que comprende la salida del alvéolo de la pieza dentaria. Proceder a la eliminación de todas las espículas óseas, cálculo dentario y otros fragmentos que puedan penetrar dentro del alvéolo. Efectuar curetaje dentro del alvéolo para eliminar tejido de granulación, para evitar sangramiento postoperatorio y lograr una buena cicatrización. Irrigación profusa del alveolo con solución salina normal. Efectuar compresión de las tablas alveolares para reducir la amplitud del alvéolo. En el caso de extracciones múltiples o procedimientos complicados, es necesario realizar la sutura. Colocación de gasa en el lugar de la extracción. 158 4.8. MANUAL DE PROCEDIMIENTOS ODONTOLÓGICOS EN PACIENTES CON DISCAPACIDADES SENSORIALES La primera consulta con el paciente. De un pequeño paseo por el consultorio antes de intentar el tratamiento. Presente al paciente al personal del equipo asistencial y así se reducirá el temor del paciente a lo “desconocido”. Hable con lentitud y con términos sencillos. Asegúrese de que sus explicaciones son comprendidas preguntando a los pacientes si tienen alguna pregunta que formular. Dé solamente una instrucción cada vez. Premie al paciente con felicitaciones tras la terminación de cada procedimiento. Escuche atentamente al paciente. El odontólogo debe ser particularmente sensible a los gestos y pedidos verbales. Haga sesiones cortas. Avance gradualmente hacia procedimientos más difíciles después de que el paciente se haya acostumbrado al ambiente del consultorio. Programe la atención del paciente para horas tempranas del día, cuando el odontólogo, su equipo asistencial y el paciente están menos fatigados Se debe realizar un Plan General de Tratamiento a realizarse recordar que los tratamientos deben ser por lo general en una sola cita por la dificultad de atención a pacientes con capacidades especiales. Debemos tener en consideración en la primera consulta estomatológica lo siguiente: 159 Observar al paciente para tener indicio acerca de su condición, que nos ayudará a tomar decisiones para el manejo estomatológico. Obtener una historia clínica completa del paciente, de su condición y antecedentes, incluyendo motivación y nivel de independencia. Obtener el consentimiento informado antes de hacer cualquier acción clínica. Comentar al paciente, padres y/o quien se encarga de su cuidado, de la importancia de cepillado, hilo dental y dieta. Esto puede incluir un asesoramiento del cuidado en casa y una demostración de higiene oral. El paciente relatará todo lo que le pasa. Se debe explicar la función de cada instrumento. Todas las explicaciones deben ser simples y de acuerdo al nivel de inteligencia del. Permitir al paciente tener en sus manos el espejo y el explorador. Demostrar la unidad radiológica. Evitar sorprender al paciente por movimientos o ruidos repentinos. Sentar al paciente en el sillón dental y asegurar su cabeza, antes de que el paciente tenga algún instrumento en su boca, se le debe mostrar la luz, movimientos y ruidos del tratamiento dental producido por la pieza de mano, el eyector, jeringa triple, reclinar y levantar lentamente el sillón. Esto será para prevenir inesperados movimientos involuntarios del paciente. Cuando se valore al paciente, se debe considerar el tipo de Retraso Mental que tiene y el control que debe ser necesario para el manejo estomatológico. El paciente con Síndrome de Down el manejo odontológico la gran mayoría son perfectamente controlables. Desarrollo de la Historia de salud: Lo que se debe preguntar al paciente, padres o quién lo cuida: 160 El diagnóstico del daño, cómo lo conoce el paciente, padres o el encargado de cuidarlo. Nivel educativo: nivel de inteligencia, nivel escolar, problemas generales en función y comunicación, si tuviera alguno. Daño en el habla. Daño en la vista. Daño en el oído. Si tiene alguna deformidad dental u orofacial. Si tiene alguna deformidad faríngea. Hábitos orales como respiración bucal o bruxismo. Dieta. Higiene oral. Preferencia en el control y apoyo en el tiempo que está en el sillón dental. Tipos de reflejos que el paciente tiene y consecuencias que puede desencadenar. Puede el paciente ser reclinado en el sillón dental? Si el paciente no puede comunicarse bien, preguntar si puede hacer algún ruido o movimiento que pueda indicar su opinión. Hay comunicación por tableros, que presenta frases, palabras, letras y números distribuidos en un tablero; el paciente puede comunicarse por señalamiento con los dedos o moviendo la cabeza cuando se señala en el lugar apropiado en el tablero. Preguntar si el paciente tiene temores especiales por su visita al consultorio dental. Toma de signos vitales. Anotar los fármacos que está tomando. Llenado de ficha odontológica. 161 Examen Bucal Se deben utilizar métodos de examen visual con el apoyo de instrumental de diagnóstico y otros. Para determinar la condición de la cavidad bucal del paciente es importante: Examen de cabeza y cuello. Examinar estructuras normales intra y extraorales. Exploración física y clínica. Palpación de los tejidos de la cavidad bucal del paciente. Llenar odontograma. Determinar número de piezas cariadas, perdidas, con indicación de extracción y obturadas. Identificar posibles patologías tanto bucales como dentales Evaluación de la condición periodontal del paciente: Realizar sondeo periodontal. Identificar cambios en la encía, en cuanto a: color, forma textura, consistencia y posición. Ver pérdida de inserción ósea. PROCEDIMIENTOS PREVENTIVOS: Un programa preventivo de salud dental es muy importante para el paciente con Retraso Mental, los cuatro principales elementos son: 162 1 Higiene Oral. Limpieza asistida Los pacientes con un grado de RM leve o moderado pueden ser adiestrados para realizar un cuidado mantenimiento de la higiene oral básico, siempre y cuando no haya imposibilidad física Cuando se tenga que realizar de manera asistida se formará a un responsable en estas técnicas. Le indicaremos el punto gatillo (en la salida del nervio mentoniano), donde deberá apretar para que se abra la boca; también el uso de elementos que sirvan de abrebocas y en qué posiciones situarse para realizar el cepillado. Para que esta ayuda sea eficaz, la persona disminuida debe colocarse delante de la persona encargada de su higiene y dando la espalda a ésta, sentado en una silla y con la cabeza hacia atrás. El encargado de su higiene se situará de pie por detrás y así tendrá una buena visibilidad y un fácil acceso a los dientes. Se debe escoger un cepillo de cabezal pequeño y si es necesario adaptar el mango curvándolo o alargándolo con un palillo de plástico o de madera. Esta limpieza debe realizarse diariamente tras las comidas principales, prestando especial atención a la limpieza de después de cenar. Aunque el discapacitado puede recibir ayuda, en algunas situaciones puede ser él mismo quien lleve a cabo su propia higiene. En el caso de la limpieza dental es de gran ayuda la adaptación del cepillo dental para que su manejo sea más fácil. Así puede agrandarse el mango del cepillo con una pelota o la empuñadura del mango de una bicicleta. 163 También se puede doblar el mango o alargarlo atándole un trozo de madera o plástico. Puede ser útil sujetar el cepillo a la mano con una banda elástica. En ocasiones puede ayudar el uso de cepillos eléctricos. TECNICAS DE CEPILLADO Dentro de las técnicas de cepillado obraremos por 2: La Técnica de Fones esta técnica se recomienda para niños pequeños o en personas con habilidades manuales disminuidas. Se aconseja que los padres cepillen los dientes de los niños hasta que estos tengan o demuestren habilidad para hacerlo solos. La Técnica de Bass que se podría desarrollar con la educación a pacientes que tengan lo suficiente destreza para desarrollar solos la higiene oral. Técnica Fones. Se debe cerrar la boca ya que esta técnica se realiza simultáneamente a los dientes tanto del maxilar como la mandíbula por vestibular. El cepillo se coloca horizontalmente es decir a 90 grados respecto a la corona clínica, las cerdas se apoyan en el borde gingival en un principio. El movimiento comienza de atrás hacia delante de forma rotatoria o circular realizando mínimo 10 movimientos cada tres dientes. Se completa esto en la 4 hemiarcadas por vestibular luego se lo hace por palatino o lingual con la diferencia de que estos movimientos se realizan cuadrante por cuadrante en forma aislada y en la zona anterior se realiza movimientos antero-posteriores. Parar las superficies oclusales se utiliza los movimientos postero-anteriores de vaivén mínimo durante 10 segundos por cada hemiarcada. Finalmente la lengua en barrido antero posterior 10 veces. 164 El tiempo necesario para cubrir todas las zonas que necesitan es de unos 3 minutos como mínimo. La técnica de Bass. Es superior a otras en el control de placa a nivel de la región dento-gingival. Sin embargo, esta es una técnica de difícil ejecución por los individuos. El cepillo se coloca a 45° respecto del eje mayor del diente, con las cerdas apoyadas el borde gingival y mirando hacia apical del maxilar a tratar Las cerdas se presionan ligeramente sobre la encía y en la zona interproximal. El movimiento es vibratorio a este nivel es decir el cepillo se mueve en forma horizontal de izquierda a derecha, en la zona de los dientes anteriores, o de atrás hacia delante en la zona de los molares. Se realiza abarcando tres dientes cada 10 a 15 segundos (10 veces) en el mismo lugar, sin variar la posición del cepillo Se completa las cuatro hemiarcadas por vestibular con este movimiento de desde posterior hacia anterior. Se realiza de la misma forma por lingual o palatino con la variante que el cepillo se coloca paralelo al arco dentario y para los dientes anteriores el cepillo se coloca en posición vertical y los movimientos vibratorios se hacen de arriba hacia abajo. Para las caras oclusales se debe realizar movimientos de barrido en sentido antero posterior 10 veces para cada hemiarcada. Finalmente la lengua en barrido antero posterior 10 veces. 2 Aplicaciones tópicas de flúor, flúor. Esta actividad la realiza personal capacitado como el odontólogo general o la auxiliar de higiene oral, en el consultorio odontológico, con la infraestructura necesaria que 165 permita el adecuado manejo del material y el menor riesgo para el paciente, debido a que el flúor es una sustancia altamente tóxica al ser ingerida. Para iniciar esta actividad se sienta al paciente en la silla odontológica en posición erecta con la cabeza inclinada hacia adelante a fin de disminuir el riesgo de ingestión de flúor; se establece el tamaño adecuado de la cubeta para flúor desechable y se llena la cubeta con una cantidad máxima de 2 ml. o 40% de su capacidad con fluoruro. Al paciente se le aíslan los dientes con rollos de algodón y se secan con la jeringa de aire para obtener un campo seco que permita mayor absorción de fluoruro. Luego se inserta la cubeta en la boca por 4 minutos, presionándola contra los dientes, para asegurar el cubrimiento de los espacios interproximales y se le pide a la persona que cierre la boca para ayudar a llevar el fluoruro alrededor de todas las superficies dentales. Se succiona durante todo el tiempo de aplicación, ya que al remover el exceso de saliva se evita que el fluoruro se diluya. Finalmente se le pide a la persona que incline la cabeza hacia abajo para retirar la cubeta bucal, que expectore y se succiona por 30 segundos más después de la aplicación. En esta actividad se debe mantener supervisión continua con el fin de prevenir accidentes con fluoruro. 3 Profilaxis Remoción de la placa bacteriana y manchas exógenas por medios mecánicos y pastas profilácticas para prevenir caries y enfermedades periodontales. Procedimiento: Mezclar piedra pómez y agua para preparar una pasta o utilizar pasta profiláctica comercial. 166 Pasarla por todas superficies de todas las piezas dentales, se hará en una sola cita, ya sea utilizando aparato rotatorio o manual. Enjuagar con abundante agua. Limpiar la cara para retirar la pasta que pueda haber salpicado. Educación y motivación en higiene bucal al paciente. 4 Selladores en puntos y fisuras. Procedimiento: Realizar profilaxis minuciosa con pasta de piedra pómez o pasta libre de flúor, específicamente en las piezas dentales que recibirán el material sellante. Aislamiento relativo de las piezas a tratar y secado. Aplicación del ácido grabador. Dejar actuar durante 15 segundos. Lavado de la superficie grabada con agua. Cambio de aislamiento relativo. Secado de la superficie sin deshidratarla. Aplicar el adhesivo. Mezcla del material de acuerdo a especificaciones del fabricante. Colocar el material sellador. Revisar oclusión con papel de articular. Quitar puntos oclusales. Indicaciones al paciente: no comer durante 1 hora posterior al tratamiento. Educación sobre higiene oral. Control cada año. Tomando en cuenta que si es auto polimerizado se debe esperar el tiempo indicado por el fabricante o si es foto polimerizado, aplicar la luz visible con la lámpara. 167 5 Control de la alimentación Es fundamental una dieta adecuada ya que la alimentación tiene una gran influencia sobre la formación de caries. Así, deben evitarse alimentos que contengan azúcar como caramelos sobre todo si son de consistencia pegajosa como los masticables, ya que cuanto mayor sea su adherencia, mayor será su capacidad de provocar caries. PROCEDIMIENTOS CURATIVOS: Se deberá valorar el estado de ansiedad o miedo ante el tratamiento dental, y establecer, dependiendo de la capacidad de comprensión, estrategias de manejo de conducta como la desensibilización, en este tipo de pacientes solo se puede utilizar la sedación o, incluso, anestesia general. En pacientes con Síndrome de Down en el manejo odontológico la gran mayoría son perfectamente controlables mediante las técnicas de manejo de conducta y en todo caso, la restricción física seria sería suficiente. Cuando se utilice la restricción física se deberá realizar siempre bajo la aprobación y el consentimiento informado de los padres o responsables del paciente. Se deberán controlar o limitar los movimientos para evitar lesiones durante el tratamiento dental, utilizando dispositivos para el control de la apertura y la lengua, o para el control de la cabeza y extremidades. El tratamiento convencional se debe utilizar a aquellos pacientes tributarios del mismo que así lo requieran, en las clínicas y servicios estomatológicos de su área de salud, serán aquellos que cooperen en la atención y que clasifiquen en los grupos de fronterizo, ligero y moderado. 168 El tratamiento estomatológico no convencional, realizado bajo anestesia general, en los servicios hospitalarios creados para esta atención, se aplicará a los pacientes con retraso mental severo y profundo, y aquellos de otras categorías que no cooperen. Para la atención estomatológica no convencional a los retrasados mentales, se establecen servicios en cada uno de los municipios cabeceras de provincias o estados, en hospitales pediátricos, clínico-quirúrgicos y/o generales, programándose semanalmente los turnos quirúrgicos que se consideren necesarios y factibles en cada lugar. Los pacientes deben ser atendidos y estudiados en consulta externa y una vez decidido su ingreso, se regirán por las normas hospitalarias vigentes. Recurrir al tratamiento bajo anestesia general deberá ser en individuos donde hayan fracasado las otras técnicas, en tratamientos largos y complejos, o en pacientes con alto riesgo médico. Se realizarán las coordinaciones en el área de salud para garantizar el traslado de los pacientes y se seguirá por el estomatólogo que le corresponda de conjunto con el médico de familia y asistencia social su evolución. El tratamiento odontológico para una persona con retraso mental requiere ajustarse a la inmadurez social, intelectual y emocional. Los pacientes retrasados mentales se caracterizan por su reducido tiempo de atención, inquietud, hiperactividad y conducta emocional errática. Es necesario que nuestra actitud sea cuidadosa y amigable, así como evitar siempre todo aquello que aumenta la aprensión y miedo de estas personas. En principio un tratamiento de urgencia puede y debe realizársele a cualquiera de estos individuos y después remitirlos al área hospitalaria correspondiente si es necesario. A continuación detallaremos los cuidados en la manipulación de estos pacientes, que son válidos para la atención primaria y para la hospitalaria. 169 Retraso mental ligero:Si eliminamos tabúes y miedos, estos pacientes pueden ser tratados como cualquier individuo normal. Para ello es necesario relacionarnos con ellos desde su infancia o establecer una estrecha comunicación si son adultos. El objetivo fundamental es ganarnos su confianza y la de sus familiares. Con esto vencido iniciaríamos el tratamiento contando con su colaboración. Un aspecto negativo que tenemos al tratar a estos pacientes es el exceso de saliva y su intranquilidad es recomendable que la cita sea en horas de la mañana cuando están frescos y no tienen la agresividad que pueda aparecer cuando cambian de medio, aumentando la intranquilidad y la sialorrea. Podemos pedir que sean traídos a la consulta cuando están bajo los efectos de los medicamentos si habitualmente toman algún sedante. Se puede asociar a una premedicación sedante con el fármaco y dosis adecuadas a la edad, peso y patología sistémica del paciente. No existe una regla para atenderlos, depende de su estado de ánimo, vendrán un día dispuestos a sentarse y recibir cualquier tratamiento y otros no querrán más que la visita social, explorando la consulta y sus ocupantes. Eso hay que admitirlo y no obligarlos, esto provocaría rechazo al local, al tratamiento y al odontólogo. En el caso del RM moderado, grave o severo el proceder debe estar modulado por la necesidad y posibilidad, pues a veces es posible tratarlos usando abre boca, taco de goma o dedil de acrílico que nos permita realizar la actividad. Es importante usar el ingenio para que la velocidad con que hagamos las cosas sea máxima sin afectar la calidad del tratamiento. Se necesita una ayuda muy eficiente por parte del técnico de atención estomatológica que asista en la consulta pues hay que preparar instrumental y materiales antes de tocar al paciente para que todo fluya adecuadamente. 170 A continuación se presenta los procedimientos más sencillos. OBTURACIÓN DE RESINA Se realiza en piezas dentales anteriores, superiores e inferiores, se elimina la caries de acuerdo a la técnica mínima invasiva. Procedimiento: Aplicar anestesia local infiltrativa. Realizar profilaxis de la pieza a tratar con pasta libre de flúor. Eliminación de la lesión cariosa con equipo rotativo. Aislamiento de la pieza dental. Lavado y Secado de la cavidad. Protección del tejido pulpar con bases de cemento cuando sea necesario. Aplicación del ácido grabador (de acuerdo a especificaciones del fabricante). Lavar y secar. Cambio de aislamiento relativo. Colocación de adhesivos. Colocación de la resina. Chequeo de la oclusión con papel de articular. Restauración de la morfología. Devolución estética. Terminado y pulido. Tomando en cuenta que si es auto polimerizado, se debe esperar el tiempo indicado por el fabricante o si es foto polimerizado colocarla por incrementos y aplicar luz visible con la lámpara. En cavidades interproximales, utilizar bandas de celuloide y cuñas de madera. 171 OBTURACIÓN DE AMALGAMA DE PLATA Se realiza en piezas dentales posteriores superiores e inferiores, se elimina la caries y prepara la cavidad de acuerdo a su extensión y profundidad. Procedimiento: Aplicar al paciente anestesia local infiltrativa o de bloqueo. Eliminación completa de la lesión cariosa con equipo rotativo. Preparación de la cavidad. Aislamiento relativo. Protección del tejido pulpar con bases de cemento cuando sea necesario. Preparación de la Amalgama de plata. Al manipular el mercurio, deben tomarse precauciones para evitar la contaminación del operador y del consultorio dental. Obturado completo de la cavidad con amalgama mediante condensación. Bruñido de la obturación. Tallado y restauración de la morfología. Rehabilitación de la función masticatoria, correspondiente a la pieza dentaria restaurada, mediante revisión de la oclusión con papel de articular. Indicaciones al paciente: se abstenga de comer del lado tratado, durante las 24 horas posteriores al tratamiento. Pulido de la obturación, en sesión posterior. Para el caso de preparaciones cavitarias clase II debe usarse matriz metálica y cuñas de madera. 172 OBTURACIÓN CON CEMENTO DE IONÓMERO DE VIDRIO En actividades extramurales se ejecutará LA PRÁCTICA RESTAURATIVA ATRAUMÁTICA (PRAT) para realizar obturaciones con cemento de ionómero de vidrio, en los casos de caries poco profundas y para piezas posteriores permanentes y temporales. Procedimiento: La posición del escolar será acostado y la del examinador sentado. (una pequeña almohada facilita la comodidad y el manejo del paciente) Limpieza de la pieza dentaria con torunditas de algodón humedecido con agua, para eliminar placa bacteriana. Apertura de la cavidad. Secar la superficie oclusal con torunditas de algodón. Acondicionamiento de la superficie oclusal durante 30 segundos, con el líquido del ionómero de vidrio que actúa como acondicionador dentinario. Lavado y secado de la cavidad con torunditas de algodón. Aplicarse en el dedo índice enguantado, una pequeña cantidad de vaselina, realizar Digitopresión. El dedo índice se mueve levemente para que el material se expanda en toda la superficie oclusal. Después de unos segundos se retira el dedo índice para prevenir que el material restaurativo se levante fuera de la cavidad o de las fosas y fisuras. Eliminación de los excesos de material que es desplazado a los márgenes exteriores de la superficie oclusal. 173 Prueba de la oclusión con papel de articular. Eliminación de puntos altos. Colocar una capa delgada de vaselina. Indicaciones al paciente: que se abstenga de comer durante al menos una hora posterior al tratamiento. ENFERMEDAD PERIODONTAL Es el daño y/o destrucción de los tejidos que rodean y sostienen las piezas dentarias: encía, hueso alveolar, ligamento periodontal y cemento radicular. Las enfermedades periodontales se tratan con diferentes procedimientos a continuación el más frecuente: DETARTRAJE: Extirpación o remoción del cálculo depositado sobre las superficies de las piezas dentales sea este sub y/o etiología Supragingival. Procedimiento: Aplicar algún medicamento antiséptico o antimicrobiano en superficies. sangrantes.(Gluconato de Clorhexidina). Proceder a la extirpación o remoción del cálculo. Enjuague con abundante agua. Aplicar nuevamente algún medicamento antiséptico o microbiano. Reforzar educación y motivación en higiene bucal al paciente. Nueva cita para profilaxis y reevaluación. Según la afección periodontal, se evaluará la indicación de antibioterapia. 174 PROCEDIMIENTO PARA TRATAMIENTO DE LA GINGIVITIS Remoción del cálculo dental supra y sub gingival si lo hubiera y de placa bacteriana (Detartraje y Profilaxis). Aplicación de agentes antibacterianos. Corregir factores que facilitan la acumulación de placa como coronas desadaptadas, márgenes de obturaciones desbordantes, contactos abiertos, prótesis fijas y removibles desadaptadas, caries (principalmente CL II y / o V) y mal posición dental. Educación al paciente e instrucción de higiene bucal. PROCEDIMIENTOS PARA TRATAMIENTO DE CONDUCTOS Se realiza en: Piezas dentales vitales Piezas dentales necróticas Tratamiento de Canales Radiculares (TCR) pieza dental vital: Procedimiento: Radiografía inicial o de trabajo. Aplicar anestesia local infiltrativa o de bloqueo. Aislamiento absoluto del campo operatorio. Remoción completa de la caries y apertura de la cámara pulpar de acuerdo a la pieza dentaria. Extirpación del paquete neurovascular. Irrigación del conducto radicular con suero fisiolólogico e Hipoclorito de Sodio. Conductometría con apoyo radiográfico. 175 Trabajo Biomecánico. Irrigar con Suero Fisiológico e Hipoclorito de Sodio. Secar el conducto radicular con puntas de papel. Conometría. Toma de radiografía de pre – sellado. Sellado del / de los conductos radiculares. Obturación provisional. Indicaciones al paciente sobre cuidados de la pieza con endodoncia mientras se realiza la obturación definitiva. Restauración de acuerdo a la destrucción de la pieza dental. Rehabilitación Protésica (corona). Control cada seis meses. PIEZA DENTAL NECRÓTICA. Debe realizarse en 2 citas para limpiar adecuadamente el conducto radicular. Procedimiento: Primera cita: Radiografía inicial o de trabajo. Aplicar anestesia local infiltrativa o de bloqueo. Aislamiento del campo operatorio. Remoción completa de la caries y apertura de la cámara pulpar de acuerdo a la pieza dentaria. Extirpación de los restos del paquete neurovascular. Irrigación del conducto radicular con suero fisiológico e Hipoclorito de sodio. Conductometría con apoyo radiográfico. Trabajo Biomecánico. 176 Irrigar el conducto radicular con suero fisiológico e Hipoclorito de sodio. Desinfección del conducto con Hidróxido de Calcio o Clorhexidina. Secar el conducto radicular con puntas de papel. Obturación temporal. Indicaciones al paciente. Segunda cita: Aislamiento absoluto del campo operatorio. Retirar obturación temporal. Irrigación del conducto con solución de hipoclorito de sodio. Conometría con apoyo radiográfico. Radiografía de pre- sellado. Sellado del / de los conductos radiculares. Restauración de acuerdo a la destrucción de la pieza dental. Referir para Rehabilitación Protésica (corona). Control cada seis meses. PROCEDIMIENTOS PARA EXODONCIA SIMPLE Exodoncia simple: Procedimiento: Aplicar al paciente anestesia local infiltrativa o de bloqueo, en la zona donde se hará la extracción. Efectuar la debridación de la pieza a extraer. Colocar adecuadamente el fórceps indicado en la pieza a extraer. 177 Proceder a efectuar los movimientos correctos correspondiente a cada pieza dentaria: Luxación, que comprende movimientos bucales y linguales de pieza monoradicular y multiradicular. Rotación Luxación, que que comprende movimientos circulares mono radiculares comprende movimientos bucales y linguales de piezas multiradiculares. Tracción, que comprende la salida del alvéolo de la pieza dentaria. Proceder a la eliminación de todas las espículas óseas, cálculo dentario y otros fragmentos que puedan penetrar dentro del alvéolo. Efectuar curetaje dentro del alvéolo para eliminar tejido de granulación, para evitar sangramiento postoperatorio y lograr una buena cicatrización. Irrigación profusa del alveolo con solución salina normal. Efectuar compresión de las tablas alveolares para reducir la amplitud del alvéolo. En el caso de extracciones múltiples o procedimientos complicados, es necesario realizar la sutura. Colocación de gasa en el lugar de la extracción. 178 4.9.CONCLUSIONES Y RECOMENDACIONES 4.9.1. Conclusiones El odontólogo deberá valorar el estado de ansiedad o miedo ante el tratamiento dental, para decidir la forma más sencilla de tratar a pacientes discapacitados. El paciente con capacidades especiales en su gran mayoría es más susceptible a desarrollar problemas bucodentales, para lo cual el estomatólogo debe estar preparado para tratar a este grupo de pacientes. Existe la falta de información sobre el área de atención a pacientes especiales en los profesionales de la salud. La higiene oral como componente principal en prevención es el mejor medio con el cual podemos evitar problemas bucodentales graves. El manual de procedimientos odontólogos es de gran beneficio para mejorar la calidad de atención de los pacientes con discapacidad. Los procedimientos desarrollados en la consulta odontológica deben ser cortos y sencillos. 4.9.2. Recomendaciones Poner en práctica este Manual de Procedimientos Odontológicos para pacientes con capacidades especiales con el fin de dar una atención integral, en el contexto donde se realizó la investigación. Teniendo en cuenta los problemas dentales que afectan a estos pacientes, las mismas puede ser evitadas mediante la adopción de una buena higiene oral que debe estar asistida o supervisada por el representante. 179 Promover entre los profesionales Odontólogos y estudiantes de la Escuela de Odontología de la UNIANDES este Manual de Procedimientos Odontológicos para pacientes con capacidades especiales. Insistir, mediante los medios de divulgación posibles, en la importancia de trabajar en conjunto el padre, odontólogo, y paciente para así crear un ambiente que reúna todas las condiciones para tratar a este tipo de pacientes. 180 BIBLIOGRAFÍA: -. ALMEIDA, R.; A. REGINA; E. GOLDENBERG y M. ALVES (1997): «Oral manifestations in Rett syndrome: a study of 17 cases», Pediatric Dentistry 19: 349-352. -. CONSEJERÍA DE SANIDAD Y CONSUMO (2003): Análisis del estado de salud bucodental de la población con discapacidad intelectual en la Comunidad Autónoma de Extremadura 2002. Junta de Extremadura. Badajoz, Indu-grafìc S.L. -. CUTANDO A, MONTOYA G. El paciente dental con alteraciones de la hemostasia. Revisión de la Fisiopatología de la hemostasia para Odontólogos. Medicina Oral. 2000; 485-93. -. ERSIN, N. K.; O.ONCAG; D. COGULU; S. CICEK; S. T. BALCIOGLU y B. COKMEZ (2005): «Postoperative morbidities following dental care under day-stay general anesthesia in intellectually disabled children», J Oral MaxillofacSurg 63: 1731-1736. -. FAUCI, BRAUNWALD, ISSELBACHER, WILSON, MARTIN, KASPER, HAUSER, LONGO. Harrison.Principios de Medicina Interna. Tomo I. 14ava Edición. Mexico.Editorial McGraw-Hill. 2003; 125-41. -. FERMANIS, A. K. (2001): «Clinical practice of the future.The future of dentistry», N Y State Dent J 67: 30-34. -. HOLLAND TJ, O"MULLAN DM. The organization of dental care for groups of mentally handicapped persons.Commun Dent Health 1990; 7: 285-93. -. HUNG, W. T.; S. M. LlAO; W. R. KO y M. Y. CHAU (2003): «Anesthesicma¬nagement of dental procedures in mentally handicapped paticnts», ActaAnaesthesiol Sin 41: 65-70. -. LÓPEZ, J.; A. ROMERO y M. J. JIMÉNEZ (2000): «Síndrome de Rett: Trata¬miento odontológico», Archivos de Odontoestomatología 16: 131-136. 181 -. LOYOLA RODRÍGUEZ, J.P.; A. A. AGUILERA MORELOS; M. A. SANTOS DÍAZ; V. ZAVALA ALONSO; C. DÁVILA PÉREZ; H. OLVERA DELGADO; N. de PATINO MARÍN c I. LEÓN COBIÁN (2004): «Oral rehabilitationunder dental general anesthesia, conscioussedation and conventionaltechniques in patientsaffectedby cerebral palsy»,7 ClinPediatrDent 28: 279-284. -. MENDOZA MENDOZA A. Sedación pediátrica. En: Boj J R, Catalá M, GarcíaBallestera C, Mendoza A. Odontopediatría. Barcelona: Masson; 2004. pp. 293-305. -. MIYATAKE, Y.; M. KAZAMA; M. ISODA y J. NEJIMA (2004): «Internal medicine education in dentistry: knowledge required varíes according to dental specialty», Eur J Dent Educ 8: 18-23. -. NOWAK, A. J. (2002): «Patients vvith special health care needs in pediatric dental practices», Pediatr Dent 24: 227-228. -. PATTEN C, LEXELL J, BROWN HE. Weakness and strength training in persons with poststroke hemiplegia: Rationale, method, and efficacy. J Rehab Res Dev 2004;41:293-312. -. PEREIRA SAÚL. Discrasias Sanguíneas Consideraciones generales y Manejo Odontológico. Universidad del Zulia. Facultad de Odontología. Cátedra de Medicina Interna. 2003; 185-63. -. PÉREZ REQUEJO JL. Hematología Tomo II. 3era Edición. Editorial Disinlimed, C.A. Caracas. 2004; 415-73. -. PERSSON, R. E.; D. J. STIEFEL; M. V. GRIFFITH; E. L. TRUELOVE y M. D. MARTIN (2000): Characteristics of dental emergency clinic patients with and without disabilities», Spec Care Dentist 20: 114-120. 182 -. SAXEN MA, WILSON S, PARAVECCHIO R. Anesthesia for pediatric dentistry. Dent Clin North Am 1999; 43: 231-45. -. SELDIN, L. W. (Oversight Committee, American Dental Association Future of Dentistry Report) (2001): «The future of dentistry: an overview of a new report», J Am Dent Assoc 132: 1667-1677. -. SEYMOUR, R. A. (2003): «Dentistry and the medically compromised patient», Surgeon 1: 201-21 A. -. SILVESTRE FJ, PLAZA A. Odontología en pacientes especiales. Valencia:PUVPublicacions de la Universitat de València. 2007. -. TADAAKI KIRITA, MASATO OKAMOTO, KATSUHIRO HORIUCHI, AND MASAHITO SUGIMURA.Management of a Deep Space Infection of the Neck in a Patient UIT Glanzmann’sThrombasthenia.J Oral MaxilofacSurg (2005); 882-885. -. TEJANI, A.; J. B. EPSTEIN; G. GIBSON y N. LE (2002): «Asurvey assessing the impact of a hospital-based general practice residency program on dentists and dental practice», Spec Care Dentist 22: 16-22. 183 LINKOGRAFÍA: http://www.odontologiaonline.com/verarticulo/Paciente_discapacitado._Normas_para_su_atencion_en_Odontolog ia.html http://www.gacetadental.com/noticia/3066/ http://www2.ohchr.org/spanish/law/disabilities-convention.htmwww. odontología.com.ve www. medscape.com 184 185 ANEXO 1 UNIVERSIDAD REGIONAL AUTÓNOMA DE LOS ANDES “UNIANDES” TITULO MANUAL DE PROCEDIMIENTOS ODONTOLÓGICOS PARA LA ATENCIÓN DE PACIENTES CON CAPACIDADES ESPECIALES EN EL EJE QUERO- PELILEO. AUTOR: LUIS GEOVANNY SUÁREZ G. ASESOR: DR.C. FERNANDO DE JESÚS CASTRO SÁNCHEZ MAYO DEL 2011 186 PLANTEAMIENTO DEL PROBLEMA Hablar de discapacidad, en su sentido más amplio, es referirse a limitaciones en el desarrollo humano. Esta deficiencia física, psíquica o social, no está dada exclusivamente en función del déficit del sujeto que la padece, sino también por el entorno social de pertenencia 11. Para los estomatólogos un paciente especial es aquel que presenta signos y síntomas que lo alejan de la normalidad, sean de orden físico, mental o sensorial, así como de comportamiento y que, para su atención odontológica exige maniobras, conceptos, equipamiento y personal de ayuda especial, con capacidad de atender las necesidades que estos generan, escapando de los programas y rutinas estándares que se llevan a cabo para el mantenimiento de la salud bucodental de la población 12. La atención de pacientes con discapacidad difiere según la incidencia que esta tenga en el niño o adolescente y su familia. Esto exige, en lo relacionado con la asistencia odontológica, que el odontólogo tenga que especializarse no sólo en lo que respecta a su trabajo clínico sino también en la conducción de situaciones, que si bien están fuera del ámbito de la ciencia odontológica, tienen importancia significativa en el resultado final de su actividad. Esto se refiere a los aspectos y alternativas psicológicas que se generan en la entidad nosológica, indivisible, formada por el paciente, su familia y la relación con los servicios disponibles en su medio ambiente social 13. El tratamiento estomatológico propiamente dicho que se ofrece a estos pacientes es, en la mayoría de los casos, el mismo que se le brinda a cualquier otra persona pero se pone énfasis en los métodos preventivos de control de enfermedades, como la caries dental y la enfermedad periodontal. Es esencial que recordemos que “Siempre es mejor Prevenir que lamentar” 14. La discapacidad es un problema de salud pública que afecta no sólo al individuo que la padece sino también a su grupo familiar y comunidad a la que pertenece. En América latina se estimó para el año 2000, la existencia de 16 millones de niños con discapacidad, los cuales deben recibir asistencia integral, incluyendo atención odontológica, y mientras sean considerados "distintos" jamás podrán tener igualdad de oportunidades. Por consiguiente, identificar la actitud de los odontólogos hacia la atención odontológica de los niños y adolescentes discapacitados, contribuirá a develar prejuicios, creencias y motivar en las instancias públicas de salud que corresponda para que ejecuten 11 Molina AM, Navarro XC (2001) Aspectos básicos para la atención de personas discapacitadas. México. Disponible en: http://www.libreacceso.org/aten.art.htm (Fc.: Oct. 2002) 12 Pérez Requejo JL. Hematología Tomo II. 3era Edición. Editorial Disinlimed, C.A. Caracas. 2004; 415-73. 13 Ravaglia C (2000). Aspectos psico clínicos para la atención odontológica de los pacientes con discapacidad. Disponible en: http://www.webodontologica.com/odon_arti_asp_rav.asp (Fc.: Oct. 202). 14 Dr. Leopoldo Lozano, Dentzano, USA 187 actividades tendentes a promover cambios actitudinales que involucren a los profesionales y sociedad en general, para lograr equidad de oportunidades para todos estos seres humanos 15. Las Naciones Unidas y la Organización Mundial de la Salud son coincidentes en que las estadísticas demuestran que el 10% de la población mundial es portadora de discapacidades de distintos tipos y gravedades, por lo que médicamente se los denomina pacientes discapacitados 16. En el mundo se hacen esfuerzos por mejorar la salud bucal de estos pacientes. Por ejemplo, la sociedad española de Odontoestomatología para el minusválido y pacientes especiales (SEOM), se creó en 1986 para concienciar a la profesión odontológica de la necesidad de tratar los problemas de los discapacitados sensoriales o físicos17. Se realizó un estudio descriptivo de corte transversal en 24 niños discapacitados para determinar el estado de salud bucal en el Centro Médico Psicopedagógico Modesto Fornaris Ochoa de Holguín, en el período comprendido de marzo a octubre de 2007 con el objetivo de evaluar la salud bucal del discapacitado, con la búsqueda de los factores riesgos, identificar las principales enfermedades bucales, y proponer un plan de acción para mejorar el estado de salud bucal encontrado. Las edades evaluadas fueron de 7 a 18 años, de ambos sexos, que cooperaron con el examen, el factor de riesgo más frecuente fue la dieta cariogénica, las enfermedades de mayor ocurrencia fueron las periodontopatías y la caries dental , lo antes expuesto demuestra la necesidad de implementar y ejecutar acciones de salud que desde la prevención del Médico General Integral y Estomatólogo General Integral permitan dar solución a las principales brechas encontradas en el Programa de Atención Estomatológica al paciente discapacitado18. Todo lo anteriormente explicado evidencia que las personas con capacidades especiales presentan más susceptibilidad a desarrollar enfermedades de su aparato estomatognático por sus afecciones psico-somática y motrices. No obstante, hasta el presente en el eje geográfico y socioeconómico representado por los cantones Quero- Pelileo no se ha brindado la debida atención desde el punto de vista odontológico que conlleve al logro o restablecimiento de la salud oral de este tipo de pacientes. 15 Seminario sobre los Niños y Niñas con Discapacidad (2000).Documento de base. Introducción. Panamá, 16 al 20 de diciembre de 2000. Disponible en http://www.worldenabl.net/children/documentodebase1.htm (Fc.: oct. 2002) 16 Ranaglia C. Odontología y Rehabilitación (documento en línea). Barcelona 2001. Disponible en http://maxilis.webcindario. com/subpage-50.htm 17 Acosta López C. Niños con síndrome de Down: la realidad en su cuidado odontológico-2005. 18 Centro Médico Psicopedagógico “Modesto Fornaris Ochoa”. Forum Científico Estudiantil. Facultad de Ciencias Médicas. “Mariana Grajales Coello”. Holguín. 188 FORMULACIÓN DEL PROBLEMA ¿Cómo contribuir a la salud del aparato estomatognático de pacientes discapacitados de la fundación una LUZ EN TU VIDA pertenecientes al cantón Quero y CORAZÓN DE MARÍA del cantón Pelileo? DELIMITACIÓN DEL PROBLEMA La presente investigación se realiza en los cantones de Pelileo y Quero, centrada en personas con capacidades especiales que integran la fundación CORAZÓN DE MARIA y UNA LUZ EN TU VIDA respectivamente. Período: enero- agosto del 2011. OBJETIVO GENERAL Diseñar un manual de procedimientos con medidas preventivas y terapéuticas de salud oral para pacientes con capacidades especiales de la fundación UNA LUZ EN TU VIDA del cantón Quero y CORAZÓN DE MARÍA del cantón Pelileo. OBJETIVO ESPECÍFICOS 1-. Determinar los fundamentos teóricos que rigen el debate sobre el tratamiento odontológico en pacientes con capacidades especiales. 2-. Caracterizar la situación actual de la salud bucodental en pacientes con capacidades especiales que integran la fundación UNA LUZ EN TU VIDA del cantón Quero y CORAZÓN DE MARÍA del cantón Pelileo. 3-. Elaborar los componentes de un manual de procedimientos odontológicos con medidas preventivas y terapéuticas para mejorar la salud bucodental de los pacientes con capacidades especiales de la fundación UNA LUZ EN TU VIDA del cantón Quero y CORAZÓN DE MARÍA del cantón Pelileo. IDEA A DEFENDER Con el desarrollo de un manual de procedimientos odontológicos de medidas preventivas y terapéuticas para la atención de pacientes con capacidades especiales se ofrece al servicio odontológico una nueva vía para el manejo más efectivo de este tipo de pacientes en la consulta odontológica en los cantones de Quero y Pelileo. POBLACIÓN 189 Todos los pacientes con capacidades especiales registrados en la fundación UNA LUZ EN TU VIDA del cantón Quero y CORAZÓN DE MARÍA del cantón Pelileo. MUESTRA Coincidente con la población. Se asume como muestra no probabilística de sujetos tipos. MÉTODOS TEÓRICOS Analítico – sintético Este método se utilizará con el fin de analizar cada una de las historia clínicas y los tipos de discapacidad de los integrantes de las fundaciones de Quero y Pelileo, con el fin de obtener datos generales sobre los problemas presentes en este grupo poblacional. Inductivo-deductivo Este método se utiliza porque al tener datos generales de los problemas presentes en las fundaciones se podrá dar soluciones más eficaces para cada uno de los problemas que puedan presentarse. Histórico – Lógico Este método nos orienta en la recolección de datos históricos sobre la atención a pacientes con capacidades especiales, así como con las definiciones de los avances conceptuales existentes respecto a tratamientos preventivos y terapéuticos que en distintas partes del mundo y Latinoamérica se siguen con estos pacientes. Enfoque sistémico Con este método justamente se orienta la integración entre los componentes del sistema que conformará el “Manual de Procedimientos”, esto permite presentar al manual como nuevo aporte para la atención odontológica preventiva y terapéutica para pacientes con capacidades especiales. MÉTODOS EMPÍRICOS Observación científica Se utilizará en la investigación para la obtención de información primaria, mediante el pesquizaje directo de los pacientes con capacidades especiales pertenecientes a las fundaciones de Pelileo y Quero 190 Entrevista Es un método empírico de recolección de información, es muy flexible y se puede ir ajustando a los resultados que se van obteniendo. Se aplicará para obtener información sobre la atención odontológica a pacientes discapacitados procedente de odontólogos. Encuesta Es un método que se utilizará para recopilar información a través de preguntas a una determinada muestra de personas. Se aplicará a padres de familias para conocer el estado actual de atención de estos pacientes y su opinión acerca de las mismas. Análisis de documentos Con este método se puede recoger información, sobre la base de un sistema de clasificadores, que se ajuste a los objetivos que se desean alcanzar en la investigación. La utilización de este método se concentra en el estudio de historias clínicas de los pacientes que constituyen el centro de la investigación. ESQUEMA DE CONTENIDOS -. Discapacidad Generalidades. Deficiencia, minusvalía y discapacidad. Conceptos. Etiología, cuadro clínico, clasificación. Síndromes cromosómicos (Síndrome de Down. Williams). Trastornos Motores. (Parálisis Cerebral). Trastornos sensoriales. (Ceguera, Sordera y Mudez). Trastornos mentales. (Retardo Mental: Concepto, Clasificación. Trastornos comportamiento. Autismo. Trastornos generalizados del desarrollo. Paciente especial en Odontología -. Manejo odontológico de los pacientes discapacitados: Odontología y discapacidad Manejo clínico odontológico Sedación en el paciente discapacitado La anestesia general para el tratamiento de los pacientes discapacitados. 191 del Manejo Odontológico en diferentes tipos de discapacitados: Manejo del paciente con parálisis cerebral (discapacitado motor). Manejo del paciente retrasado mental. Manejo odontológico del paciente sordo. Manejo odontológico del paciente ciego. Evaluación del Paciente Discapacitado. Educación para la salud odontológica del Paciente Discapacitado -. Manual de procedimientos odontológicos. Concepto Componentes APORTE TEORICO La tesis ofrece una sistematización de conceptos básicos que permiten elaborar un manual de procedimientos odontológicos con medidas y procedimientos preventivos y terapéuticos para pacientes con capacidades especiales. SIGNIFICACION PRÁCTICA Los odontólogos de los cantones Quero y Pelileo pueden contar con un nuevo instrumento de orientación para la atención odontológica preventiva y terapéutica para pacientes con capacidades especiales. NOVEDAD Esta tesis ofrece por primera vez un documento integral con contenido didáctico para la atención odontológica de pacientes con capacidades especiales. Aunque la propuesta se concentra en los cantones Quero y Pelileo, no se tiene conocimiento de propuestas similares en toda la provincia de Tungurahua, BIBLIOGRAFÍA BÁSICA: -. Alió Sanz, J. et al. (2000)-. RAPPORT, XV Congress of the International Association of Disability and Oral Health, 2000, Aula médicaediciones. 192 -. Bozkurt FY, Fentoglu O, Yetkin Z. (2004)-. The comparison of various oral hygiene strategies in neuromuscularly disabled individuals.J ContempDentPract. 2004 Nov 15;5(4):23-31. -. Consejería de Sanidad y Consumo. Análisis del estado de salud bucodental de la población con discapacidad intelectual en la Comunidad Autónoma de Extramadura 2002. Junta de Extremadura. Badajoz: Indugrafic SL; 2003. -. Caballero Y, Vega KM, Leyva Y et al. Salud bucal en niños discapacitados (documento en línea). Disponible en http//www.portalesmedicos.com/publicaciones/articles/1464/ salud-bu-cal-en-niños. -. De Camargo MA, Antunes JL. (2008)-. Untreated dental caries in children with cerebral palsy in the Brazilian context.Int J PaediatrDent. 2008 Mar;18(2):131-8. -. Di Nasso, P (2003)-. Atención odontológica temprana en bebes y niños con discapacidad. Aula médica ediciones. -. Molina AM, Navarro XC (2001) Aspectos básicos para la atención de personas discapacitadas. México. Disponible en: http://www.libreacceso.org/aten.art.htm (Fc.: Oct. 2002) -. Piot B, Sigaud M, Huet P, Fressinaud E, Trossaert, Mercier J, France N. Management of Dental Extractions in patiens with bleeding disorders. Oral Surg Oral Med Oral Pathol Oral RadiolEndod 2002; pp 247-250. -. Pereira Saúl (2003)-.. Discrasias Sanguíneas Consideraciones generales y Manejo Odontológico. Universidad del Zulia. Facultad de Odontología. Cátedra de Medicina Interna. pp85-63. -. Sakellari D, Arapostathis KN, Konstantinidis A. (2005)-. Periodontal conditions and subgingivalmicroflora in Down syndrome patients.A case-control study. J ClinPeriodontol. Jun;32(6): pp 684-90. -. Seminario sobre los Niños y Niñas con Discapacidad (2000).Documento de base. Introducción. Panamá, 16 al 20 de diciembre de 2000. Disponible en http://www.worldenabl.net/children/documentodebase1.htm (Fc.: oct. 2002) -. Silvestre FJ, Plaza A. Odontología en pacientes especiales. Valencia:PUVPublicacions de la Universitat de València. 2007. -. Broesterhuizen, M.L.; Psychological assessment of deaf children.Scand. Audiol. Suppl. 2003; 43-9. 193 -. Vallejo Bolaños (2004)-. Odontología en pacientes pediátricos con necesidades especiales (II): discapacitados psíquicos y sensoriales. En: Boj JR, Catalá M, García-Ballesta C, Mendoza A. Odontopediatría. Barcelona: Masson; (pp 467-475). .- Anestesia general en pacientes con discapacidad intelectual sometidos a cirugía dental M. F. Mirón Rodríguez, F. J. García-Miguel, A. Becerra Cayetano, E. Del Cojo Peces, J. Rueda García, F. Gilsanz Rodríguez. Rev. Esp. Anestesiol. Reanim. 2008; 55: 137-143. 194 ANEXO 2 UNIVERSIDAD REGIONAL AUTONOMA DE LOS ANDES FACULTAD DE CIENCIAS MÉDICAS CARRERA DE ODONTOLOGÍA Instrumento aplicado para los pacientes con capacidades especiales del eje Pelileo - Quero. GUIA DE OBSERVACION Datos generales: Nombres: Edad: Sexo: Domicilio: Tipo de Discapacidad: Nombre del acompañante: Parentesco Fundación a la que pertenece ESTADO DE SALUD BUCAL I-. REGISTRO DEL ÍNDICE COP: CARIES _______ OBTURADAS _________ PERDIDAS ________ II-. TIPOS DE TRATAMIENTOS RECIBIDOS: …………………………………………………………………………………………………………………………………………………………… ……………………………………… III-. COMPORTAMIENTO DEL PACIENTE DURANTE LA ATENCIÓN ODONTOLÓGICA: Nada colaborador Poco colaborador Buen colaborador 195 ANEXO 3 UNIVERSIDAD REGIONAL AUTONOMA DE LOS ANDES FACULTAD DE CIENCIAS MÉDICAS CARRERA DE ODONTOLOGÍA Encuesta al representante y/o familiar bajo su tutela de discapacitados pertenecientes a las fundaciones de Pelileo – Quero. Nombre:…………………………………………………………… Apellido:………………………………………………………… Parentesco con el paciente: …………………………………………………………………………………………………………… Estimado padre (representante): La Escuela de Odontología de la Universidad Regional Autónoma de Los Andes (UNIANDES- Ambato), se encuentra realizando una importante investigación respecto a la atención y salud odontológica de pacientes especiales. Por tal razón, nos dirigimos a Usted solicitando su colaboración valiosa al responder a este cuestionario con la mayor objetividad y sinceridad posibles. Le agradecemos mucho su contribución. 1-. ¿Tienes conocimiento del estado de salud bucal de su hijo y/o familiar bajo su tutela? SI NO 2-. ¿Ha concurrido junto con hijo y/o familiar bajo su tutela al consultorio odontólogo? SI NO Por qué? ………………………………………………………………………………………………………………………………………………….. 3-. ¿¿En caso de haber tenido molestias dentales como las manifestó? Llora Inquieto Señales Nunca No come Habla 4-. ¿El paciente acepta tratamiento odontológico? SI NO 5-. ¿Cuándo acude a la consulta que le asusta? 196 MandilDoctor Sonido de turbina El equipo dental Carpul (Anestesia) Lámpara Instrumental diagnóstico 8-. ¿Cómo fue su experiencia con el servicio de atención a su hijo y o familiar bajo su tutela? EXELENTE BUENA MALA 7-. ¿Cuál fue el resultado alcanzado por la atención odontológica de su hijo y/o familiar bajo su tutela? MS S SP NS 8-. ¿Asiste a su niño en la higiene oral, de qué manera? Ayudándole Enseñándole Solo 9.- ¿Cuántas veces realiza el cepillado? Una Dos Tres 197 ANEXO 4 UNIVERSIDAD REGIONAL AUTONOMA DE LOS ANDES FACULTAD DE CIENCIAS MÉDICAS CARRERA DE ODONTOLOGÍA ENTREVISTA REALIZADA A ODONTÓLOGO Estimado Doctor: La Escuela de Odontología de la Universidad Regional Autónoma de Los Andes (UNIANDESAmbato), se encuentra realizando una importante investigación respecto a la atención y salud odontológica de pacientes especiales. Por tal razón, nos dirigimos a Usted solicitando su colaboración valiosa al responder este cuestionario con la mayor objetividad y sinceridad posibles. Le agradecemos su contribución y establecemos el compromiso de informarle sobre los resultados de la misma. 1-. ¿Refiérase brevemente las razones que le motivaron a elegir la profesión de Odontología? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 2-. ¿Cuáles son las áreas de la Odontología con las que más se identifica? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 3-. ¿En su vida profesional ha tenido que enfrentar la atención de casos complicados de pacientes con capacidades especiales?, ¿podría describirlos? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 4-. ¿Qué opinión le merece la atención a pacientes con capacidades especiales? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 198 5-. ¿A partir de su experiencia, que tipos de problemas presentan con mayor frecuencia el paciente con capacidades especiales? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 6-. ¿Qué estrategias personales propondría para aumentar la eficacia en la atención al paciente con capacidades especiales? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 7-. ¿Tiene conocimiento de la existencia de protocolos u otro tipo de documentos que orienten al servicio odontológico sobre la atención y tratamientos al paciente con capacidades especiales? ¿En caso afirmativo puede ofrecer algún dato de referencia? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 8-. ¿Considera oportuno que los odontólogos y estudiantes de Odontología puedan contar con un Manual de Procedimientos para brindar atención y tratamientos especializados a pacientes con capacidades especiales? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………… 199 ANEXO 5 UNIVERSIDAD REGIONAL AUTONOMA DE LOS ANDES FACULTAD DE CIENCIAS MÉDICAS CARRERA DE ODONTOLOGÍA ENTREVISTA REALIZADA A ESTUDIANTES DE LA ESCUELA DE ODONTOLOGÍA- UNIANDES Estimado Estudiante: La Escuela de Odontología de la Universidad Regional Autónoma de Los Andes (UNIANDESAmbato), se encuentra realizando una importante investigación respecto a la atención y salud odontológica de pacientes especiales. Por tal razón, nos dirigimos a Usted solicitando su colaboración valiosa al responder este cuestionario con la mayor objetividad y sinceridad posibles. Le agradecemos su contribución y establecemos el compromiso de informarle sobre los resultados de la misma. 1-. ¿Refiérase brevemente las razones que le motivaron a elegir la profesión de la Odontología? …………………………………………………………………………………………………………………………………………………………… ……………………………………………………………………………………………………………………………………………………… 2-. ¿Cuáles son las áreas de la Odontología con las que más se identifica? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 3-. ¿En su vida estudiantil- profesional, en la Clínica UNIANDES u en otro centro asistencial, ha tenido que enfrentar la atención de casos complicados?, ¿podría describirlos? …………………………………………………………………………………………………………………………………………………………… ……………………………………………………………………………………………………………………………………………………… 4-. ¿Qué opinión le merece la atención a pacientes con capacidades especiales? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 5-. ¿Considera, qué a partir de la preparación que se le brinda en su carrera, se encuentra preparado para enfrentar la atención y tratamientos de pacientes con capacidades especiales? 200 …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 6-. ¿Tiene conocimiento de la existencia de protocolos u otro tipo de documentos que orienten al servicio odontológico sobre la atención y tratamientos al paciente con capacidades especiales? ¿En caso afirmativo puede ofrecer algún dato de referencia? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… ………………………………………………………………………………………………………………………………………………….. 7-. ¿Considera oportuno que los odontólogos y estudiantes de Odontología puedan contar con un Manual de Procedimientos para brindar atención y tratamientos especializados a pacientes con capacidades especiales? …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………………… …………………………………………………………………………………………………………………………………………………… 201 ANEXO 6 202 ANEXO 7 203 ANEXO 8 204 ANEXO 9 205 206 207