Infecciones de transmisión sexual
Anuncio

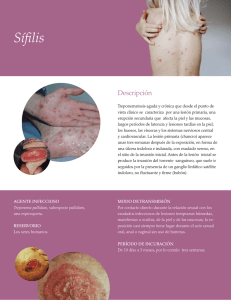
Enfermedades de Transmisión Sexual Dr. Félix Fich Schilcrot Dpto. de Dermatología Pontificia Universidad Católica de chile ENFERMEDADES INFECTOCONTAGIOSAS QUE UTILIZAN LAS RELACIONES SEXUALES COMO PRINCIPAL VÍA DE CONTAGIO Infecciones de transmisión sexual • • • • • • Sífilis Gonorrea Uretritis no gonocócica Condiloma acuminado Herpes genital Infección VIH/SIDA Infecciones de transmisión sexual • • • • • • • • Tricomoniasis Vaginosis bacteriana Moluscos contagiosos Candidiasis Hepatitis B y C Pediculosis pubis Sarna Amebiasis Infecciones de transmisión sexual • Transmisión no utiliza vectores • Microorganismos lábiles, no resisten las condiciones medio ambientales • Cadena epidemiológica de contactos • Ro = c x b x D • Edad sexual activa= edad productiva • 21.5% Enfermedades Infecciosas Notificadas • Complicaciones - estigmatización Infecciones de transmisión sexual ECUACION DE MAY ANDERSON • Ro = c x b x D 1986 1987 1988 1989 1990 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 Tasas de sífilis Chile 1986-2010 45 40 35 30 25 20 15 10 5 0 Tabla 2 EVOLUCIÓN DE TOTAL DE PARTOS, CASOS NOTIFICADOS DE SIFILIS EN EMBARAZADAS Y SIFILIS CONGENITA CHILE 2001-2006 Año Total de Partos Sífilis en embarazadas Sífilis congénita Tasas por 1000 NVC 2001 190.737 86 37 0,14 2002 184.290 240 65 0,26 2003 116.817 261 57 0,23 2004 109.212 299 61 0,25 2005 165.564 278 44 0,18 2006 162.717 346 53 0,20 2010 Fuente: DEIS Boletín ENO 0.25 Sífilis embarazadas y sífilis congénitas Chile 1986-2010 450 400 350 300 250 200 150 100 50 0 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 SIFILIS • Sífilis primaria • Sífilis secundaria Latente precoz Latente tardía • Sífilis terciaria • Sífilis congénita Precoz Tardía Latente Estigmas Progresión de la Sífilis Sífilis clínica tardía Sífilis Secundaria Sífilis Primaria Sífilis clínica reciente Sífilis Terciaria Latencia Contagio Latencia Precoz 1 años Sífilis reciente Latencia Tardía 3 a 30 años Sífilis tardía Chancros Chancros Chancros Chancros Chancros Sífilis Secundaria • Diseminación hematógena del treponema • Manifestaciones: 2- 10 sem. post chancro • Duración: 1 año Macular: Roseola • Sifilides Máculopapular Papular Pustular • Lesiones de mucosas muy infectantes Roseola Sifilides palmo plantares Sifilides palmo plantares Sifilides pápulo pustulosas Sífilis maligna Sifilides psoriasiformes Condilomas planos Condilomas planos Perlèche sifilítico Alopecia sifilítica Alopecia sifilítica Gomas Aneurisma Sífilis congénita precoz Sífilis congénita tardía Estigmas sifilíticos Sífilis diagnóstico Sensibilidad (%) Fase de la infección Prueba 1a 2a Latente Tardía Especificidad (%) FTA-ABS 98(93-100) 100 100 96 99 MHA-TP 82(69-90) 100 100 94 99 RPR 86(81-100) 100 80(53-100) 73(36-96) 98 VDRL 80(74-87) 100 80(71-100) 71(37-94) 98 Pruebas de laboratorio en sífilis • FTA-ABS • ELISA – IgM • Western Blot – esp. 90% - sensib. 80% (S. Congénita) • Inmunocromatografía • Elisa • PCR Tasa por 100.000 hab. Tasas de incidencia de Gonorrea Chile 1981 - 2006 120,0 100,0 80,0 60,0 40,0 20,0 0,0 1981 1984 1987 1990 1993 Años 1996 1999 2002 2005 Gonorrea • • • • • Infección del tracto genitourinario, producido por la Neisseria Gonorrhea, bacteria cuyo reservorio es el hombre Diplococo gram (-) Incubación: 2- 8 días Contagio: contacto sexual canal del parto ropas contaminadas Localización: epitelios cilíndricos, uretra, endocervix, recto y faringe Gonorrea Clínica Hombres Mujeres 10% asintomática 90% de uretritis con Secreción purulenta 80% asintomática 20% cervicitis leucorrea inespecífica GONORREA GONORREA MASCULINA GONORREA FEMENINA 90% sintomática 80% asintomática COMPLICACIONES •Estenosis uretral •Epididimitis •Orquitis •Esterilidad •PIP •Abscesos tuboováricos •Pelviperitonitis •Esterilidad Otros focos ambos sexos • Infección orofaríngea • Infección rectal • Conjuntivitis del adulto • Complicaciones sistémicas: Infección gonocócica diseminada Endocarditis y meningitis Diagnóstico de Gonorrea • Clínica • Gram y cultivo • Hombre: diplococos gram (-) Intracelulares, clínica característica • Mujer: muestra de endocervix cultivo de gonococo (Thayer Martin) • NAAT > especificidad y > sensibilidad Tratamiento (Chile) • Ceftriaxona • Azitromicina 250mg 2 gr IM oral • Cefixina • Ceftriaxona 400mg 125mg oral (CDC) IM Uretritis no gonococica Clamidias diagnóstico • • • • • Cultivo celular de Mc Coy Tinción Giemsa (oculares, no cervix ni uretra) Inmunofluorescencia directa Anticuerpos monoclonales Sondas y amplificación de ácidos nucleicos 90-95% • Serología (FC, MIF) • NAAT • Elisa (no es buena técnica para clamidias) Micoplasmas • Cultivo • PCR • Serología IgG - IgM Tratamiento UNG • • • • • Azitromicina Doxicilina Eritromicina Ofloxacino Levofloxacino 1gr 100mg oral c/12 hrs 500mg oral c/6 hrs 300mg oral c/12 hrs 500mg oral oral 7 días 7 días 7 días 7 días Persistencia de la infección o fracaso, en general es reinfección o mala adherencia, no resistencia Virus Papiloma Humano (HPV) • Lesiones tumorales papilomatosas asintomáticas, única ó múltiple, pequeñas ó gigantes, ubicadas en genitales externos, cérvix, ano y región perineal Virus Papiloma Humano (HPV) • • • • • • • • • Descritos 150 tipos Virus DNA, 90 nm., 64 Capsómeros. Incubación: 3 - 4 meses Papilomas: 6, 11 Condilomas Acuminados: 6*,11*,16,18, 31, 33 Cáncer Cervicouterino: 16*, 18*, 31, 33, 45, 53 Verrugas vulgares: 2*, 4, 7. Verrugas planas: 3*,10 Verrugas plantares: 1*, 2, 4 Infecciones por HPV • • • • • Diagnóstico clínico Biopsia Citología (papanicolau) Anticuerpos monoclonales Hibridización southern blot Tratamiento de HPV • • • • • • • • Podofilino Podofilo toxina TCA Imiquimod 5-FU Cirugía Láser ¿vacunas? Manejo racional de ITS • Manejo etiológico • Manejo sindrómico • Tratamiento masivo Manejo racional de ITS • Manejo etiológico • Es el “Gold standard” • Caro • Requiere de laboratorios de alta complejidad • Imposible de aplicar en cualquier lugar • Latencia entre consulta – diagnóstico - tratamiento Manejo racional de ITS • Manejo sindrómico • Diversos agentes etiológicos producen manifestaciones clínicas comunes (síndromes) • Se construyen flujogramas clínicos para la toma de decisiones paso a paso • Se administra el tratamiento para la mayoría de los agentes que producen el síndrome • Apropiado para condiciones de escasos recursos • Modificable según recursos y según cambios de prevalencia Manejo sindrómico • • • • Ulceras genitales Secreción uretral masculina Flujos Vegetaciones Ulceras genitales • • • • • Sifilis Herpes genital Chancroide Linfogranuloma venéreo Otras causas Secreción uretral • Gonorrea • Uretritis no gonocócica Flujos • • • • • • Tricomonas Clamidias Gonococos Ureaplasma Candida Vaginosis bacteriana Vegetaciones • Condilomas acuminados • Condilomas planos • Moluscos contagiosos Pesquisa de ITS • Epidemiológica (contactos) • Serológicas (grupos seleccionados de población) Pesquisa Epidemiológica CASO INDICE - ANAMNESIS - EXAMEN FISICO - LABORATORIO - CONTACTOS Grupos de riesgo • Alto riesgo • Riesgo variable • Bajo riesgo ALTO RIESGO • • • • • • Marinos Conscriptos Viajantes Camioneros Turistas Población penitenciaria Grupos seleccionados para la vigilancia epidemiológica • • • • • • • Embarazadas Paternidad responsable Parto Control sanitario Bancos de sangre Examen de salud Se elimina cordón umbilical Las cuatro C del manejo de ITS • • • • Consejería Cumplimiento Contactos Condones Actividades de control de centros de ITS • • • • • • • • Diagnóstico Tratamiento Pesquisa Registro y notificación Seguimiento Evaluación Investigación Educación Infecciones micóticas Infecciones micóticas • Micosis superficiales causadas por dermatofitos o levaduras que afectan la capa córnea, anexos (pelo/uñas) y mucosas. Dermatofitos • Hongos filamentosos, pluricelulares • Se nutren capa córnea • Géneros: Epidermophyton Microsporum Trichophyton Infecciones micóticas Levaduras • Cándida albicans: levadura más frecuente como agente causal infección humanos • Hongo oportunista, hábitat natural mucosas y excepcionalmente áreas intertriginosas • Adopta forma pseudohifa • Patogenicidad v/s inmunidad huésped Exámenes Diagnósticos Micológico directo: - escamas piel, pelo, uñas - gotas KOH 10-20% - visualiza esporas, pseudohifas, hifas - aumento 10x Cultivo hongos: - medio agar Sabouraud - 20-26 , 40 días Clinical Dermatol 2010; 28:160-3 J Am Acad Dermatol 2012; 66: 494-502 An Bras dermatol 2011; 86:797-8 Ann Dermatol 201224:175 Tiña capitis Invasión tallo piloso por dermatofito Dermatofitosis más frecuente 2 a 10 años Incubación 1-3 semanas Microsporum canis (perro, gato) Infección niño a niño por fomites (peinetas) Estado portador animales y humanos Tratamiento: Griseofulvina 15mg/Kg./día por 8 semanas Tiña corporis Todas las especies de dermatofitos M. canis más frecuente niños T. rubrum más frecuente adultos Transmisión: Animales domésticos, humanos infectados, fomites (ropa, toallas) Localización: estrato córneo Incubación 1a 3 semanas Tiña corporis Clínica: máculas eritematosas, escamosas, crecimiento centrífugo, aclaramiento central, borde neto, microvesiculación Tratamiento: - antimicóticos tópicos 2 a 4 semanas - lesiones múltiples o resist tto tópico; antimicóticos orales (terbinafina, itraconazol) 2-4 semanas Tiña pedis • Intertriginosa: más fcte, maceración y descamación interortejos (pie atleta), agente más fcte T. rubrum • Vesicular aguda: placas eritemato escamosas, vesiculosas (T.rubrum) • Hiperqueratósica: plantas y talones con placas difusas y descamativas (T. rubrum) Tiña cruris • Adultos jóvenes, obesos, sedentarios, hiperhidrosis, diabetes, predominio masculino • T. rubrum, T. mentagrophytes, E. Floccosum • Placas eritematoescamosas, borde neto, curación central, extensión escroto y glúteos • Bilateral, asimétrica • Tratamiento tópico o sistémico Tiña manum • Más fcte adultos, sexo femenino • Agente T. rubrum • Clínica: unilateral, crónica, escaso prurito eritema con borde neto y descamativo • Tratamiento: siempre sistémico en compromiso palmar Onicomicosis Patología ungueal más frecuente • Invasión aparato ungueal por dermatofitos, cándida albicans • Puede afectar lámina, lecho, matriz ungüeal Subtipos clínicos: • Subungueal distal y lateral; proximal; Superficial; endonix; con patrón combinado; distrófica total y secundaria Onicomicosis Tratamiento: • Antimicóticos orales • Dermatofitos: terbinafina 250mg día • Cándida albicans c/s dermatofitos itraconazol 400mg día por 7 días (pulsos) fluconazol 150 mg semanales • Compromiso distal menor 30% lámina o tipo superficial : lacas ungueales Pitiriasis versicolor Agente: pitirosporum orbicular Levadura comensal lipofílica de la piel, al formar micelios (Malassesia furfur) Adolescentes, adultos jóvenes Micológico directo: hifas cortas y esporas Clínica: Máculas bien delimitadas (tronco), descamación fina, signo uñetazo Tratamiento oral: itraconazol 200 mg día 7 días Candidiasis Infección aguda o crónica piel, uñas o mucosas por hongos levaduriformes género Cándida. • Queilitis angular y glositis • Candidiasis oral del niño • Candidiasis del pañal • Candidiasis cutánea congénita • Vulvovaginitis candidiásica • Balanitis y Balanopostitis • Intértrigo • Paroniquia o perionixis Candidiasis oral del niño Candidiasis del pañal Intértrigo candidiásico Intértrigo candidiásico Intértrigo candidiásico Onicomicosis manum GRACIAS