Plaquetopenias en el embarazo
Anuncio

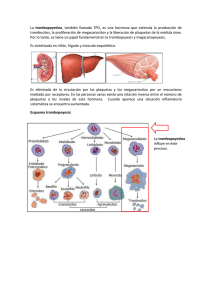
Alto Riesgo Obstétrico Clínica Médica “B” Prof. Dr Leonardo Sosa. Plaquetopenias en el embarazo Dra. Carolina De los Santos Dra. Mariana Cora Caso clínico Nº 1 • 28 años • AP: Asma intermitente desde la infancia con buen control. • AGO: 2 gestas. 2 partos vaginales. • Concurre a control en ARO, cursando gestación de 28 semanas. Asintomática. • Examen físico: Vigil. Bien orientada en tiempo y espacio. PyM: normocoloreadas, sin lesiones. CV RR 86 cpm. No soplos. No edemas. PA 120/60 mmHg. PP Eupneica. MAV presente bilateral. Sin crepitantes. ABD: Tono uterino normal. Altura uterina acorde a la edad gestacional. LFN con doptone. • Se destaca de la paraclínica: Hemograma : Hb 10,8 g/dL Plaquetas 70.000/mm3 GB 9.300/mm3 • Se destaca de la paraclínica: Hemograma : Hb 10,8 g/dL Plaquetas 70.000/mm3 GB 9.300/mm3 Hemograma con lámina periférica Hb 10,8 g/dl. Plaquetas 70.000/mm3 GB 9.300/mm3. Proteinuria negativa Función renal, funcional y enzimograma hepático y LDH normales. ANA negativos Uricemia 3.2 Anticuerpos antifosfolipídicos Crasis TP 80 %. APPT 31seg. negativos VHC VHB VIH negativos Puntos a discutir • Consideraciones diagnósticas • Paraclínica • Medidas terapéuticas y control 11/27/2013 • Se destaca de la paraclínica: Hemograma : Hb 10,8 g/dL Plaquetas 70.000/mm3 GB 9.300/mm3 • Se destaca de la paraclínica: Hemograma : Hb 10,8 g/dL Plaquetas 70.000/mm3 GB 9.300/mm3 Hemograma con lámina periférica Hb 10,8 g/dl. Plaquetas 70.000/mm3 GB 9.300/mm3. Proteinuria negativa Función renal, funcional y enzimograma hepático y LDH normales. ANA negativos Uricemia 3.2 Anticuerpos antifosfolipídicos Crasis TP 80 %. APPT 31seg. negativos VHC VHB VIH negativos Puntos a discutir • Consideraciones diagnósticas • Paraclínica • Medidas terapéuticas y control 11/27/2013 • Se mantiene control seriado con hemograma. • Recuento plaquetario estable. • Finaliza embarazo a las 38 semanas mediante parto vaginal. RN sexo masculino Apgar 9/10, 3200 gr. • Buena evolución del binomio. Se otorga alta conjunta a las 48 horas. • Hemograma de control a los 30 días del parto: Hb 11,8 g/dL Plaquetas 150.000/mm3 GB 9.300/mm3 PLAQUETOPENIA • 2ª alteración hematológica más frecuente durante el embarazo • Prevalencia de un recuento plaquetario <150 x 109 en el tercer trimestre de embarazo: 6.6 a 11.6% • Recuento de plaquetas <100 x 109/mm3 (International Working Group) se observa en sólo el 1% de mujeres embarazadas. • Clasificación según recuento plaquetario Leve 100.000/mm3 – 150.000/mm3 Moderada 100.000 – 50.000/mm3 Severa <50.000/mm3 Gernsheimer T, James AH, Stasi R, How I treat thrombocytopenia in pregnancy. Blood.2013;121(1):38-47 Etiología Específicas del embarazo Sin relación con el embarazo Plaquetopenia aislada Plaquetopenia gestacional (70-80%) PTA primario (1-4%) PTA secundario (<1%) Inducida por fármacos EVW tipo II B Congénita Asociada con desórdenes sistémicos PE severa (15-20%) HELLP (<1%) AFLP (<1%) PTT/SUH LES SAFE Virus Enfermedad medular Hiperesplenismo Tiroides Gernsheimer T, James AH, Stasi R, How I treat thrombocytopenia in pregnancy. Blood.2013;121(1):38-47 11/27/2013 Burrow s R F , Kel ton JG. F etal throm bocytopeni a and i ts rel ati on to m aternal throm bocytopeni a. N E ngl J M ed. 1993; 329(20): 1463-6. Escenarios posibles • Plaquetoenia preexistente; con mayor frecuencia, trombocitopenia inmune (ITP) • Plaquetopenia diagnosticada en el embarazo, que puede estar o no relacionada con él • Plaquetopenia en el contexto de preeclampsia severa, síndrome HELLP o hígado graso agudo del embarazo. Evaluación paraclínica A todas las pacientes Hemograma con lámina periférica Funcional y enzimograma hepático Serología viral (VHB, VHC, VIH) Según sospecha clínica ANA Anticuerpos antifosfolipídicos TSH Crasis y PDF VW tipo II B Test de Coombs No recomendado Anticuerpos antiplaquetarios Biopsia de médula ósea Gernsheimer T, James AH, Stasi R, How I treat thrombocytopenia in pregnancy. Blood. 2013;121(1):38-47 Complicaciones gestacionales que cursan con plaquetopenia Estados hipertensivos del embarazo • Complicación médica más frecuente en la gestación (5 a 10 %). • 20 % de las plaquetopenias en el embarazo • Asociada sobretodo a preeclampsia severa y eclampsia. SIGNO DE ALARMA < 100.000/L considerar interrupción SOSA, Leonardo. Trombocitopenia y embarazo: Dilemas diagnósticos, bases del manejo terapéutico. Arch Med Int [online]. 2012, vol.34, n.2 [consultado 2013-11-24], pp. 47-56 Complicaciones gestacionales que cursan con plaquetopenia Sindrome HELLP • 10 a 20 % de las preeclampsias severas • Presentaciones atípicas. proteinuria En 15-20% no hay HTA ni Sibai BM, Ramadan MK, Usta I, Salama M, Mercer BM, Friedman SA. Maternal morbidity and mortality in 442 pregnancies with hemolysis, elevated liver enzymes, and low platelets (HELLP syndrome). Am J Obstet Gynecol. 1993;169(4):1000-1006. Complicaciones gestacionales que cursan con plaquetopenia Hígado graso agudo del embarazo • • • • Incidencia 1/7000 a 1/16.000 embarazos Mortalidad materna cercana a 18 % Más frecuente en 3er trimestre Diagnóstico diferencial con HELLP Hipoglicemia Hiperbilirrubinemia Encefalopatía Existe plaquetopenia en menos del 50% de los casos 11/27/2013 Relacionadas con el embarazo Trombocitopenia gestacional • Causa más frecuente de plaquetopenia durante el embarazo (70-80%) • Recuento de plaquetas> 70 x 109/L • Ocurre comúnmente en 3er trimestre • Diagnóstico de exclusión • Con recuento plaquetario <70 x 109 / L se debe investigar una etiología alternativa 2013 Clinical Practice Guide on Thrombocytopenia in Pregnancy. American Society of Hematology Relacionadas con el embarazo Trombocitopenia gestacional • Resolución espontánea después del parto en un plazo de seis semanas • No se asocia a trombocitopenia neonatal 2013 Clinical Practice Guide on Thrombocytopenia in Pregnancy. American Society of Hematology Independientes del embarazo Trombocitopenia inmune • Incidencia 1/1000 embarazos • 3% de las plaquetopenias del embarazo y 2ª causa de plaquetopenia aislada • Patogenia: anticuerpos antiplaquetarios, aclaramiento de los complejos plaquetas - anticuerpos por parte del sistema fagocítico mononuclear, incremento de la relación Th1/Th2. • La mayoría de las pacientes no presentan agravación ni complicaciones durante el embarazo McCrae KR . Thrombocytopenia in pregnancy. Hematology Am Soc Hematol Educ Program . 2010; 2010: 397-402. Gernsheimer T, James AH, Stasi R, How I treat thrombocytopenia in pregnancy. Blood.2013;121(1):38-47 ¿Trombocitopenia gestacional o ITP ? Características Trombocitopenia Gestacional Edad gestacional Final 2º y 3er trim. En cualquier momento Evidencia de etiologías alternativas NO SI Recuento de plaquetas >50 x 10 9/L < 100 Antecedentes familiares NO ITP SI Trombocitopenia fuera del embarazo NO SI Trombocitopenia neonatal NO Posible Resolución posparto SI NO Gernsheimer T, James AH, Stasi R, How I treat thrombocytopenia in pregnancy. Blood.2013;121(1):38-47 Caso clínico Nº2 • 30 años. • AP: Plaquetopenia diagnosticada hace 10 años, desconoce cifras, recibió tratamiento con prednisona que abandona posterirormente. • AGO: 1 Gesta hace 5 años. 1 cesárea. Plaquetopenia durante el embarazo que no requirió tratamiento. Sin controles posteriores. • Actualmente cursa segunda gestación de captación precoz, bien controlada. Durante el primer trimestre presentó episodio de gingivorragia aislado. Hemograma: Plaquetas 60.000/mm3. Control seriado con hemograma mensual, con recuento plaquetario estable. • Concurre a control en ARO, cursando 35 semanas de gestación. • Niega sangrados cutáneo mucosos o viscerales. • Sin elementos de alarma obstétrica. • Examen físico: Vigil. Bien orientada en tiempo y espacio. PyM: normocoloreadas sin lesiones. CV: RR 100 cpm. No soplos. No edemas. PA 110/60 mmHg. PP: Eupneica. MAV presente bilateral. Sin estertores. ABD: Tono uterino normal. Altura uterina acorde a edad gestacional. LFN con doptone. • Trae hemograma : Hb 11,8 g/dl. Plaquetas 30.000/mm3 GB 10.550/mm3. • Se inició tratamiento con prednisona 40 mg/día. Hemograma de control a la semana con PLT 60.000/mm3. Puntos a discutir • Indicación de tratamiento: ¿Con qué nivel de plaquetas debe ser iniciado? • Trombocitopenia neonatal • Vía de finalización del embarazo. ¿ • Examen físico: Vigil. Bien orientada en tiempo y espacio. PyM: normocoloreadas sin lesiones. CV: RR 100 cpm. No soplos. No edemas. PA 110/60 mmHg. PP: Eupneica. MAV presente bilateral. Sin estertores. ABD: Tono uterino normal. Altura uterina acorde a edad gestacional. LFN con doptone. • Trae hemograma : Hb 11,8 g/dl. Plaquetas 30.000/mm3 GB 10.550/mm3. • Se inició tratamiento con prednisona 40 mg/día. Hemograma de control a la semana con PLT 60.000/mm3. Tratamiento del ITP A partir de semana 36 • Plaquetas>30000, sin sangrados: no tratar • Objetivo: 50000 plaquetas Para anestesia regional: 80000 • Plaquetas<30000 o sangrado: • Emergencia: plaquetas + Ig corticoides(prednisona) o IG i/v • <80000 plaquetas, sin tto durante la gestación: PDN • Dosis de prednisona: 1 dosis bajas 10 días antes del mg/k/día o 0.23-0.50 parto mg/k/día? • Considerar tromboprofilaxis por riesgo aumentado de ETEV 2013 Clinical Practice Guide on Thrombocytopenia in Pregnancy. American Society of Hematology 11/27/2013 Tratamiento del ITP 1ª línea Corticoides v/o. Respuesta inicial 214 días (pico 4-28) Ig i/v Respuesta inicial 1-3 días (pico 2-7 días) 2ª línea Coritcoides + Ig Esplenectomía (2° trim) 3ª línea Ig antiD Azatioprina No recomendados pero usados Ciclosporina A Dapsona Rituximag Contraindicados Micofenolato Ciclofosfamida Danazol 11/27/2013 2013 Clinical Practice Guide on Thrombocytopenia in Pregnancy. American Society of Hematology Puntos a discutir • Indicación de tratamiento: ¿Con qué nivel de plaquetas debe ser iniciado? • Riesgo de trombocitopenia neonatal • Vía de finalización del embarazo Control del neonato • 10% de RN de madres con PTI tienen plaquetopenia <50000 y 5% < 20000 ~ • Riesgo de hemorragia intracraneal: <1.5 • Baja mortalidad: <1% • Dificultad para predecir plaquetooenia neonatal: Sin correlación con recuento materno Plaquetopenia en hijo previo • Nadir: 2-5 días post parto y al 7° día aumentan • NO están indicados otros métodos diagnósticos Gernsheimer T, James AH, Stasi R, How I treat thrombocytopenia in pregnancy. Blood. 2013;121(1):38-47 11/27/2013 Puntos a discutir • Indicación de tratamiento: ¿Con qué nivel de plaquetas debe ser iniciado? • Trombocitopenia neonatal • Vía de finalización del embarazo. Púrpura trombocitopénico inmune Efectos sobre el embarazo • La mayoría de las pacientes transcurren el embarazo sin agravación ni complicaciones • Mayor tasa de partos de pretérmino y hasta un 4.8 % de mortalidad perinatal. • Riesgos de sangrado materno vinculados al parto, cesárea, episiotomía, anestesia peridural según nivel de plaquetas. Belki n A, Levy A, Sheiner E . Perinatal outcomes and complications of pregnancy i n women with immune thrombocytopenic purpura. J Matern Fetal Neonatal Med. 2009; 22(11): 1081-5. HOSPITAL DE CLÍNICAS Dr. Manuel Quintela PLAQUETOPENIAS EN EL EMBARAZO Caso clínico de UDA de Medicina Interna Hospital de Paysandu HISTORIA CLÍNICA • • M. R. CI 3468227-8 Mujer 39 años, cursando sem 34+5d de gestación. Embarazo bien controlado. • AGO: 4G 4P sin complicaciones. Pareja estable. • AP: Plaquetopenia crónica (2008) En seguimiento por hematología Niega HTA FI: 21/8/2012 procedente de APS: Cifras de PA elevadas y edemas de MMII a partir de la semana 32. CONTROLES PRENATALES Edad Gestacional Presión Arterial Sem 11 100/60 Sem 15 110/60 Sem 19 130/80 Sem 23 120/70 Sem 27 120/60 Sem 30 110/60 Sem 32 140/90 Sem 34 140/110 Plaquetas 87.000 57.000 EXAMEN FÍSICO • Lúcida, buen estado general • PyM: normocoloreadas sin lesiones Edemas perimaleolares • CV: RR 80 cpm sin soplos - PA 160/110 • PP: MAV bilateral sin estertores • ABD: Altura uterina acorde a edad gestacional. No visceromegalias. VALORACIÓN FETAL • Movimientos fetales presentes, LF 140 cpm. • Ecografia 35 sem: Feto unico vivo, presentación cefálica. Placenta fúndica y anterior GII-III. Liquido amniotico normal • Doppler de A. uterinas y umbilical: resistencias vasculares normales para la EG. SEMANA 34+5 Hemograma (no se realizó lámina periférica) Hb (g/dL) GB (mm3) PLQ (mm3) Hepatograma BT (mg/dL) FA (U/L) ALT (U/L) AST (U/L) GGT (U/L) TP (%) Fibrinógeno (mg/dL) LDH (U/L) Proteinuria aislada (g/L) Uricemia (mg/dL) Azoemia (g/L) Creatinemia (mg/dL) 13,5 9,400 33.000 0.38 560 58 69 85 100 362 590 1,10 4.9 0.42 0.90 RESUMEN • Mujer 39 años cursando 5to embarazo con 34 semanas • AP de PTI. • Estado hipertensivo del embarazo: Preeclampsia • • Acentuación de plaquetopenia previa • Alteración del hepatograma. Sindrome HELLP? PREECLAMPSIA: CRITERIOS DIAGNÓSTICOS AMERICAN COLLEGE OF OBSTETRICIANS AND GYNECOLOGISTS 2013 ≥ 140/90 en 2 ocasiones separados por 4 horas luego de la semana 20 en mujer con PA previa normal • ≥ 160/110 puede confirmarse luego de un corto período (minutos) para facilitar el tratamiento antihipertensivo • Presión Arterial más Proteinuria • • • ≥ 300 mg en 24 horas Indice Proteinta/Creatinina ≥ 0,3 Tirilla si ≥ 1+ (solo en ausencia de otros metodos cuantitavivos) En ausencia de proteinuria, inicio de HTA más inicio de alguno de los siguientes: Plaquetopenia Insuficiencia renal Recuente < 100.000/mL Creatininemia > 1,10 mg/dL o un ascenso del doble del valor en ausencia de enfermedad renal Disfunción hepática Elevación de transaminasas > 2 veces el valor normal Edema pulmonar Síntomas visuales o cerebrales DIAGNÓSTICO HELLP Criterios de Tennessee. Eritrocitos fragmentados en lámina periférica Plaquetas < 100.000/mm3 Lactato deshidrogenasa (LDH) > 600 U/L Aspartato Transaminasa (AST/TGO) > 70 U/L Alanina Transaminasa (ALT/TGP) > 70 U/L Bilirrubinas totales > 1,2 mg/dL Criterios de Mississippi. Clase 1 Clase 2 Clase 3 Plaquetas (mm3) < 50.000 50.000-100.00 100.000 - 150.000 AST o ALT ≥ 70 U/L ≥ 70 U/L ≥ 40 U/L ≥ 600 U/L ≥ 600 U/L ≥ 600 U/L LDH CONDUCTA • Conducta obstétrica expectante • Alfametildopa 250 mg cada 8 h • Valoración por hematología: prednisona 60 mg dia GUÍAS DE MANEJO DEL PTI EN EL EMBARAZO American Society of Hematology Indicaciones de tratamietno • • Plaquetas < 10.000/mL Plaquetas 10.000 - 30.000/mL en hemorragia del 2º o 3º trimestre • De inicio: 3º trimestre y plaquetas < 10.000/mL De inicio: 3º trimestre y plaquetas 10.000 30.000/mL con sangrado • Corticoides orales e Ig IV tienen Falla de corticoides: plaquetas < 10.000/mL similar respuesta que en no Falla de corticoides: plaquetas 10.000 - 30.000/ embarazadas mL con sangrado Falla de corticoides: plaquetas 10.000 - 30.000/ mL en el 3º trimestre sin sangrado • Ig IV • • • Esplenectomía British Committee for Standards of Hematology • 2º trimestre, plaquetas <10.000/mL con sangrados Recuento plaquetario para • > 50.000/mL parto/cesárea • Plaquetas < 20.000/mL si el parto no es inminente. • • De ser necesario en el 2º trimestre Se prefiere laparoscopía • • • Parto vaginal > 50.000/mL Cesárea > 80.000/mL Anestesia epidural > 80.000/mL Hematol Oncol Clin North Am. Author manuscript; available in PMC 2010 December 1. SEMANA 36+1 Hemograma Hb (g/dL) GB (mm3) PLQ (mm3) Hepatograma BT (mg/dL) FA (U/L) ALT (U/L) AST (U/L) GGT (U/L) TP (%) LDH (U/L) Proteinuria asilada asaaislada (g/L) Uricemia (mg/dL) Azoemia (g/L) Creatinemia (mg/dL) Sem 34+5d 13,5 9,400 Sem 36+1d 13,2 10.600 33.000 39.000 0.38 560 0.50 590 58 69 85 100 490 350 173 97 590 1.10 4.9 0.42 594 0.90 0.91 0.45 0.90 DIAGNOSTICO: SIND. HELLP • Se decide interrupción del embarazo • Semana 36 + 2 días: Se realiza inducción del parto. PV y alumbramiento sin complicaciones. RN vivo. APGAR 8/9. Peso 2.439 Kg (AEG) ANATOMIA PATOLOGICA
![tarjeta de seguimiento dengue final[1]](http://s2.studylib.es/store/data/006123740_1-98b4290ab74980520e2ace150f85c21c-300x300.png)