Edema agudo de pulmón
Anuncio

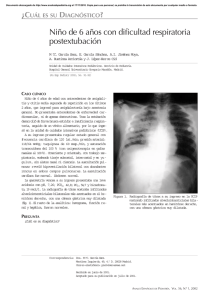
EDEMA AGUDO DE PULMÓN Dutra, Maria Fabiana Vasquez, Analia Ruth DEFINICIÓN El EAP consiste en la acumulación de liquido en los pulmones, lo cual dificulta el intercambio de O2 entre éstos y la sangre ETIOLOGÍA Insuficiencia cardiaca izquierda Infarto agudo de miocardio Arritmia severa Inhalación de productos químicos Daños primarios de pulmón SIGNOS CLINICOS Sensacion de opresion toracica Cosquilleo en garganta con exceso de tos Inclinacion hacia adelante Esputo blanquecino o rasado Disnea SÍNTOMAS Dificultad respiratoria Insuficiencia respiratoria Sensación de "falta de aire" o "asfixia". Sonidos roncos al respirar Sibilancias Dificultad para respirar al acostarse, lo que hace que el paciente necesite dormir con la cabeza levantada o usar almohadas adicionales. Tos Ansiedad Inquietud Sudoración excesiva Piel pálida Otros síntomas asociados con esta enfermedad son: Aleteo nasal Expectoración sanguinolenta Incapacidad de hablar Disminución en el nivel de conciencia CONDUCTA HACIA EL PACIENTE La medida más importante que se debe tomar mientras llega la ayuda profesional es mantener al paciente sentado, con las piernas colgando, ya que acostarlo agravaría aún más la dificultad respiratoria. CLASIFICACIÓN De acuerdo a su instacion puede ser: Intersticial Alveolar CLASIFICACIÓN Debido a sus causas se clasifica en: Hemodinámicas: insuficiencia ventricular izquierda o enfermedad mitral Pulmón de shock: por aumento de la permeabilidad capilar FISIOPATOLOGÍA La función pulmonar mecánica se ve alterada por disminución de la distensibilidad pulmonar y por resistencia aumentada de las vías aéreas causado por el edema intraductal, broncoconstricción refleja y el establecido edema intersticial. En la fase temprana se nota hipoxemia por disminuida capacidad de difusión de oxígeno, alteración de la ventilación/perfusión Lapresión parcial de CO2 en principio permanece normal o ligeramente disminuida por estimulación de receptores pulmonares: quimiorreceptores por baja presión parcial de O2 y por receptores de estiramiento estimulados por el edema ocupante. En la fase tardía, con hipoxemia moderada, se produce hipercapnia, acidosis respiratoria y depresión del centro respiratorio. EXÁMENES El médico llevará a cabo un examen físico y utilizará un estetoscopio para auscultar los pulmones y el corazón. La persona puede presentar: Aumento de la frecuencia cardíaca. Sonidos crepitantes en los pulmones o sonidos cardíacos anormales. Palidez o coloración azulosa de la piel. Los posibles exámenes tambien son: Niveles de oxígeno en la sangre: bajos en pacientes con edema pulmonar. Una radiografía de tórax que puede revelar líquido en o alrededor del espacio pulmonar o un agrandamiento del corazón. Ecografía del corazón (ecocardiograma) que puede mostrar un músculo cardíaco débil, filtración o estrechamiento de las válvulas cardíacas o líquido rodeando el corazón. TRATAMIENTO El oxígeno se administra por medio de una mascarilla o de diminutas cánulas plásticas colocadas en la nariz. Igualmente, se puede poner un tubo de respiración en la tráquea y es posible que se necesite un respirador (máquina de respiración). Es preciso identificar y tratar rápidamente la causa del edema. Por ejemplo, si un ataque cardíaco ha causado la afección, se debe tratar y estabilizar el corazón. Así mismo, se pueden administrar diuréticos como furosemida (Lasix) para ayudar a sacar el exceso de agua a través de la orina. De igual manera, se pueden usar otros medicamentos para fortalecer el músculo cardíaco o para aliviar la presión en el corazón. EXPECTATIVAS Aunque el edema pulmonar puede ser una afección potencialmente mortal, con frecuencia se puede tratar y la recuperación depende de lo que lo esté causando. DIAGNOSTICOS DE ENFERMERIA 00146 Ansiedad r/c empeoramiento del estado de salud y m/p aumento de las respiraciones y del pulso y sudoración profusa. 00051 Deterioro de la comunicación verbal r/c condiciones fisiológicas y m/p no hablar o no poder hablar. 00030 Deterioro del intercambio gaseoso r/c desequilibrio ventilaciónperfusión y m/p disnea. 00029 Disminución del gasto cardiaco r/c aumento de líquido en el espacio intersticial y m/p disnea. 00092 Intolerancia a la actividad r/c desequilibrio entre aportes y demandas de oxígeno y m/p informes verbales de fatiga o debilidad. 00031 Limpieza ineficaz de las vías aéreas r/c retención secreciones y m/p disminución sonidos respiratorios. 00024 Perfusión tisular inefectiva del tipo cardiopulmonar r/c aumento de líquido en intersticio y m/p edemas. 00036 Riesgo de asfixia r/c aumento de líquido en el espacio intersticial y m/p disnea. CUIDADOS DE ENFERMERÍA EN LA FASE CRITICA El objetivo del tratamiento urgente consiste en MEJORAR EL APORTE DE OXÍGENO y REDUCIR LA CONGESTIÓN mediante el control y optimización del equilibrio hidroelectrolítico, manteniendo un buen gasto cardiaco, recuperando y manteniendo la tolerancia a la actividad y conservando la integridad de la piel. De este modo los cuidados de Enfermería irán encaminados a: 1. Posición de Fowler que va a facilitar la expansión pulmonar, además las piernas colgando por el lateral de la cama originan estancamiento de sangre y disminución del retorno venoso (precarga); por esto mismo se desaconseja el Trendelemburg. 2. Control de constantes y monitorización cardiaca: Tensión arterial, temperatura, Frecuencia cardiaca, frecuencia respiratoria y saturación de oxígeno. 3. Aliviar la ansiedad, tranquilizarle explicarle todos los procedimientos que se le realizan. 4. Obtención de gasometría basal y posterior control de la saturación de oxígeno para valorar si mejora el intercambio gaseoso y si hay una alteración ácido-básica. 5. Oxigenación mediante mascarilla de oxígeno al 40-50% e intubación si fuera necesario. Así se mejora la oxigenación y se mejora la eliminación de secreciones de los alvéolos. Preparar equipo de aspiración si se precisa. 6. Venoclisis: Canalización de una vía venosa periférica y extracción de analíticas. Se recomienda una Central tipo Drum® para control de la presión venosa central (PVC) y/o en su defecto canalizar vía de calibre grueso tipo: Abbcocath del nº 14, 16… Evitar la sobrecarga de fluidos intravenosos. 7. Realización de ECG para detectar posibles arritmias y/o signos de isquemia causa de la IC. 8. Sondaje vesical para un control de diuresis preciso. 9. Realización de Rx de tórax para valorar la congestión pulmonar y cardiomegalia. 10. Administración del tratamiento médico: Los cuidados irán encaminados a prever los problemas causados por los efectos secundarios de la farmacoterapia. Los fármacos de elección en el EAP son: a. DIURÉTICOS: Para reducir el volumen de sangre circulante, disminuyendo así la sobrecarga ventricular b. DIGITAL: Mejora la contractilidad miocárdica. c. OPIÁCEOS: El más utilizado es la morfina. Suprimen el dolor, alivian la angustia y disminuyen el retorno venoso al corazón y poscarga. d. NITRITOS: Producen vasodilatación venosa lo que disminuye precarga y poscarga. e. BRONCODILATADORES: Mejoran la función respiratoria. f. DROGAS VASOACTIVAS: En casos de hipotensión y signos de hipoperfusión se usa la Dopamina® y la Dobutamina®. Algunos vasodilatadores arteriales como el Nitroprusiato actúan sobre la poscarga. CUIDADOS DE ENFERMERIA EN LA FASE POST CRITICA Una vez pasada la fase aguda del EAP, los cuidados de Enfermería irán encaminados a prever los problemas derivados de la propia patología y a identificar precozmente los signos/síntomas de alarma que puedan empeorar la situación clínica del enfermo. Tales cuidados son: 1. Colocar al paciente en una situación que facilite el confort, respiración y retorno venoso. 2. Vigilar posibles variaciones de los signos vitales. 3. Observar la monitorización cardiaca para la detección precoz de arritmias. 4. Observar si existen signos de alteración respiratoria: disnea, ortopnea y cianosis. 5. Vigilar cambios en el estado psíquico: desorientación, confusión, letargo, nerviosismo y angustia. 6. Examinar la posible distensión del cuello. 7. Comprobar alteraciones de la integridad de la piel. 8. Vigilar la aparición de edemas. 9. Vigilar el ritmo y cantidad de flujo de líquidos intravenosos administrados. 10. Medir la ingesta y la eliminación. 11. Valorar y registrar el peso diario. 12. Evitar el estreñimiento. 13. Proporcionar una dieta hiposódica para controlar el edema. 14. Ayudar al paciente en las tareas básicas de la vida diaria según necesidad. 15. Promoción del descanso en IC severa mediante el reposo en cama. En pacientes menos graves fomentar la deambulación progresiva según tolerancia. 16. Proporcionar cuidados de la piel en pacientes con edemas, tales como lavado, cambios posturales frecuentes, uso de colchón antiescaras, masajes y movilizaciones activas o pasivas. A CONTINUACIÓN IMÁGENES… EDEMA AGUDO DE PULMÓN POR HEMOPTISIS EDEMA “ALAS DE MARIPOSA” EPA POR HANTAVIRUS VEAMOS EN DETALLE EL INFILTRADO INTERSTICIAL CAUSADO POR HANTAVIRUS EPA POR INHALACION DE HEROÍNA Y COCAINA PATRÓN ALGODONOSO DE EPA Gracias por su atencion! Esperamos que hayan disfrutado ver este Power Point tanto como nosotras disfrutamos de hacerlo!!!