actualizacion tratamiento ataque cerebro vascular
Anuncio

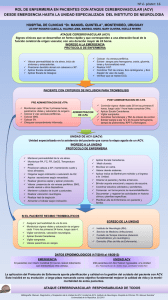
Dra Lorena Castro QUE HACER CUANDO NOS ENFRENTAMOS A UN PACIENTE CON POSIBLE ACV? 1- ANAMNESIS: IMPORTANTE DTM TIEMPO DE INSTALACIÓN DEL SFN 2- EX FISICO : SFN (NIHSS) TEST DE DEGLUCIÓN PLANTEO: ACV? DIAGNÓSTICO DEL ACV CLÍNICO + TOMOGRÁFICO QUE DEBO HACER: REPOSO A 30 GRADOS SUSP TRANSITOR VO VVP ( EVENTUALMENTE 2) EVITAR COLOCACION DE SV CONTROLES MONITORIZACION DEL PACIENTE: SAT O2 PA ECG TEMP HGT TEMPERATURA La hipertermia aumenta los requerimientos metabólicos del tejido cerebral y puede aumentar el área de infarto. TAX > 37,5 : DIPIRONA MEDIDAS FíSICAS HGT La presencia de hiperglicemia en pacientes con isquemia cerebral se asocia a un riesgo de muerte 2 a 3 veces mayor (peor recuperación funcional y mayor recurrencia del evento vascular). La persistencia de hiperglicemia luego de instalado el ACV se asocia a expansión del infarto y peores resultados funcionales. HGT PACIENTE DM NO CONOCIDO O CONOCIDO EN TTO CON HGO (SUSP HGO) Glicemia capilar: <150mg/ dl No Control cada 6 hs 150-200mg/dl 2U I.C. sc. Control cada 6 hs 201-300 mg/dl 4U I.C. sc. Control cada 6 hs 301-400 mg/dl 6U I.C. sc. Control cada 6 hs DM INSULINO-REQUIRIENTES < 150 mg /dl NO 150-200 mg/dl 4 UI I.C. sc. 201-300 mg/dl 6UI I.C. sc. 301-400 mg/dl 8 UI I.C. sc. Control cada 6 hs Control cada 6 hs Control cada 6 hs Control cada 6 hs EXAMENES A SOLICITAR RUTINAS ( HEMOGRAMA) CRASIS PERFIL LIPIDICO TAC RNM (DIFUSIÓN- PERFUSIÓN) TAC ACV PA : Manejo de la hipertensión arterial Fundamental : 1-para disminuir el edema 2-evitar la transformación hemorrágica, 3-prevenir aumento del area isquemica, 4-evitar la recurrencia precoz del ACV isquémico. 5-evitar la progresión del ACV hemorrágico 6-disminuir el riesgo de eventos cardiovasculares asociados. Luego de 24 hs de instalado el ACV, puede restablecerse la medicación habitual antihipertensiva del paciente. ACV ISQUEMICO Si PA >220/120, repetir la toma a los 15 min. Si se mantiene la PAS >220 o PAD >120, iniciar tratamiento v/o (NO s /l), con fármacos de vida media corta: Captopril 12.5 mg c/8 -12 hs Enalapril 5 – 20mg c/ 12hs Se debe iniciar tratamiento parenteral en caso de HTA maligna, encefalopatía HTA, tratamiento trombolítico o anticoagulante, disección arterial e IAM. Los farmacos i/v son: Enalaprilato, Labetalol, Nitroprusiato. ACV HEMORRÁGICO PA > 180 / 105 TRATAR VO O IV MENOR A 3 HS FIBIRNOLÍTICOS EVIDENCIA I A FIBRINOLÍTICOS En 1995 fueron publicados los resultados de dos estudios randomizados (ECASS y NINDS) acerca de la eficacia del uso intravenoso del recombinante activador tisular del plasminogeno (rt-PA – Alteplase) en el ACV isquemico agudo. FIBIRNOLITICOS Criterios de inclusión • Inicio de síntomas dentro de las tres horas previas a la administración del rt-PA. • Déficit neurológico medible mediante la escala de NIHSS (> a 3). • Síntomas neurológicos persistentes. • TC sin evidencia de hemorragia cerebral. • Aceptación de parte del paciente, o los familiares, de los riesgos y beneficios potenciales del tratamiento: consentimiento informado. FIBRINOLÍTICO Criterios de exclusión • <18 años, >80 años • Crisis epilépticas al inicio del cuadro si la TC o la RNM no confirman infarto cerebral constituido. • NIHSS > 25. • PA elevada: PA sistólica > a 185 mm de Hg y/o PA diastólica > a 110 mm de Hg. • Requerimiento de tratamiento antihipertensivo agresivo para descender la PA o situación hemodinamica y/o cardiovascular inestable. • Síntomas sugestivos de hemorragia subaracnoidea. • Signos tomográficos de infarto extenso (hipodensidad mayor de 1/3 del territorio de la arteria cerebral media). • Evidencia de sangrado activo o de trauma agudo en el examen (fracturas). • Antecedentes de hemorragia intracraneal. • ACV o traumatismo encéfalo-craneano severo en los 3 meses previos. • Infarto agudo del miocardio en los 3 meses previos. • Cirugía mayor en los últimos 14 días. • Sangrado digestivo o urinario en los últimos 21 días. • Punción arterial en sitio no compresible en los últimos 7 días. • Tratamiento anticoagulante con INR mayor o igual a 1.7. • Uso de heparina en las últimas 48 horas, con KPTT alargado mayor a 40 segundos o tratamiento con heparinas de bajo peso molecular a dosis de anticoagulacion. • Plaquetas menores a 100.000/mm3. • Glicemia menor a 50 mg/dl. o mayor a 400 mg/dl. • Gestación o parto en los últimos 30 días. • Enfermedad grave, terminal o con alto riesgo de sangrado (ej: hepatopatía, cirrosis, etc.) TROMBOLÍTICOS Procedimiento para administración de rTPA • Oportunidad: el rt-PA debe ser usado dentro de las primeras 3 horas de ocurrido el ACV. • Dosis del fármaco: se administra por vía iv a una dosis de 0,9 mg/k (dosis máxima 90 mg). El 10% de la dosis total se administra en bolo a pasar en 1 minuto, y el resto en infusión continua en 60 minutos ANTIAGREGANTE-ANTICOAGULANTE Los antiagregantes plaquetarios y anticoagulantes han demostrado disminuir la morbimortalidad de pacientes con ACV isquémico y AIT, y se utilizan en la prevención secundaria. El uso de antitrombóticos tales como la heparina intravenosa, los anticoagulantes orales y antiagregantes plaquetarios, debera postponerse 24 horas si se utilizaron trombolíticos. La heparina subcutanea o heparina de bajo peso molecular pueden utilizarse en dosis de profilaxis de trombosis venosa profunda dentro de las primeras 24 horas de administración de rt-PA. Se recomienda que todos los pacientes con IC agudo (< 48 horas de evolución) reciban acido acetil saliciaco (AAS) independientemente del subtipo de ACV isquémico El acido acetilsalicilico (AAS) en monoterapia, la combinacion de AAS-Dipiridamol (no existente como monodroga en nuestro medio) o el Clopidogrel en monoterapia son opciones aceptables para inicio del tratamiento. (Clase I, nivel de evidencia A). Se iniciara el tratamiento con acido acetilsalicilico (AAS) en dosis de 50 - 325 mg/dia ya que el efecto es inmediato e irreversible. ANTICOAGULACIÓN No hay evidencia actual para la recomendación de anticoagulantes en : AIT recurrentes (crescendo AIT), disección arterial ateromatosis aortica proximal con placas ulceradas . infarto en progresión trombosis del tronco basilar En estos casos se utiliza la anticoagulación (opinión de expertos) Los anticoagulantes se utilizan luego de 48-72 horas de instalado el cuadro previo a su uso debe realizarse una TC de control Si se trata de un IC extenso o con transformación hemorrágica debe postponerse la administración de anticoagulantes por lo menos 1 semana. En el AIT el tratamiento anticoagulante se iniciara en forma inmediata. El tratamiento anticoagulante se realizara en los AIT y ACV isquemicos de mecanismo protrombotico o cardioembolico: Fibrilación Auricular (FA), persistente o paroxística; se recomienda anticoagulación con warfarina En pacientes con contraindicacion para recibir warfarina se indicara AAS 325 mg. Infarto agudo de miocardio con trombo mural en el ventrículo izquierdo. La anticoagulación oral entre 3 meses a un año. Miocardiopatía dilatada Enfermedad valvular mitral reumática, con o sin FA asociada es razonable la anticoagulación con warfarina . En la enfermedad valvular reumática en que a pesar del uso de ACO en rango terapéutico presentan embolia recurrente, se recomienda agregar AAS 81 mg/dia. Recambio valvular y válvulas protésicas mecánicas: se recomienda anticoagulación con warfarina Válvulas biológicas: puede ser considerada la anticoagulación con warfarina ESTATINAS Las estatinas se utilizan en la prevencion secundaria para disminuir la recurrencia de ACV, AIT y otros eventos cardiovasculares. Las recomendaciones para el manejo de las estatinas en el ACV son las siguientes: Mantener el tratamiento con estatinas si el paciente las estaba recibiendo. No hay evidencia de que el inicio del tratamiento con estatinas en la etapa hiperaguda del ACV isquémico o AIT mejore la evolución de estos pacientes en etapas precoces. Para determinar los niveles de LDL, HDL y colesterol basales del paciente se deben extraer muestras para perfil lipidico en ayunas, en las primeras 24 horas del evento vascular (preferentemente en las primeras horas), previo a la administración de hipolipemiantes, ya que posteriormente las cifras descienden falsamente por semanas. Los pacientes con ACV isquémico o AIT con enfermedad coronaria asociada, LDL mayor o igual a160 mg/dl o evidencia de origen ateroesclerotico del ACV o AIT Se recomienda el uso de estatinas (Atorvastatina, Simvastatina, Lovastatina, Pravastatina o Cerivastatina) para descender el nivel de LDL-C a < 100 mg/dl. Niveles de LDL-C < 70 mg/dl son recomendados en pacientes de muy alto riesgo: enfermedad cardiovascular con multiples factores de riesgo mayores factores de riesgo severos y mal controlados multiples factores de riesgo del sindrome metabolico pacientes con sindrome coronario agudo. Clase I, evidencia A AIT SCORE DE AIT Edad > 60 anos 1 PA > 140/90 1 Paresia unilateral 2 Alteración del lenguaje 1 Duración 10-59 min 1 60 min 2 Diabetes 1 TOTAL Riesgo ACV: alto>6 Interm 4-5 Bajo <3 ACV Hemorrágico En los hematomas lobares pueden utilizarse drogas antiepilépticas profilácticas por un breve periodo de tiempo.