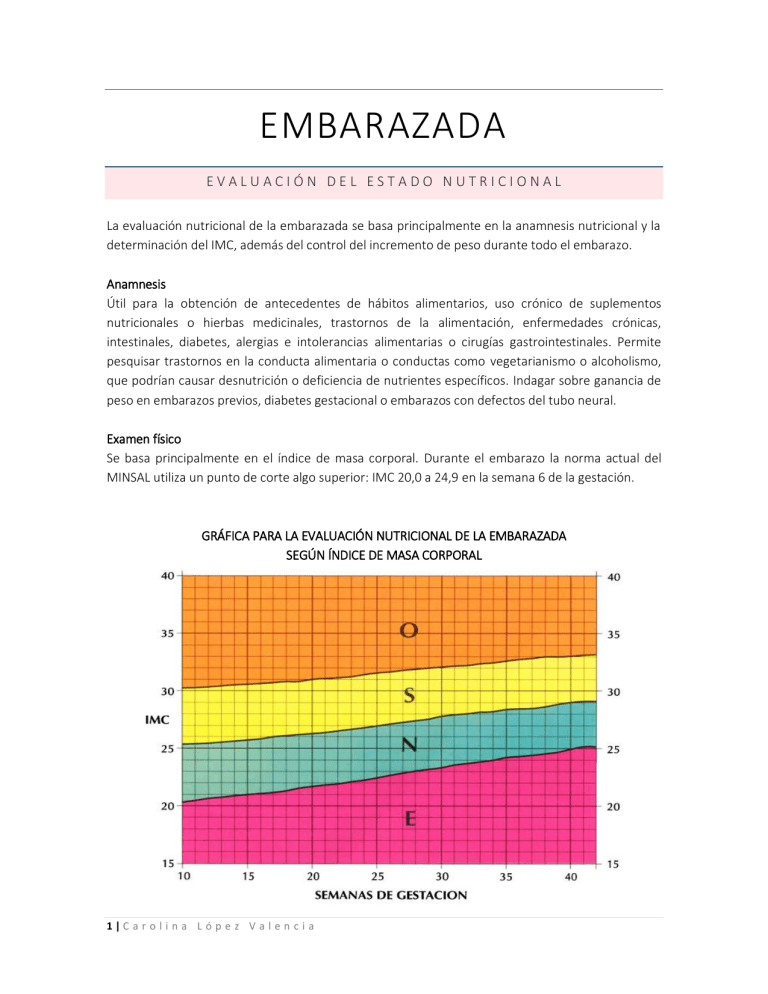
EMBARAZADA EVALUACIÓN DEL ESTADO NUTRICIONAL La evaluación nutricional de la embarazada se basa principalmente en la anamnesis nutricional y la determinación del IMC, además del control del incremento de peso durante todo el embarazo. Anamnesis Útil para la obtención de antecedentes de hábitos alimentarios, uso crónico de suplementos nutricionales o hierbas medicinales, trastornos de la alimentación, enfermedades crónicas, intestinales, diabetes, alergias e intolerancias alimentarias o cirugías gastrointestinales. Permite pesquisar trastornos en la conducta alimentaria o conductas como vegetarianismo o alcoholismo, que podrían causar desnutrición o deficiencia de nutrientes específicos. Indagar sobre ganancia de peso en embarazos previos, diabetes gestacional o embarazos con defectos del tubo neural. Examen físico Se basa principalmente en el índice de masa corporal. Durante el embarazo la norma actual del MINSAL utiliza un punto de corte algo superior: IMC 20,0 a 24,9 en la semana 6 de la gestación. GRÁFICA PARA LA EVALUACIÓN NUTRICIONAL DE LA EMBARAZADA SEGÚN ÍNDICE DE MASA CORPORAL 1|C a r o l i n a L ó p e z V a l e n c i a INCREMENTO DE PESO El aumento de peso materno se produce por procesos adaptativos de la gestación, incluyendo aumento del volumen circulante y depósitos grasos, retención de fluidos y crecimiento del feto y placenta. Un adecuado incremento de peso influye en un mejor desarrollo fetal y perinatal. El peso materno al comienzo del embarazo debiera ser, idealmente, cercano al normal. Un bajo peso materno se asocia a bajo peso de nacimiento (riesgo de restricción del crecimiento fetal), bajo peso infantil y parto prematuro, mientras que el exceso de peso se asocia a hipertensión, preclampsia, diabetes gestacional y cesárea, existiendo mayor riesgo de anomalías congénitas, macrosomía, distocia de hombros y obesidad en el niño. Ganancia de peso recomendada para embarazada IMC pregestacional Feto único (kg total) Incremento gr/semana Múltiple (kg/total) Bajo Peso 12-18 400-600 - Normal 10-13 330-430 17-15 Sobrepeso 7-10 230-330 14-23 Obesidad 6-7 200-230 11-19 Incremento de peso semanal Semana Total Kilos Promedio g/semana 0-9 0,6 60 10-19 3,4 340 20-29 4,5 450 30-39 3,5 350 TOTAL 12 400 La pérdida inmediata de peso después del parto es de aproximadamente 5,5 kg., y durante las 2 primeras semanas de puerperio se pierden otros 4 kg. El resto del peso se pierde progresivamente durante los 6 meses siguientes. En nuestra población es frecuente que las mujeres no recuperen el peso pregestacional, quedando con un sobrepeso de más de 1 kg. 2|C a r o l i n a L ó p e z V a l e n c i a RECOMENDACIONES NUTR IC IONALES Alimentación durante el embarazo La dieta debe ser balanceada e incluir el consumo diario de lácteos descremados, frutas, verduras, legumbres y fuentes de proteínas como pescado, aves, huevos, y carnes magras. Evitar consumo de carne y huevo crudos o a medio cocer, lácteos no pasteurizados, y cárneos ahumados por riesgo de enfermedades infecciosas (listeriosis, brucelosis y toxoplasmosis) que causan efectos adversos graves en el embarazo. Mantener riguroso lavado de frutas y verduras. Cafeína, alcohol y edulcorantes Se debe suspender el consumo de alcohol y disminuir el consumo bebidas con cafeína. Se puede consumir café descafeinado o hasta 200 mg diarios de cafeína (2 tazas de café́). Existe asociación entre ingesta de cafeína y parto prematuro, abortos y retardo de crecimiento fetal. Reducir consumo de alimentos altos en azúcar y carbohidratos simples. Se pueden usar edulcorantes como sucralosa, aspartame y stevia, no así sacarina, dada su lenta eliminación en el feto. Consumo de pescados Se recomienda consumir pescados dos veces por semana al horno o al vapor, prefiriendo jurel, salmón, sardina y merluza. Pescados en tarro, preferir al agua y bajo en sodio. Evitar consumo de albacora, atún, pez espada y blanquillo, por posible contaminación por metales pesados. Aumentar el consumo de ácido graso DHA a través de fuentes naturales, como pescados grasos (jurel, sardina y salmón). Su consumo se asocia a mejor desarrollo del sistema nervioso del feto. Madres vegetarianas y veganas Se aconseja la asesoría de nutricionista, para la adecuación de la dieta y evaluación de la necesidad de suplementación con vitaminas y/o minerales, ya que pueden presentar deficiencia de algunos aminoácidos, fierro, vitamina B12, vitamina D y calcio. Cirugías Cirugía bariátrica: En estas mujeres la cirugía es beneficiosa ya que se reduce el riesgo de diabetes gestacional, preclampsia y macrosomía. Sin embargo, pueden presentar déficit de vitaminas y minerales, especialmente hierro, vitamina A, D y B. Por esta razón se debe mantener una supervisión nutricional estricta para prevenir complicaciones nutricionales. Bypass gástrico: se recomienda el uso de al menos una dosis inyectable de vitaminas del complejo B, además suplementar desde el primer trimestre con un multivitamínico que contenga vitamina A, hierro y ácido fólico, 1500 mg de calcio y 800 UI de vitamina D al día. Cirugía con técnica restrictiva (banding, gastrectomía tubular): se sugiere uso de multivitamínico, calcio y vitamina D en dosis habituales para embarazada desde el primer trimestre. 3|C a r o l i n a L ó p e z V a l e n c i a REQU ERIMIENTOS NUTR ICIONALES ENERGÍA En un embarazo normal, existe un incremento del gasto energético, que ocurre principalmente durante el segundo y tercer trimestre. En un embarazo normal y en una mujer de peso normal pre-gestacional, no se recomienda una mayor ingesta calórica durante el primer trimestre, pero se debe aumentar el aporte calórico en 350 y 450 Kcal/día durante el segundo y tercer trimestre respectivamente. Esto se traduce a un adecuado incremento de peso materno y del recién nacido y una reducción del riesgo de recién nacidos pequeños para la edad gestacional. Para determinar requerimiento de energía, considerar estado nutricional de la mujer y si el embarazo es de feto único o múltiple. Energía extra durante el embarazo 1er Trimestre 2do Trimestre 3er Trimestre Emb. Normal 110 kcal 110 kcal 150-200 kcal Emb. Enflaquecida 230 kcal 230 kcal 500 kcal Emb. Gemelar 300 kcal 300 kcal 300 kcal Emb. Obesa Restricción calórica máxima de 1800 kcal/día Fuente: Guía de alimentación para la mujer. Burrows. Castillo. Atalah y Uauy 2001 CÁLCULO DE REQUERIMIENTO: 1. (METABOLISMO BASAL * PAL) + Kcal embarazo 2. (MÉTODO FACTORIAL * Peso real) + Kcal embarazo 4|C a r o l i n a L ó p e z V a l e n c i a Ecuaciones para predecir GE basal según FAO/OMS/UNU 2005 (kcal/día). Edad **MB Hombres **MB Mujeres <3 59,512 x Peso -30,4 58,317 x Peso – 31,1 3 a 10 22,706 x Peso + 504,3 20,315 x Peso 485,9 10 a 18 17,686 x Peso + 658,2 13,384 x Peso + 692,6 18 a 30 15,057 x Peso + 692,2 14,818 x Peso + 486,6 30 a 60 11,472 x Peso + 873,1 8,126 x Peso + 845,6 60 y más 11,711 x Peso + 587,7 9,082 x Peso + 658,5 Peso en kilos/MB=metabolismo basal Factor de actividad según estilo de vida o intensidad de actividad Categoría Sedentario o estilo de vida con actividad leve Activo o estilo de vida moderadamente activo Vigoroso o estilo de vida vigorosamente activo PAL 1,40 – 1,69 1,70- 1,79 2,0-2,4 PROTEÍNAS La unidad feto-placentaria consume aproximadamente 1 Kg de proteínas principalmente en el tercer trimestre. La embarazada debe ingerir 0,8 g/Kg/día de proteínas, equivalentes a aproximadamente 71 gramos por día y en el caso de la nodriza, esta misma cantidad. CARBOHIDRATOS El feto en desarrollo usa la glucosa como principal fuente energética. Además, durante el tercer trimestre, la glucosa es esencial para el cerebro fetal. La recomendación para la mujer embarazada es un consumo diario de 175 gramos de carbohidratos. LÍPIDOS Deben comprender entre un 20 a 30% de las calorías totales, 10% de las cuales corresponderán a grasas saturadas. Se recomienda mantener la relación 5:1 w-6 (4-6% VCT), w-3 (0,5 a 1% VCT). 5|C a r o l i n a L ó p e z V a l e n c i a SUPLEMENTACIÓN HIERRO: El hierro es el único nutriente cuyo requerimiento no es cubierto completamente con una dieta normal. Incluso aumentando la ingesta de alimentos altos en hierro (origen animal, hierro “hem”), la ingesta puede ser insuficiente, por lo que en embarazadas normales se debe aportar 30 a 60 mg por día de hierro elemental, en forma de sales ferrosas como fumarato, gluconato, o sulfato a partir de las 16 semanas (2° trimestre) de gestación. Requerimiento de hierro en embarazo: 27 mg/día. Se debe definir la anemia según los niveles de hemoglobina en los distintos trimestres del embarazo: 1er trimestre: Hb menor de 11g/dl 2º trimestre: Hb menor de 10.5 g/dl 3er trimestre: Hb menor de 11 g/dl Administración de suplementos de hierro: Tomarlo 1 hora antes de las comidas, con el estómago vacío, no ingerirlo con té, porque altera su absorción. Deben pasar al menos 3 horas entre una dosis y otra, ya que una dosis ingerida impide la absorción subsecuente de hierro durante 3 a 24 horas, incluso en pacientes anémicos. El ácido ascórbico no es indispensable para la absorción del hierro en dosis terapéuticas Embarazada sin anemia: 30-60 mg de hierro al día. En anemia ferropriva: Dosis de 120 mg/día, hasta corrección. CALCIO: El desarrollo fetal requiere alrededor de 30 gramos de calcio, principalmente en el último trimestre, debido al proceso de mineralización del esqueleto fetal. Una baja ingesta de calcio se ha asociado a hipertensión inducida por el embarazo, complicación frecuente, de alto riesgo materno y perinatal, y de parto prematuro. Una taza de leche aporta aproximadamente 230 mg de calcio y una tajada de queso blanco, aproximadamente 150 mg de calcio. Mujeres embarazadas y nodrizas: 1300 mg de calcio al día. (4-5 lácteos diarios) 6|C a r o l i n a L ó p e z V a l e n c i a ÁCIDO FÓLICO: La ingesta insuficiente de ácido fólico se asocia con niños bajo peso al nacer, desprendimiento de placenta y defectos del tubo neural. Se recomienda suplementar a la gestante con 0,4-0,8 mg/día, 3 meses antes y 12 semanas después de la concepción para prevenir estos defectos. ALIMENTOS RICOS EN ÁCIDO FÓLICO: Legumbres, arvejas secas, semillas de maravilla, hígado, germen de trigo, pan integral, alcachofa, espárrago, betarraga, brócoli, coliflor, maíz, jugo de pomelo, Hojas verdes: mostaza, nabo, lechuga oscura, arvejas, chícharos, espinacas, acelgas. Mujeres embarazadas: 0,4-0,8 mg de ácido fólico al día. Mujer con antecedente defecto neural: 4 mg ácido fólico/día MULTIVITAMÍNICOS Y MINERALES: No se recomienda la suplementación de multivitamínicos. Hasta ahora no se ha demostrado que los suplementos nutricionales sean un tratamiento estándar para la restricción del crecimiento intrauterino. La suplementación con multivitamínicos y minerales se justifica en los siguientes casos: Mujeres sin una dieta adecuada, embarazos múltiples, fumadoras, adolescentes, vegetarianas estrictas, cirugía bariátrica, deficiencia de lactasa y consumidoras de drogas. En estos casos, se recomienda suplementación diaria desde el 2° trimestre, con multivitamínicos que contengan: 27 mg de hierro, 11 mg de zinc, 2 mg de cobre, 250 mg de calcio, 2 mg de vitamina B6, 300 ug de folato, 50 mg de vitamina C y 600 UI de vitamina D. VITAMINA D No se recomienda chequear los niveles de vitamina D en la embarazada, exceptuando mujeres con riesgo de deficiencia: aquellas que viven en zonas con poca exposición solar, raza negra y veganas. Embarazada normal: 400 UI de vitamina D (15 mcg) al día. Embarazada con deficiencia: 1000 a 2000 UI de vitamina D al día. VITAMINA A: Suplementos no deben contener altas dosis de vitamina A (10.000 UI) por su potencial efecto teratogénico cuando se administra como suplemento a embarazadas. 7|C a r o l i n a L ó p e z V a l e n c i a NODRIZA REQUERIMIENTO NUTRICIONAL ENERGÍA Y PROTEÍNAS La necesidad adicional de energía para una nodriza con estado nutricional normal es de 500 Kcal y 15 gramos diarios de proteína. Los requerimientos de la mujer que amamanta son mayores incluso a los de la etapa de gestación, dado que la demanda calórica de la lactancia se estima en 600 Kcal al día. Los mayores requerimientos se deben al costo metabólico de sintetizar leche. Parte de esta energía se obtiene de depósitos grasos acumulados durante el embarazo, lo que contribuye a la baja de peso. CÁLCULO DE REQUERIMIENTO: 1. (METABOLISMO BASAL * PAL) + Kcal extra 2. (MÉTODO FACTORIAL * Peso real) + Kcal extra Ingesta recomendada de energía, proteínas y micronutrientes en la lactancia, Instituto de Medicina 2000-2002 y FAO/OMS 2000 Nutriente Mujer 19 a 30 años Nodriza 19 a 30 años % aumento Energía (Kcal.) Proteínas (g) 65 30 Vitamina A (ug RE) Vitamina D (ug) Vitamina E (mg) Vitamina C (mg) Tiamina (mg) Riboflavina (mg) Vitamina B6 (mg) Vitamina B12 (ug) Folato (ug) Calcio (mg) Hierro (mg)* Zinc (mg) Fósforo Yodo (ug) 2000 50 700 5 15 75 1,1 1,1 1,3 2,4 400 1000 18 8 700 150 2500 65 1300 5 19 120 1,4 1,16 2,0 2,8 500 1000 32-48 12 700 200 25 30 85 27 60 27 45 54 17 25 78-166 50 33 8|C a r o l i n a L ó p e z V a l e n c i a VITAMINAS Y MINERALES La mayoría de las vitaminas y los minerales en esta etapa se encuentran aumentados entre 25 a 50%, por lo que se requiere una adecuada selección de los alimentos a consumir. Se recomienda mantener el suplemento vitamínico, para satisfacer las necesidades extras de fosforo, magnesio, folato y calcio. OMEGA 3 Y DHA Uno de los nutrientes críticos para embarazadas y nodrizas es el ácido docosahexaenoico (DHA), ácido graso de la familia omega-3, esencial para el desarrollo cerebral temprano y de la visión. La bebida láctea “Purita Mamá” (PNAC) está formulada considerando las necesidades de la embarazada y nodriza. Su ingesta diaria asegura un aporte significativo de DHA, aporta casi el doble de calcio y la mitad de la grasa que la leche entera, y entrega parte importante de vitaminas y minerales requeridas. Se debe procurar tener el aporte de ácidos grasos esenciales de la serie omega 3 (EPA y DHA) ya que su síntesis es limitada y su biodisponibilidad depende de la dieta. Estudios nacionales han demostrado que el consumo de ½ tarro de jurel, 2 días en la semana aumenta el contenido de DHA en la leche materna. El requerimiento de DHA para la embarazada es de 1,3 mg/día (IOM, 2002). LÁCTEOS Además de contener proteínas de alto valor biológico son las principales fuentes de calcio, fósforo y riboflavinas. También contienen niacina, folatos, vitamina A y B1 y son buena fuente de vitamina D. Se recomienda preferir aquellos con bajo contenido graso. En embarazadas y nodrizas se recomienda aumentar el consumo a 4 porciones/día de leche o lácteos enriquecidos, solos o en preparaciones. LEGUMINOSAS Las leguminosas son buena fuente de fibra dietética, carbohidratos complejos y ácido fólico. Un consumo adecuado de folatos en el primer mes de gestación tiene un efecto protector de efectos del tubo neural del niño. La fibra contribuye a reducir niveles de colesterol en sangre y facilita la digestión. LÍQUIDOS La ingesta de líquidos debe aumentar de 500 a 1000 ml por sobre su ingesta habitual, a través de ingesta de leche baja en grasas, jugos de frutas naturales, infusiones o simplemente agua. ALIMENTOS METEORIZANTES La influencia de la dieta materna en los cólicos del lactante no es clara y se desconocen sus causas Algunos alimentos, especialmente de la familia de las crucíferas como repollo, brócoli, coliflor y otros, se relacionan con estas molestias, por lo que se recomienda no consumirlos cuando haya cólicos. ALCOHOL La ingesta de alcohol durante la lactancia afecta el sabor de la leche materna y reduce significativamente el volumen de ella, aunque no su aporte calórico. La ingesta de alcohol materno altera también el ciclo del sueño - vigilia del niño, aunque se desconocen los mecanismos implicados. 9|C a r o l i n a L ó p e z V a l e n c i a LACTANCIA MATERNA CARACTERÍSTICAS DE LA LECHE MATERNA: Equilibrado contenido de nutrientes específicos. Elevado contenido en inmunoglobulinas da protección al lactante y su inmaduro sistema inmunológico. Contiene una diversidad de factores bioactivos, que proporcionan protección contra infecciones: lactoferrina, caseína, oligosacáridos, ácidos grasos. Contenido de enzimas, hormonas y factores de crecimiento que favorecen el desarrollo de órganos y sistemas. Presencia de nucleótidos, citosinas, y elementos que modulan la función inmunitaria y componentes antiinflamatorios. BENEFICIOS PARA EL NIÑO: 1. Por tener la concentración adecuada de grasas, proteínas, lactosa, y enzimas que facilitan su digestión, la leche materna es de muy fácil absorción, aprovechándose al máximo todos sus nutrientes, sin producir estreñimiento ni sobrecarga renal. 2. La composición de la leche se va adecuando a las necesidades del niño, a medida que éste crece. Permite una maduración progresiva del sistema digestivo, preparándolo para recibir oportunamente otros alimentos. 3. La leche materna es indispensable para formar un eficiente sistema inmunitario en el niño y para sentar las bases de una buena salud general para el adulto, previniendo enfermedades digestivas, respiratorias, otitis y alergias. 4. Los lactantes que toman pecho materno presentan menos riesgo de obesidad y enfermedades crónicas como diabetes, enfermedad celíaca, enfermedades intestinales crónicas y algunos tipos de cáncer de la niñez. 5. El acto de mamar estimula el desarrollo facial del niño. Los niños consiguen un mejor desarrollo intelectual cognitivo, y alimentados al pecho se favorecen las relaciones de apego seguro. 6. En el recién nacido, el calostro elimina oportunamente el meconio y evita la hiperbilirrubinemia neonatal. 10 | C a r o l i n a L ó p e z V a l e n c i a BENEFICIOS PARA LA MADRE: 1. AUTOESTIMA: el vínculo de la madre con su hijo produce en ella un sentimiento de autovaloración y equilibrio emocional que promueven su desarrollo como mujer. 2. RETRACCIÓN DEL ÚTERO: por el estímulo de succión inmediatamente después del parto, la citosina producida, además de estar destinada a la eyección de la leche, actúa simultáneamente sobre el útero contrayéndolo para evitar el sangramiento y reducirlo a su tamaño previo, disminuyendo el riesgo de hemorragias postparto, cáncer de mamas y de ovario, y se protege contra la osteoporosis. 3. RECUPERACIÓN DEL PESO: la mayoría de las madres pierdan progresiva y lentamente el excedente de peso que tienen de reserva para enfrentar la lactancia. 4. RECUPERACIÓN DE PECHOS: la estimulación y el vaciamiento frecuente de los pechos evita la congestión y reduce los depósitos de grasa acumulados para la lactancia, ayudando con ello a mantener la elasticidad y firmeza de sus estructuras. 5. PREVENCIÓN DE ENFERMEDADES: La lactancia cumple un importante rol en la prevención del cáncer de mama y ovario, reduciendo el riesgo de desarrollarlas. CONSIDERACIONES: Es importante que el recién nacido comience a tomar el pecho precozmente, idealmente durante la primera media hora de nacido. El principal estímulo que induce la producción de leche es la succión del niño, por lo tanto, cuantas más veces toma el pecho de la madre, más leche se produce. La cantidad se ajusta a lo que el niño toma y a las veces que vacía el pecho al día. La calidad también varía con las necesidades del niño a lo largo del tiempo. Es importante, sobre todo al principio, que no se ofrezca al Recién Nacido chupetes ni mamaderas. Un chupete de entretención no se succiona de la misma forma que el pecho, por lo que el recién nacido puede “confundirse” y posteriormente agarrar el pecho con menos eficacia. 11 | C a r o l i n a L ó p e z V a l e n c i a TIPOS DE LECHE MATERNA Calostro: Leche secretada durante los primeros 2-3 días después del parto. Es producida en pequeñas cantidades requeridas por el recién nacido (40-50 ml el primer día). La succión precoz y frecuente del calostro mantiene en el recién nacido niveles de glicemia adecuados, evita la deshidratación y la pérdida exagerada de peso. El calostro proporciona protección inmunológica y facilita la reproducción de lactobacilo bífido en el intestino, promoviendo la colonización enterobacteriana de una flora protectora. Durante los primeros días, la leche es más amarillenta (calostro) y contiene mayor cantidad de proteínas y sustancias anti infecciosas; posteriormente aparece la leche madura. Su aspecto puede parecer “aguado” sobre todo al principio de la toma ya que es hacia el final de la misma cuando va aumentando su contenido en grasa. La composición de la leche no es igual al principio y al final de la mamada. La leche del principio contiene la mayor parte de las proteínas; la leche del final es menos abundante, pero tiene más calorías (el contenido en grasa y vitaminas es mayor). DURACIÓN Y FRECUENCIA ENTRE TOMAS: El tiempo que cada recién nacido necesita para completar una toma es diferente para cada niño(a) y cada madre, también varía según la edad de éste y de una toma a otra. Es mejor ofrecer el pecho “a libre demanda”. Un niño puede desear mamar a los 15 minutos de haber realizado una toma o por el contrario tardar más de 4 horas en pedir la siguiente, aunque al principio, durante los primeros 15 ó 20 días de vida, es conveniente intentar que el niño haga al menos unas 8 tomas en 24 horas. Lo importante no es que el niño mame de los dos pechos, sino que se vacíe completa y alternadamente cada uno de ellos, para evitar el acumulo de leche. TÉCNICA DE LACTANCIA El acople se facilita colocando al bebé girado hacia la madre, con su cabeza y cuerpo en línea recta, sin tener el cuello torcido o muy flexionado o extendido, con la cara mirando hacia el pecho y la nariz frente al pezón. Una vez bien posicionado, la madre puede estimularlo para que abra la boca rozando sus labios con el pezón y a la vez desplazar al bebé suavemente hacia el pecho. Cuando el bebé abra la boca introducir todo el pezón en ella, debe quedar toda la areola dentro de su boca. Si queda prendida solamente del pezón, deslizar el dedo meñique en su boca para que se desprenda con cuidado y volver a intentarlo. De esta forma se asegura que el pecho se mantenga bien dentro de la boca del bebé y que la succión y mamada sean eficaces. 12 | C a r o l i n a L ó p e z V a l e n c i a POSICIONES PARA AMAMANTAR Es importante que cada mamá conozca varias posiciones para amamantar, las formas de sostener el pecho y las técnicas de lactancia materna. De esta forma podrá escoger la que más le acomode a ella y a su niño. Si la madre y su niño encuentran una posición confortable y le resulta bien la lactancia, no se debe intervenir. Existen varias posiciones y todas ellas tienen algo en común: el vientre y la cara del recién nacido están enfrentados a su mamá. Con los cambios de posición, el niño comprime distintos puntos de la areola y el pezón, a la vez que el pecho se vacía mejor, evitando complicaciones caracteríticas. POSICIONES DE LACTANCIA MATERNA: Niño acostado de lado Posición reversa Niño sobre la madre Posición en canasto o pelota Posición de caballito Posición en decúbito lateral 13 | C a r o l i n a L ó p e z V a l e n c i a EXTRACCIÓN DE LECHE PREPARACIÓN PARA LA EXTRACCIÓN Antes de hacerlo con cualquier método, conviene hacer un masaje suave sobre el pezón y areola. Primero se observa que la areola se arruga, al volver a alisarse, se inicia la bajada de la leche y se puede comenzar a extraer. Al principio es normal que no salga leche, es necesario probar de a poco muchas veces al día durante pocos minutos. En el caso que la extracción sea por motivos laborales, se aconseja que en lo posible la práctica se inicie unas semanas antes del día en que la mujer comience a trabajar, ya que requiere práctica, además permite a la madre comenzar a acumular una reserva anticipada de leche. A. TÉCNICA DE EXTRACCIÓN MANUAL 1. La extracción se realiza directamente al envase limpio o estéril si el niño está hospitalizado. 2. Sostener el recipiente, apoyándolo en una mesa para que se mantenga en una posición estable e inclinar el cuerpo acercando el pecho al recipiente. 3. Tomar el pecho rodeándolo con los dedos en C: el pulgar por encima, apoyado detrás de la areola, y el resto de los dedos por debajo. 4. Presionar la base de la mama para exprimir la leche y al mismo tiempo comprimirla con el dedo pulgar por encima en el límite externo de la areola, o 3 a 4 centímetros de la base del pezón, si está muy amplia. 5. Presionar el dedo pulgar sin que resbale ni frote la piel. Presionar y soltar en forma intermitente y rítmica. 6. Si la leche no fluye enseguida, no presionar más fuerte, sino más constante y rítmicamente hasta que se estimule el reflejo de eyección. 7. Masajear en forma circular en sentido horario. 8. Cuando disminuya el flujo, repetir el masaje y si no sale más leche extraer de la otra mama. 9. Rotar la posición de los dedos alrededor de toda la areola, para vaciar los conductos que aun tengan leche, vaciando la mama por completo. 10. Repetir el masaje y la extracción. No dejar pasar más de cuatro horas, para simular la succión natural. 14 | C a r o l i n a L ó p e z V a l e n c i a B. TÉCNICA DE EXTRACCIÓN CON BOMBA MANUAL 1. La preparación de los pechos es similar a la que se indica para la extracción manual, adecuándose a las circunstancias y al tipo de bomba que se usará. 2. Si la bomba no trae un regulador automático de presión de succión, la madre debe regularlo manualmente, evitando una fuerza de succión mantenida por un tiempo demasiado prolongado ya que puede producir daño en los pechos. 3. Todos los elementos de la bomba en contacto con la leche deben ser lavados después de cada extracción, primero con agua fría y luego con agua caliente y detergente. 4. Una vez al día los utensilios deben hervirse por 10 minutos. FRECUENCIA DE LA EXTRACCIÓN : Para alimentar a un niño y mantener la producción de leche en caso de separación temporal de madre-hijo, la extracción debe hacerse con la frecuencia que el niño es amamantado, es decir, unas 6 a 8 veces al día y al menos 1 vez en la noche. Mientras más leche se extrae, más leche se produce. C. EXTRACCIÓN CON BOMBA ELÉCTRICA Existen bombas de extracción eléctrica pequeñas y transportables, con batería o para conectar a la red eléctrica. La leche extraída se deposita en botellas desmontables que vienen incluidas en el sistema. Los modelos más sencillos usan el principio de succión al vacío y los más sofisticados el de succión-inyección. Presionando y soltando alternadamente la base de la areola, por succióninyección, se simula mejor el masaje rítmico que el niño hace en el proceso de amamantamiento y posibilitan la extracción simultánea de las dos mamas. La bomba eléctrica es más cómoda para la madre ya que el vacío que se produce se hace en forma suave y sincrónica. Los modelos más completos son grandes y de alto costo, usándose en hospitales y clínicas de lactancia. OPCIONES PARA DAR LECHE EXTRAÍDA - Taza o vaso: Requiere de cierto entrenamiento, tiempo y paciencia. Mamadera: La forma del chupete debe ser lo más parecido a la areola-pezón del pecho para permitir que los labios evertidos y la punta de la lengua protruida se apoyen en su contorno. Uso de suplementadores: Para facilitar la succión, o para reinducir la lactancia en el caso de haberla suspendido temporalmente y para inducir la lactancia en madres adoptivas. Uso de otros implementos: Cápsulas, formador de pezón, cubre-pezón, obturadores etc. 15 | C a r o l i n a L ó p e z V a l e n c i a CONSERVACIÓN DE LECHE EXTRAÍDA Tiempo recomendado de conservación de leche materna Método Temperatura ambiente Refrigerada (no en puerta del refrigerador) Congelador del refrigerador (1 puerta) Freezer del refrigerador (2 puertas) Duración 6 a 8 horas 72 horas 14 días 3 meses CONSEJOS PARA LA CONSERVACIÓN: Se puede usar recipientes de vidrio o de plástico duro que resistan el agua caliente y la esterilización, deben tener tapa con cierre hermético. Si se necesita transportar la leche, se debe mantener fría hasta justo antes de usarla, se debe usar un recipiente con hielo por fuera. Etiquetar el recipiente con la fecha de extracción. Si el niño va a la sala cuna o está en el hospital, recordar poner su nombre. Se debe ir usando la leche la más antigua, sin mezclar con la fresca. ASPECTO: Es normal que la leche se separe y la grasa flote en la superficie. Algunas veces la leche tiene un tono azulado (color depende de la dieta o medicamentos). Al momento de calentarla se debe agitar para que vuelva a ser un líquido homogéneo. La leche no debería oler o tener un sabor agrio. Sin embargo, después de ser descongelada puede tener un leve olor a jabón debido a los cambios que ocurren en la grasa, lo que es normal. Se puede entibiar en una olla y ponerla al fuego un momento hasta que comience a hacer pequeñas burbujitas en el borde, luego se debe congelar normalmente. CONGELACIÓN: Se debe guardar la leche en el fondo del refrigerador, no refrigerarla en la puerta, ni congelar leche que ha sido guardada por más de 24-48 horas en el refrigerador. Si se deja la leche descongelada a temperatura ambiente, usarla dentro de una hora, la leche que no se utilizará se debe eliminar, porque no se puede volver a congelar. Es recomendable congelar sólo la cantidad de leche que toma el bebé. En general 50 a 100 cc. 16 | C a r o l i n a L ó p e z V a l e n c i a ALIMENTACIÓN DE LA MADRE DURANTE LA LACTANCIA Durante la lactancia, los requerimientos nutricionales y el metabolismo de la madre aumentan para poder sustentar el crecimiento y desarrollo del niño. Parte de este aumento de los requerimientos debe ser adicionado a la alimentación basal de la madre. La composición nutricional de la leche materna es influenciada en parte, por la alimentación de la madre, por lo que durante este período, la mujer debe alimentarse lo más completa y variadamente posible, basada en las Guías Alimentarias para la Población Chilena. Esto favorece además, el contacto precoz del niño con nuevos sabores, facilitando la incorporación de los alimentos cuando se inicie la alimentación complementaria. Por lo tanto no se justifica eliminar alimentos de la dieta. LÍPIDOS Los lípidos en la leche materna son los nutrientes de mayor variabilidad, cualitativa y cuantitativa. El ácido docosahexanoico (DHA) y el ácido araquidónico (AA) son ácidos grasos polinsaturados con un importante rol en el desarrollo del sistema nervioso central del niño. Por lo tanto, es importante incentivar el consumo de alimentos ricos en DHA como los pescados grasos (jurel, salmón, sardina) además del consumo de la bebida láctea “Purita Mamá”, que es descremada y contiene omega 3 (DHA y EPA), y es baja en sodio, grasa total y colesterol. Además, está fortificada con vitaminas y minerales, como calcio. CALCIO Incentivar el consumo de alimentos que contengan calcio, en especial lácteos, con el fin de llegar a las recomendaciones de ingesta, en especial en los primeros 6 meses postparto. Durante este período se recomienda agregar a la alimentación un vaso adicional de leche u otro producto lácteo de preferencia descremado. En caso que la madre presente intolerancia a lactosa puede consumir lácteos sin lactosa para mantener el aporte de calcio, y en otros casos indicar suplementación. SUSTANCIAS La ingesta de alcohol, el consumo de tabaco y otras drogas durante la lactancia, afectan el sabor de la leche materna, reducen significativamente el volumen de ella y afectan el ciclo sueño vigilia del niño (a), por lo que no deben consumirse en este período. CASOS ESPECIALES En los casos de mujeres vegetarianas y veganas, se debe buscar asesoría profesional con nutricionista y médico para evitar carencias de macro y micronutrientes, existiendo la posibilidad de suplementar a la madre con vitamina B12 (2,6 ug/d) para evitar las deficiencias clínicas en el niño(a). 17 | C a r o l i n a L ó p e z V a l e n c i a