Anatomía del Intestino Grueso: Estructura, Vascularización e Inervación
Anuncio

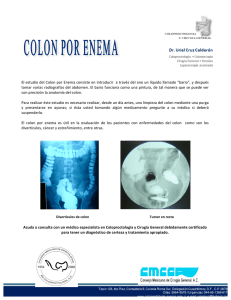
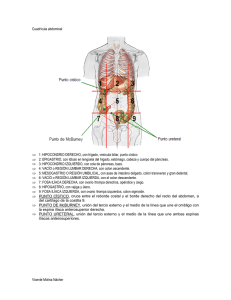
Intestino grueso GENERALIDADES El intestino grueso es la porción del tubo digestivo que continúa al íleon. Se extiende desde el orificio ileal [válvula ileocecal) hasta el ano (donde se abre al exterior). La disposición que adopta el intestino grueso en la cavidad abdominal se denomina marco cólico (colónico). GENERALIDADES El intestino grueso está dividido en varios segmentos que son: 1. El ciego, situado por debajo del orificio ileal, junto con el apéndice vermiforme. 2. Luego, el colon con sus distintas porciones: 1. El colon ascendente, que se dirige hacia la cara visceral del hígado y se continúa con la flexura cólica derecha. 2. La flexura cólica derecha (hepática), entre el colon ascendente y el colon transverso. 3. El colon transverso, que llega a la parte superior e izquierda del abdomen. GENERALIDADES El intestino grueso está dividido en varios segmentos que son: 2. Luego, el colon con sus distintas porciones: 4. La flexura cólica izquierda (esplénica), angulación del colon que se encuentra por debajo del bazo entre el colon transverso y el colon descendente. 5. El colon descendente, vertical hasta la cresta ilíaca, interpuesto entre la flexura cólica izquierda y el colon sigmoide. 6. El colon sigmoideo, segmento terminal del colon, está situado por encima de la línea arcuata de la pelvis. Abajo se continúa, a la altura de s3, con el recto. GENERALIDADES El intestino grueso está dividido en varios segmentos que son: 3. El recto, que se extiende desde el colon sigmoide, a unos 13 a 15 cm del ano (a la altura de la tercera vértebra sacra), hasta la flexura perineal, a 3 cm de la piel y por delante del cóccix, en donde se continúa con el canal anal. 4. El canal anal, última porción del intestino grueso, que comienza con las columnas anales a nivel de la unión anorrectal y, luego de un trayecto de 3 o 4 cm, termina en el ano. GENERALIDADES En el intestino grueso, el peritoneo se dispone en forma variable: El ciego y el apéndice vermiforme, el colon transverso y el colon sigmoide son libres, con un meso y una envoltura peritoneal completa. El colon ascendente y el colon descendente están adosados a la pared posterior del abdomen. El recto dispone de un revestimiento peritoneal incompleto. GENERALIDADES A esta división topográfica y peritoneal se le puede oponer otra división basada en la embriología, la vascularización, la fisiología, hasta la clínica y la cirugía. Se distingue así: El "colon derecho", que comprende: el ciego, el colon ascendente, la flexura cólica derecha y la mitad derecha del colon transverso. Está irrigado por la arteria mesentérica superior. Esta porción del colon generalmente se encuentra distendida por gas y en ella se produce gran parte de la reabsorción del agua del bolo fecal. GENERALIDADES A esta división topográfica y peritoneal se le puede oponer otra división basada en la embriología, la vascularización, la fisiología, hasta la clínica y la cirugía. Se distingue así: El "colon izquierdo", que comprende: la mitad izquierda del colon transverso, la flexura cólica izquierda, el colon descendente y el colon sigmoide. Está irrigado por la arteria mesentérica inferior. Es más estrecho y se encarga de la evacuación del bolo fecal, más pastoso y homogéneo a este nivel. GENERALIDADES El intestino grueso mide en su totalidad de 1,60 a 1,80 m en el adulto. Su diámetro disminuye en forma progresiva desde el ciego hasta el colon sigmoide. A nivel del recto presenta una dilatación, la ampolla rectal, y luego vuelve a estrecharse a nivel del canal anal. Las variaciones se estudiarán para cada segmento, pero el colon en su totalidad puede ser: Alargado: es el dolicocolon. Ensanchado: es el megacolon. Estas dos malformaciones están en general asociadas: el megadolicocolon. Configuración externa Al abrir el abdomen, el intestino grueso se diferencia del intestino delgado por su diámetro mayor, así como por la presencia de las tenias, haustras y apéndices epiploicos del colon. Configuración externa Tenias del colon [cintillas longitudinales del colon] Las tenias están formadas por la concentración de las fibras musculares longitudinales del colon, agrupadas en tres bandeletas, siguiendo al eje mayor del intestino. Miden de 8 a 15 mm de ancho. Comienzan en la base del apéndice vermiforme, sobre la pared del ciego, en número de tres; desde aquí divergen hacia el colon ascendente: Una anterior, la tenia libre, la más ancha; Dos posteriores: una posterolateral, la tenia epiploica y una posteromedial, la tenia mesocólica, con una ligera modificación para el colon transverso, donde la tenia libre pasa a ser anteroinferior, mientras que la tenia epiploica se hace posterosuperior y la tenia mesocólica, posteroinferior. Configuración externa Tenias del colon [cintillas longitudinales del colon] En el colon descendente adoptan la misma disposición que en el ascendente. Las tenias desaparecen a nivel del recto. Estas tenias representan la zona más gruesa de la pared cólica, donde se agrupan las fibras musculares de la capa longitudinal. Proporcionan un buen punto de apoyo para las suturas quirúrgicas. Configuración externa Haustras [abollonaduras] Las haustras del colon son dilataciones de la pared en forma de saco, que se encuentran situadas entre dos pliegues semilunares, que forman sus limites. Las haustras se interponen entre las tenias, como si estas últimas fruncieran al intestino grueso. Las haustras están mucho más desarrolladas a nivel del ciego y del colon sigmoide y son más numerosas en el colon transverso. Configuración externa Apéndices epiploicos (omentales) Los apéndices epiploicos son pequeñas masas adiposas que se desarrollan a lo largo del colon, con una presentación más o menos pediculada, cubiertos por el peritoneo. Se disponen sobre la tenia libre y la tenia epiploica. Constitución anatómica Se observan tres capas. Mucosa Es bastante gruesa, presenta pliegues longitudinales y transversales. Forma espolones en la unión de los relieves: corresponden a las tenias, los pliegues semilunares y las haustras observadas en la cara externa, pero no existen pliegues circulares ni vellosidades. En la mucosa se observan células caliciformes y glándulas que segregan esencialmente mucus. Constitución anatómica Se observan tres capas. Muscular Constituida por una capa longitudinal, externa, agrupada en tres tenias y una capa circular, interna, cuyos engrosamientos producen los pliegues semilunares del colon. La capa muscular es bastante delgada y frágil. Constitución anatómica Se observan tres capas. Serosa El peritoneo se adhiere a los planos musculares, de los que está separado, sin embargo, por los vasos y los apéndices epiploicos. Para cada segmento del intestino grueso adopta una disposición característica. Vascularización Circulación arterial y venosa Son dependientes de los vasos mesentéricos, superiores para el "colon derecho" e inferiores para el "colon izquierdo". En conjunto, esta vascularización es menos rica que la del yeyuno y el íleon. Existe, tanto para las arterias como para las venas, un arco anastomótico marginal, único, cerca del intestino, al que le envía vasos rectos. Éstos últimos están más apartados y son más finos que en el intestino delgado. Vascularización Circulación arterial y venosa En la pared, los vasos rectos que le llegan rodean al intestino grueso y se anastomosan a nivel de su borde libre. Los vasos más cortos, más numerosos que los precedentes, terminan en su cara mesocólica. Este dispositivo, valedero para las arterias y las venas, varía según los segmentos cólicos que se consideran. Algunos, como las flexuras cólicas y el colon sigmoide, se benefician con una vascularización más abundante. Se notará que la circulación venosa del colon pertenece al sistema de la vena porta hepática. IRRIGACIÓN ARTERIAL • Mesentérica superior: – a. cólica derecha – a. cólica media – a. Ileocólica • Mesentérica Inferior: – a. cólica izquierda, – a. Sigmoideas, – a. Rectal superior. •Arteria Marginalconecta la circulación de la a. Mesentérica superior y la a. Mesentérica inferior. • Da origen a vasos rectos con su rama larga y rama corta. • La circulación colateral es inconsistente en el ángulo esplénico (ausente hasta en un 50%) importancia no anastomosis en este punto. Vascularización Linfáticos Los linfáticos del colon se pueden dividir en dos grandes corrientes linfáticas: derecha e izquierda. vasos linfáticos originados en las paredes cólicas encuentran estaciones de ganglios linfáticos cólicos derecho, medio e izquierdo y ganglios paracólicos, antes de llegar a los grupos de ganglios linfáticos situados a lo largo del recorrido de las dos venas mesentéricas, superior e inferior. Las dos corrientes linfáticas, derecha e izquierda, se reúnen a nivel del grupo central superior, situado alrededor del origen de la vena porta hepática. •Drenaje Linfático paralelo al arterial •Drenaje linfático de colon y 2/3 proximales del recto drenan a Nódulos paraaórticos. •Drenaje Linfático del tercio distal del recto a nódulos paraaórticos o lateralmente a nódulos inguinales superficiales. Inervación Es doble, con un sistema intrínseco y un sistema extrínseco. Sistema nervioso intrínseco Se encuentran aquí las porciones correspondientes del plexo entérico, que forman parte del sistema nervioso entérico, constituido por: El plexo submucoso [de Meissner], que tiene sobre todo funciones sensitivas, está ubicado en la submucosa, entre la capa muscular y la capa muscular de la mucosa. El plexo mientérico [de Auerbach], que es principalmente motor (dirige el peristaltismo intestinal), se encuentra entre la capa muscular longitudinal y la capa muscular circular. El plexo subseroso, situado de modo más superficial, cubierto por el peritoneo. Estos plexos no tienen la misma densidad en todos los segmentos del colon. Inervación Es doble, con un sistema intrínseco y un sistema extrínseco. Sistema nervioso extrínseco Los nervios del intestino grueso acompañan a las arterias. Contienen fibras parasimpáticas, que vienen del plexo celíaco y activan el peristaltismo, fibras simpáticas que inhiben las contracciones intestinales. Estas fibras simpáticas provienen también del plexo celíaco y son reforzadas por fibras provenientes del tronco simpático lumbar, sobre todo a la izquierda: plexo mesentérico inferior. Ciego y apéndice vermiforme El ciego es la porción del intestino grueso situada por debajo del orificio ileal. Su descripción es inseparable de la del apéndice vermiforme, al cual prolonga, y cuya inflamación frecuente (apendicitis) confiere a este conjunto, cecoapéndice, un interés práctico considerable. Situación. El cecoapéndice es un órgano de la región inguinal derecha, pero esta situación depende de la rotación del asa intestinal, ésta puede detenerse en su camino y existen así ciegos izquierdos (raros), epigástricos o subhepáticos. A veces el descenso progresa más: el ciego es entonces pelviano. Descripción Configuración externa Ciego Está orientado de arriba hacia abajo, de atrás hacia adelante y de lateral a medial. Se continúa por arriba con el colon ascendente. El íleon se implanta en ángulo recto sobre su cara medial. En el embrión, el ciego tiene la forma de un embudo, prolongado abajo por el apéndice vermiforme. El crecimiento lo hace oblicuo hacia medial, lo que lleva la implantación apendicular hacia su cara inferomedial. Descripción Configuración externa Ciego Desde esta implantación parten las tres tenias, con dirección longitudinal, que van a situarse: una adelante, la más ancha, la tenia libre, y las otras dos posteriormente. Entre las tenias se ubican las haustras; la más importante es inferolateral y constituye el fondo del ciego. En el ser vivo, el ciego está lleno de materia fecal líquida o de gases, que es necesario exprimir hacia arriba, mediante compresión, para que se aplaste. Descripción Configuración externa Apéndice vermiforme [vermicular o cecal] El apéndice vermiforme es tubular y flexuoso, implantado en la parte inferior y medial del ciego, a unos 2 o 3 cm por debajo del orificio íleal. Mide unos 9 cm de longitud y termina en una extremidad redondeada. En relación con el ciego, se distinguen apéndices: Descendentes, oblicuos abajo y medialmente, que es la disposición más común. Mediales, dirigidos en sentido transversal hacia la línea media. Ascendentes, que son: mediales por debajo o detrás de la última asa íleal, o bien laterocecales, o posteriores retrocecales. El apéndice vermiforme obedece a las mismas variaciones de situación que el ciego, sobre el cual se implanta. Esta implantación se produce en el mismo lugar con respecto al orificio íleal. • Apéndice: 3 cm por debajo de válvula ileocecal. 8 a 10cm long. Retrocecal65%, Pelvico 31%, Subcecal 2%, Preileal 1% Retroileal 0.4% Descripción Configuración interna Reproduce a la inversa su configuración externa. En ella se observan dos orificios: íleal y apendicular. Orificio íleal El orificio íleal está bordeado por la papila íleal [válvula ileocecal o de Bauhin]. Es una saliente de la mucosa y las capas musculares, que rodea el orificio íleal, al que le constituye un esfínter. Es una formación oblonga compuesta por dos labios superpuestos, uno superior y otro inferior; ambos bordes libres rodean el orificio íleal, por sus extremidades anterior y posterior, que se unen para dar origen al frenillo del orificio íleal. Descripción Configuración interna Orificio íleal Éste último, en forma de hendidura, está orientado hacia abajo y a la derecha. Aplicándose uno contra el otro, los dos labios se oponen al reflujo del contenido cecal hacia el íleon. Pero esta "barrera de los boticarios“ (creían que aquí se detenían los enemas) no es hermética. El reflujo ileocecal es frecuente y no es patológico. La papila íleal está constituida por una verdadera invaginación en el ciego de las túnicas mucosa y muscular circular de la porción terminal del íleon. Descripción Configuración interna Orificio del apéndice vermiforme Está a 2 o 3 cm por debajo del orificio íleal, algo hacia atrás, circunscripto por las tres tenias. Un pliegue mucoso en el orificio del apéndice vermiforme: la válvula apendicular [válvula de Gerlach), no impide que el contenido cecal penetre en la luz del apéndice vermiforme. Descripción Constitución anatómica Las paredes del ciego y del apéndice vermiforme tienen la misma estructura que el conjunto del intestino grueso, pero en la túnica submucosa del apéndice vermiforme se encuentran importantes formaciones linfoideas, verdaderos folículos que permiten comparar el apéndice con las amígdalas palatinas. Se trata de un aparato de defensa contra las infecciones. En todo caso, este aparato suele ser defectuoso, si se juzga por la frecuencia de la apendicitis. Drenaje linfático del apéndice y ciego • Ganglios linfáticos paralelos a la arteria ileocólica. Colon Colon ascendente y flexura cólica derecha Descripción Forman la parte fija del colon derecho, interpuesta entre el ciego y el colon transverso. Esta fijeza está asegurada: por el adosamiento de la fascia retrocólica ascendente y por los ligamentos que suspenden la flexura cólica derecha, en particular por el ligamento frenocólico derecho. Descripción Configuración externa Colon ascendente. Está dirigido hacia arriba y atrás. Continúa al ciego y en él se vuelven a encontrar las tres tenias descritas en el ciego, con las haustras. Mide de 12 a 1 5 cm de longitud. Descripción Configuración externa Flexura cólica derecha [ángulo hepático del colon). Está ubicada por debajo del hígado, aplicada contra la pared abdominal posterior, de la que se separa para prolongarse por el colon transverso. Su forma es variable. En general posee: Una vertiente posterior, derecha, ascendente. Un codo o flexura, por lo común, cóncavo hacia abajo. Una vertiente anterior, izquierda. Descripción Configuración externa Flexura cólica derecha [ángulo hepático del colon). La flexura que reúne las dos vertientes puede ser: aguda, recta u obtusa. La flexura aguda es la habitual, de modo que el segmento inicial del colon transverso desciende por delante del colon ascendente. La tenia posterolateral se hace aquí posterosuperior y la tenia anterior se hace anteroinferior: el colon está "torcido" a nivel de la flexura cólica derecha. Descripción Configuración externa Flexura cólica derecha [ángulo hepático del colon). Variaciones. Son frecuentes y obedecen a los vicios de rotación del asa intestinal. Además de la ausencia de rotación que deja todo el conjunto a la izquierda de la línea media, rara, suele observarse una rotación incompleta. Cuando el ciego es subhepático, no hay colon ascendente ni flexura cólica derecha, pero si existe exceso de rotación y ciego pelviano, el colon ascendente es más largo. Descripción Configuración externa Flexura cólica [ángulo hepático del colon). Es aun más profunda que el segmento precedente, pero su vertiente izquierda se acerca a la pared anterior. Se relaciona: Atrás. La fascia retrocólica ascendente la separa de la celda renal derecha. Arriba. La cara visceral del hígado se aplica sobre ella, la que recibe su impresión, y entre ambas se esboza a veces una adherencia, el ligamento hepatocólico. Abajo. El ángulo medial de abertura de la flexura cólica derecha está ocupado por asas delgadas. Lateral. El surco paracólico derecho está coronado por la cara visceral del hígado y por la inserción inferior derecha del diafragma. Medial. Se encuentra en contacto prácticamente con la porción descendente del duodeno. Adelante. Se relaciona con la pared abdominal anterior y con el extremo anterior de la 1 Oª y de la 11 ª costilla, con las asas delgadas y la parte correspondiente de la cara visceral del hígado. Descripción Configuración interna y estructura No ofrecen ningún detalle particular. Este segmento es, sin embargo, menos ancho que el ciego, pero en el ser vivo está distendido por gas. Colon Colon transverso Descripción Es la parte más larga y más móvil del intestino grueso, interpuesta entre la flexura cólica derecha y la flexura cólica izquierda, unida a la pared posterior del abdomen por el mesocolon transverso El colon transverso es un segmento particular del intestino grueso por su meso, por su vascularización, que proviene de las dos arterias y tributaria de las venas mesentéricas, y por pertenecer a la vez al "colon derecho“ y al "colon izquierdo“, sin que exista limite neto entre ambas porciones. Anatomistas y cirujanos tienden a llevar este limite hacia la izquierda; por lo tanto, se aumenta la extensión del colon derecho. Descripción Configuración externa Dirección. Es muy variable. En el conjunto, el colon transverso describe un arco cóncavo hacia atrás, tanto que sus dos extremos o flexuras están aplicados hacia atrás, mientras que la convexidad cólica está en contacto con la pared abdominal anterior. Este arco es igualmente cóncavo hacia arriba en la estación de pie, con una parte media que puede descender muy abajo. Descripción Configuración externa Dirección. Según los casos, el colon transverso adopta, como se puede observar en las radiografías. la forma de una U, de una V o de una W, hasta de una cuerda tendida en diagonal de la flexura cólica derecha a la flexura cólica izquierda (lo que es raro). Descripción Configuración externa División. Desde la flexura cólica derecha hasta la izquierda, se pueden distinguir: Un segmento derecho, dirigido hacia abajo, adelante y medialmente, con un meso corto, por lo tanto relativamente fijo, que ocupa la parte baja del hipocondrio derecho. Un segmento medio, transversal, largo y móvil, que franquea la línea mediana. Un segmento izquierdo, oblicuo hacia arriba, a la izquierda y atrás, situado en el hipocondrio izquierdo y cada vez menos móvil a medida que se acerca a la flexura cólica izquierda. Descripción Configuración externa Aspecto. El colon transverso se reconoce por la inserción del epiplón mayor en su borde anteroinferior. Las tenias son: una anteroinferior, la tenia libre, y dos posteriores: mesocólica y epiploica, y entre todas ellas presenta las haustras. Los apéndices epiploicos son bastante numerosos y están dispuestos en una sola fila. El calibre del colon transverso va disminuyendo de manera progresiva de la derecha a la izquierda. La longitud de este segmento cólico es muy variable. Descripción Configuración interna y constitución anatómica No ofrece nada de particular con respecto a los otros segmentos cólicos. Colon Flexura cólica izquierda Descripción Se denomina también flexura esplénica por su relación con el bazo. Se distingue de los segmentos vecinos: Por su forma, dado que presenta un acodamiento agudo. Por su situación por debajo de la cúpula diafragmática izquierda. Por su fijeza, ya que es un segmento suspendido y adosado. Por su vascularización, que es relativamente abundante. Descripción Configuración externa Se ubica en el hipocondrio izquierdo y se proyecta por delante de la 8ª costilla, en un plano que corresponde por atrás a las vértebras torácicas 11 a y 12ª. La flexura cólica izquierda está configurada en ángulo agudo, con una "vertiente transversa" o derecha y una vertiente descendente" o izquierda, que son prácticamente paralelas entre sí. Es una flexura con dirección sagital, de tal modo que la vertiente transversa está situada por delante de la vertiente descendente. El calibre cólico ha disminuido. A su nivel, el bolo fecal está constituido, es pastoso y tiene poco gas. Descripción Configuración externa Medios de fijación Además del adosamiento posterior de la fascia retrocólica descendente, la flexura cólica izquierda está fijada: Por la prolongación del ligamento gastrocólico o ligamento esplenomesocólico [de Buy), que es bastante laxo. Descripción Configuración externa Medios de fijación Por el ligamento frenocólico izquierdo (sustentaculum lienis), sostén del bazo, este representa el vestigio de la prolongación izquierda de la transcavidad de los epiplones. Es triangular, con un vértice fijado al diafragma, lateral al riñón izquierdo, una base amarrada al colon, un borde lateral, aferente al diafragma y un borde anteromedial prolongado hacia el epiplón mayor. Este ligamento contiene fibras elásticas. Es resistente y se opone firmemente al descenso de la flexura cólica izquierda. Colon Colon descendente Descripción Configuración externa Corresponde al segmento de colon interpuesto entre la flexura cólica izquierda y el colon sigmoide. El colon descendente se extiende desde la primera hasta el estrecho superior de la pelvis del lado izquierdo. Descripción Configuración externa Es netamente más estrecho que el colon transverso. Lo recorren las tres tenias que desde la flexura cólica izquierda han vuelto a adoptar la disposición que tenían en el colon ascendente, es decir: Una ancha y anterior (tenia libre); Dos tenias posteriores. medial (tenia mesocólica) y lateral (tenia epiploica), más estrechas. Se observan además haustras. Los apéndices epiploicos son numerosos, sobre todo adelante. Descripción Configuración externa La dirección del colon descendente primero es rectilínea vertical; es oblicuo hacia abajo y adelante, está profundamente situado en la fosa lumbar e ilíaca izquierda por arriba del estrecho superior de la pelvis. Las variaciones conciernen en especial al segmento ilíaco, cuya longitud es variable. Colon Colon sigmoides [Colon pelviano] Descripción El colon sigmoide está interpuesto entre el colon descendente y el recto. Sus límites se extienden desde la fosa ilíaca izquierda de la pelvis hasta la cara anterior de la 3ª vértebra sacra. Entre estas dos extremidades describe un asa móvil, situada en la pelvis menor. Está unido a la pared posterior por un meso libre: el mesocolon sigmoide. Este segmento intestinal funciona como un reservorio, donde se detiene la materia fecal hasta su expulsión al exterior a través del recto y del canal anal. Descripción Configuración externa El colon sigmoide se reconoce por su situación y su movilidad, así como por: Las tenias aquí se confunden en dos cintas, anterior y posterior, las que a medida que se aproximan al recto pierden individualidad para continuarse con fibras longitudinales de este último segmento. Los apéndices epiploicos, insertados en el borde circunferencial, son particularmente numerosos y voluminosos. En esta porción no existen prácticamente haustras. Descripción Configuración interna y estructura El único punto original concierne a la mucosa, que suele enviar, a través de la túnica muscular, divertículos hacia el peritoneo. En estos últimos pueden originarse inflamaciones agudas o crónicas que constituyen las diverticulítis sigmoideas o sigmoidítis. Descripción Trayecto Depende de la longitud del asa sigmoidea, que por lo común mide en el adulto de 20 a 50 centímetros. En su aspecto más frecuente, el colon sigmoide desciende primero a lo largo de la parte izquierda de la pelvis, se curva en seguida de izquierda a derecha y luego de adelante hacia atrás, en dirección a la articulación sacroiliaca derecha. Se flexiona finalmente de arriba hacia abajo para situarse en la línea media. La continuidad rectosigmoidea se encuentra así alojada en la concavidad sacra. Descripción Trayecto El trayecto descrito se modifica fácilmente merced a la movilidad del colon sigmoide, que puede ser rechazado hacia arriba, a la izquierda o hacia abajo. En el niño, la exigüidad de la pelvis orienta al colon sigmoide hasta la fosa ilíaca derecha. Recto y canal anal Recto Descripción El recto constituye la parte terminal del sistema digestivo, que se continúa luego con el canal anal. Se extiende desde la unión rectosigmoidea: esfínter sigmoidorrectal (Didio, O'Beirne), situado frente a la 3ª vértebra sacra, hasta la flexura perineal, a 3 cm de la piel y por delante del cóccix, donde se continúa con el canal anal. Descripción Configuración externa Forma y dirección. Una vista a través de un corte sagital del recto muestra dos flexuras: Una superior, la flexura sacra, Otra inferior, la flexura perineal. A partir de esta última el recto se continúa con el canal anal. La flexura sacra tiene concavidad anterior. Su convexidad posterior se amolda sobre la concavidad del hueso sacro y del cóccix. En la parte anterior de la flexura sacra del recto se observa una flexión anterior que corresponde en el interior del recto al pliegue transverso medio del recto [pliegue de Kohlrausch]. La flexura perineal es de convexidad anterior. Descripción Configuración externa Forma y dirección. Una vista coronal muestra que el recto tiene tres flexuras laterales: Una flexura lateral superior (de convexidad derecha) Una flexura lateral intermedia (de convexidad izquierda) Una flexura lateral inferior (de convexidad derecha). Estas flexuras determinan relieves semicirculares en la mucosa que se denominan pliegues transversos del recto, dos de los cuales son izquierdos y uno es derecho. Descripción Configuración externa Topografía. Se encuentra en la pelvis menor. El segmento del recto que queda por encima de la flexión media anterior presenta la cara anterior tapizada por peritoneo. En sus dos caras laterales. el peritoneo se dispone oblicuo hacia abajo y adelante, formando las fosas peritoneales pararrectales por debajo de las cuales se relaciona con el espacio pelvirrectal superior. La cara posterior está fijada por arriba por una formación que desciende del promontorio: La lámina abdominopelviana (Czerniuk) Más abajo, a nivel de la 5ª vértebra sacra, por el ligamento sacrorrectal. Descripción Configuración externa Topografía. Por debajo de la flexión media anterior, el recto cambia de dirección y se hace descendente hacia adelante formando con la porción precedente un ángulo cuyo seno se abre adelante: la flexura sacra. Su cara inferior se aplica al cóccix y al ligamento anococcigeo. Su cara superior es subperitoneal, excepto una pequeña porción que se relaciona con el fondo de saco rectouterino en la mujer o rectovesical, en el hombre. Descripción Configuración externa Topografía. Su extremidad anterior, situada debajo y detrás de la próstata o de la vagina, se acoda bruscamente hacia abajo y atrás y adopta relaciones musculares y fibrosas que hacen de esta porción la región más fija del recto pelviano, donde asienta el anillo de Millingan y Morgan (Quagliotti y col.). El conjunto del recto y el canal anal mide en el adulto 18 cm término medio, de los cuales 14 cm son para el primero y 4 cm para el segundo. Descripción Configuración interna Diversos accidentes aparecen en la mucosa anorrectal, observables en la rectoscopia. Las columnas anales se prolongan en la ampolla rectal en forma variable. Existen. además, relieves transversales que son: Los pliegues transversos del recto superior e inferior [válvulas de Houston), visibles en la pared izquierda. El pliegue transverso del recto medio [válvula de Kohlrausch]. situado a la derecha y en la parte media. Es el más prominente y se localiza a unos 6 a 7 cm del ano. Marca el límite superior de la ampolla rectal, la parte más dilatada del recto. Descripción Constitución anatómica La pared rectal está formada por tres capas: Muscular Submucosa Mucosa El peritoneo tapiza sólo una pequeña parte del recto y no figura aquí como en las otras partes del sistema digestivo abdominal. Descripción Constitución anatómica Capa muscular. Está constituida por músculo liso, espeso, dispuesto en dos planos: Plano superficial, formado por fibras longitudinales que descienden hasta la piel de la región anal. Plano profundo, constituído por fibras circulares, más delgadas arriba que abajo. Capa submucosa. Es gruesa y lo bastante laxa como para permitir el deslizamiento de la mucosa sobre la capa muscular. Contiene numerosos vasos sanguíneos y linfáticos. Capa mucosa. A nivel de la ampolla rectal es gruesa, del tipo intestinal, semejante a la del colon. Descripción Variaciones y anomalías La ampolla rectal a veces es alargada y sinuosa, y en ocasiones el recto también se presenta muy dilatado: es el megarrecto. Recto y canal anal Canal anal Descripción El canal anal es la porción terminal del sistema digestivo, que continúa al recto. Comienza a nivel de la unión anorrectal [línea anorrectal] con las columnas anales, y luego de un trayecto de 3 o 4 cm termina en el ano. Descripción Configuración externa El canal anal es de origen cloacal (ectodermo) y se abre por resorción de la membrana cloacal. El canal anal es estrecho; sus paredes contactan entre sí. Debe esta exigüidad a la existencia a su alrededor del aparato esfinteriano. El canal anal está rodeado por una musculatura estriada de orden voluntario. Respecto de la dirección que adquiere, es oblicuo abajo y atrás; entre el recto y el canal anal se estructura la flexura perineal. Descripción Configuración interna Diversos accidentes aparecen en la mucosa anorrectal, que se ven en la rectoscopia. En el canal anal se observan: Las columnas anales [de Morgagni], que son pliegues mucosos longitudinales. En la terminación de las columnas anales, entre ellas, se forman unas pequeñas cavidades en forma de "nido de paloma“ denominadas senos anales, en número de 8 a 14. Válvulas anales [semilunares o de Morgagni]. Situadas entre las bases de las columnas anales. Son abiertas hacia arriba. Entre éstas y la pared rectal se ubican los senos anales. Descripción Configuración interna Diversos accidentes aparecen en la mucosa anorrectal, que se ven en la rectoscopia. En el canal anal se observan: Las columnas anales terminan a un mismo nivel, dando lugar a una línea de aspecto dentado: la línea pectínea. Por debajo de la línea pectínea, el canal anal está recubierto por piel modificada adherida a los planos subyacentes. El revestimiento infrapectíneo presenta una coloración más pálida que se extiende hasta la línea anocutánea: esta franja se denomina pecten anal. Descripción Constitución anatómica Capa muscular. Presenta una capa externa de fibras longitudinales y una capa interna de fibras circulares. Esta última aumenta gradualmente de espesor hacia abajo hasta constituir el esfínter interno. Por fuera de las fibras longitudinales se adicionan fibras musculares estriadas que conforman el esfínter externo. Las fibras longitudinales continúan sin modificaciones hasta la línea pectínea; algunas de el las atraviesan el esfínter interno, fijando así la mucosa a la capa muscular [ligamento de Parks]. Otro grupo de estas fibras longitudinales atraviesan el esfínter externo y llegan a la piel del margen anal. Descripción Constitución anatómica Capa submucosa. A nivel del canal anal, esta capa es más delgada que en el recto y la separación musculomucosa es más difícil de realizar, debido a la presencia del ligamento de Parks, que une la mucosa al plano muscular esfinteriano "separando las hemorroides externas de las internas" (Czerniuk). Descripción Constitución anatómica Capa mucosa. A nivel del canal anal es más delgada y se confunde paulatinamente con el revestimiento cutáneo del ano. Esta zona de transición se denomina pecten anal. Más abajo se exterioriza, marcada por pliegues radiados, antes de unirse a la piel: línea anocutánea. Por último, subrayemos la sensibilidad de la mucosa anal: las enfermedades y las operaciones son muy dolorosas cuando se efectúan en la región anorrectal. Tiene una acción importante en la continencia rectal. Su contacto desencadena el reflejo anal, signo buscado en neurología. Descripción Variaciones y anomalías El canal anal y el ano presentan malformaciones frecuentes que en general se observan al nacer. Se deben a trastornos del desarrollo embrionario. Son, sobre todo, imperforaciones anales que se pueden clasificar (Tellerin) en: Imperforación completa, sin evacuación de meconio. Imperforación incompleta, con fistulas o anos perineales o vulvares, que permiten la evacuación del meconio y necesitan un tratamiento menos urgente. El fondo de saco peritoneal puede prolongarse hasta el periné, dando lugar a una hernia perineal o eritrocele.