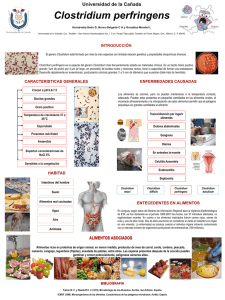
CLOSTRIDIUM DIFFICCILE Bacteria Características Estructurales Descripción Principales mecanismos de patogenicidad Tratamiento Método de identificación prevención y control Clostridium difficcile especie bacteriana del género Clostridium, que son bacilos gram positivos formadores de esporas, anaerobios estrictos. C. difficile es parte de la microbiota intestinal normal en un pequeño número de individuos sanos y de pacientes hospitalizados Bajo el microscopio se ven como palillos de fósforos con el abultamiento localizado en un extremo terminal. Las células de Clostridium difficile son Gram positivas y las colonias muestran un crecimiento óptimo al ser sembradas sobre agar sangre a temperatura corporal humana. Cuando el medio que las rodea se vuelve estresante, la bacteria produce endosporas que toleran las condiciones extremas que de otro modo destruirían al microorganismo. Enfermedades causadas por C. difficile: Colonización asintomática. Diarrea asociada a antibióticos. Colitis pseudomembranosa. una infección del colon, con frecuencia secundaria a la erradicación de la flora saprófita por el uso extenso de antibióticos. El tratamiento, por lo general, está basado en suspender los antibióticos, con excepción de anticlostridiales, como el metronidazol. Enterotoxina (toxina A): Produce quimiotaxis; induce la producción de citocinas con hipersecreción de fluido; produce necrosis hemorrágica. Citotoxina (toxina B): Induce la despolimerización de la actina con la pérdida del citoesqueleto celular. Factor de adhesión: Interviene en la unión a las células colónicas humanas. Hialuronidasa: facilita la expansión de la infección por medio de tejidos sensibles a la misma. Formación de endosporas: Permite la supervivencia del microorganismo durante meses en el medio hospitalario. se han descrito cepas que causan brotes con mayor gravedad y con más frecuencia. Pertenecen a un solo tipo de cepas con estas características: cepa de campo pulsante tipo NAP-1 (North América pulsed-field type 1), ribotipo 027, endonucleasa de restricción tipo B1, toxinotipo III. Lo que hace que estas cepas se propaguen con más rapidez y sean más virulenta es que poseen: El tratamiento con metronidazol y vancomicina se debe utilizar en enfermedad grave. Epidemiologia: C. difficile es una bacteria comensal del intestino humano en una minoría de la población. Los pacientes que han estado largo tiempo hospitalizados o en residencias de cuidados especiales tienen una mayor probabilidad de ser colonizadas por este organismo. En pequeño número, no tiende a causar daños de significado clínico. Los antibióticos, en especial los de amplio espectro, causan un desequilibrio de la flora intestinal, llevando a una sobrepoblación por el C. difficile. Ello conlleva a la colitis pseudomembranosa 1)mutación en el gen regulador de la toxina tcdC (deleción parcial en el gen regulador negativo de la toxina 2) genes de toxina binario 3) mutaciones de resistencia a las fluoroquinolonas La recidiva es frecuente, debido a que las esporas no se ven afectadas por los antibióticos; un segundo ciclo de antibióticos con el mismo antibiótico suele tener éxito. Se debe limpiar a fondo la habitación del hospital después que el paciente se dé de alta. El trasplante de microbiota fecal (aportación de heces de un sujeto sano a uno enfermo) es una terapia estándar y altamente eficaz en el tratamiento de la recurrencia de la infección por clostridium difficile. GRAM + La enfermedad por C. difficile se confirma con el aislamiento del microorganismo o con la detección de la citotoxina o la enterotoxina en las heces del paciente. El cultivo de Clostridium difficile puede ser útil en ciertas circunstancias: cuando la sospecha clínica permanece alta a pesar de un ensayo de citotoxicidad negativo, y cuando el tipado de la cepa y el estudio de susceptibilidad puede ser requerido para estudios epidemiológicos. El estudio de la citotoxicidad en cultivo celular, con o sin neutralización es considerado con frecuencia el test diagnóstico estándar de oro para la colitis por Clostridium. Sin embargo, el método de dos pasos combinando el cultivo con la citotoxicidad reta a la citotoxicidad sola para el estatus del estándar de oro pues lo anterior detecta de 15 a 23 % más aislamientos de C. difficile toxigénico. El estudio de citotoxicidad permite la detección de los dos tipos de cepas toxigénicas A+/B+ y A-/B+.o PCR El ELISA es fácil de usar, de resultado muy rápido y capaz de producir los resultados de lotes de muestras, aunque el costo por test puede ser algo elevado cuando se procesan muchas muestras. Muchos kit comerciales poseen baja sensibilidad de detección aunque los protocolos que usan EIA dirigidos a toxinas como un método confirmatorio siguiendo test de screening dirigido a antígeno de Clostridium difficile más sensible, puede solventar esta preocupación. La detección de toxina A sola puede que no se detecte aquellas cepas A-/B+ que han causado enfermedad severa en varios brotes. La detección de glutamato deshidrogenasa sola no puede discriminar entre aislamientos toxigénicos y no toxigénicos. CLOSTRIDIUM DIFFICCILE