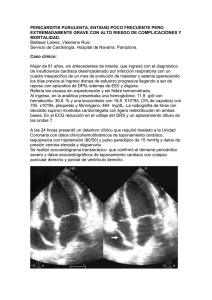
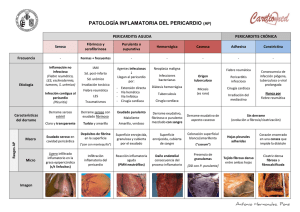
PERICARDITIS Pericardio saco fibroso avascular que rodea al corazón Capas: - Visceral: serosa - Parietal: fibrosa Espacio virtual: 10-15 ml de líquido ultrafiltrado del plasma Muy inervado = su inflamación es dolorosa y activa reflejos de tipo vagal Reduce al mínimo la fricción entre el corazón y las estructuras adyacentes Impide el desplazamiento del corazón y el retorcimiento de los grandes vasos Prob. Retrasa la diseminación de las infecciones desde los pulmones y cavidades pleurales al corazón Por sus propiedades físicas (casi inelástico) limita la dilatación cardíaca y potencia las interacciones mecánicas de las cámaras del corazón Tensión de larga duración se dilata permitiendo que lentamente se acumule un derrame que puede llegar a ser grande sin comprimir las cavidades, y que el VI se remodele sin que haya vasoconstricción pericárdica Si este tiene cicatrices o esta engrosado puede limitar el llenado del corazón = constricción pericárdica Su ausencia no produce enfermedades clínicamente evidentes Pericarditis aguda Inflamación aguda con o sin derrame pericárdico asociado Puede aparecer como un problema clínico aislado o como manifestación de una enfermedad sistémica 85% casos son idiopáticos o de origen viral Px con fiebre >38º, con evolución subaguda o que no responde enseguida al tratamiento tienen más probabilidad de presentar esta patología por una enfermedad inmunitaria sistémica, un trastorno maligno o una infección viral o bacteriana *aparece 1-3 días después de un IM transmural *Sx Dressler: se asocia a IM, se produce de semanas a meses después de un IM Se asocia a signos de inflamación sistémica: fiebre y poliserositis Manifestaciones clínicas En algunos casos es asintomática como cuando acompaña a la artritis reumatoide La mayoría presenta dolor torácico retroesternal agudo: puede ser intenso y debilitante - Empeora con la inspiración, en decúbito supino, tos - Se alivia al sentarse e inclinarse hacia adelante Se irradia a cuello, brazos y hombro izquierdo y a la cintura escapular debido a la irritación de los nervios frénicos que pasan a lado del pericardio *este dolor debe distinguirse de la embolia pulmonar y de la isquemia o IAM Roce pericárdico: hallazgo clásico - Puede tener hasta 3 componentes por ciclo cardíaco - Coincide con los momentos de más rápida variación de los volúmenes cardíacos eyección ventricular, llenado ventricular rápido al principio de la diástole, sístole auricular - Ruido alto, rasposo y áspero - Algunas veces solo se ausculta cuando se aplica una firme presión en la pared costal en el borde esternal izquierdo - Suele oírse durante la espiración, con el px sentado e inclinado hacia adelante sin respirar tras la espiración completa - Se distingue del roce pleural desaparece al aguantar la respiración ECG: muestra cambios secundarios a inflamación subepicárdica aguda - - Etapa 1: elevación amplia de los segmentos ST, con concavidad superior que afecta de 2-3 derivaciones estándar en las extremidades y de V2-V6, con depresión recíproca sólo en aVR, depresión del segmento PR Etapa 2: después de varios días, el segmento ST regresa a lo normal Etapa 3: inversión de las ondas T Etapa 4: semanas o meses después del inicio todo el ECG regresa a lo normal Diagnóstico Datos de inflamación sistémica: - Leucocitosis - Elevación de la velocidad de sedimentación globular - Aumento de la [ ] de PCR Las [ ] de troponina pueden estar un poco elevadas debido la afectación del epicardio por el proceso inflamatorio, suele volver a la normalidad de 1-2 semanas Ecocardiograma: puede mostrar un pequeño derrame pericárdico. Si esta normal no descarta el dx de pericarditis aguda. Puede descartar el dx de taponamiento cardíaco RM: puede demostrar inflamación pericárdica con realce tardío en el pericardio Pericardiocentesis diagnóstica: en caso de sospecha de tuberculosis purulenta, pericarditis maligna o taponamiento cardíaco Tratamiento Px muy graves y con fiebre o que se sospecha de IAM, derrames abundantes, indicios de compromiso hemodinámico inminente o una causa distinta de la pericarditis viral o idiopática (por riesgo a que se acumule rápidamente y ocasione un taponamiento) ingreso al hospital Si es por una enfermedad subyacente suele responder al tx de esta La mayor parte de los casos de pericarditis idiopática o viral son autolimitados y responden al tratamiento con AAS (650 mg cada 6 h) o con otro AINE como el ibuprofeno (300 a 800 mg cada 6 a 8 h) La dosis de AINE se reducirá gradualmente cuando se hayan resuelto los si ́ntomas y cualquier derrame pericárdico, pero la medicación se seguirá tomando durante al menos 3 o 4 semanas para reducir al mi ́nimo el riesgo de pericarditis recidivante. La colchicina (0,6-1,2 mg/di ́a durante 3 meses) se administra a todos los pacientes con pericarditis aguda, para reducir la tasa de si ́ntomas persistentes a las 72 h y la probabilidad de pericarditis recidivante a 18 meses del 55 al 24%, y para disminuir la tasa de hospitalizació n subsiguiente *efecto secundario al principio: diarrea *evitarse en px renal o con función hepática anómala y en los que reciben tx con antibióticos macrólidos (alteran su metabolismo) Evitar el uso de warfarina y heparina para reducir al mínimo el riesgo de hemopericardio Evitar el ejercicio hasta que desaparezca por completo el dolor torácico Si reaparece la pericarditis, el paciente puede volver a recibir colchicina y ketorolaco (20 mg) por vi ́a intravenosa, y pasar luego a un AINE y colchicina por vi ́a oral durante 3 meses como mi ́nimo En pacientes que no toleran la colchicina o que presentan episodios recidivantes a pesar del tratamiento con colchicina y AINE en dosis elevadas (p. ej., indometacina 50 mg tres veces al di ́a o ibuprofeno 800 mg cuatro veces al di ́a) se suelen recomendar los esteroides orales (p. ej., prednisona 0,2-0,5 mg/kg/di ́a durante 2 a 4 semanas, reduciendo la dosis lentamente a lo largo de varios meses) Derrame y taponamiento cardíacos Cualquier enfermedad que ocasione pericarditits aguda puede producir derrame pericárdico La mayoría de las veces se debe a trastornos distintos de la pericarditis viral o idiopática Biopatología Las consecuencias clínicas de este derrame depende de la velocidad a la que se acumula el líquido - Rápido hemopericardio causado por traumatismo o disección aórtica: puede haber fisiología de taponamiento con solo 100-200 ml de líquido - Lento uremia e hipotiroidismo: puede que el pericardio se distienda gradualmente, con derramen asintomáticos o apenas con síntomas de 1.500 ml o más Fisiología de taponamiento cuando el líquido acumulado es suficiente para comprimir el corazón, alterando el llenado cardíaco Inspiración normal aumenta el llenado del VD, el tabique interventricular se desplaza hacia el VI y disminuyen el llenado VI y el volumen de latido resultante. Debido a las menores presiones del VD, este es muy vulnerable a la compresió n por un derrame pericárdico, y la anomali ́a del llenado del VD es el primer signo de un derrame pericárdico significativo desde el punto de vista hemodinámico En el taponamiento, el llenado del corazó n izquierdo se produce principalmente en la espiració n, en la que el llenado del corazó n derecho es menor. El pequeñ o aumento respiratorio normal del volumen VD, con una disminución simultánea del volumen latido del VI y de la PAS, se acentú a notablemente en el taponamiento cardi ́aco, y da lugar al pulso paradójico. Este fenómeno se exagera y la PA sistémica cae más de 10 mmHg en la inspiración *El pulso paradójico es el descenso anormal de la presión sistólica >10 mmHg y de la amplitud de pulso durante la inspiración. Manifestaciones clínicas Si es de acumulo lento y aislado asintomático La EF puede ser normal pero los ruidos cardíacos pueden estar amortiguados Dx con radiografía de tórax donde se ve cardiomegalia con un corazón con silueta redondeada Taponamiento inminente o precoz ansiedad y taquicardia sinusal con hipotensión, escasa presión del pulso, se pueden quejar de disnea, ortopnea y dolor torácico. Hay distensión yugular venosa por el aumento de la presión venosa. Los ruidos cardíacos sueles ser suaves o estar amortiguados Si es de rápida aparición (hemorrágico) puede que no haya distensión de las venas yugulares porque no ha dado tiempo a que se produzca un aumento compensador de la presión venosa. Lo que lo distingue es el pulso paradójico Diagnóstico Taponamiento cardíaco si no se detecta puede ser mortal, por eso debe ser un dx diferencial de cualquier px en shock o con disociación electromecánica - ECG: puede observarse un voltaje bajo y alternancia eléctrica cuando el corazón se balancea rodeado por un derrame abundante - Radiografía de tórax: silueta cardíaca dilatada y redondeada - Ecocardiograma: prueba dx clave, permite apreciar los derrames como un espacio libre de ecos en torno al corazón, demuestra su cantidad y refleja sus consecuencias hemodinámicas, La vena cava inferior aparece dilatada casi siempre, el colapso de la auri ́cula y el ventri ́culo derechos indica que hay compresión cardi ́aca - Evaluación de función renal, medición de [ ] troponina, hemograma completo, recuento de plaquetas, medición de parámetros de coagulación y prueba de tuberculina. - Hemocultivo si se sospecha origen infeccioso Tratamiento Derrame sin taponamiento: muchas veces se debe a una pericarditis aguda con una enfermedad subyacente. Estos derrames responden al tratamiento de la enfermedad causante. Taponamiento cardíaco: drenaje urgente, especialmente si hay compromiso hemodinámico Los derrames pericárdicos malignos recurren con frecuencia y, al igual que otros derrames pericárdicos recidivantes, pueden precisar de la creació n quirú rgica de una ventana pericárdica que permita al derrame drenar al espacio pleural, impidiendo que se repita el taponamiento cardi ́aco creación percutánea de una ventana pericárdica mediante dilatación con baló n Constricción pericárdica Resultado de una inflamación pericárdica de larga duración Producido cuando un pericardio con cicatrices, engrosado o calcificado altera el llenado cardiaco y limita el volumen cardiaco total Causas más frecuentes: - Cirugía previa - Pericarditis crónica, idiopática o viral - Radiación del mediastino En países en vías de desarrollo más común pericarditis tuberculosa Causas menos frecuentes: - Tumores malignos: cáncer de pulmón, cáncer de mama o linfoma - Histoplasmosis - Artritis reumatoide - Uremia En la mayoría de los casos no se identifica una causa concreta Con la constricción crónica, el pericardio puede aumentar de grosor (normal ≤ 2 mm), calcificarse y adherirse al epicardio Los ventri ́culos no pueden llenarse por las limitaciones fi ́sicas que impone un pericardio engrosado, ri ́gido y en ocasiones calcificado. La caracteri ́stica fisiopatoló gica de la constricción del pericardio es el aumento de la dependencia interventricular y de la diferencia del llenado ventricular con la respiració n. Lo que lo diferencia del taponamiento es el signo de la raíz cuadrada: - La alteración del llenado ventricular es mi ́nima en protodiástole hasta que el volumen cardi ́aco alcanza el li ́mite anató mico que fija el pericardio no distensible, momento en el que la presió n diastó lica sube de repente y permanece elevada hasta el inicio de la si ́stole Manifestaciones clínicas - Distensión venosa yugular Congestión hepática Ascitis Edema periférico Reducción del gasto cardíaco Tienen probabilidad de presentar DP izquierdo o bilateral Hallazgo auscultatorio: knock pericárdico sonido agudo al principio de la diástole, correspondiente al cese repentino del llenado ventricular diastólico rápido *ruido de alta frecuencia, que cronoló gicamente se ubica un poco antes del tercer ruido, depende de las vibraciones originadas en el pericardio engrosado y ri ́gido que trata de ser distendido durante la fase de llenado ventricular rápido, es de timbre seco y de alta frecuencia Diagnóstico Pensar en esta patología en todo px con congestión venosa sistémica no explicada - Ecocardiografía presentan un pericardio engrosado >2mm - TC - RM Confirmación: cateterismo cardíaco Tratamiento Px con constricción pericárdica de < 3 meses de duració n, los si ́ntomas y la constricción pueden resolverse en varias semanas con tratamiento médico a base de AINE (p. ej., ibuprofeno 300 a 800 mg cada 6-8 h), colchicina (0,6 mg una o dos veces al di ́a) y el uso cuidadoso de diuréticos Si grave afectación hemodinámica : esteroides (p. ej., 0,5-1 mg/kg hasta un máximo de 60 mg reducidos gradualmente durante 3 meses, segú n la respuesta cli ́nica y la normalizació n de la PCR Constricció n pericárdica más cró nica o los casos que no respondan al tratamiento médico: decorticación pericárdica quirú rgica, con una amplia resecció n del pericardio visceral y parietal Formas específicas Sx poscardiotomía: Pericarditis aguda semanas o meses después de una intervención a corazón abierto Síntomas típicos de pericarditis aguda + Ac antimiocardio Tx pericarditis aguda: Un mes de tratamiento con colchicina (0,5 mg dos veces al di ́a para pacientes de 70 kg o más; la mitad para pacientes de menor peso o con efectos secundarios) Pericarditis postinfarto de miocardio: Debido a la extensión transmural del infarto a la superficie del pericardio Se debe suspender temporalmente la anticoagulación para evitar un derrame sanguinolente que puede evolucionar a un taponamiento Si ́ndrome de Dressler aparece semanas o meses después de un IM con onda Q Dx y tx igual que en la pericarditis aguda Pericarditis urémica: En px con insuficiencia renal grave, sobre todo si reciben diálisis En ocasiones precisa de drenaje o incluso de pericardiectomía Pericarditis infecciosa: - Bacteriana: por extensión directa de una neumonía bacteriana, empiema pleural o raramente por peritonitis o un absceso subfrénico La > de los px están muy graves con sepsis sistémica y desarrollan taponamiento agudo Más frecuente por estreptococo, neumococo y estafilococo Dx con pericardiocentesis urgente: leucocitosis y pus franco, [ ] reducida de glucosa Tx: drenaje persistente o recidivante con una catéter implantado o intervenciones repetidas combinado con antibióticos - Tuberculosa: más frecuente en px inmunodeprimidos (VIH) Síntomas inespecífcos La > presenta fisiología de derrame-constricción o constricción pericárdica Obligatorio hacer una pericardiocentesis a su sospecha Tx antituberculoso agresivo - Miocótica: más frecuente histoplasmosis. Se resuelve en varias semanas y puede tratarse con AINE Tx antifúngico específico si es diseminada Pericarditis maligna Pericarditis postirradiación más frecuente meses o hasta años después. Suelen resolverse de manera espontánea pero pueden evolucionar Pericarditis autoinmunitaria: Px con lupus eritematoso sistémico en una exacerbación Puede haber pericarditis aguda asintomática en px con artritis reumatoide avanzada, esclerodermia o conectivopatía mixta Miopericarditis por una pericarditis que tiene una extensión directa del proceso inflamatorio Anomalías congénitas ausencia total del pericardio, es asintomática y carece de importancia. Ausencia parcial o localizada del pericardio que rodea a la AI puede causar herniación focal y dar lugar a la estrangulación, dx con TC o RM, tx reparación quirúrgica