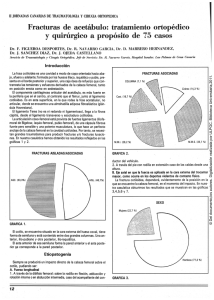
Fracturas del acetábulo: Tratamiento quirúrgico y vías de acceso
Anuncio

¶ E – 44-520 Tratamiento quirúrgico de las fracturas del acetábulo F. de Peretti, R. Bernard de Dompsure Se desarrollará el tratamiento quirúrgico de las fracturas recientes del acetábulo en el adulto. Las vías de acceso al acetábulo pueden clasificarse en vía posterior, vías anteriores, ampliadas y combinadas. La única vía posterior es la de Kocher-Langenbeck, que expone toda la columna posterior. La vía anterior principal es la ilioinguinal, que expone toda la columna anterior. Por las vías ampliadas se llega a las dos columnas al mismo tiempo, lo cual implica la desinserción completa de los músculos glúteos medio y menor y cierto riesgo de osificación. Las vías combinadas, sucesivas o simultáneas, se destinan a alcanzar las dos columnas sin los inconvenientes de las vías ampliadas. Hay que saber evaluar el tipo de fractura, las posibilidades de cada vía de acceso y los factores de comorbilidad. La osteosíntesis de las fracturas anteriores se efectúa por una vía de acceso anterior y la de las fracturas posteriores, por una vía de acceso posterior. La elección de la vía de acceso para las fracturas transversales y las fracturas complejas es más delicada. La radioterapia postoperatoria y la administración de un tratamiento antiinflamatorio se indican para reducir las osificaciones. La implantación inmediata de una prótesis total de cadera, asociada a la reconstrucción del acetábulo, es una técnica en desarrollo. En pacientes con buen estado general, una fractura desplazada debe tratarse mediante osteosíntesis, que será efectuada por un cirujano experimentado. En las personas de edad avanzada o con mal estado general, el objetivo del tratamiento es una intervención quirúrgica única que permita implementar los cuidados postoperatorios de inmediato. La elección se realiza entre la osteosíntesis mínimamente invasiva, la osteosíntesis clásica (si es posible por vía anterior) o la implantación inmediata de una prótesis. Los resultados de la osteosíntesis a cielo abierto son buenos si no hay lesiones acompañantes, conminución intensa o complicaciones. En las personas mayores, la morbilidad de las fracturas del acetábulo es elevada. © 2010 Elsevier Masson SAS. Todos los derechos reservados. Palabras Clave: Acetábulo; Fractura del acetábulo; Vías de acceso al acetábulo; Clasificación de Letournel; Osteosíntesis del acetábulo; Prótesis total de cadera Plan ¶ Introducción 1 ¶ Vías de acceso al acetábulo Vía posterior Vías de acceso anteriores Vías ampliadas Vías combinadas 2 2 4 6 10 ¶ Técnicas quirúrgicas Principios de reducción y de fijación interna Osteosíntesis de las fracturas simples Osteosíntesis de las fracturas complejas Tratamiento adyuvante de la osteosíntesis: prevención de las osificaciones Osteosíntesis percutánea de las fracturas del acetábulo Colocación inmediata de una prótesis total de cadera 10 10 11 15 ¶ Indicaciones y contraindicaciones del tratamiento quirúrgico Técnicas quirúrgicas en ortopedia y traumatología 16 17 17 18 ¶ Resultado Resultado de la osteosíntesis Resultado de la implantación inmediata de las prótesis totales en el anciano 19 19 ¶ Conclusión 20 20 ■ Introducción Se describirá el tratamiento quirúrgico de las fracturas recientes (menos de 21 días) del acetábulo del adulto, pero no el tratamiento ortopédico; éste se cita en el párrafo sobre indicaciones cuando se identifican las correspondientes al tratamiento quirúrgico. Tampoco se describirá la exploración ni las pruebas de imagen de las fracturas del acetábulo. Las fracturas acetabulares se dan por sabidas y aquí se utilizará la clasificación comúnmente conocida como de Letournel [1, 2] (Figs. 1 y 2). Se 1 E – 44-520 ¶ Tratamiento quirúrgico de las fracturas del acetábulo Figura 1. Las cinco fracturas simples de Letournel y Judet. A. Fractura de la pared posterior. B. Fractura de la columna posterior. C. Fractura de la pared anterior. D. Fractura de la columna anterior (variedad baja). E. Fractura de la columna anterior (variedad alta). F. Fractura transversal (vista lateral). G. Fractura transversal (vista posterior que muestra la oblicuidad del trazo). considerarán, de forma sucesiva, las vías de acceso al acetábulo, las técnicas de osteosíntesis, los tratamientos adyuvantes de la cirugía, algunas características de la cirugía en el anciano, las indicaciones y los resultados. Judet y Letournel [2] hicieron una descripción comprensible de las fracturas del acetábulo e idearon un tratamiento quirúrgico lógico y adaptado a cada tipo de lesión. En la mesa redonda de la Société Française de Chirurgie Orthopédique et Traumatologique (SOFCOT) de 1981, presidida por Duquenoy y Sénégas [3] , se compararon los resultados de los tratamientos ortopédico y quirúrgico. Después se desarrolló la cirugía en el anciano por una necesidad demográfica. Los adelantos de la tomografía computarizada (TC) y de la navegación quirúrgica están abriendo el camino a la osteosíntesis percutánea o por acceso mínimamente invasivo. El artículo de Letournel [1] en la Encyclopédie MédicoChirurgicale (EMC) de 1991 es fundamental; aquí trataremos de analizar su evolución actual. ■ Vías de acceso al acetábulo Pueden clasificarse en vía posterior, vías anteriores y ampliadas. Tanto la posterior como las anteriores pueden combinarse y efectuarse al mismo tiempo o de forma sucesiva. Vía posterior La de Kocher-Langenbeck es la única vía posterior que se usa de manera corriente. Consiste en la asociación de 2 una vía vertical de Kocher y una vía transglútea de Langenbeck. Se puede colocar al paciente tanto en decúbito prono como lateral. La rodilla debe estar flexionada a 90° para relajar el nervio isquiático. En decúbito prono, el pie puede colocarse en un calzado ortopédico, con la cadera en extensión y la rodilla en flexión por efecto del pie suspendido del estribo (Fig. 3). En decúbito lateral, la flexión de la rodilla se mantiene por un ayudante o con un soporte. También puede colocarse al paciente sobre una mesa ortopédica con una tracción transcondílea. La incisión incluye, por una parte, una rama vertical que nace en el vértice del trocánter mayor, costea su borde posterior y el borde posterior del fémur y, por otra parte, una rama oblicua hacia arriba y atrás que nace del vértice del trocánter mayor y se dirige hacia la espina ilíaca posterosuperior (Fig. 4). El primer plano muscular atravesado por arriba es el del glúteo mayor y por abajo, el de la fascia lata. A continuación se identifican los músculos pelvitrocantéreos y el nervio isquiático (Fig. 5). El músculo obturador interno y sus músculos gemelos se cortan a 1 cm del trocánter mayor para preservar la vascularización de la cabeza femoral y después se los desinserta de fuera hacia dentro para poder alcanzar la incisura isquiática menor. Vuelto hacia atrás y sostenido con un hilo de tracción, este plano muscular protege el nervio isquiático (Fig. 6). La incisura isquiática menor se torna visible y puede explorarse su contorno y su cara medial con un dedo; en esta incisura se puede apoyar un separador de punta roma. Para alcanzar con facilidad la incisura isquiática mayor y el techo del acetábulo, puede reclinarse hacia Técnicas quirúrgicas en ortopedia y traumatología Tratamiento quirúrgico de las fracturas del acetábulo ¶ E – 44-520 Figura 2. Las cinco fracturas complejas de Letournel y Judet. A. Fractura en «T». B. Fractura de la columna posterior y de la pared posterior. C. Fractura transversal con fractura de la pared posterior. D. Fractura de la columna anterior y fractura transversal posterior. E. Fractura de las dos columnas. Figura 4. Incisión cutánea de la vía de Kocher-Langenbeck en un paciente en decúbito prono. Figura 3. Colocación del paciente en decúbito prono sobre una mesa ortopédica para una vía posterior. arriba el músculo piriforme o, incluso, se puede seccionar. Si en la incisura isquiática mayor se introduce un separador, hay que hacerlo con cuidado porque podría lesionar el nervio isquiático, que a este nivel carece de protección muscular. En cambio, la cara medial de la incisura isquiática mayor puede explorarse con el dedo. Así se liberan la espina isquiática y las incisuras isquiáticas. Por abajo, la tuberosidad isquiática queda expuesta tras desinsertar el tendón común de los músculos isquiosurales. Encima del músculo piriforme se identifica el pedículo glúteo superior, que corresponde al límite superior infranqueable del acceso óseo. La columna posterior se ve desde la tuberosidad isquiática hasta el borde superior de la incisura isquiática mayor y la visión se extiende hacia delante hasta el techo del acetábulo (Fig. 7). Técnicas quirúrgicas en ortopedia y traumatología Con el dedo índice curvado y deslizado detrás de las incisuras isquiáticas es posible palpar la superficie cuadrilátera y la cara interna del isquion (Fig. 8). Esta vía de acceso no permite alcanzar el ala ilíaca. Los peligros de esta vía son, por una parte, el nervio isquiático (el cual se protege con el músculo obturador interno y sus músculos gemelos volcados hacia atrás y se relaja gracias a la flexión de la rodilla), por otra, el pedículo glúteo superior y, finalmente, la arteria circunfleja medial (posterior), que pasa detrás o a través del músculo cuadrado femoral, que no debe cortarse para minimizar el riesgo de osteonecrosis aséptica de la cabeza femoral. La vía de Kocher-Langenbeck puede ampliarse. Si el paciente está en decúbito lateral, puede convertirse en una vía trirradiada de Mears (cf infra). Sin que influya la posición del paciente, puede efectuarse una osteotomía del trocánter mayor, ya sea de manera convencional o, según Siebenrock [4] y Agudelo [5] , dejando el trocánter mayor unido por arriba a los 3 E – 44-520 ¶ Tratamiento quirúrgico de las fracturas del acetábulo Figura 5. Vía de Kocher-Langenbeck en decúbito lateral: identificación de los músculos pelvitrocantéreos y del nervio isquiático. Figura 6. Vía de Kocher-Langenbeck. Vista lateral. 1. Músculo piriforme; 2. músculo obturador interno; 3. nervio isquiático; 4. pedículo glúteo superior; 5. columna posterior; 6. músculo cuadrado femoral. Figura 8. Vía de Kocher-Langenbeck: en verde, lo que se palpa con el dedo deslizando el índice por delante de las incisuras isquiáticas mayor y menor (vista medial del hueso coxal). Figura 9. En rojo, incisión de la vía ilioinguinal de Letournel. Vías de acceso anteriores Vía ilioinguinal de Judet y Letournel [1, 2] y sus variantes Figura 7. Vía de Kocher-Langenbeck: en rojo, cara lateral del hueso coxal. músculos glúteos medio y menor y por abajo, al músculo vasto lateral. El objetivo de esta trocanterotomía es acceder al techo del acetábulo en dirección posteroanterior y, además, efectuar una artrotomía exploratoria e incluso una luxación intraoperatoria de la cabeza del fémur [4]. 4 Se coloca al paciente en decúbito supino o en decúbito lateral si se va a efectuar a la vez una doble vía de acceso, anterior y posterior. La incisión sigue por detrás el borde superior de la cresta ilíaca y se extiende por delante hasta la sínfisis púbica (Fig. 9). Los músculos transversos del abdomen se desinsertan de la cresta ilíaca. El ligamento inguinal constituye el borde inferior de la aponeurosis del músculo oblicuo externo. El cirujano tiene dos posibilidades: desinsertar la aponeurosis del músculo oblicuo externo del ligamento inguinal que queda en su sitio o desinsertar el ligamento inguinal del hueso coxal y volcarlo hacia arriba. En el varón deben identificarse el cordón espermático y los pilares del músculo oblicuo externo. Esta vía de acceso tiene tres ventanas de ingreso al hueso coxal. La ventana lateral o ilíaca es la cara medial del ala ilíaca y a ella se llega raspando el músculo ilíaco (Fig. 10). La ventana media o muscular corresponde a la incisura del músculo iliopsoas (o valle del psoas) y se alcanza tras liberar el músculo iliopsoas y localizar el nervio femoral (Fig. 11). La ventana interna o púbica corresponde al pubis y se llega mediante disección de los vasos femorales. Para llegar al hueso coxal entre las ventanas media e interna, el cirujano debe cortar el arco iliopectíneo (o Técnicas quirúrgicas en ortopedia y traumatología Tratamiento quirúrgico de las fracturas del acetábulo ¶ E – 44-520 Figura 10. Vía ilioinguinal: ventana ilíaca, también llamada ventana lateral. Figura 12. Ventana púbica o interna de la vía ilioinguinal: sección del arco iliopectíneo. Figura 11. Ventana lateral y ventana media o muscular de la vía ilioinguinal. Figura 13. Vía ilioinguinal, apertura de las tres ventanas. 1. Lazo de referencia del nervio femoral, el músculo iliopsoas y el nervio cutáneo lateral del muslo; 2. lazo de referencia de los vasos femorales; 3. lazo de referencia del cordón espermático. cintilla iliopectínea) (Fig. 12), que separa el músculo iliopsoas de los vasos femorales; este arco es el engrosamiento de la fascia iliopsoas (fascia ilíaca) a nivel de la eminencia iliopúbica. El cirujano debe cortarlo bien profundamente en dirección al estrecho superior. Al liberar los vasos femorales (Fig. 13), debe identificar y cortar (si está presente) la anastomosis entre la arteria femoral y la obturatriz. Debido al peligro que implica, Letournel le dio el nombre de «corona mortis» y Teague [6] la encontró en cadáveres en el 43% de los casos. El nervio cutáneo lateral del muslo transcurre por dentro de la espina ilíaca anterosuperior, debajo de la fascia del oblicuo mayor y del arco crural. Su situación y su posición variable lo hacen vulnerable, razón por la cual hay que identificarlo antes de hacer la disección del músculo iliopsoas. Las lesiones por estiramiento son frecuentes y el paciente debe ser advertido respecto a los trastornos sensitivos residuales. Para De Ridder [7], con Técnicas quirúrgicas en ortopedia y traumatología esta vía de acceso hay un 35% de pérdida de sensibilidad y un 5% de meralgia parestésica. La vía ilioinguinal de Letournel permite alcanzar por delante la articulación sacroilíaca y el centímetro adyacente al sacro, los tres cuartos anteriores de la cara interna del ala ilíaca y el borde anterior del acetábulo, así como el borde superior y la cara posterior del pubis (Fig. 14). Esta vía no permite ver el cuarto posterior del ala ilíaca. El límite interno de la visión es la línea arqueada, pero con el dedo curvado puede palparse la superficie cuadrilátera y la incisura isquiática mayor (Fig. 14). Para hacer la reducción y la osteosíntesis, el cirujano descubre las tres ventanas óseas ya citadas, para lo cual se movilizan con lazos el músculo iliopsoas, los vasos femorales y (en el varón) el cordón espermático. La flexión de la cadera distiende el músculo iliopsoas y el nervio femoral y facilita el ingreso por las ventanas lateral y media. El 5 E – 44-520 ¶ Tratamiento quirúrgico de las fracturas del acetábulo Figura 14. Acceso óseo de la vía ilioinguinal: en rojo, lo que es visible; en verde, lo que se palpa con el dedo sobre la cara medial del hueso coxal. cierre sobre un drenaje aspirativo implica reinsertar las aponeurosis musculares al pubis, a la espina ilíaca anterosuperior y al ligamento inguinal, si éste se ha mantenido en su sitio. Los peligros de esta vía son los vasos femorales y el nervio femoral, que deben identificarse y protegerse. Figura 15. En rojo, incisión cutánea de la vía iliofemoral. Variantes La vía ilioinguinal puede presentar variaciones y extensiones: • por delante puede asociarse fácilmente a una vía subperitoneal de Stoppa [8, 9]. La incisión cutánea es la misma, pero hay que asociar una incisión de la línea blanca de los músculos rectos del abdomen. Esto permite controlar la parte baja de la columna anterior por debajo de la línea arqueada; • puede extenderse hacia atrás, en el acceso posterior de la sacroilíaca [10]. Para esto, la incisión se prolonga verticalmente en su parte posterior por debajo de la espina ilíaca posterosuperior. Si se fija el paciente a la mesa de operaciones es posible realizar la fase anterior en posición lateral u oblicua anterior y la fase posterior sacroilíaca, en oblicua posterior; • para facilitar el cierre, Kloen [11] realiza una osteotomía de las espinas ilíacas anteriores; la espina superior permanece unida al músculo sartorio y la espina inferior al tendón directo del músculo recto femoral. Vía iliofemoral (o iliocrural) Deriva de la vía de Smith-Petersen (segunda manera). El paciente está en decúbito supino en una mesa de operaciones ortopédica o común. La incisión sigue la parte anterior de la cresta ilíaca y, después, a partir de la espina ilíaca anterosuperior, desciende en dirección oblicua hacia abajo y adentro sobre el relieve del músculo sartorio (Fig. 15). Se liberan la cresta ilíaca y la cara medial del ala ilíaca, se despegan el músculo sartorio y el arco crural de la espina ilíaca anterosuperior y se corta el ramo lateral del nervio cutáneo lateral. Luego se flexiona la cadera y se libera el músculo iliopsoas del borde anterior del hueso coxal. Judet y Letournel [2] dijeron que en algunas ocasiones podría seccionarse el tendón del músculo iliopsoas sin consecuencias. Esta vía de acceso permite ver la cara interna de la columna anterior, desde la cresta ilíaca hasta la eminencia iliopúbica. Los peligros son los vasos femorales y el nervio femoral. Vía anterior subperitoneal derivada de la vía de Stoppa [12, 13] Se coloca al paciente en decúbito supino. La incisión cutánea es arciforme horizontal suprapúbica o media 6 Figura 16. Visión que ofrece la vía de Stoppa. suprapúbica. La incisión de la línea blanca se practica en sentido vertical. Se empuja el saco peritoneal hacia arriba y los órganos pélvicos, en primer lugar la vejiga, hacia abajo. El cirujano se dirige hacia la cara posterior del pubis y desde allí hasta los vasos ilíacos internos. La entrada puede ser amplia hasta la superficie cuadrilátera, previa identificación de los vasos y del nervio obturador. La visión es tangencial y sólo abarca el campo situado por debajo del estrecho superior (Fig. 16). Heineck [9], además de la incisión de la línea blanca, agrega una sección horizontal del músculo recto del abdomen para tener el mejor campo de exposición posible. Otras vías anteriores de tipo Smith-Petersen o Hueter Se usan de forma excepcional porque sólo ofrecen una visión anterior supraacetabular. Para paliar este inconveniente, Trouilloud [14] propuso asociar a la vía de Smith-Petersen una osteotomía del ala ilíaca pediculada sobre los músculos glúteos. Tras bascular el ala ilíaca hacia dentro o hacia fuera, podía alcanzar la fosa glútea o la fosa ilíaca interna. Vías ampliadas Permiten alcanzar ambas columnas. Técnicas quirúrgicas en ortopedia y traumatología Tratamiento quirúrgico de las fracturas del acetábulo ¶ E – 44-520 Figura 17. Incisión de la vía ampliada de Sénégas. Figura 18. Exposición de la vía de Sénégas. Vía de acceso lateral transtrocantérea de Ollier Se coloca al paciente en decúbito lateral. Se efectúa una incisión arciforme de concavidad superior, desde la espina ilíaca anterosuperior hasta la espina ilíaca posterosuperior. Su parte más baja queda 2 cm por encima del trocánter mayor, el cual es seccionado, mientras que del ala ilíaca se despegan los músculos glúteos medio y menor. La visión en la parte baja y lateral del ala ilíaca es pobre, desde la incisura isquiática mayor hasta la espina ilíaca anteroinferior. Esta vía casi nunca se usa en cirugía del acetábulo, pero la describimos porque de ella deriva la vía de Sénégas. Vía de acceso lateral transtrocantérea de Sénégas [15, 16] Se coloca al paciente en decúbito lateral. La incisión nace por detrás de la espina ilíaca posterosuperior, desciende en dirección al vértice del trocánter mayor, luego camina en sentido horizontal y se detiene en el borde lateral del trígono femoral (triangulo de Scarpa) (Fig. 17). El músculo glúteo mayor se corta por atrás según el sentido de sus fibras y por delante se hace lo propio con el músculo tensor de la fascia lata en sentido horizontal. Una osteotomía del trocánter mayor permite levantar los músculos glúteos medio y menor. Los músculos pelvitrocantéreos se cortan por detrás, lo cual permite el acceso a la columna posterior. La columna anterior se alcanza tras cortar el músculo recto femoral y liberar el músculo iliopsoas (Fig. 18). Esta vía de acceso proporciona una visión lateral de la columna posterior, de la parte baja del ala ilíaca, de la espina ilíaca anteroinferior y de la incisura del músculo iliopsoas (Fig. 19). Sénégas [15, 16] hace una incisión arciforme periacetabular de la cápsula articular para tener una visión intraarticular. Los peligros anatómicos de esta vía son el nervio isquiático y el pedículo glúteo superior. Figura 19. En rojo, lo que se ve por la vía de Sénégas; en azul, visión intraacetabular tras sección capsular y tracción de la cabeza. Vía de acceso trirradiada de Mears [17] Se coloca al paciente en decúbito lateral. La incisión (Fig. 20) consiste en tres trazos centrados en el trocánter mayor. Uno es vertical a lo largo del borde posterior del fémur, el segundo se dirige hacia la espina ilíaca anterosuperior y el tercero hacia la espina ilíaca posterosuperior. Se corta el trocánter mayor y se liberan los músculos glúteos menor y medio. La columna posterior se alcanza previa sección de los músculos pelvitrocantéreos, como en la vía de Kocher-Langenbeck. El techo del acetábulo, la espina ilíaca anteroinferior y la incisura del Técnicas quirúrgicas en ortopedia y traumatología Figura 20. Mears. En rojo, incisión cutánea de la vía trirradiada de músculo iliopsoas pueden accederse por delante. La visión se extiende entonces sobre toda la columna 7 E – 44-520 ¶ Tratamiento quirúrgico de las fracturas del acetábulo Figura 21. En rojo, incisión cutánea de la vía en «T» de Reinert. Figura 22. Exposición de la vía en «T» de Reinert. posterior, el techo del acetábulo y la parte media de la columna anterior. Los peligros anatómicos de esta vía son el nervio isquiático y el pedículo glúteo superior. La ventaja de esta vía es que puede indicarse como extensión de una vía de Kocher-Langenbeck hacia delante. Se le atribuye a esta vía el riesgo de necrosis cutánea en el punto de reunión de las tres incisiones. Vía ampliada en «T» de Reinert [18, 19] Se coloca al paciente en decúbito lateral. La incisión cutánea en «T» tiene dos partes. La parte superior que forma la barra superior de la «T» bordea la mitad anterior de la cresta ilíaca. La parte vertical nace del centro de la incisión superior, se dirige hacia el trocánter mayor y luego se proyecta sobre el cuarto superior de la diáfisis femoral (Fig. 21). Por arriba se toma un injerto de cresta ilíaca de 15 cm de longitud a la altura de los músculos glúteos medio y menor y por abajo se hace una osteotomía del trocánter mayor; así, previa liberación, los músculos glúteos medio y menor pueden ser reclinados hacia atrás. La columna posterior aparece tras cortar los músculos pelvitrocantéreos. La parte alta de la columna anterior se alcanza tras cortar la espina ilíaca anterosuperior, incluida la inserción del músculo sartorio. Si es necesario, puede cortarse el músculo recto femoral (Fig. 22). Esta vía de acceso permite visualizar la la cara lateral de la columna posterior, el ala ilíaca, la columna anterior, y desde la espina ilíaca anterosuperior 8 Figura 23. En rojo, incisión cutánea de la vía iliofemoral ampliada de Letournel. Figura 24. Vía iliofemoral ampliada de Letournel. Los músculos glúteos medio y menor están despegados. hasta la eminencia iliopúbica. Puede ampliarse sobre la cara medial del tercio anterior y la del tercio medio del ala ilíaca. Esta extensión puede provocar una desvascularización de la fractura y exponer a una necrosis del acetábulo. Los peligros anatómicos de esta vía de acceso son el nervio isquiático y el pedículo glúteo superior. Vía iliofemoral ampliada de Letournel (o vía iliocrural ampliada) [1, 2] Se coloca al paciente en decúbito lateral. La incisión cutánea tiene la forma de una «J» invertida (Fig. 23). La parte superior arciforme sigue la cresta desde la espina ilíaca posterosuperior hasta la espina ilíaca anterosuperior. La parte inferior vertical nace en la espina ilíaca anterosuperior, se dirige hacia el borde lateral de la rótula y se detiene en la mitad del muslo. Los músculos glúteos y el tensor de la fascia lata se desinsertan del ala ilíaca y se vuelcan hacia atrás (Fig. 24). La fascia femoral se abre a lo largo de la incisión. Después se cortan los tendones directo y reflejo del músculo recto femoral y Técnicas quirúrgicas en ortopedia y traumatología Tratamiento quirúrgico de las fracturas del acetábulo ¶ E – 44-520 Figura 27. En rojo, visión de la cara medial después de extender hacia dentro, en la fosa ilíaca interna, la vía iliofemoral ampliada. Figura 25. Exposición ósea de la vía iliofemoral ampliada. 1. Hilo de tracción del músculo piriforme; 2. hilo de tracción de los músculos pelvitrocantéreos; 3. hilo de tracción del músculo recto anterior. Figura 28. Visión intraarticular de una vía ampliada tras sección capsular y tracción de la cabeza del fémur. Figura 26. En rojo, visión de la cara lateral del hueso coxal, obtenida por vía iliofemoral ampliada; en azul, visión intraacetabular tras capsulotomía y tracción de la cabeza femoral. se ligan los vasos procedentes de la arteria circunfleja lateral. La parte superior de la cápsula se alcanza tras liberar el músculo glúteo medio. Los tendones de los músculos glúteos medio y menor se seccionan sobre el trocánter mayor. Entonces resulta posible bascular el conjunto de los músculos glúteos hacia atrás sin arrancar el pedículo glúteo superior. La columna posterior se aborda después de seccionar los músculos pelvitrocantéreos. A la columna anterior se llega reclinando el músculo iliopsoas (Fig. 25). Esta vía de acceso permite visualizar la cara lateral de la columna posterior, el ala ilíaca, la columna anterior, y desde la espina ilíaca anterosuperior hasta la eminencia iliopúbica (Fig. 26). Puede ampliarse (Fig. 27) sobre la cara medial del ala ilíaca hasta la articulación sacroilíaca. Sin embargo, esta extensión puede causar una desvascularización de la fractura. Nosotros hemos observado tres necrosis acetabulares en 25 pacientes intervenidos por esta vía [20], necrosis que probablemente se debieron al doble acceso interno y externo del ala ilíaca. Los peligros anatómicos de esta vía son el nervio isquiático y el pedículo glúteo Técnicas quirúrgicas en ortopedia y traumatología superior. Al cerrar hay que tratar de volver a poner en tensión los músculos glúteos menor y medio, fijando sus tendones al trocánter mayor por abajo y reinsertando su aponeurosis a la cresta ilíaca y a la inserción de los músculos anchos del abdomen por arriba. Para aumentar la solidez de la reinserción de los músculos glúteos medio y menor, nosotros introducimos una variante con osteotomía del trocánter mayor y la creación de barras óseas por afinamiento de la mitad anterior de la cresta ilíaca. Así, los músculos glúteos menor y medio quedan unidos parcialmente a su inserción ósea. Al cerrar, la reinserción consiste en una osteosíntesis con hilo de acero al trocánter mayor y una osteosutura con hilo flexible o hilo de acero delgado de las barras de cresta ilíaca. Ventajas e inconvenientes de las vías ampliadas La ventaja es evidente: el acceso simultáneo a las dos columnas. Además, las vías ampliadas proporcionan una buena exposición intraarticular tras la sección arciforme de la cápsula y de la tracción de la cabeza femoral (Fig. 28). El inconveniente es un alto índice de osificación heterotópica. Nosotros [20] sólo tenemos tres pacientes de 25 sin calcificación postoperatoria después de usar una vía iliofemoral ampliada. Los pacientes no habían recibido irradiación ni indometacina postoperatoria. 9 E – 44-520 ¶ Tratamiento quirúrgico de las fracturas del acetábulo Considerando todos los grados de Brooker juntos, según Alonso [21] las calcificaciones serían visibles en el 53% de los pacientes con una vía trirradiada y en el 86% de los pacientes con una vía iliofemoral ampliada; para Starr [19] , serían visibles en el 67% de los pacientes intervenidos por una vía ampliada en «T». Alonso [21] encontró algunos grados IV de Brooker para las vías iliofemorales ampliadas (9%) y las vías trirradiadas (5%), pero Starr [19] no encontró ningún grado IV con las vías en «T». Los pacientes de la serie de Alonso habían recibido indometacina en postoperatorio y los de la serie de Starr, una irradiación postoperatoria. Pese a todo, debido a que los resultados clínicos eran favorables, Starr [19] , Alonso [21] , Griffin [22] y Stöckle [23] piensan que las vías de acceso ampliadas pueden usarse en las fracturas que afecten a las dos columnas y en las fracturas envejecidas. Vías combinadas El propósito es alcanzar cada columna a través de una incisión selectiva, en general la vía de KocherLangenbeck posteriormente y la vía ilioinguinal por delante [24] o, a veces, la vía iliofemoral [3]. La escuela de Toulouse (en [24]) propone colocar al paciente en un corsé rígido (tres tamaños para cada lado) y alcanzar las columnas por dos vías de acceso de tres cuartos, anterior y posterior, respectivamente. Para Routt [25], el acceso anterior y posterior simultáneo debe reservarse a las fracturas complejas; permite una visión más o menos similar a la de las vías ampliadas. Figura 29. Pinza de Jungbluth; obsérvese la forma de los dientes, apta para sujetar las cabezas de los tornillos. ■ Técnicas quirúrgicas Principios de reducción y de fijación interna Una vez terminada la evaluación radiológica y escogida la vía de acceso, el problema principal es la reducción. Ésta es difícil y requiere mucha experiencia, ya que la elección de la técnica de reducción depende de cada tipo de fractura y de la vía de acceso. Trabajar sobre una mesa ortopédica puede contribuir a reducir la fractura, ya que mantiene la cabeza femoral en buena posición y separa la articulación mediante distracción. Las alternativas a la mesa ortopédica son un distractor AO entre el hueso ilíaco y el fémur proximal, el tirafondo de Mathieu insertado en el eje del cuello o el gancho de Lamboth en torno al cuello para extraer la cabeza femoral. La cirugía del acetábulo necesita instrumentos específicos que faciliten la reducción. Algunas pinzas de reducción, como las de Farabeuf o de Jungbluth (Fig. 29), tienen dientes que sujetan las cabezas de tornillos de 3,5 o 4,5 mm y se dejan salientes de forma temporal en los fragmentos principales. Otras, como las de Matta (Fig. 30) y las King Tong (Fig. 31) tienen largas ramas anguladas o rectas que permiten coger y reducir fragmentos muy distantes de los bordes del hueso coxal. Estas pinzas, al igual que el punzón Picador de Letournel (que cumple la función de un largo punzón cuadrado), tienen sus extremos acerados y rematados por una arandela o una bola para empujar los fragmentos sin partirlos. La compresión interfragmentaria se simplifica usando una pinza colineal (Fig. 32) que limita la desvascularización de los fragmentos de difícil acceso. El desplazamiento de las fracturas del acetábulo suele asociar traslación y rotación. Es posible ayudarse con un tornillo de Schanz, implantado de forma temporal en una columna ósea para movilizarla y controlar su movimiento de rotación. 10 Figura 30. Pinza de tipo Matta. Las hay de varios tamaños y con ramas de distintas angulaciones. Las fracturas del acetábulo pueden compararse con las de un parachoques flexible de un automóvil. Puede producirse una separación, un hundimiento o una deformación plástica. El cirujano podría tratar la fractura y el hundimiento, pero la corrección de la deformación plástica sería más difícil. En este caso, a veces es necesario completar el trazo de fractura para rectificar la deformación plástica. La reducción y la fijación se hacen paso a paso, fragmento por fragmento, por lo general de arriba abajo. Al colocar un tornillo de compresión es posible sacar la pinza de reducción antes de la fijación definitiva con una placa de neutralización. La calidad de la reducción se evalúa de forma visual y con la palpación. Suele ser preferible visualizar la reducción final sobre la superficie articular, pero a menudo la vía de acceso apenas permite una estimación a partir de las corticales extraarticulares del hueso coxal. Es fundamental incluir en la reducción los fragmentos extraarticulares adyacentes al estrecho superior, a la incisura isquiática mayor o a la cresta Técnicas quirúrgicas en ortopedia y traumatología Tratamiento quirúrgico de las fracturas del acetábulo ¶ E – 44-520 Figura 33. Evaluación de las lesiones de una fractura de la pared posterior con hundimiento articular. Figura 31. Pinza de tipo King Tong. Figura 32. Pinza colineal que moviliza los fragmentos como un gancho para hueso; la acción sobre el gatillo hace posible la reducción y la compresión. Además, posibilita la colocación de clavos y de tornillos canulares. Figura 34. Corte horizontal que muestra el desplazamiento de una fractura de la pared posterior con hundimientos articulares. ilíaca. Pequeños errores, que inicialmente se toleran, pueden tornarse más serios tras reducir los otros fragmentos. La fijación previa con clavos de Kirschner puede ser útil, pero nosotros preferimos el tornillo interfragmentario. La fijación exige implantes perfectamente adaptados a este tipo de cirugía. Los tornillos autorroscantes de 3,5 mm son convenientes para la osteosíntesis del hueso coxal con placa, mientras que los tornillos de 4,5 mm se utilizan más de forma aislada en el eje de las columnas o entre las dos láminas de las crestas ilíacas. Debe disponerse de una amplia variedad de tornillos en lo que se refiere a la longitud (más de 100 mm), teniendo en cuenta que se sostienen mejor sin roscado previo. También hay que contar con una amplia gama respecto a la longitud de las placas rectas y precurvadas. Debe ser posible ajustar y cortar las placas para amoldarlas perfectamente al hueso coxal. Osteosíntesis de las fracturas simples Fracturas de la pared posterior Se alcanzan por vía posterior de Kocher-Langenbeck. Durante la exposición, debe evitarse en todos los casos la liberación de los fragmentos de sus uniones capsulares, pues esto expone al riesgo de provocar su necrosis precoz. Con ayuda de una tracción longitudinal, breve y prudente, se hace un lavado y una inspecTécnicas quirúrgicas en ortopedia y traumatología ción intraarticular para evaluar los hundimientos (Fig. 33). También deberán retirarse todos los fragmentos incarcerados en la articulación. La reconstrucción cartilaginosa se lleva a cabo utilizando la cabeza femoral como molde para la reducción de los fragmentos incarcerados y/o impactados. Estos fragmentos articulares se pueden mantener con clavos reabsorbibles o con minitornillos; la impactación se rellena con un injerto esponjoso extraído del trocánter mayor (Figs. 34-36). La reducción final de la pared, más o menos conminuta, puede mantenerse con tornillos de compresión interfragmentaria de 2,7 o 3,5 mm, apoyados sobre la superficie cuadrilátera. Debe recordarse que, en decúbito prono, los tornillos que atraviesan la pared posterior pueden hundirse sin peligro en la saliente articular si se colocan en sentido horizontal. La tensión excesiva de estos tornillos puede provocar un desplazamiento de la pared. La osteosíntesis con una placa-consola con uña (spring plate) (Fig. 37), confeccionada a partir de una placa tercio de tubo, sólo se indica en presencia de fragmentos muy periféricos [26]. De forma sistemática se agrega una placa de sostén parietal que se extiende del polo superior del isquion a la región supraacetabular. Para que se produzca el efecto consola, la placa de sustentación debe ajustarse de forma «insuficiente» a la pared posterior (Fig. 38), pero en la parte plana debe 11 E – 44-520 ¶ Tratamiento quirúrgico de las fracturas del acetábulo Figura 35. Reducción de un hundimiento con una espátula. Figura 37. Placas-consolas con uñas para mantener una fractura conminuta. Estas placas se obtienen por sección de las placas tercio de tubo. Figura 36. Reducción del hundimiento, injerto de la cavidad restante y reducción terminal de la pared posterior. tener una curvatura suficiente que permita colocarla cerca del borde posterior del acetábulo (Fig. 39). En la práctica, se usa a menudo una placa recta ligeramente curvada en su centro y levantada en sus extremos (placa con forma de bigote asimétrico) (Fig. 38). El control con el amplificador de imagen en el eje de los tornillos permite verificar que éstos no hayan entrado en la articulación. El o los tornillos isquiáticos se dirigen hacia abajo, adelante y adentro. Fracturas de la columna posterior Se alcanzan por vía posterior de Kocher-Langenbeck. El primer paso es la limpieza de la articulación y del trazo de fractura gracias a un efecto de distracción de la lesión ósea. El segundo paso es la liberación de la fractura de la cavidad pélvica con un gancho (Fig. 40), ejerciendo tracción en el eje del cuello. El tercer paso consiste en una reducción con una pinza de reducción con punta (Fig. 41), de tipo Farabeuf (Fig. 42) o Jungbluth, apoyada en la cabeza de un tornillo a uno y otro lado de la fractura. La pinza, calzada en la incisura isquiática mayor, permite reducir la traslación posterior (Fig. 41). La manipulación de un tornillo de Schanz fijado en el isquion permite controlar el desplazamiento en rotación del fragmento de la columna posterior. La 12 Figura 38. Forma de la placa posterior para la osteosíntesis de una fractura de la pared posterior. El esquema muestra la placa antes y después de colocarla y el efecto consola debido a su elasticidad tras la fijación con tornillo. Se trata de una vista anterolateral del acetábulo. Visión perpendicular al borde posterior del acetábulo. reducción se controla mirando la superficie retroacetabular, pero también con la palpación digital de la superficie cuadrilátera (Fig. 43). El cuarto paso es la osteosíntesis de la columna posterior al hueso ilíaco intacto con un tornillo interfragmentario de compresión y en sentido perpendicular al trazo. El cirujano debe saber que el trazo de fractura siempre es oblicuo hacia arriba y atrás. Por lo tanto, colocar el tornillo no es fácil; debe controlarse con el dedo la salida endopélvica del mismo. Debe abandonarse toda tentativa de colocarlo si el riesgo de efracción articular es elevado. Este tornillo se asocia de forma sistemática a una placa de sostén (Fig. 44) sobre la superficie retroacetabular; la curvatura de la placa debe ajustarse perfectamente a los relieves óseos para no desplazar la corrección. Fracturas de la pared anterior La reducción de esta pared es delicada y se efectúa a través de la ventana media de la vía de acceso ilioinguinal. Técnicas quirúrgicas en ortopedia y traumatología Tratamiento quirúrgico de las fracturas del acetábulo ¶ E – 44-520 Figura 39. Fractura de la pared posterior tratada con osteosíntesis. Imagen posterior que muestra los tornillos de la osteosíntesis directa del fragmento y la placa de sostén. Figura 41. Reducción de una fractura de la columna posterior con una pinza de reducción con punta, introducida en la incisura isquiática mayor. Figura 40. Liberación de una fractura de la columna posterior. Figura 42. Reducción de una fractura de la columna posterior con una pinza de Farabeuf, apoyada en las cabezas de tornillos provisionales. Para la fijación con un tornillo interfragmentario (a menudo imposible) debe tomarse la precaución de no invadir el espacio articular. Luego se ajusta una placa de sostén que se amolde exactamente a la curva de la eminencia iliopúbica (Fig. 45). Se la coloca sobre la columna anterior a lo largo del estrecho superior, apoyada proximalmente en el ala ilíaca y distalmente en la rama horizontal del pubis. Si existe una escama de la superficie cuadrilátera, se reduce con ayuda de una legra o una pinza angulada y se mantiene la reducción con uno o dos tornillos que, desde la placa o lateralmente a ésta, se fijan en la cortical de la escama. La superficie cuadrilátera también puede fijarse con un tornillo de compresión que se introduce por la cara lateral del ala ilíaca y se inserta por encima del acetábulo. En caso de conminución de la pared anterior, puede añadirse una placa-consola (Fig. 45) o placas con uñas. Fracturas de la columna anterior Fracturas altas de la columna anterior Se propagan al ala ilíaca y pueden alcanzarse por vía iliofemoral si el trazo de fractura es único, pero la vía ilioinguinal ofrece una exposición más amplia. En este Técnicas quirúrgicas en ortopedia y traumatología caso, el cirujano empieza por la ventana lateral y la media, mientras que la ventana interna se usa sólo si es necesario. En presencia de una deformación plástica del ala ilíaca, a veces hay que completar el trazo de fractura antes de reducirlo. Si el trazo de fractura es completo, la parte inferior de la columna anterior está desplazada hacia dentro y arriba. Para corregir hay que movilizar el fragmento con una pinza de Farabeuf y mantenerlo con una pinza de reducción con punta o anclada sobre tornillos-armellas. La osteosíntesis puede efectuarse con uno o varios tornillos insertados en el ala ilíaca. El punto de entrada del tornillo es la incisura interespinosa anterior o ligeramente por fuera de ésta. El tornillo se dirige hacia la tuberosidad posterior del ala ilíaca y puede asociarse una placa amoldada a la cresta ilíaca (Fig. 46). Sólo en caso de osteoporosis o de conminución considerable se coloca una placa sobre el estrecho superior. Fracturas bajas de la columna anterior Se localizan a nivel de la escotadura del músculo iliopsoas. A ellas sólo se puede llegar abriendo las tres 13 E – 44-520 ¶ Tratamiento quirúrgico de las fracturas del acetábulo Figura 45. Osteosíntesis de una fractura conminuta de la pared anterior con placa de sostén y placa-consola. Obsérvese la ausencia de tornillos por debajo de la espina ilíaca anteroinferior y a nivel de la eminencia iliopúbica. Figura 43. Control endopélvico de una fractura de la columna posterior con ayuda del dedo índice introducido en la incisura isquiática mayor. Figura 46. anterior. Osteosíntesis de una fractura alta de la columna Figura 44. Osteosíntesis de una fractura de la columna posterior con placa y tornillo. ventanas de la vía ilioinguinal. Se reducen con una pinza con punta o apoyada sobre tornillos-armellas. La osteosíntesis se efectúa con una placa amoldada al estrecho superior (Fig. 47). Fracturas transversales Las fracturas transversales se clasifican junto con las fracturas simples y su osteosíntesis es muy difícil. En este sentido, la buena reducción de un lado no implica que el otro lado esté bien reducido. La elección de la vía de acceso es un elemento esencial porque las fracturas transversales pueden corregirse por vía anterior o posterior, de forma aislada o asociada, simultánea o sucesiva o bien por vías ampliadas. Si la osteosíntesis se va a hacer por una vía aislada, hay que entrar del lado más desplazado, en general por atrás. Si la reducción es imperfecta, debe abrirse otra vía de acceso del lado opuesto para acabar la reducción trabajando con la elasticidad de la osteosíntesis. Esta elasticidad tiene sus límites: es difícil reducir un desplazamiento superior a los 5 mm por una segunda vía de acceso. 14 Figura 47. Osteosíntesis con placa de una fractura baja de la columna anterior. Obsérvese la ausencia de tornillos por debajo de la espina ilíaca anteroinferior y a nivel de la eminencia iliopúbica. La ventaja de las vías ampliadas con apertura capsular y trocanterotomía es la de posibilitar el control intraarticular. Además, las fracturas transversales son oblicuas hacia arriba y adentro en una vista lateral del acetábulo (Fig. 1). El trazo acetabular se encuentra siempre más bajo que el trazo de la cara medial del hueso coxal. Esta oblicuidad del trazo hace que la fractura sea muy inestable y que deba evaluarse al colocar la pinza reductora. Técnicas quirúrgicas en ortopedia y traumatología Tratamiento quirúrgico de las fracturas del acetábulo ¶ E – 44-520 Figura 50. ampliada. Figura 48. Reducción por vía posterior de una fractura transversal con dos pinzas de reducción y manipulación del fragmento inferior con una manilla montada en una clavija roscada. Osteosíntesis de una fractura transversal por vía y abajo. Esta reducción se mantiene con pinzas reductoras. A continuación, se efectúa la fijación con tornillo interfragmentario oblicuo hacia arriba y afuera y con una placa anterior de neutralización. Por vía lateral ampliada (Fig. 50), patrimonio de las fracturas transtectales, se controla con precisión los extremos anterior y posterior del foco de fractura, lo que permite inspeccionar la reducción articular tras capsulotomía. La fijación se practica con un tornillo de 4,5 mm de diámetro en el eje de la columna anterior y una placa sobre la columna posterior. Osteosíntesis de las fracturas complejas Fracturas de la columna posterior y de la pared posterior Figura 49. A la izquierda, una placa amoldada puede producir una compresión del extremo anterior de una fractura transversal; a la derecha, una placa insuficientemente amoldada puede abrir anteriormente la misma fractura transversal. Por vía posterior, la reducción es parecida a la de la columna posterior, con la colocación de una pinza apoyada en dos tornillos-armellas a ambos lados del trazo de fractura y/o de una pinza de reducción en la incisura isquiática mayor (Fig. 48). La acción simultánea de las dos pinzas permite controlar la oblicuidad del trazo de fractura. Debe controlarse la reducción de la columna anterior con la palpación de la lámina cuadrilátera y del estrecho superior a través de la incisura isquiática mayor. Una reducción imperfecta en la columna anterior se puede rectificar gracias a la desrotación del marco obturador, con ayuda de un tornillo de Schanz o de una clavija roscada insertada en el isquion y accionada con una manilla (Fig. 48). La fijación se consigue con tornillos de compresión y una placa posterior de neutralización. La placa debe amoldarse perfectamente y aplicarse sin obrar sobre la elasticidad del metal. Al respecto, cuando el ajuste no es correcto, la placa provocará el desplazamiento de la columna opuesta (Fig. 49). Por vía anterior, la reducción se consigue con un impulsor que empuja el fragmento inferior hacia fuera Técnicas quirúrgicas en ortopedia y traumatología Se abordan por la vía de Kocher-Langenbeck. La reducción empieza por la columna posterior, como ya se ha descrito. Una placa corta de reconstrucción, aplicada a lo largo de la incisura isquiática mayor, puede mantener la reducción de la columna posterior. La reducción intraarticular de la columna posterior se controla a través de la fractura de la pared posterior y al ejercer una tracción de la cabeza. A continuación, se reduce la pared posterior y se mantiene con un tornillo interfragmentario y una placa de sostén, que ofrece una estabilidad complementaria a la columna posterior. Fracturas transversales y de la pared posterior Se accede a ellas a través de la vía de KocherLangenbeck si el desplazamiento es sobre todo posterior, por una doble vía de acceso o por una vía ampliada. En primer lugar se reduce la fractura transversal y después se mantiene en su sitio con tornillo interfragmentario. A través de la fractura de la pared posterior y con una acción de distracción sobre la cabeza, se controla la reducción articular de la fractura transversal. Luego se reduce la pared posterior y se la fija de forma clásica con tornillo interfragmentario y placa de sostén, con cuidado de que no se produzca ninguna tensión para evitar la apertura del trazo de fractura sobre la columna anterior. Fracturas en «T» El desplazamiento ha seguido a la cabeza femoral, que se movilizó hacia atrás y adentro. Por lo general, el desplazamiento de la columna anterior es menor. El acceso quirúrgico puede ser posterior si el desplazamiento es esencialmente posterior. En los otros casos puede indicarse una doble vía o una vía ampliada. La 15 E – 44-520 ¶ Tratamiento quirúrgico de las fracturas del acetábulo Figura 51. Osteosíntesis de una fractura de las dos columnas por vía ilioinguinal. Placa sobre la columna anterior y osteosíntesis con tornillo de la columna posterior. vía ampliada está especialmente indicada si el componente horizontal de la «T» es transtectal. La fijación se practica primero con una placa de sostén de la columna posterior, seguida de osteosíntesis con tornillo en el eje de la columna anterior. Si primero se fija la columna posterior, el tornillo no debe llegar al foco vertical de la «T» porque después será imposible reducir la columna anterior. La asociación de una fractura de la pared posterior dificulta aún más la reducción. Fracturas de la columna anterior y fracturas semitransversales posteriores Estas fracturas se parecen a las fracturas en «T», pero el mecanismo es distinto. Los fragmentos están desplazados hacia delante, siguiendo a la cabeza femoral, y por lo general la columna posterior está poco desplazada. El acceso quirúrgico nunca se hace en primer lugar por vía posterior: debe escogerse una vía ilioinguinal o una vía ampliada. La vía posterior sólo está indicada si previamente se efectuó una vía anterior y no fue posible obtener la reducción posterior. La reducción anterior por vía ilioinguinal es fácil. La columna anterior se reduce y luego se fija con tornillo interfragmentario y con placa de sostén a lo largo del estrecho superior, con cuidado de que los tornillos no alcancen el foco semitransversal posterior. Esto impediría la reducción de la columna posterior. Esta columna, desplazada medialmente, se reduce a continuación con ayuda de una pinza angulada de gran tamaño, montada sobre el estrecho superior entre la porción posterior de la superficie cuadrilátera y la superficie externa del ala ilíaca. Esta reducción nunca se visualiza de forma directa, sino que se controla mediante palpación de la superficie cuadrilátera o con radioscopia, verificando la integridad de la línea ilioisquiática en la radiografía anteroposterior de la pelvis. La fijación de la columna posterior se consigue con un tornillo aplicado desde la fosa glútea hasta la superficie cuadrilátera o bien desde la fosa ilíaca interna hasta el isquion o la incisura isquiática menor. Si se ha escogido una vía ampliada, puede colocarse una placa sobre la columna posterior y un tornillo en el eje de la columna anterior. Fracturas de las dos columnas El desplazamiento de las dos columnas es medial. Puede accederse a estas fracturas por vía ilioinguinal, por vía ampliada o por doble vía. A menudo son accesibles por vía ilioinguinal (Fig. 51) y la reducción suele ser similar a la de una fractura de la columna anterior, más una semitransversa posterior. La precisión de la reducción inicial del ala ilíaca condiciona la de la reducción acetabular. La primera fase 16 Figura 52. Osteosíntesis de una fractura de las dos columnas por vía ampliada. consiste en la reducción y la fijación de la columna anterior, fragmento por fragmento, en general desde arriba abajo y lateralizando la cabeza femoral con ayuda de un tirafondo. A continuación, se reduce la columna posterior a través de la ventana media de la ilioinguinal con una pinza reductora angulada montada sobre el estrecho superior. La calidad de la reducción se evalúa mediante palpación de la superficie cuadrilátera y de la incisura isquiática mayor. La osteosíntesis de columna posterior se practica con tornillo desde la fosa ilíaca interna hasta el isquion. Es fundamental verificar con radioscopia que el trayecto del tornillo sea extraarticular. Si se escoge una vía ampliada (Fig. 52) se puede hacer una capsulotomía yuxtaacetabular circunferencial para controlar de visu la reducción articular. A continuación, se practica una osteosíntesis posterior con placa y anterior con tornillo o placa. Tratamiento adyuvante de la osteosíntesis: prevención de las osificaciones La vía posterior de Kocher-Langenbeck y sobre todo las vías ampliadas con desinserción de los músculos glúteos son responsables de la osificación, un factor de resultado desfavorable [27, 28]. En las publicaciones se recomiendan dos tratamientos preventivos. La indometacina (150 mg/día en tres tomas durante 30-45 días) es eficaz según Ghalambor [28], Matityahu [27], Kinik [29] y Kumar [30]. Sin embargo, Matta [31] no pudo demostrar su eficacia en un estudio doble ciego. Se le atribuye un riesgo digestivo y el hecho de retrasar la consolidación de las fracturas diafisarias. La irradiación de la fosa glútea, iniciada dentro de los 3 días siguientes a la intervención, es eficaz según Haas [32], Starr [19], Childs [33] y Cornes [34]. Para Moore [35] y Burd [36] es tan eficaz como la indometacina pero más costosa que ésta, si bien no presenta problemas de observancia. Se le atribuye un riesgo teórico de degeneración sarcomatosa, pero no hay ninguna prueba de ello en las publicaciones. Nosotros hemos realizado [20] 25 vías iliofemorales ampliadas de Letournel sin radioterapia y con dos osificaciones Brooker IV. Hoy día empleamos de forma sistemática la radioterapia sin que se produzca osificación Brooker IV. Los bifosfonatos no ejercen una acción preventiva de las osificaciones. No hemos encontrado ningún artículo que se refiera a los beneficios de la vitamina C en las fracturas del acetábulo. Técnicas quirúrgicas en ortopedia y traumatología Tratamiento quirúrgico de las fracturas del acetábulo ¶ E – 44-520 Figura 53. Fractura de la columna anterior: osteosíntesis con dos tornillos guiada por TC. Figura 55. Osteosíntesis de una fractura de la pared posterior con un tornillo guiado por TC. Figura 54. Fractura tratada mediante osteosíntesis con un tornillo guiado por TC, de dirección oblicua posterior e interna. Las flechas blancas muestran los elementos que se van a identificar. Osteosíntesis percutánea de las fracturas del acetábulo Eude [37, 38] describió una técnica de osteosíntesis con tornillo compresivo, guiada mediante cortes axiales de TC. Se coloca al paciente en decúbito supino (con preferencia) o lateral y perfectamente inmóvil. El cirujano escoge un corte axial favorable para controlar un clavo guía a través del foco de fractura. Se identifican los vasos y nervios, controlando con TC la progresión del clavo paso a paso. La perforación y la colocación del tornillo se realizan con la técnica habitual de la osteosíntesis percutánea. Se usan tornillos de diámetro elevado, como mínimo de 5 mm, roscados sólo en la punta. Para la osteosíntesis de un trazo de fractura supratectal se practica un corte axial a la altura de la espina ilíaca anteroinferior o por encima de ésta. La parte plana del corte es la cara lateral del ala ilíaca y la parte que presenta dos caras es la cara medial de la misma; la saliente del estrecho superior se visualiza bien en el corte axial. Las direcciones más frecuentes del tornillo son dos: anteroposterior en las fracturas altas de la columna o de la pared anterior, en cuyo caso el tornillo se dirige del borde anterior al borde posterior del hueso coxal (Fig. 53), u oblicua de delante hacia atrás y de fuera hacia dentro (Fig. 54) para la osteosíntesis de la parte supracondílea de un trazo transversal. Por supuesto, el tornillo debe ser perpendicular al trazo de fractura. Así mismo, después de identificar el nervio isquiático y siempre según el principio del clavo guía inicial, puede efectuarse una osteosíntesis de la pared posterior (Fig. 55). Esta técnica es fiable, fácil y poco mórbida; posibilita la osteosíntesis y la compresión del trazo de fractura, pero no la reducción. Su solidez facilita Técnicas quirúrgicas en ortopedia y traumatología los cuidados postoperatorios ya que evita la tracción. Puede asociarse a una técnica de osteosíntesis inicial a cielo abierto. Kahler [39] dio a conocer una osteosíntesis con tornillo controlada mediante navegación con clavo guía, vigilando la progresión por ordenador y circuito cerrado de televisión. De este modo, al poner un tornillo en la cara exopélvica del pubis o del ala ilíaca se puede hacer la osteosíntesis de un trazo de fractura transversal de la columna anterior y, al introducir un tornillo a nivel del isquion, se puede hacer la osteosíntesis de un trazo transversal de la columna posterior. Kahler [39] empleó las técnicas de navegación mediante radioscopia y TC. Para Kahler [39], la navegación radioscópica permite controlar la reducción; se trata de una técnica rápida que disminuye la dosis de irradiación sobre las manos del cirujano. Starr [40] efectuó la osteosíntesis percutánea de las fracturas del acetábulo con control radioscópico a cielo cerrado y/o mediante microacceso, haciendo la reducción con pinzas de reducción colineal que él mismo había fabricado. Estas técnicas, de baja morbilidad en manos de sus propios autores, sólo pueden efectuarlas cirujanos que conozcan a la perfección la anatomía tridimensional del hueso coxal. La reducción que proporcionan sería mejor que la producida por una simple osteosíntesis guiada por TC. Colocación inmediata de una prótesis total de cadera La intervención puede efectuarse inmediatamente después de producida la fractura o algunas semanas más tarde, cuando ya se ha iniciado el proceso de consolidación de la fractura. Los principios son: revitalización del acetábulo, reconstrucción mediante injerto, estabilización de la fractura, implantación del acetábulo protésico y reanudación del apoyo, la mayoría de las veces tras la consolidación. Pueden distinguirse dos tipos principales de técnicas: osteosíntesis inicial de la fractura seguida de implantación de la prótesis acetabular o bien la implantación de un acetábulo protésico con tornillo o de un elemento de sostén con tornillo y sin osteosíntesis de la fractura. Osteosíntesis de la fractura e implantación del acetábulo protésico Para las fracturas que podían tratarse mediante osteosíntesis por la vía de Smith-Petersen, Beaulé [41] colocaba al paciente sobre una mesa ortopédica de Judet. A través de la misma incisión ponía una placa en el estrecho superior y luego implantaba un acetábulo cementado (Fig. 56). Para todas las fracturas, en especial las fracturas conminutas en hueso osteoporótico, Mears [42] y Mouhsine [43] colocaban al paciente sobre una mesa de operaciones común y efectuaban la incisión habitual para el 17 E – 44-520 ¶ Tratamiento quirúrgico de las fracturas del acetábulo ■ Indicaciones y contraindicaciones del tratamiento quirúrgico Figura 56. Fractura reciente del acetábulo e implantación inmediata de una prótesis. Osteosíntesis inicial del acetábulo con fresado secundario de la cavidad articular. Figura 57. Implantación de un anillo atornillado sobre una fractura del acetábulo. Los espacios óseos se rellenan con el injerto extraído de la cabeza y del cuello. implante de una prótesis. Mears abría un túnel debajo de la espina ilíaca anterosuperior, entre los bordes anterior y posterior del hueso coxal. Según el tipo de fractura, por el túnel supraacetabular se introducen uno o varios cables a modo de obenques alrededor del isquion, del pubis o de la superficie cuadrilátera, tomando como punto de apoyo la espina isquiática. A continuación se revitaliza el acetábulo óseo y después se rellenan las oquedades con un injerto proveniente de la cabeza y del cuello. Seguidamente se inserta el acetábulo protésico sin cemento y se fija con tornillos complementarios. Mouhsine [43] recomendaba una técnica similar que consistía en un cerclaje supraacetabular. Una contraincisión anterior bajo la espina ilíaca anterosuperior permitía controlar el paso del cable y la reducción de la fractura en la fosa ilíaca interna. Implantación de un elemento de sostén con tornillo Es la técnica más empleada. El cirujano usa la vía de acceso habitual para la implantación de una prótesis total de cadera. El acetábulo se revitaliza con precaución. Para estabilizar los fragmentos óseos durante el paso de las fresas puede deslizarse un gancho para hueso por delante a través del valle del músculo psoasilíaco o por detrás a través de la incisura isquiática mayor. Los espacios óseos se rellenan con el injerto proveniente de cabeza y cuello. La estabilización se consigue con un armazón metálico [44]: anillo atornillado (Fig. 57), cruz atornillada o acetábulo con tornillo. El acetábulo definitivo se implanta en el armazón metálico. 18 Judet y Letournel [2] adoptaron una postura tajante: todas las fracturas desplazadas debían someterse a osteosíntesis si el estado general lo permitía. La edad no era una contraindicación y sólo la osteoporosis lo era. Más tarde aparecieron las técnicas de osteosíntesis poco invasivas y de implantación inmediata de una prótesis total con indicaciones específicas. Estar a cargo del tratamiento de una fractura del acetábulo implica haber pasado por una curva de aprendizaje que haga posible la valoración anatomopatológica de la fractura, las posibilidades del tratamiento y el proyecto quirúrgico. En caso contrario, sólo hay que ingresar al paciente e iniciar un tratamiento con tracción hasta el momento de trasladarlo a un centro especializado. En las personas jóvenes y con buen estado general, la osteosíntesis está indicada en las fracturas con desplazamiento articular de 3 mm en una zona de sustentación. En pacientes politraumatizados, la cirugía del acetábulo puede indicarse sólo después de haber resuelto los problemas vitales y una vez controladas las consecuencias del traumatismo. En el caso de una fractura asociada del fémur, hay que comenzar por la osteosíntesis del fémur. Con frecuencia se efectúa una osteosíntesis a cielo abierto si el apoyo púbico es capaz de desplazar la fractura del acetábulo en el momento de la tracción sobre la mesa ortopédica. Si, no obstante, el paciente es colocado en una mesa ortopédica, la tracción debe ser suave y la fractura del acetábulo controlarse con el amplificador de imagen. Se elegirá una técnica de osteosíntesis del fémur y una vía de acceso compatibles con la cirugía del acetábulo. A menudo se opta por la osteosíntesis con placa o clavo retrógrado porque la incisión no dificulta la cirugía del acetábulo. Aparte de las fracturas acetabulares asociadas a una luxación de cadera irreducible o inestable, no hay ninguna indicación urgente. Cuando existe indicación, hay que efectuar la osteosíntesis, teniendo en cuenta que después del 15.° día esta intervención es muy difícil. El proyecto quirúrgico incluye la elección de la vía de acceso y la evaluación de las posibilidades quirúrgicas para cada vía. Antes de tomar una decisión es necesario valorar los desplazamientos y las posibilidades de reducción. También debe evaluarse la integridad o la estabilidad de un trazo del agujero obturador para tratar de saber si la reducción de un lado produce la reducción del otro. La elección que a continuación haga el cirujano depende de sus costumbres y del proyecto quirúrgico. Las fracturas de las dos columnas congruentes, aun si el desplazamiento extraarticular es considerable, pueden tratarse por tracción y por tanto no se someten a cirugía. Es una posibilidad infrecuente. La cirugía percutánea con control radioscópico o tomográfico y la cirugía mínimamente invasiva pueden considerarse frente a desplazamientos de escasa amplitud. Estas técnicas, si es posible su práctica, permiten evitar la tracción. En el proyecto quirúrgico de los ancianos y, de forma complementaria, en personas jóvenes con estado general regular deben tenerse en cuenta la osteoporosis, la necesidad de implementar los cuidados postoperatorios con rapidez, el interés de practicar una sola cirugía [45, 46] y el estado general. La osteosíntesis exclusiva por esta vía se ha de indicar siempre que sea posible, ya que la morbilidad de la vía anterior es baja en manos de un cirujano bien entrenado. La prótesis con reconstrucción del acetábulo se indica para hacer posible la implementación de los cuidados postoperatorios de inmediato, mientras se espera la consolidación de la fractura y la Técnicas quirúrgicas en ortopedia y traumatología Tratamiento quirúrgico de las fracturas del acetábulo ¶ E – 44-520 Persona joven Buen estado general Conminución articular moderada Sin lesión de la cabeza femora Conminución acetabular considerable que influye en el resultado de la cirugía Lesión por hundimiento de la cabeza femoral en zona de sustentación Fractura de la cabeza femoral Tracción Tracción Fractura simple (excepto fractura transversal) Osteosíntesis por vía selectiva anterior o posterior y excepcionalmente osteosíntesis percutánea o mínimamente invasiva Fractura compleja y fractura transversal Tracción definitiva Osteosíntesis por vía selectiva o vía combinada o vía ampliada Osteosíntesis de salvamento para aplazar la colocación de la prótesis Prótesis inmediata o secundaria Figura 58. Árbol de decisión. Tratamiento quirúrgico de una fractura del acetábulo en una persona joven. Persona de edad avanzada o con comorbilidad considerable Tracción = reflexión Tratamiento funcional y movilización postoperatoria inmediata si el estado general es incompatible con la inmovilización y la cirugía Tracción definitiva si el estado general se considera incompatible con una cirugía mayor Fractura simple o compleja que puede ser intervenida por vía anterior exclusiva Cirugía percutánea si es técnicamente posible Cirugía anterior exclusiva Cualquier fractura Prótesis a corto plazo con técnica de reconstrucción acetabular y reanudación inmediata del apoyo o tras la consolidación de la fractura Figura 59. Árbol de decisión. Tratamiento quirúrgico de una fractura del acetábulo en una persona de edad avanzada o con una comorbilidad considerable. integración del injerto. La cirugía percutánea puede indicarse si ante todo se persigue la analgesia inmediata y si quiere evitarse la tracción. Es una situación frecuente dado el gran progreso de la gerontotraumatología. Según Duquenoy y Sénégas [3], es mejor un tratamiento ortopédico con un resultado anatómico regular que un mal tratamiento quirúrgico. Aun en el caso de una fractura desplazada en una persona joven, puede indicarse la tracción si se prevé que tras la osteosíntesis el tratamiento quirúrgico será desfavorable: impactación y fractura de la cabeza femoral, conminución excesiva que augura una osteosíntesis inestable, fracturas y múltiples hundimientos cartilaginosos que presagian una necrosis acetabular o una evolución artrósica a corto plazo, pacientes infectados o, por ejemplo, que tienen una boca anastomótica en la pared abdominal del mismo lado. Para estos pacientes, un proyecto terapéutico aceptable es implantar una prótesis total de cadera de forma secundaria. Para Sermon [47], Bellabarba [48] y Schreurs [49], la implantación de una prótesis total de cadera de forma secundaria tras fractura acetabular es más difícil y produce un resultado menos Técnicas quirúrgicas en ortopedia y traumatología favorable, con riesgos más elevados, que la implantación de una prótesis total de cadera por coxartrosis. Estos autores coincidían en que la osteosíntesis inicial podía hacer que la implantación ulterior de una prótesis total de cadera fuese más difícil, pero esto no implicaba consecuencias sobre el resultado funcional definitivo. Por el contrario, Letournel dijo que la osteosíntesis del acetábulo permitía hacer una reconstrucción ósea que luego sería favorable para la implantación de una prótesis total de cadera. Las indicaciones al respecto se resumen en los árboles de decisión (Figs. 58 y 59). ■ Resultado Resultado de la osteosíntesis Aquí se intentará hacer una síntesis de los artículos de Letournel [1, 2] , Matta [50] , De Ridder [51] , Mayo [52] , Mears [17], Borrelli [53], Murphy [54] y Moed [55]. El tratamiento quirúrgico indicado para todos los tipos de fracturas con un desplazamiento articular 19 E – 44-520 ¶ Tratamiento quirúrgico de las fracturas del acetábulo superior o igual a 3 mm ofrece un 80-90% de resultados buenos y excelentes, es decir, resultados tan buenos como los del tratamiento ortopédico por tracción para las fracturas con desplazamiento articular inferior a 3 mm. En ambos casos, el índice de implantación secundaria de una prótesis total de cadera es del orden del 10%. Los factores de buen pronóstico son: • la existencia de una fractura simple neta sin conminución ni hundimiento; • una fractura exclusivamente anterior y tratada por una vía anterior; • inexistencia de una lesión asociada de la cabeza, del cuello y del extremo superior del fémur; • la cirugía dentro de los primeros 15 días; • una persona joven no osteoporótica; • una reducción anatómica o casi anatómica con desplazamiento persistente, inferior o igual a 2 mm según el control efectuado mediante TC postoperatoria; • ausencia de complicación local; • un cirujano que ha completado la curva de aprendizaje. Lo contrario de lo anterior constituye la lista de factores de mal pronóstico; aquí se insiste en la mayor gravedad de las lesiones posteriores y del techo en comparación con las lesiones anteriores, cuyo pronóstico es más favorable; del mismo modo, se señala que la obesidad mórbida (índice de masa corporal [IMC] > 40) produce un índice de complicaciones del 63% según Porter [56]. Las complicaciones postoperatorias se producen en el 6-10% de los casos. No son específicas (infecciones 4-7%, parálisis definitivas o transitorias 4-12%, embolias 2%, fallecimientos 2% [pacientes politraumatizados], desplazamientos secundarios, heridas vasculares), excepto la osteonecrosis del acetábulo o de la cabeza femoral observada en alrededor del 3% de los casos (salvo la luxación de la cadera) y las osificaciones secundarias ya mencionadas. tratamientos quirúrgicos convierten a esta cirugía en patrimonio de cirujanos bien formados y entrenados. . ■ Bibliografía [1] [2] [3] [4] [5] [6] [7] [8] [9] [10] [11] [12] [13] Resultado de la implantación inmediata de las prótesis totales en el anciano Las ventajas son: analgesia, recuperación de la movilidad, bajo índice de calcificación postoperatoria, buena integración de los injertos y poco o ningún desplazamiento secundario de los injertos implantados y del acetábulo protésico. Los inconvenientes son: una intervención prolongada con una pérdida de sangre considerable, un riesgo de luxación en tres de diez casos para Simko [57], mucho menos para Beaulé [58], Tidermark [44] y Mouhsine [43] y una puntuación regular o mala de la escala de Harris para el 42% de los pacientes según Sermon [47]. Aunque esta cirugía no parece producir un número elevado de fallecimientos en ancianos seleccionados, Cochu [59] informó cinco fallecimientos en 18 pacientes durante el primer año. ■ Conclusión Desde el momento en que se establecieron algunas reglas básicas, el tratamiento de una fractura del acetábulo dejó de ser una aventura quirúrgica. El tratamiento habitual de las fracturas con un desplazamiento superior o igual a 3 mm en zona de sustentación es la osteosíntesis a cielo abierto, pero no es la única opción quirúrgica. La cirugía percutánea o mínimamente invasiva y la implantación rápida de una prótesis total de cadera en pacientes escogidos son conductas admitidas. Las dificultades que plantea el análisis de las fracturas, el dominio de las vías de acceso y la variedad de los 20 [14] [15] [16] [17] [18] [19] [20] [21] [22] [23] Letournel E. Traitement chirurgical des fractures du cotyle. EMC (Elsevier Masson SAS, Paris), OrthopédieTraumatologie, 44-520, 1991 : 30p. Judet R, Letournel E. Les fractures du cotyle. Paris: Masson; 1974. Duquenoy A, Sénégas J. Fractures du cotyle. Résultats à plus de 5 ans. Rev Chir Orthop 1982;68(suppl2):45-82. Siebenrock KA, Gautier E, Woo A, Ganz R. Surgical dislocation of the femoral head for joint debridement and accurate reduction of fractures of the acetabulum. J Orthop Trauma 2002;16:543-52. Agudelo JF, Ziran BH, Smith WR, Scalamogna M. Use of a sliding trochanteric osteotomy for supra-cotyloid exposure of posterior-superior acetabular fracture patterns. Orthopedics 2005;28:908-12. Teague DC, Graney DO, Routt Jr. ML. Retropubic vascular hazards of the ilio-inguinal exposure: a cadaveric and clinical study. J Orthop Trauma 1996;10:156-9. De Ridder VA, de Lange S, von Popta J. Anatomic variations of the lateral femoral cutaneous nerve and the consequences for surgery. J Orthop Trauma 1999;13:207-11. Karunakar MA, Le TT, Bosse MJ. The modified ilioinguinal approach. J Orthop Trauma 2004;6:379-83. Heineck J, Rammelt S, Grass R, Schneiders W, Amlang M. Transsection of the rectus abdominis muscle in the treatment of acetabular fractures: operative technique and outcome in 21 patients. Acta Orthop 2008;79:225-9. Weber TG, Mast JN. The extended ilioinguinal approach for specific both column fractures. Clin Orthop Relat Res 1994; 305:106-11. Kloen P, Siebenrock A, Ganz R. Modification of the ilioinguinal approach. J Orthop Trauma 2002;16:586-93. Stoppa RE. The treatment of complicated groin and incisional hernias. World J Surg 1989;13:545-54. Cole JD, Bolhofner BR. Acetabular fracture fixation via a modified stoppa limited intra pelvic approach. Clin Orthop Relat Res 1994;305:112-23. Trouilloud P, Grammont PM, Cougard P, Gelle M, Dia A. Anatomic basis of a superior approach to the acetabulum with osteotomy of the ala of the ilium. Surg Radiol Anat 1987;9: 185-91. Sénégas J. Traitement chirurgical des fractures du cotyle. Rev Chir Orthop 1982;68(suppl2):61-5. Sénégas J, Liorzou G, Yates M. Complex acetabular fractures: a transtrochanteric lateral surgical approach. Clin Orthop Relat Res 1980;151:107-14. Mears DC, Velyvis JH, Chang CP. Displaced acetabular fractures managed operatively: indicators of outcome. Clin Orthop Relat Res 2003;407:173-86. Reinert CM, Bosse MJ, Poka A. A modified extensile exposure for the treatment of complex or malunited acetabular fractures. J Bone Joint Surg Am 1988;70:229-37. Starr AJ, Watson JT, Reinert CM, Jones AL, Witlock S, Griffin DR, et al. Complications following the ″T extensile″. Approach: a modified extensile approach for acetabular fracture surgery. Report of forty-three patients. J Orthop Trauma 2002;16:535-42. de Peretti F, Schlatterer B, Cambas PM, Argenson C. La voie ilio-fémorale de Letournel dans les fractures du cotyle intéressant les deux colonnes. Étude prospective. Rev Chir Orthop 1994;80:476-84. Alonso JE, Davila R, Bradley E. Extended iliofemoral versus triradiate approaches in management of associated acetabular fractures. Clin Orthop Relat Res 1994;305:81-7. Griffin DB, Beaule PE, Matta JM. Safety and efficacy of the extended iliofemoral approach in the treatment of complex fractures of the acetabulum. J Bone Joint Surg Br 2005;87: 1391-6. Stöckle U, Hoffmann R, Südkam NP, Reindl R, Haas NP. Treatment of complex acetabular fractures through a modified extended iliofemoral approach. J Orthop Trauma 2002;16: 220-30. Técnicas quirúrgicas en ortopedia y traumatología Tratamiento quirúrgico de las fracturas del acetábulo ¶ E – 44-520 [24] Laude F, Puget J, Martimbeau C. Fractures du cotyle. EMC (Elsevier Masson SAS, Paris), Appareil locomoteur, 14-073A-10, 1999 : 17p. [25] Routt C, Swiontkowski M. Operative treatment of complex acetabular fractures: combined anterior and posterior exposures during the same procedure. J Bone Joint Surg Am 1990;72:897-904. [26] Richter H, Hutson J, Zych G. The use of spring plates in the internal fixation of acetabular fractures. J Orthop Trauma 2004;13:179-81. [27] Matityahu A, Bruck N, Miclau T. Heterotopic ossification and acetabular fractures. Curr Opin Orthop 2006;17:34-7. [28] Ghalambor N, Matta J, Bernstein L. Heterotopic ossification following operative treatment of acetabular fracture. Clin Orthop Relat Res 1994;305:96-105. [29] Kinik H, Armangil M. Extensile triradiate approach in the management of combined acetabular fractures. Arch Orthop Trauma Surg 2004;124:476-82. [30] Kumar A, Shah NA, Kershaw SA, Clayson AD. Operative management of acetabular fractures. A review of 73 fractures. Injury 2005;36:605-12. [31] Matta J, Siebenrock KA. Does indomethacin reduce heterotopic bone formation after operations for acetabular fractures? A prospective randomised study. J Bone Joint Surg Br 1997;79:959-63. [32] Haas M, Kennedy A, Copeland C. Utility of radiation in the prevention of heterotopic ossification following repair of traumatic acetabular fracture. Int J Radiat Oncol Biol Phys 1999;45:461-6. [33] Childs H, Cole T, Falkenberg E. A prospective evaluation of timing of postoperative radiotherapy for preventing heterotopic ossification following traumatic acetabular fractures. Int J Radiat Oncol Biol Phys 2000;47:1347-52. [34] Cornes PG, Shahidi M, Glees J. Heterotopic bone formation: irradiation of high risk patient. Br J Radiol 2002;75:448-52. [35] Moore KD, Goss K, Anglen JO. Indomethacin versus radiation therapy for prophylaxis against heterotopic ossification in acetabular fractures: a randomized prospective study. J Bone Joint Surg Br 1998;80:259-63. [36] Burd T, Lowry K, Anglen J. Indomethacin compared with localized irradiation for the prevention of heterotopic ossification following surgical treatment of acetabular fractures. J Bone Joint Surg Am 2001;83:1783-8. [37] Eude P, Damon F, Eude G, Pellegrino C, Jund S, Avidor C, et al. Ostéosynthèse percutanée des fractures du bassin sous contrôle tomodensitométrique (percutaneous osteosynthesis fo pelvic fractures with CT control). J Radiol 2000;81:63-8. [38] Eude P, Trojani C, Eude G, Piche S, Aboulker C, de Peretti F. Percutaneous screw fixation of acetabular fractures under computed tomography guidance. Semin Intervent Radiol 2002;19:257-64. [39] Kahler DM. Computer assisted closed techniques of reduction and fixation. In: Tile M, Helfet D, Kellam J, editors. Fractures of the pelvis and acetabulum. Philadelphia: LippincottWilliams and Wilkins; 2003. p. 604-15. [40] Starr A. Fluoroscopic assisted closed techniques of reduction and fixation. In: Tile M, Helfet D, Kellam J, editors. Fractures of the pelvis and acetabulum. Philadelphia: LippincottWilliams and Wilkins; 2003. p. 616-28. [41] Beaulé P, Griffin D, Matta J. The Levine anterior approach for total hip replacement as the treatment for an acute acetabular fracture. J Orthop Trauma 2004;18:623-9. [42] Mears D, Shirahama M. Stabilisation of an acetabular fracture with cables for acute total hip arthroplasty. J Arthroplasty 1998;13:104-7. [43] Mouhsine E, Garofalo R, Borens O, Blanc C, Wettstein M, Leyvraz P. Cable fixation and early total hip arthroplasty in the treatment of acetabular fractures in elderly patients. J Arthroplasty 2004;19:344-8. [44] Tidermark J, Blomfeldt R, Pouzer S, Söderquist A, Törnkvist H. Primary total hip arthroplasty with a BurchSchneider antiprotrusion cage and autologous bone grafting for acetabular fractures in elderly patients. J Orthop Trauma 2003;17:193-7. [45] Cornell C. Management of acetabular fractures in the elderly patient. HSSJ 2005;1:25-30. [46] Pagenkopf E, Grose A, Partal G, Helfet D. Acetabular fractures in the elderly: treatment recommendations. HSSJ 2006;2: 161-71. [47] Sermon A, Broos P, Vanderschot P. Total hip replacement for acetabular fractures. Results in 121 patients operated between 1983 and 2003. Injury 2008;39:914-21. [48] Bellabarba C, Berger RA, Bentley CD, Quigley LR, Jacobs JJ, et al. Cementless acetabular reconstruction after acetabular fracture. J Bone Joint Surg Am 2001;83:868-76. [49] Schreurs BW, Zengerink M, Welten ML, Van Kempren A, Sloff TJ. Bone impaction grafting and a cement cup after acetabular fracture at 3-18 years. Clin Orthop Relat Res 2005; 437:145-51. [50] Matta J. Operative treatment of acetabular fractures through the ilioinguinal approach. Clin Orthop Relat Res 1994;305: 10-9. [51] de Ridder VA, de Lange S, Kingma L, Hogervorst M. Results of 75 consecutive patients with an acetabular fracture. Clin Orthop Relat Res 1994;305:53-7. [52] Mayo K. Open reduction and internal fixation of fractures of the acetabulum. Clin Orthop Relat Res 1994;305:31-7. [53] Borrelli J. Assessment of clinical outcome after acetabular fracture. Curr Opin Orthop 2006;17:6-9. [54] Murphy D, Kaliszer M, Rice J, Mc Elwain J. Outcome after acetabular fracture. Prognostic factors and their interrelationships. Injury 2003;34:512-7. [55] Moed B, Carr S, Watson J. Results of operative treatment of fractures of the posterior wall of the acetabulum. J Bone Joint Surg Am 2002;84:752-8. [56] Porter S, Russell G, Dews R, Qin Z, Woodall J, Graves M. Complications of acetabular fracture surgery in morbidly obese patients. J Orthop Trauma 2008;22:589-94. [57] Simko P, Braunsteiner T, Vajczikova S. Early primary total hip arthroplasty for acetabular fractures in elderly patients. Acta Chir Orthop Traumatol Cech 2006;73:275-82. [58] Beaulé P, Griffin D, Matta J. The Levine anterior approach for total hip replacement as the treatment for an acute acetabular fracture. J Orthop Trauma 2004;18:623-9. [59] Cochu G, Baertich C, Fiorenza F, Charissoux J, Arnaud J, Mabit C. First intention total hip arthroplasty for recent fracture of the acetabulum in elderly patients. J Bone Joint Surg [Br] 2004;86(supplI):37. F. de Peretti (de-peretti.f@chu-nice.fr). R. Bernard de Dompsure. Service de traumatologie-orthopédie, Centre hospitalier universitaire de Nice, Hôpital Saint-Roch, 5, rue Pierre-Dévoluy, 06006 Nice cedex 1, France. Cualquier referencia a este artículo debe incluir la mención del artículo original: de Peretti F., Bernard de Dompsure R. Traitement chirurgical des fractures du cotyle. EMC (Elsevier Masson SAS, Paris), Techniques chirurgicales - Orthopédie-Traumatologie, 44-520, 2010. Disponible en www.em-consulte.com/es Algoritmos Ilustraciones complementarias Vídeos / Animaciones Técnicas quirúrgicas en ortopedia y traumatología Aspectos legales Información al paciente Informaciones complementarias Autoevaluación Caso clínico 21