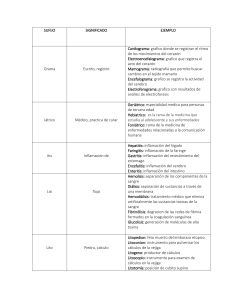
Inflamación: Aguda y Crónica Generalidades Inflamación: respuesta de tejidos vascularizados a infecciones/daño tisular, causando la movilización de células/moléculas de defensa de la circulación a los sitios necesarios para eliminar el agente causante Agente reconocido → leucocitos y proteínas plasmáticas reclutadas → viajan por circulación → se activan → eliminan → reacción controlada y tejido reparado Sin inflamación → no habría cicatrización, infecciones no se controlarian y los tejidos quedarían permanentemente ulcerado 2 “ Propiedades fundamentales: 1. Componentes de la respuesta inflamatoria → vasos sanguíneo y leucocitos → dilatación y paso por circulación 2. Consecuencias de la inflamación → daño de tejidos locales y se asocia a signos/síntomas 3. Inflamación local y sistémica → mayormente locales con pocas implicaciones sistémicas 4. Mediadores 5. Inflamación aguda y crónica Aguda en minutos u horas y de corta duración → edema, migración de neutrófilos y puede remitir Crónica → mayor duración a falta de estímulo y más destrucción de tejidos , proliferación de vasos sanguíneos y depósito de tejido conjuntivo 3 4 1. Causas de la inflamación Causa Descripción Infecciones (Virus, bacterias, hongos y parásitos) Generan respuestas inflamatorias Necrosis tisular Induce inflamación independiente de la causa (isquemia, traumatismo o agresión física y química) por que libera moléculas que la provocan Cuerpos extraños (astillas, suciedad, suturas o cristales endogenos de urato, colesterol o lipido) Por si mismos o por producir una lesión Reacciones inmunitarias (hipersensibilidad) Ataque contra los autoantígenos, sustancias ambientales o microbios causando enfermedades o reacciones anómalas 6 2. Reconocimiento de microbios y células dañadas “ El reconocimiento es el primer paso de las reacciones inflamatorias 8 Receptores microbianos de células Expresados en varias células en membrana plasmática (extracellular), endosomas (microbios ingeridos) y citosol (microbios intracelulares) → mejor tipificado es el TLR (receptor de tipo señuelo) → estimulan moléculas de inflamación → Ej,. citocinas o moléculas de adhesión de células endoteliales Receptores 9 Sensores de lesión celular Moleculas que reconoce Definición Sensores citosólicos que reconocen moléculas liberadas o alteradas a consecuencia de daño celular ▹ ▹ ▹ Activa un complejo ▹ Inflamasoma → produce citocina IL-1 → recluta recluta leucocitos → inflamación 10 Acido urico (por degradación de ADN) ATP (por mitocondrias dañadas) Contracciones reducidas de K intracelular (pérdida de iones por lesión de membrana) ADN (liberado a citoplasma) 11 Otros receptores celulares implicados en la inflamación Ademas de reconocer microbios Leucocitos expresan receptores para los fragmentos Fc de anticuerpos y complemento → ingestión, destrucción e inflamación 12 Proteínas circulantes Sistema del Complemento Lectina de unión a manosa Reacciona contra microbios y produce mediadores de inflamación Reconoce azúcares microbianos y favorece digestión de microbios y la activación del sistema de complemento Colectinas Se unen y combaten microorganismo 13 3. Inflamación Aguda Componentes 1. Dilatación de los vasos pequeños (aumento de flujo sanguíneo) 2. Mayor permeabilidad de microvasculatura (salida de leucocitos y proteínas plasmáticas) 3. Migración de leucocitos de microcirculación al foco de lesión (acumulación y activación) 15 1. Reacciones de los vasos sanguíneos Cambios en el flujo y en la permeabilidad para optimizar movimiento de proteínas y leucocitos Exudación: extravasación de líquido, proteinas y celulas sanguineas al intersticio o cavidades corporales Trasudado: líquido con pocas proteínas y escaso material celular (ultrafiltrado de plasma) Edema: exceso de líquido en el espacio intersticial o en cavidades serosas (puede ser exudado o trasudado) Pus: exudado inflamatorio purulento rico en leucocitos y restos de células muertas y microbios 16 1.1. Cambios en el flujo sanguíneo Después de la lesión → se presenta lo siguiente: 1. 2. 3. 4. Vasodilatación del músculo liso vascular → flujo sanguíneo aumentado y eritema → estimulado por mediadores Mayor permeabilidad de microvasculatura → exudación de líquido rico en proteínas a a tejidos extravasculares → flujo sanguíneo más lento Pérdida de líquido → junto con el aumento de diámetro → mayor viscosidad, concentración de eritrocitos y flujo lento → genera estancamiento en pequeños vasos de eritrocitos (estasis) → congestión vascular y enrojecimiento del lugar Mientras se desarrolla la estasis → leucocitos (neutrofilos) se acumulan en endotelio → células endoteliales son activadas por mediadores producidos en sitios de infección y lesión tisular → expresan moléculas de adhesión → leucocitos se adhieren y atraviesan la pared vascular y llega a tejidos intersticiales 17 1.2. 1. Aumento en la permeabilidad Contracción del endotelio de la vénula con incremento de espacios intercelulares Inducido por histamina, bradicina, leucotrienos y otros mediadores químicos → incremento de espacios interendoteliales Respuesta transitoria inmediata → después de la lesión y dura poco (15-30 min) → reversible Extravasación prolongada retardada → lesión leve o por citocinas inflamatorias → retardada (2 a 2. 3. 12 h) y dura dias Lesión endotelial Lesiones graves → daño directo a endotelio Los neutrófilos que se adhieren al endotelio durante inflamación → pueden lesionar células endoteliales amplificar la reacción Lesión → extravasación → se mantiene → hasta que los vasos dañados son trombosados o reparados Transcitosis Incremento en el transporte de líquidos y proteínas → canales intercelulares → estimulan factores → favorecedores de la extravasación vascular 18 19 Respuestas de los vasos y ganglios linfáticos ▹ ▹ Vasos y ganglios → filtran y limpian líquidos extravasculares En inflamación → flujo linfático aumenta → drena el líquido que se acumula por el aumento de permeabilidad vascular 20 ▹ ▹ ▹ Microbios, liquido, leucocitos y residuos celulares → pueden pasar a linfa Vasos linfáticos proliferan para regular la carga aumentada En lesiones graves se puede transportar el agente agresor → genera inflamación de vasos linfáticos (linfangitis) y ganglios (linfadenitis; es secundaria) → hiperplasia de folículos linfaticos y mayor numero de macrofagos y linfocitos 2. Reclutamiento de leucocitos a sitios de inflamación Entrada de leucocitos a tejidos → neutrofilos y macrofagos → fagocitan, destruyen tejido necrótico, sustancias extrañas, producen factores de crecimiento para reparar, generan lesión tisular cuando se activan intensamente y prolongan la inflamación (por sus productos) Trayecto de leucocitos del vaso a tejido está mediado por quimiocinas y moléculas de adhesión 2. 1. En luz: marginación, rodamiento y adhesión al endotelio 2. 2. Migración a través de endotelio y pared vascular 2. 3. Migración en tejidos hacia estímulo quimiotáctico 21 Marginación Inflamación → estasis (flujo sanguíneo lento) → tensión de la pared disminuye y hay más leucocitos en periferia de la superficie endotelial Rodamiento Leucocitos se adhieren al endotelio, se desprenden y se vuelven a adherir varias veces hasta que se adhieren Adhesión Mediada por moléculas de adhesión incrementadas por las citocinas secretadas por las células centinela ante lesión 22 “ Marginación, rodamiento y Adhesión de leucocitos 23 Selectinas e Integrinas Sus ligandos son oligosacáridos unidos a esqueletos de glicoproteínas similares a mucina Estimulados por TNF (macrofagos, mastocitos y células endoteliales), IL-1, quimiocinas (citocinas) TNF e IL-1 actúa sobre células endoteliales para expresar selectina E y ligando de selectina L Leucocitos expresan selectina L en la punta de sus microvellosidades y ligandos para Selectinas E y P Median el rodamiento Integrinas Selectinas Interacciones de baja afinidad interrumpidas por el flujo de sangre → causan rodamiento Permite la unión firme Proteínas superficiales leucocitarias cuyos ligandos en endotelio son inducidos por TNF e IL-1 Los leucocitos activan estas por las quimiocinas en rodamiento 24 Unión sólida → interrumpen su rodamiento, citoesqueleto se reorganiza y se expanden por la superficie endotelial Selectinas e Integrinas Selectinas e Integrinas 2. 2. Migración a través del endotelio Transmigración o diapedesis Se da más que nada en vénulas poscapilares Quimiocinas actúan sobre leucocitos adherentes y los estimulan para que migren a través de los espacios interendoteliales hacia el sitio Moléculas de adhesión Paso de zona Pasan endotelio, atraviesan membrana En las uniones intercelulares de las células basal por colagenasas y se acumulan en endoteliales el medio extravascular CD 31 o PECAM-1 (molécula de adhesión celular endotelial plaquetaria 1 ) → miembro de una superfamilia e Ig 28 29 2.3. Migración en tejidos hacia el estímulo quimiotáctico 01 Quimiotácticos exógenos Productos bacterianos Quimiotaxia Leucocitos se desplazan hacia el sitio de lesión 01 02 Quimio Tacticos endogenos Citocinas, componentes del sistema de complemento (C5a y C3), metabolitos del acido araquidonico (Leucotrieno B4) Relacionados con receptor unido a proteína G en superficie de leucocitos 30 Leucocitos, neutrófilos y monocitos Los leucocitos reciben las señales por receptores unidos a proteína G → aumenta Calcio → activación de guanosina trifosfatasas de Rac/Rho/cdc42 → polimerizan actina → aumentan canales de actina en el frente de avance e inducen la localización de filamentos de miosina en parte posterior → leucocito tiene filopodios que tiran de la parte posterior Neutrófilos predominan en el infiltrado en las primeras 6-24 h y son reemplazados por monocitos en las 24-48 hrs siguientes Los neutrófilos son más numerosos y tienen más firmeza en su fijación pero con una vida corta. Los monocitos tienen una vida larga y proliferan en tejidos 31 3. Fagocitosis y eliminación del agente ACTIVACIÓN FAGOCITOSIS Reconocimiento de microbios y células muertas → activación leucocitica → fagocitosis 3. 1. Reconocimiento y fijación 3. 2. Atrapamiento 3. 3. Destrucción o degradación 3.1 . Receptores fagociticos 3.2. Atrapamiento R. de manosa → lectina que se une a residuos terminales de manosa y fucosa de paredes celulares microbianas R. Barredores → endocitosis de LDL que ya no “sirve” R. Depuradores → se unen a microorganismos Integrinas de macrofagos → union a microbios Receptores de alta afinidad para opsoninas → microbios opsonizados (IgG, C3b) Captura pos seudopodos (extensiones del citoplasma) para formar el fagosoma (vesicula) → que se une con gránulos lisosómicos formando el fagolisosoma → descarga su contenido 32 3.3 . Destrucción intracelular de microbios y residuos Muerte de microbios → especies reactivas del oxígeno (ERO) y por especies reactivas del nitrogeno, derivadas del Óxido Nítrico junto con enzimas lisosómicas ▹ ERO Por ensamblaje y activación de la NADPH oxidasa (fagocito oxidasa; en la membrana fagosomica) → oxidasa NADPH → reduce oxígeno a anión superóxido → en neutrófilos se llama estallido respiratorio u oxidativo → producidos en lisosoma y fagolisosoma El anión superóxido se convierte en peróxido de hidrógeno → está más la mieloperoxidasa de los gránulos de neutrófilos junto con el cloro forman el hipoclorito → potente antimicrobiano que destruye por halogenación u oxidación Aunque peroxido de hidrogeno también se puede convertir en radical hidroxilo → también es destructor ▹ NO Se produce de arginina por la óxido nítrico sintasa (NOS) → 3 tipos: inducible (iNOS), endotelial (eNOS) y el neuronal (nNOS) → de tipo inducible es estimulada por macrofagos y neutrofilos activados NO reacciona con el superóxido → genera radical libre altamente reactivo peroxinitrito (ONOO) → atacan y dañan lípidos, proteínas y ácidos nucleicos de microbios ▹ Enzimas lisosómicas En neutrófilos y monocitos → gránulos → menores o específicos contienen lisozima, colagenasa, gelatinasa, lactoferrina, activador del plasminogeno, histaminasa y fosfatasa alcalina → Mayores o azurófilos contienen mieloperoxidasa, factores bactericidas, hidrolasas acidas y proteasas (elastasa, catepsina G, collagenases inespecificas, proteinasa 3) Las proteasas ácidas → degradan bacterias y residuos de fagolisosoma Las proteasas neutras → degradan componentes extracelulares → colágeno, membrana basal, fibrina, elastina y cartílago → destruye tejidos Antiproteasas → controlan el efecto destructivo de las enzimas lisosómicas → ejemplos: alfa 1 antitripsina y alfa 1 macroglobulina 33 34 35 Trampas extracelulares de neutrofilos (TEN) Redes fibrilares extracelulares → con sustancias antimicrobianas → atrapan microorganismos en las fibrillas y evitan diseminación TEN → producidos por neutrófilos → respuesta a mediadores inflamatorios y patógenos Un entramado de cromatina nuclear que fija y concentra proteínas granulares 36 Lesión Tisular mediada por Leucocitos Se generan: ▹ ▹ ▹ Como daño colateral → parte de la defensa normal → en infecciones difíciles de erradicar Cuando la respuesta inflamatoria es inadecuada → se dirige a tejidos Cuando el anfitrión tiene una reacción excesiva a sustancias ambientales inofensivas→ alergias/asma Los leucocitos pueden liberar sus gránulos/sustancias al medio extracelular → se tiene que regular → se puede dar de manera controlada cuando los inmunocomplejos está en superficies lisas no moviles (ej., membrana basal glomerular) → como no pueden ingerir las sustancias (fagocitosis frustrada) → se liberan las enzimas lisosómicas 37 Otras funciones de Leucocitos activados ▹ ▹ Liberar citocinas → regulación → ej., macrofagos o linfocitos Tque producen citocina IL-17 Liberar factores de crecimiento → reparación → proliferación de endotelio, fibroblastos, síntesis de colágeno y remodelación de tejido conjuntivo 38 4. Terminación de la respuesta inflamatoria La inflamación disminuye → remisión después de eliminación de agresor → mediadores degradados y emisión de señales de detención Señales de detención: ★ ★ ★ ★ Cambio de metabolito del ácido araquidónico a formas antiinflamatorias → ej., de leucotrieno a lipoxina Liberación de citocinas antiinflamatorias → ej., factor de crecimiento transformante beta e IL-10 Mediadores antiinflamatorios de ácidos grasos → ej., resolvinas y protectinas Impulsos nervioso que inhiben producción de TNF en macrofagos 40 5. Patrones morfológicos y evolución de la inflamación aguda Morfología de la inflamación Serosa Exudación de líquido con bajo contenido de células en espacio de la lesión o en cavidades revestidas por peritoneo, pleura o pericardio → liquido no infectado → o de plasma o de secreciones celulares → acumulacion de liquido (derrame) → ej., ampollas por quemadura o por infección vírica Fibrinosa Extravasación vascular o por estimulo procoagulante → moleculas grandes como fibrinogeno salen del torrente y forman fibrina en espacio extracelular → en meninges, pericardio y pleura Purulenta , absceso Producción de pus → exudado de neutrófilos, residuos licuados de células necróticas y líquido de edema → por infecciones bacterianas piógenas → ej., en apendicitis aguda Abceso → acunmulaciones localizadas de tejido inflamatorio purulenteo por diseminación de bacterias Ulceras Defecto o excavación local en superficie por esfacelación (desprendimiento) de tejido necrótico inflamado → más frecuente en mucosas de boca, estomago, intestino o vias genitourinarias, piel, tejido subcutáneo de extremidades inferiores → ej., úlceras pépticas de estómago o duodeno 42 43 44 Evolución de la inflamación aguda ▹ ▹ ▹ Resolución completa: eliminación del agente agresor, eliminación de residuos celulares y microbios, reabsorción de líquido de edema por vasos linfáticos → cuando la lesión es limita, dura poco y hay escasa destrucción con capacidad de regeneración Curación o reposición de tejido conjuntivo (cicatrización o fibrosis): tras destrucción sustancial, lesión que afecta a tejidos no capaces de regenerarse o hay mucha exudación de fibrina que no se puede eliminar → tejido conjuntivo crece en el área de lesión → masa de tejido fibroso (organización) Progresión a inflamación crónica: inflamación no remite, persistencia de agente o por interferencia en curación 45 46 47 6. Inflamación Crónica Causas ▹ Infecciones persistentes ▹ Enfermedades por hipersensibilidad ▹ Exposición prolongada a agentes tóxicos (exogeno o endogenos) ▹ Patologias degenerativas 49 Características morfologicas Por: 1. Infiltración por mononucleares: macrofagos, linfocitos y células plasmáticas 2. Destrucción de tejidos por el agente causal o por celulas inflamatorias 3. Intentos de curación: reposición de tejido conjuntivo dañado mediante angiogenia y fibrosis 50 1. Células y mediadores Macrofagos Secretan citocinas, factores de crecimiento y activan otras células → fagocitan Provienen de los monocitos circulantes de médula ósea Su extravasación se da por los mismos factores de la migración de neutrófilos 51 52 Linfocitos Amplifican y propagan la inflamación crónica → si son estimulados por antígenos utilizan moléculas de adhesión (selectinas, integrinas y ligandos) y quimiocinas para migrar a sitio de inflamación Citocinas (macrofagos) + Quimiocinas → reclutamiento de leucocitos Linfocitos TCD4 → secretan citocinas, favorecen inflamación e influyen en inflamación ▹ ▹ ▹ Th1 → citocinas IFN gamma → via clasica de macrofagos Th2 → Il-4, IL-5 e IL-13 → recluta y activan eosinofilos y la via alterna de macrofagos Th17 → IL-17 → secreción de quimiocinas → reclutamiento de neutrófilos y monocitos Linfocitos B y células plasmáticas → producen anticuerpos autoantígenos 53 → frente a antígenos extraños o Otros ▹ Eosinófilos → abundantes en las reacciones mediadas por IgE y parásitos → su reclutamiento depende de las moléculas de adhesión y quimiocinas derivadas de leucocitos y células epiteliales → gránulos con proteína básica principal → tóxica para parásitos ▹ Mastocitos → en tejidos conjuntivos → tienen receptor FceRI → se une a la porción Fc de anticuerpo IgE → en hipersensibilidad → se degranulan y liberan mediadores (histamina y PG) → en inflamación crónica también pueden secretar citocinas ▹ Neutrófilos → permanecen en la crónica por inducción de microbios o por mediadores de macrofagos y linf. T 54 Inflamación granulomatosa 1. De cuerpos extraños En ausencia de reacción inmunitaria por linf. T → células epiteloides y gigantes que rodean el cuerpo extraño → ej., talco (drogas IV), suturas, fibras → que impiden fagocitosis o que no estimulan respuesta 2. Inmunitarias Por agente difícil de erradicar→ respuesta por linf. T → activados por macrofagos para producir citocinas 55 Efectos sistémicos de la inflamación (Respuesta de fase aguda) ▹ ▹ ▹ ▹ ▹ ▹ Fiebre → por pirógenos Proteínas de fase aguda → CRP y proteína amiloide aserica → opsonizan y se fijan en cromatina de células necróticas → eliminación Pilas eritrocitarias → fibrinógeno unido a eritrocitos → velocidad de sedimentación eritrocitaria → evalúa respuesta inflamatoria Leucocitosis → ascenso de leucocitos → por infección bacteriana →productor de precursores de la médula ósea Aumento de pulso y presión arterial Escalofrios, temblores, redistribución sanguínea 56 3. Reparación de tejidos 1. Regeneración Reemplazo de componentes dañados y recuperación → proliferación de células sobrevivientes con capacidad proliferativa o restauración por celulas madres Proliferan residuos de tejido lesionado, células endoteliales vasculares (angiogenia) y fibroblastos (cicatriz) Tejidos lábiles (proliferación de células maduras y maduración de células madre), estables (capaces de dividirse) y permanentes (lesión irreversible y cicatriz) 2. Depósito de tejido conjuntivo (cicatriz) Reparación no se puede realizar por regeneración 57 Pasos de la formación de cicatriz 1. a. b. c. d. e. f. g. Angiogenia Vasodilatación por NO y aumento de permeabilidad por el Factor de Crecimiento Endotelial Vascular Separación de pericitos de superficie de la luz y degradación de membrana basal Migración de células endoteliales al sitio de lesión Proliferación detrás del borde anterior Remodelación de tubos capilares Reclutamiento de células periendoteliales → pericitos (capilares) y musculo liso (vasos mayores) Supresión de proliferación y migración endotelial → depósito de membrana basal 58 2. a. b. c. Formación de tejido de granulación Migración de fibroblastos al sitio → Macrofagos M2, linfocitos y mastocitos → liberan citocinas y factores de crecimiento → Factor transformador Beta, FGF-2 y PDGF → síntesis y depósito de proteínas de tejido conjuntivo → se inhiben las metaloproteinasas que degradan MEC Proliferación y síntesis de colágeno (3- 5 días) → por fibroblastos Depósitos de proteínas del MEC producidas por estas → a medida que la cicatrización se da → los fibroblastos y vasos nuevos disminuyen en cantidad Tejido de granulación: fibroblastos fusiformes, tejido conjuntivo laxo, colageno denso, fragmentos de tejido elástico, angione y leucocitos La cricatriz madura → regresión vascular → se vuelve una cicatriz de color claro y avascular 59 3. a. b. c. Remodelación del tejido conjuntivo Tejido conjuntivo aumenta en el tejido de granulación Degradación de proteínas de MEC → metaloproteinasas de Matriz (MMP) → producidos por fibroblastos, macrofagos, neutrofilos, células endoteliales y reguladas por citocinas → son activadas por proteasas en sitio de lesión e inactivadas por inhibidores tisulares de metaloproteinasas (TIMP) de celulas mesenquimatosas ADAM (desintegrina y metaloproteinasa) → familia relacionada con TIMP → degradan y liberan dominios extracelulares de citocinas y factores de crecimiento 60 Factores que influyen en reparación tisular ▹ ▹ ▹ ▹ ▹ ▹ ▹ ▹ Infección Diabetes Glucocorticoides Factores mecanicos Mala perfusión Cuerpos extraños Tipo y alcance de lesión Localización de la lesión 61 Ejemplos Cicatrización por primera intención (capa epitelial) 1. 2. 3. 4. 5. 6. 7. 8. Formación de coágulo (fibrina, fibronectina, complemento) → evita hemorragia Edema (VEGF) → deshidratación externa→ costra 24 hrs → neutrofilos migran y proliferan Macrofagos M2 → eliminan residuos, inducen angiogenia y depósito de MEC Neovasculatura y tejido de granulación → fibroblastos Acumulación de colágeno y mas fibroblastos Blanqueamiento → más colágeno, regresión vascular, menor edema y leucocitos Cicatriz con conjuntiva y epidermis normal 62 Ejemplos Cicatrización por segunda intención (pérdida extensa) 1. 2. 3. 4. 5. Mayor coágulo de fibrina → con matriz provisional Una segunda matriz de colágeno tipo I Tejido de granulación → cicatriz avascular con fibroblastos, colageno denso, tejido elástico y MEC Cicatriz de tejido conjuntivo cubierto de epidermis intacta Contracción ayuda a cerrar la herida, disminuyendo separación de bordes dérmicos 63 Anomalías en la reparación de tejidos ▹ ▹ ▹ Formación inadecuada de tejido de granulación/cicatriz → sutura de herida (ej,. Operaciones de abdomen por presión, tos, vomito,etc) o ulceras (vascularización inapropiada durante cicatrización más que nada en aterosclerosis) Cicatrices hipertroficas (acumulación excesiva de colágeno) y queloides (crecimiento más allá de la zona de la herida y no se contrae) Granulación exuberante → exceso de tejido de granulación que bloquea reepitelización 64 7. Mediadores de la inflamación 66 Aminas vasoactivas Histamina Dilatación de las arteriolas y aumentan la permeabilidad de las vénulas Es el principal mediador del incremento de permeabilidad vascular → forma hendiduras interendoteliales en las vénulas Serotonina Mediador que está presente en plaquetas y células neuroendocrinas → neurotransmisor y vasoconstrictor Son almacenadas como moléculas preformadas en las células Fuente de histamina → mastocitos en tejido conjuntivo adyacente a vasos, basófilos y plaquetas sanguíneos → en gránulos → estimulada por lesión física, frio/calor, traumatismo, unión de anticuerpo a mastocitos, por las anafilotoxinas, IL-1, IL-8, Sustancia P y neuropéptidos 67 Metabolitos del acido araquidonico Prostaglandinas Producidas por mastocitos, macrofagos, células endoteliales y otros tipos celulares → reacciones vasculares y sistémicas → vasodilatación, mayor permeabilidad en vénulas, dolor y fiebre Leucotrienos Producidos por leucocitos y mastocitos → LTB4 es quimiotáctico y activador de neutrófilos → agregación/adhesión de las células al endotelio, generación de ERO y liberación de enzimas → LTD4 y LTE4 → vasoconstricción intensa, broncoespasmo y aumento de permeabilidad de las venulos → interviene en dolor y fiebre Lipoxinas Se originan a partir del AA pero reducen inflamación al inhibir reclutamiento de leucocitos → inhiben quimiotaxis y adhesión al endotelio de neutrófilos → se necesitan neutrófilos producen intermediarios que las plaquetas convierten en lipoxinas Proceden del ácido araquidónico presente en fosfolípidos de membranas 68 69 Factor de necrosis tumoral (TNF) e IL-1 Reclutamiento de leucocitos, favorece adhesión a endotelio, favorece la respuesta de neutrófilos a estímulos, estimula la actividad bactericida de macrofagos, genera fiebre, migración de leucocitos a través de vasos, activa endotelio (expresión de selectinas E y P y de ligandos para integrinas), favorece producción de factores 70 de crecimiento, formación de eicosanoides y mayor actividad procoagulante 71 Quimiocinas C-X-C Actuan sobre neutrofilos → IL-8 secretada por macrofagos, células endoteliales y otros tipos → causa activación y quimiotaxis de neutrófilos, limitada en monocitos y eosinófilos → inducidas por productos microbianos y otras citocinas (IL-1 y TNF) C-C MCP1 (proteína quimiotáctica de monocitos), eotaxina, MIP1 alfa (proteina inflamatoria de macrofagos) y RANTES (expresada y secretada por Linf. T) → atraen monocitos, eosinofilos, basófilos y linfocitos C Atraen linfocitos CX3C Fractalquina → 2 formas → proteína de unión a superficie celular inducida en endotelio por citocinas que favorecen adhesión de monocitos y linfocitos T y una forma soluble por proteolisis de una proteína de membrana con actividad quimiotáctica para monocitos y linfocitos Familia de proteínas pequeñas que actúan quimiotácticas para tipos específicos de leucocitos como Efectos en endotelio y MEC En inflamación aguda → favorecen la fijación de leucocitos al endotelio → aumenta afinidad de integrinas → estimula migración Homeostáticas → producción inespecífica → mantenimiento de arquitectos → Bazo y ganglios 72 Sistema del complemento Inflamación C3a, C5a y C4a → liberan histamina → vasodilatación, permeabilidad vascular, quimiotaxis (C5a) para monocitos, neutrofilos, eosinofilos y basofilos y liberación de mediadores por metabolismo de AA en neutrófilos y monocitos Opsonización y fagocitosis C3b se une a la pared microbiana actuando como opsonina y favorece fagocitosis por neutrofilos y macrofagos (con receptores de superficie para fragmentos del complemento) Lisis celular MAC → genera que las célula sean permeables a agua o iones → lisis Proteinas reguladoras Inhibidor C1 → bloquea la activación de C1 Factor acelerador de la degradación (DAF) y CD59 → p.p. Unidas a membrana plasmática → DAF evita formación de C3 convertasa y CD59 inhibe la del MAC 73 Otros mediadores Factor activador de plaquetas (PAF) Derivado de fosfolípidos → mastocitos, plaquetas, basofilos, maacrofagos, neutrófilos y células endoteliales → agregación plaquetaria, vasoconstricción, broncoconstricción y vasodilatación y aumento de permeabilidad venular (concentraciones bajas) Productos de coagulación Receptores activados por proteasas → activados por trombina → que forma coágulo → activación de plaquetas durante coagulación → relación coagulación - inflamación Cininas Péptidos vasoactivos derivados de cininógenos (plasmaticas) por acción de calicreínas (proteasas) → bradicinina → aumenta permeabilidad vascular e induce contracción del músculo liso, dilatación vascular y dolor (cuando se inyecta en piel) → interviene en anafilaxia Neuropeptidos Secretados por nervios y leucocitos → sustancia PP y neurocinina A → trasmisión de señales dolorosas, regulación de presión arterial, estimulación de secreción hormonal y mayor permeabilidad vascular 74