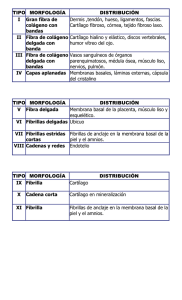
Universidad Nacional Autónoma de México Facultad de Medicina Licenciatura en médico cirujano Badillo Tapia Irving Alberto Grupo 1144 Biología celular e histología médica Tejido óseo y cartilaginoso. Tejido cartilaginoso El cartílago es un tejido avascular, se compone de condrocitos y una matriz extracelular extensa (95% del volumen del cartílago corresponde a la matriz extracelular, que es un elemento funcional de este tejido. Tiene escasos condrocitos, pero son indispensables para la producción y mantenimiento de la matriz, esta matriz es sólida, firme y un tanto maleable lo que le confiere flexibilidad. Puesto que no existe una red vascular en el cartílago, la composición de la matriz extracelular es crucial para mantener con vida a los osteocitos. La gran composición de GAGs con respecto a las fibras de colágeno tipo II, permite la difusión de sustancias desde los vasos sanguíneos del tejido conjuntivo circundante hasta los condrocitos dispersos. Existen interacciones estrechas entre dos clases de moléculas estructurales: Red de fibrillas de colágeno. Proteoglucanos. Resistentes a la tensión Hidratados, muy débiles contra fuerzas de cizallamiento, preparan bien al cartílago para soportar el peso. El cartílago es muy importante y fundamental para el crecimiento de huesos y desarrollo del esqueleto fetal. Según sus características de la matriz se distinguen 3 tipos de cartílago: Cartílago hialino. Tiene una matriz con colágena tipo II, GAGs, proteoglucanos y glucoproteínas multiadhesivas. Cartílago elástico. Contiene componentes iguales a los del cartílago hialino en su matriz, con la adición de una red densa de fibras elásticas y láminas de material elástico que se interconectan. Fibrocartílago. Contiene componentes similares en su matriz extracelular a los otros cartílagos, sin embargo, este tiene colágeno tipo I. Cartílago hialino. Tiene una matriz amorfa homogénea, tiene un aspecto vítreo en estado vivo en toda la extensión de la matriz cartilaginosa hay espacios llamados lagunas y dentro de ellas están los condrocitos. El cartílago hialino es un tejido vivo complejo, tiene una superficie de baja fricción, participa en la lubricación de las articulaciones sinoviales y distribuye las fuerzas aplicadas al hueso subyacente. Las macromoléculas de la matriz del cartílago contienen: Colágeno de tipo II y otras moléculas de colágeno, agregados de proteoglucanos, GAGs y glucoproteínas de adhesión. Esta matriz está producida por los condrocitos y contiene 3 clases de moléculas. Moléculas de colágeno. Es la proteína principal de la matriz. Cuatro tipos de colágeno participan en la formación de una red de fibrillas matriciales cortas y bastante delgadas. Están constituidas por colágeno tipo II, colágeno tipo IX, facilitan la interacción de fibrillas con las moléculas de proteogluocanos; el colágeno tipo XI regula el tamaño de las fibrillas y el colágeno X organiza las fibrillas en una red hexagonal tridimensional; colágena tipo VI con predominio en la periferia, este conjunto de colágenos se les decidió llamar moléculas específicas del cartílago Proteoglucanos. Es la sustancia fundamental del cartílago hialino y contiene tres tipos de GAGs: Hialuronato, Condroitín- sulfato, Queratán- sulfato, se unen a una proteína central para formar un monómero de proteoglucano, el monómero más importante es el agrecano, debido a la presencia de grupos sulfato, las moléculas de agrecano poseen una carga negativa con afinidad por las moléculas del agua. Estos agregados con mucha carga están unidos a las fibrillas de colágeno es la causa de las propiedades biomecánicas singulares del cartílago hialino. Glucoproteínas multiadhesivas o no colágenas. Influyen sobre las interacciones entre los condrocitos y las moléculas de la matriz, por ejemplo la ancorina CII funciona como un receptor de colágeno en los condrocitos, la tenascina y la fibronectina también contribuyen a fijar condrocito a la matriz. La matriz del cartílago hialino está muy hidratada para permitir la elasticidad y la difusión de metabolitos pequeños. Corresponde a un 60-80% al agua intercelular, gran parte de esta agua está fuertemente unida a los agregados de agrecano - hialuronato lo que produce una alta presión osmótica. La red de fibrillas de colágeno tipo II no solo es responsable de la forma del cartílago hialino y su resistencia a la tensión, sino también le da un armazón para resistir la presión osmótica de las moléculas del agrecano. Cierta cantidad de agua se une de manera laxa para permitir la difusión de pequeños metabolitos hacia los condrocitos desde ellos. Los condrocitos producen y mantienen la matriz extracelular. Los condrocitos se distribuyen solos o en grupos llamados isogenos, estos grupos significan que las células acaban de dividirse. Conforme sintetizan la matriz, que los rodea, los condrocitos se dispersan. El aspecto del citoplasma de los condrocitos varía según la actividad de la célula. Los activos en la producción de matriz exhiben regiones basófilas citoplasmáticas (síntesis proteica), las regiones claras del condrocito corresponden al aparato de Golgi . Los condrocitos que están más activos en la producción de matriz exhiben regiones de basofilia citoplasmática, los condrocitos no solo secretan el colágeno a la matriz, sino también todos sus GAGs y proteoglucanos.El condrocito activo revela muchas cisternas del retículo endoplásmico rugoso. Matriz capsular: anillo de matriz teñido con mayor intensidad que se localiza justo alrededor que se localiza justo alrededor del condrocito, contiene la concentración más elevada de proteoglucanos sulfatados, hialuronato,biglicano y varias glucoproteínas, también hay una concentración alta de colágeno IX Matriz territorial: esta región que se encuentra más retirada de la proximidad inmediata de los condrocitos. Rodea el grupo isógeno y contiene una red de fibrillas de colágeno tipo II, se tiñe de menor intensidad Matriz interterritorial: es una región que rodea la matriz territorial y ocupa el espacio que existe entre los grupos de condrocitos. El cartílago hialino provee un molde para el esqueleto en desarrollo. En las etapas iniciales del desarrollo fetal, el cartílago hialino es el precursor del tejido óseo que se origina por el proceso de osificación endocondral, se puede encontrar en adultos en la tráquea, bronquios, la laringe y la nariz. Pericondrio. Es un tejido conjuntivo denso irregular compuesto por células que no pueden distinguirse de los fibroblastos, funciona como una fuente de nuevas células cartilaginosas y una capa externa fibrosa. El cartílago hialino de las superficies articulares móviles no posee pericondrio, además en la superficie opuesta, el tejido cartilaginoso está en contacto con el hueso y tampoco tiene pericondrio. El cartílago articular es un remanente del molde original del cartílago hialino del hueso en desarrollo. Zona superficial tangencial Región resistente a la compresión cercana a la superficie articular, tiene abundantes condrocitos alargados y aplanados y están rodeados por fibrillas de colágeno II. Zona intermedia o de transición. Está debajo de la zona superficial y contiene condrocitos redondos distribuidos al azar dentro de la matriz, las fibrillas de colágeno se encuentran menos organizadas. Zona profunda. Se caracteriza por la presencia de condrocitos redondos de tamaño pequeño que se organizan en columnas cortas perpendiculares a la superficie libre del cartílago. Zona calcificada. Se caracteriza por tener una matriz calcificada con la presencia de condrocitos pequeños, está separada por una línea lisa ondulada y muy calcificada que recibe el nombre de marca de marea. Los condrocitos dentro de las lagunas del cartílago proporcionan las células nuevas para el crecimiento intersticial. La zona calcificada descansa sobre el hueso subcondral, y su unión está claramente definida por la línea de cemento. Cartílago elástico. El cartílago elástico se distingue por la presencia de elastina en la matriz cartilaginosa, presenta una red de fibras elásticas ramificadas y unidas entre sí, y láminas interconectadas con material elástico, estas redes de fibras se visualizan mejor con cortes de parafina mediante el empleo de técnicas de coloración como resorcina-fucsina y la de orceina. El cartílago elástico se encuentra en el pabellón auricular, las paredes del conducto auditivo externo, la trompa auditiva y la epiglotis de la laringe. Fibrocartílago. Es una combinación de tejido conjuntivo denso regular y cartílago hialino. Los condrocitos se pueden encontrar entre las fibrillas de colágeno, ya sea solos, en hileras o en grupos isógenos tienen mucho menos material de matriz extracelular asociado con ellos, no tiene pericondrio. El cartílago fibroso es típico de los discos invertebrales, la sínfisis del pubis, los discos articulares de las articulaciones esternoclavicular y temporomandibular, los meniscos de la articulación, el complejo fibrocartilaginoso triangular de la muñeca y ciertos sitios en donde los tendones se insertan en los huesos. La presencia de fibrocartílago es indicativo de que el tejido debe soportar fuerzas de compresión y distensión. La matriz del cartílago fibroso contiene cantidades importantes de colágeno tipo I Condrogénesis y crecimiento del cartílago. La mayoría de los cartílagos se originan a partir del mesénquima durante la condrogénesis, comienza con la aglomeración de células mesenquimatosas condroprogenitoras para formar una masa densa de células redondas. El sitio de formación del cartílago hialino se reconoce inicialmente por una aglomeración de células mesenquimatosas o ectomesenquimales conocidas como nódulo condrogénico. La expresión del factor de transcripción SOX-9 desencadena la diferenciación de estas células en condroblastos que secretan entonces la matriz cartilaginosa. La condrogénesis está regulada por muchas moléculas entre las cuales hay ligandos extracelulares, receptores nucleares, factores de transcripción, moléculas adhesivas y proteínas de la matriz. Estas fuerzas no solo regulan la forma, la regeneración y el envejecimiento del cartílago, sino que también modifican las interacciones célula-matriz extracelular dentro de este tejido. El cartílago es capaz de realizar dos tipos de crecimiento: por aposición e intersticial Aposición: se forma cartílago nuevo sobre la superficie de un cartílago preexistente, derivado de la capa interna del pericondrio circundante. Cuando el crecimiento del cartílago inicia, las células experimentan un proceso de diferenciación guiado por SOX-9. Las evaginaciones citoplasmáticas desaparecen, el núcleo se redondea y el citoplasma aumenta de tamaño. Intersticial: formación de cartílago nuevo en el interior de un cartílago preexistente, surge de la división de los condrocitos dentro de sus lagunas. Esto solo es posible porque los condrocitos retienen la capacidad de dividirse y la matriz cartilaginosa es distensible lo que permite la actividad secretora adicional. Tejido óseo Tejido conjuntivo especializado con matriz extracelular mineralizado, en el hueso lijado, médula ósea se ve de 7- 10 micras. Origen de mesodermo, vascularizado, nutrición por capilar y canalículo. Regiones Huesos largos Epífisis: Extremos de los huesos largos. Metáfisis:Región que une los extremos de los huesos largos con la diáfisis. Diáfisis: Porción central del hueso largo, formado por hueso óseo compacto. Localización entre metáfisis. Tipos de tejido óseo: Hueso compacto: masa compacta sin espacios, osteonas o conducto de Havers, conducto de Volkman, cubierto en el periostio, unidad estructural: osteona. • Línea de cemento: unión de 2 conductos de Havers, resorción y modelación. • Lámina circunferencial interna: unión entre la osteona y endostio • Lámina circunferencial externa: unión de osteona y periostio, fibras de Sharpey. • Láminas intersticiales: Entre sistemas de Haveers, osteonas degradadas. Osteona o sistema de Havers: Estructura columnar, láminas concéntricas, mide 150 micras de ancho y 3 mm de largo, comunican osteonas entre sí, tiene vasos y nervios, transversales, conductos de volkmann. Hueso esponjoso/trabecular: formado por trabéculas, reticulado esponjoso, huecos intercomunicantes por médula. Métodos de preparación del tejido óseo: • Descalcificación: se pueden observar células. • Sección pulida: se destruyen las células. Matriz extracelular Orgánica 25% Zona de osteoclastos •Zona Basal: parte más alejada de la laguna de Howship contiene los organelos celulares y núcleos; excepto mitocondrias. •Borde en cepillo: Porción donde se lleva a cabo la resorción ósea. Plasmalema con bomba de protones y ATPasa •Zona clara: Rodea el borde en cepillo, con actina que forma un anillo que sella la zona donde se lleva. a cabo la resorción. •Zona Vesicular: Vesículas con enzimas lisosómicas, metaloproteinasas. Se localiza entre la basal y el borde del cepillo. Exocitosis: transporte de catepsina K- degrada colágena. Endocitosis: residuos por degradación ósea hacia el interior del osteoclasto. Mecanismo de resorción ósea 1.La enzima anhidrasa carbónica cataliza la formación de ácido carbónico (H2CO3) a partir del CO2 Y H20. 2.Dentro de la célula el H2CO3 se disocia en H+ y HCO3. Este se va junto con el Na+ al torrente sanguíneo. 3.El H+ se transporta al compartimiento subosteoclástico por acción en el borde en cepillo, para crear un microambiente ácido que degrada el componente inorgánico de la matriz ósea. 4.Para degradar el componente orgánico de la matriz los osteoblastos secretan: -Hidrolasas ácidas. -Metaloproteinasas(colagena y gelatinasa) Regulación hormonal Glándulas paratiroides detecta baja cantidad de calcio en la sangre y secretan PTH, se sintetiza y llega al receptor de osteoblastos, osteoblastos estimula osteoclastos (forma indirecta) y empieza la resorción ósea; libera calcio al torrente sanguíneo. Calcitonina: cuando hay mucho calcio en la sangre, células c secretan calcitonina e inhibe al osteoclasto (forma directa) y ya no hace resorción ósea, disminuye el calcio. Hipocalcemia- estimula liberación de paratohormona, aumenta actividad de osteoclasto-aumenta calcemia. Hipercalcemia- estimula liberación de calcitonina, disminuye actividad del osteoclasto-disminuye la calcemia. Osteoblasto tiene receptores para PTH, si hay hipercalcimia secreta osteoprogerina para bloquear RANK y osteoclasto no trabaje. En huesos largos y cortos, el mesénquima se diferencia en cartílago y se forma un modelo cartilaginoso del hueso. Posteriormente el cartílago se sustituye por tejido óseo. 1.Las células mesenquimatosas se condensan y se diferencian en condroblastos. 2.Se forma un modelo cartilaginoso del hueso. 3.La osificación comienza formandose un centro de osificación primario en el centro del modelo cartilaginoso: diáfisis 4.El centro de osificación primario se inicia con la formación de un manguito o collar óseo. Este se forma porque el pericondrio se transforma en periostio y por debajo del periostio se forma una delgada capa de hueso que es el collar óseo. 5.Los condrocitos a nivel del centro de osificación primario se hipertrofian, sintetizan fosfatasa alcalina y la matriz cartilaginosa se calcifica y los condrocitos mueren. 6.Se va formando una cavidad en la que permanecen trabéculas de cartílago calcificadas. 7.Los osteoclastos del periostio rompen el collar óseo y vasos del periostio lo atraviesan y se introducen. 8.Con los vasos se introducen células mesenquimáticas, células madre hematopoyéticas y células osteoprogenitoras. 9.Las células mesenquimáticas y las CMH forman la médula ósea 10 .Las osteoprogenitoras se diferencian en osteoblastos que depositan osteoide sobre las trabéculas cartilaginosas calcificadas y así se forman las primeras trabéculas óseas. 11. Remodelación. Crecimiento Ancho: por crecimiento aposicional a partir del periostio Largo: disco de crecimiento. Disco de crecimiento •Zona de cartílago de reserva: Condrocitos mitóticamente activos. •Zona de proliferación: Forman filas, paralelas a dirección del crecimiento, sintetiza colágenas tipo ll y XI. •Zona de maduración o hipertrofia: Secretan colágenas tipo l y X. •Zona de calcificación del cartílago: Confluencia de lagunas, muerte de condrocitos y calcificación de la matriz. • Zona de osificación: Invasión por células osteoprogenitoras, diferenciación, elaboración de matriz ósea. Bibliografia F. (2021). Histologia Y Biologia Celular (2.a ed.). MCGRAW HILL EDDUCATION. Faaa, P. W. M., & Md, M. R. H. (2020). Ross. Histología: Texto y atlas: Correlación con biología molecular y celular (Eighth ed.). LWW. Gartner, L. P. (2021). Texto de Histología, 5a Ed. (5.a ed.). Elsevier España, S.L.U. Atlas de Histología. (2010). atlas de histología FACMED. http://w• PawlinaWojciech.RossHistologÍatextoyatlas. Capítulo 8. 7a ed. Wolters Kluwer •Junqueira-Carneiro.TextoyAtlasHistología Básica. Capítulo 8. 12a ed. Medica Panamericana •FortoulHistologíayBiologíaCelular.Capítulo6. 3a ed. McGraw• http://www.facmed.unam.mx/deptos/biocetis/atlas2013A/hueso /hueso.html • http://www.facmed.unam.mx/deptos/biocetis/atlas2013A/hueso /images/image231.jpg • http://www.facmed.unam.mx/deptos/biocetis/atlas2013A/hueso /images/i2.png • https://mmegias.webs.uvigo.es/guiada_a_oseo.php • http://publicacionesmedicina.uc.cl/Histologia/paginas/co26792.ht ml • https://loshumerouno.wordpress.com/histologia-del-hueso/celulas- del-tejido-oseo/celulas-de-revestimiento-oseo/ • https://mmegias.webs.uvigo.es/guiada_a_oseo-c.php Hillww.facmed.unam.mx/deptos/biocetis/atlas2013A/