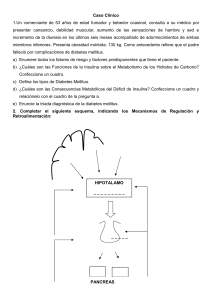
OTROS TIPOS ESPECÍFICOS DE DIABETES MELLITUS DIABETES POR DEFECTOS GENÉTICOS DE LAS CÉLULAS BETA Originada por mutaciones en genes que regulan la función de las células beta, dando u deterioro en la síntesis o secreción de insulina con un defecto mínimo o nulo en su acción. MODY: diabetes no insulino dependientes diagnosticada antes de los 25 años, hereditarias con patrón autosómico dominante, con al menos 10 mutaciones. Px con estado nutricional normal, historia de estigmas de RI al examen físico. Mody (GK) o Mody 2: hiperglicemia en ayunas desde el nacimiento, no es progresiva, no requiere Tx farmacológico (excepto en embarazo) y no se asocia a complicaciones. Mody (FT): se presenta en la adolescencia o en la juventud, progresiva, requiere tratamientos más complejos en su evolución y se asocia a complicaciones microvasculares. o Mody 3: originada por mutación en (Cr) 12 del gen que codifica (HNF-1a), caracterizada por alteración de la síntesis de insulina e hiperglicemia progresiva, necesidad de terapia farmacológica y alto riesgo de desarrollar complicaciones crónicas de la DM. o Mody GK: causada por una mutación heterocigota que inactiva al gen de la glucoquinasa. diagnosticada por glicemias elevadas, entre 98 y 150mg/dl y hemoglobinas glicosiladas A1c (HbA1c) entre 5,8-7,6%, en un niño o joven, y en el 1-2% de mujeres con diabetes gestacional. No se recomienda tratarlos, salvo en el caso de mujeres embarazadas con un feto que no ha heredado la mutación. o Mody 1: se debe a mutaciones del factor de transcripción HNF-4Ѓen el Cr2. Se caracteriza por un umbral bajo para presentar glucosuria. Los pacientes tienen niveles elevados de HDL, pero tienen mayor riesgo de enfermedad cardiovascular que los sujetos con DM1 y similares complicaciones microvasculares. neonatal: definida por hiperglicemia manifestada < 6 meses de edad. Existen (DMNT) autolimitada; y (DMNP) que requiere terapia desde el diagnóstico. Causas más frecuentes son mutaciones en los genes codificantes para los canales de k sensibles a ATP (KATP), genes KCNJ11 y ABCC8. Diabetes mellitus mitocondrial: Se debe a defectos del ADN mitocondrial, siendo más frecuente la mutación 3243 A/G. Se transmite por herencia materna. La misma mutación causa el síndrome de MELAS. Se presenta habitualmente en la tercera a cuarta década de la vida en individuos no obesos, con antecedentes familiares de DM materna y con sordera bilateral. El diagnóstico se confirma con estudio genético. DIABETES POR DEFECTOS GENÉTICOS DE LA ACCIÓN DE LA INSULINA Son enfermedades de muy baja frecuencia caracterizadas por presentar severa insulino resistencia Síndrome de Donohue o Leprechaunismo: presentada en el período neonatal, con severa resistencia a la insulina, retardo del crecimiento intrauterino, ausencia de grasa subcutánea, rasgos dismórficos y alta letalidad. Síndrome de Rabson-Mendenhall: presentación más tardía, con retardo severo del crecimiento, hiperplasia gingival con displasia dental. Resistencia insulínica tipo A: es la forma clínica más leve y habitualmente se diagnostica en mujeres adolescentes sin sobrepeso, con acantosis nigricans, hirsutismo, virilización y ovarios poliquísticos. Diabetes lipoatróficas o lipodistrofias: pueden ser congénitas o adquiridas. Las genéticas: producidas por mutaciones en los genes de adipocitos. Pueden ser parciales, genes que codifican para las proteínas (láminas) y mutación del gen de la enzima (AGPAT2) que juega un rol fundamental en la adipogénesis. Se produce depleción de triglicéridos en el tejido adiposo, acumulándose en hígado y músculos. presentando ausencia parcial o casi total de tejido adiposo, aspecto de marcada musculatura por acumulación grasa en músculos, severa resistencia insulínica, hiperglicemia, hipertrigliceridemia, esteatosis hepática, miocardiopatía y trastornos en la fertilidad. Presentan niveles disminuidos de leptina y adiponectina. Las adquiridas: se manifiestan en la adolescencia en individuos con enfermedades autoinmunes. identificándose anticuerpos contra la membrana del adipocito. Afectan mayor en mujeres. Caracterizadas por desaparición generalizada del T. adiposo, diabetes mellitus no cetósica, hipertrigliceridemia, descenso del colesterol HDL, resistencia a la insulina, hiperinsulinemia, hipoleptinemia, xantomas eruptivos y hepatomegalia. DIABETES SECUNDARIAS A ENFERMEDADES PANCREÁTICAS cáncer de páncreas: corresponde a adenocarcinoma ductal en aproximadamente el 90% de los casos. El diagnóstico suele ser tardío, con pérdida de peso, dolor abdominal y/o ictericia. Esta condición es dos veces más frecuente en personas obesas con DM2. Presentan DM hasta el 50% de aquellos con carcinoma del páncreas, y el diagnóstico de la DM a menudo precede al diagnóstico de cáncer. Fibrosis quística del páncreas: Se presenta más frecuentemente en pacientes de mayor edad y evolución más prolongada. asociación con DM, 20% “adolescentes” y 50% “población adulta” con fibrosis quística. Estos px presentan sensibilidad a la insulina normal, excepto mientras cursan una infección aguda o están en tratamiento con glucocorticoides, cuando la resistencia a la insulina puede ser severa. Hemocromatosis: Enfermedad hereditaria causada por mutaciones en el gen llamado HFE, ubicado en el Cr6. Esta enfermedad es autosómica recesiva, se necesita una mutación de ambos alelos para que se exprese clínicamente. El 30-60% de los pacientes con hemocromatosis presentan diabetes. Se produce una absorción exagerada de hierro en el intestino, que lleva a la acumulación progresiva de este metal en el organismo. Se le describe como la tríada de diabetes, cirrosis e hiperpigmentación de la piel (piel bronceada). DIABETES ASOCIADAS A ENDOCRINOPATÍAS El exceso de cualquiera de las hormonas que antagonizan la acción de la insulina como cortisol, hormona de crecimiento, glucagón y epinefrina pueden producir hiperglicemia. El síndrome de Cushing, la acromegalia, el feocromocitoma y el glucagonoma cursan con distintos grados de trastornos del metabolismo de la glucosa hasta DM. DIABETES INDUCIDA POR FÁRMACOS O SUSTANCIAS QUÍMICAS Los glucocorticoides: son los fármacos que más frecuentemente inducen hiperglicemia. Producen aumento de peso a menudo con depósitos anormales de grasa, en abdomen, zona interescapular y dorsocervical. Favorecen el paso de pre adipocitos a adipocitos maduros. El efecto hiperglicemiante de los glucocorticoides en el metabolismo de la glucosa es consecuencia de aumento de la resistencia periférica de la insulina y a nivel hepático disminución de la sensibilidad a la insulina y mayor producción de glucosa. Las dosis altas de corticoides inducen disfunción de la cel Є (menor secreción de insulina). El efecto de los glucocorticoides es principalmente sobre la glucosa postprandial vespertina Los antipsicóticos atípicos: parecen inducir diabetes por promover aumento de peso y también inducir RI no relacionada con obesidad. La RI puede ser explicada por el bloqueo de los antipsicóticos atípicos a receptores muscarínicos centrales y periféricos M3, que tienen gran relevancia en la regulación del metabolismo de los hidratos de carbono. Los antirretrovirales inhibidores de la proteasa y análogos de nucleósidos: producen un síndrome caracterizado por una lipodistrofia característica con redistribución del tejido adiposo de la cara y extremidades al torso con acumulación de grasa en abdomen y zona interescapular, RI y alta frecuencia de DM, dislipidemia con >LDL, < reducido HDL y tendencia a la acidosis láctica. Los inmunosupresores: (tacrolimus, ciclosporina) producen RI y daño sobre la cél Є. Alta incidencia de DM, independiente del uso de corticoides. interferón Ơ desarrolla DM secundaria a anticuerpos contra las células de los islotes. El ácido nicotínico: aumenta la RI y las tiazidas alteran la secreción insulínica por hipokalemia. Inhibidores de la hidroximetilglutaril-CoA reductasa: Se ha descrito un aumento de nuevos casos de diabetes en pacientes en tratamiento con estatinas. Los mecanismos han planteado la disminución de la insulino sensibilidad y la captación de glucosa por el adipocito, tejidos muscular y hepático y menor secreción de insulina por las cel Є. DIABETES INDUCIDA POR INFECCIONES Algunos virus causan daño directo en la cel Є. rubéola congénita, Coxsackie B, citomegalovirus y adenovirus FORMAS INFRECUENTES DE DIABETES MEDIADA POR INMUNIDAD tienen un proceso de insulinitis similar al de la DM1. Los pacientes con el síndrome de Stiff-man, suelen tener títulos elevados del autoanticuerpo (anti GAD). Un 30-50% de estos pacientes desarrollan DM1. Los anticuerpos anti-receptores de insulina pueden causar diabetes, ya que se unen al receptor, bloqueando su unión con la insulina y reduciendo su acción en tejidos blanco. Al igual que pueden inducir hipoglicemias. OTROS SÍNDROMES GENÉTICOS ASOCIADOS A DIABETES Los síndromes de Down, Klinefelter, Turner y otros se acompañan de una mayor incidencia de DM. DIABETES ATÍPICAS DM2 en niños y adolescentes: El aumento de la obesidad y sedentarismo se ha visto aparejado con un aumento de DM2 que se presenta en niños y jóvenes. La relación fundamental entre sensibilidad a la insulina y la capacidad secretora para mantener la homeostasis glucémica. La RI (hepática y muscular) y el déficit de secreción son fundamentales en su patogénesis. La mayoría de los pacientes con DM2 tienen antecedentes familiares. La clínica de estos pacientes puede adquirir múltiples presentaciones, asintomática, con un síndrome diabético agudo y alrededor de 13% con cetoacidosis diabética, y rara vez síndrome hiperglicémico hiperosmolar. Diabetes con tendencia a la cetosis (DTC): variante de DM2 previamente denominada diabetes atípica, DM intermedia y “Flat Bush diabetes”. Es más frecuente en hombres de (33-53 años). Se caracteriza por debutar con cetoacidosis (CD) sin factor desencadenante. En la etapa aguda existe una severa alteración en la secreción y en la acción de la insulina. Puede presentarse recurrencia de la CD. Los pacientes con DTC carecen de marcadores autoinmunes y de asociación genética HLA. El principal determinante de la severa descompensación metabólica sería una falla transitoria de la cel Є por glucotoxicidad. Diabetes autoinmune latente del adulto (LADA): Se ha denominado diabetes 1.5, no requiere terapia con insulina por un tiempo variable. Se plantea el diagnóstico en pacientes que cumplan 3 criterios clínicos: se presente en la edad adulta, usualmente > 35 años, aunque puede presentarse más tempranamente, presencia de auto anticuerpos para DM1 circulantes y no requerir insulina al diagnóstico. Se plantea exista una autoinmunidad con una lenta progresión a través del tiempo del daño Є cel, o tal vez aparición de autoinmunidad tardía con una fase preclínica breve. Diabetes post trasplante: El término DPT debe ser utilizado para pacientes clínicamente estables que han presentado persistente hiperglicemia post trasplante. pudiendo afectar al 90% de los trasplantados de riñón en las primeras semanas. El diagnóstico debe ser hecho cuando el paciente se encuentre estable, recibiendo su terapia inmunosupresora planificada y sin complicaciones infecciosas. Los criterios diagnósticos son los mismos, adquiriendo mayor sensibilidad en esta población la prueba de tolerancia a la glucosa. La HbA1c utilizada por la ADA (dos valores iguales o mayores a 6,5%) Los factores de riesgo son los mismos que para DM2 y algunos fármacos inmunosupresores contribuyen al riesgo. BIBLIOGRAFIA G., G. S. M. (2016, 1 marzo). OTROS TIPOS ESPECÍFICOS DE DIABETES MELLITUS | Revista Médica Clínica Las Condes. ELSEVIER. Recuperado 17 de agosto de 2022, de https://www.elsevier.es/es-revista-revistamedica-clinica-las-condes-202-articulo-otros-tipos-especificos-de-diabetes-S0716864016300050