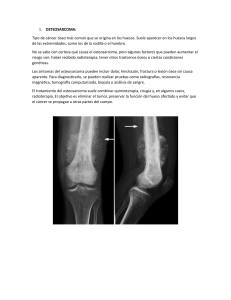
1. OSTEOSARCOMA: Tipo de cáncer óseo más común que se origina en los huesos. Suele aparecer en los huesos largos de las extremidades, como los de la rodilla o el hombro. No se sabe con certeza qué causa el osteosarcoma, pero algunos factores que pueden aumentar el riesgo son: haber recibido radioterapia, tener otros trastornos óseos o ciertas condiciones genéticas. Los síntomas del osteosarcoma pueden incluir dolor, hinchazón, fractura o lesión ósea sin causa aparente. Para diagnosticarlo, se pueden realizar pruebas como radiografías, resonancia magnética, tomografía computarizada, biopsia o análisis de sangre. El tratamiento del osteosarcoma suele combinar quimioterapia, cirugía y, en algunos casos, radioterapia. El objetivo es eliminar el tumor, preservar la función del hueso afectado y evitar que el cáncer se propague a otras partes del cuerpo. 2. CONDROSARCOMA: Tipo de cáncer que se origina en el cartílago, el tejido que recubre y protege los extremos de los huesos. Por lo general, afecta a los huesos de la pelvis, la cadera y el hombro, pero puede aparecer en cualquier parte del cuerpo. No se conoce la causa exacta del condrosarcoma, pero algunos factores que pueden aumentar el riesgo son la edad avanzada, la exposición a la radiación y ciertas enfermedades óseas. Los síntomas del condrosarcoma pueden incluir dolor, hinchazón, rigidez o fractura en la zona afectada. Para diagnosticarlo, se pueden realizar pruebas como radiografías, resonancia magnética, tomografía computarizada o biopsia. El tratamiento del condrosarcoma depende del grado, la localización y el tamaño del tumor, así como de la salud general del paciente. La opción principal suele ser la cirugía para extirpar el tumor y el tejido sano circundante. En algunos casos, se puede recurrir a la radioterapia o la quimioterapia para destruir las células cancerosas que queden o que se hayan diseminado. 3. TUBERCULOSIS: Es una enfermedad infecciosa causada por una bacteria llamada Mycobacterium tuberculosis, que afecta principalmente a los pulmones, pero puede extenderse a otros órganos. Se transmite por el aire cuando una persona enferma tose, estornuda o habla, y otra persona respira las gotitas que contienen la bacteria. Los síntomas de la tuberculosis pueden incluir tos persistente, tos con sangre, fiebre, sudores nocturnos, pérdida de peso, dolor en el pecho y dificultad para respirar. Para diagnosticar la tuberculosis, se pueden realizar pruebas de piel, de sangre, de esputo o de imagen. El tratamiento de la tuberculosis consiste en una combinación de antibióticos que se deben tomar durante al menos seis meses, siguiendo las indicaciones del médico. Es muy importante cumplir con el tratamiento para curar la enfermedad y evitar que se vuelva resistente a los medicamentos. 4. NODULO PULMONAR: Un nódulo pulmonar es una mancha redondeada o irregular, de menos de 3 cm de diámetro, que se observa en una radiografía o una tomografía computarizada del tórax. Puede ser benigno (no canceroso) o maligno (canceroso). La mayoría de los nódulos pulmonares son benignos y no causan síntomas, pero algunos pueden ser signos de cáncer de pulmón o de metástasis de otros tumores. Las causas de los nódulos pulmonares benignos pueden ser infecciones, inflamaciones, cicatrices, granulomas, hamartomas, adenomas bronquiales o tumores benignos de tejido conectivo o graso. Los factores de riesgo para los nódulos pulmonares benignos varían según la causa, pero pueden incluir la exposición a agentes infecciosos, la edad, el tabaquismo o ciertas enfermedades autoinmunes. Las causas de los nódulos pulmonares malignos pueden ser cáncer de pulmón primario o metástasis de otros cánceres, como el de mama, el de colon, el de riñón o el de piel. Los factores de riesgo para los nódulos pulmonares malignos son principalmente el tabaquismo, la edad avanzada, los antecedentes familiares de cáncer, la exposición a la radiación o a sustancias cancerígenas, y ciertas condiciones genéticas. Las precauciones para prevenir los nódulos pulmonares dependen de la causa, pero en general se recomienda dejar de fumar, evitar la exposición a la radiación y a sustancias tóxicas, vacunarse contra las infecciones que pueden afectar los pulmones, llevar una dieta sana y equilibrada, hacer ejercicio regularmente y consultar al médico ante cualquier síntoma respiratorio persistente o sospechoso. El tratamiento de los nódulos pulmonares varía según el tipo, el tamaño, la localización y la evolución de los mismos. Algunas opciones de tratamiento son: 1) Observación: se realiza un seguimiento periódico con pruebas de imagen para ver si el nódulo cambia de tamaño o forma. Se suele optar por esta opción cuando el nódulo es pequeño, tiene aspecto benigno y no hay factores de riesgo de cáncer. 2) Biopsia: se extrae una muestra de tejido del nódulo para analizarla y determinar si es benigno o maligno. Se puede hacer mediante una aguja fina, una broncoscopia o una cirugía toracoscopia. 3) Cirugía: se extirpa el nódulo y parte del tejido circundante. Se puede hacer mediante una cirugía abierta o una cirugía mínimamente invasiva. Se suele optar por esta opción cuando el nódulo es grande, tiene aspecto maligno o hay factores de riesgo de cáncer. 4) Radioterapia: se usa radiación de alta energía para destruir las células cancerosas del nódulo. Se puede hacer mediante una radioterapia externa o una radioterapia interna. Se suele optar por esta opción cuando el nódulo es maligno y no se puede extirpar quirúrgicamente o hay riesgo de recurrencia. 5) Quimioterapia: se usan medicamentos que matan las células cancerosas del nódulo. Se puede administrar por vía oral o intravenosa. Se suele optar por esta opción cuando el nódulo es maligno y se ha diseminado a otras partes del cuerpo o hay riesgo de metástasis. 5. DERRAME PLEURAL: El derrame pleural es la acumulación anormal de líquido en el espacio entre las dos capas de la pleura, la membrana que recubre los pulmones y la cavidad torácica. El líquido puede ser de diferentes tipos, según su origen y composición, y puede causar síntomas como dolor, tos y dificultad para respirar. Las causas del derrame pleural pueden ser muchas y variadas, pero se pueden clasificar en dos grupos principales: trasudados y exudados. Los trasudados son líquidos claros y pobres en proteínas, que se producen por un aumento de la presión o una disminución de la concentración de proteínas en la sangre. Las causas más comunes de los trasudados son la insuficiencia cardíaca, la cirrosis y el síndrome nefrótico. Los exudados son líquidos turbios y ricos en proteínas, que se producen por una inflamación o una infección de la pleura. Las causas más comunes de los exudados son las infecciones pulmonares, el cáncer, el tromboembolismo pulmonar y algunas enfermedades autoinmunes. Las precauciones para prevenir el derrame pleural dependen de la causa subyacente, pero en general se recomienda dejar de fumar, evitar la exposición a sustancias tóxicas o radiaciones, vacunarse contra las enfermedades que pueden afectar a los pulmones, llevar una dieta equilibrada y hacer ejercicio regularmente. También se debe consultar al médico ante cualquier síntoma respiratorio persistente o sospechoso. El tratamiento del derrame pleural varía según el tipo, el tamaño, la localización y la evolución del mismo. Algunas opciones de tratamiento son: 1) Observación: se realiza un seguimiento periódico con pruebas de imagen para ver si el derrame cambia de tamaño o forma. Se suele optar por esta opción cuando el derrame es pequeño, tiene aspecto benigno y no hay factores de riesgo de cáncer. 2) Biopsia: se extrae una muestra de tejido del derrame para analizarla y determinar si es benigno o maligno. Se puede hacer mediante una aguja fina, una broncoscopia o una cirugía toracoscopia. 3) Cirugía: se extirpa el derrame y parte del tejido circundante. Se puede hacer mediante una cirugía abierta o una cirugía mínimamente invasiva. Se suele optar por esta opción cuando el derrame es grande, tiene aspecto maligno o hay factores de riesgo de cáncer. 4) Radioterapia: se usa radiación de alta energía para destruir las células cancerosas del derrame. Se puede hacer mediante una radioterapia externa o una radioterapia interna. Se suele optar por esta opción cuando el derrame es maligno y no se puede extirpar quirúrgicamente o hay riesgo de recurrencia. 5) Quimioterapia: se usan medicamentos que matan las células cancerosas del derrame. Se puede administrar por vía oral o intravenosa. Se suele optar por esta opción cuando el derrame es maligno y se ha diseminado a otras partes del cuerpo o hay riesgo de metástasis. 6. FIBROSIS PULMONAR: La fibrosis pulmonar es una enfermedad que produce cicatrices en el tejido pulmonar, lo que dificulta la respiración y el paso de oxígeno a la sangre. Puede tener varias causas, como la exposición a ciertas sustancias, la radioterapia, algunos medicamentos o enfermedades autoinmunes. No tiene cura, pero se pueden usar tratamientos para aliviar los síntomas y mejorar la calidad de vida. Algunas precauciones para prevenir la fibrosis pulmonar son dejar de fumar, evitar la contaminación, vacunarse contra las infecciones respiratorias y hacer ejercicio moderado 7. METÁSTASIS DEL HÍGADO: La metástasis de hígado es la propagación de un cáncer que se originó en otra parte del cuerpo al hígado. Es diferente del cáncer de hígado primario, que se forma en el propio hígado. Los síntomas de la metástasis de hígado pueden incluir pérdida de apetito, cansancio, fiebre, ictericia, ascitis y encefalopatía hepática. El tratamiento depende del tipo, el tamaño y la localización del cáncer, y puede incluir cirugía, radioterapia, quimioterapia o embolización. 8. METÁSTASIS DEL CRÁNEO: La metástasis de cráneo es la propagación de un cáncer que se originó en otra parte del cuerpo al hueso del cráneo. Es diferente del cáncer de cráneo primario, que se forma en el propio hueso. Los síntomas de la metástasis de cráneo pueden incluir dolor, hinchazón, deformidad o fractura del hueso, así como síntomas neurológicos si el tumor comprime el cerebro o los nervios craneales. 9. METÁSTASIS DEL PULMÓN: La metástasis de pulmón es la propagación de un cáncer que se originó en otra parte del cuerpo al pulmón. Es diferente del cáncer de pulmón primario, que se forma en el propio pulmón. Los síntomas de la metástasis de pulmón pueden incluir tos, expectoración con sangre, dificultad para respirar, dolor en el pecho y pérdida de peso. 10. METÁSTASIS DEL ABDOMEN: La metástasis del abdomen es la propagación de un cáncer que se originó en otra parte del cuerpo al abdomen, la cavidad que contiene los órganos digestivos, el hígado, el bazo y el páncreas. Es diferente del cáncer abdominal primario, que se forma en el propio abdomen. Los síntomas de la metástasis del abdomen pueden incluir dolor, distensión, náuseas, vómitos, pérdida de peso y ascitis.