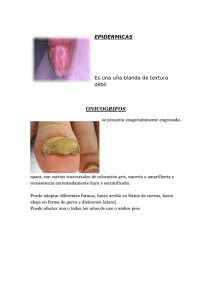
Piel, cuero cabelludo y uñas. Piel. La piel es el mayor órgano del cuerpo y es responsable de numerosas funciones fisiológicas e inmunológica. Pesa del 6 al 7% del peso crporal. Es la barrera para sustancias exógenas, retiene agua, regula la temperatura corporal y es el órgano donde se localizan cuatro de los cinco sentidos. Claves del diagnóstico dermatológico. El clínico general debe razonar su diagnóstico en los siguientes planteos: Identificación de la lesión elemental. Caracteristicas de la lesión y de toda la erupción. Auxilio con un libro de dermatología. Anamnesis. Lo primero a lo que se debe prestar atención es al esstado de la superficie cutánea y de las mucosas. Aspectos epecificos para el interrogatorio: Preguntas específicas acerca de la erupción. ¿Las lesiones son similares a las del comienzo o se han modificado? Síntomas cutáneos predominantes. Síntomas sistémicos. Historia farmacológica. Historia familiar. Historia de exposición laboral. Viajes recientes. Historia sexual. Examen físico. El examen del paciente desnudo se facilita con buena iluminación y una temperatura agradable. La inspección debe hacerse a distanciay en cercanía, y a simple vista y con auxilio de una lupa. Se debe palpar y frotar las lesiones. Hay que evaluar: Topografía. Distribución. Formas. Tamaño, bordes, contornos, límites, superficie, color y aspecto. Inspección Fototipo: Capacidad de la piel de asimilar la radiación solar, por la capaicdad de síntesis de eumelanina y su respuesta de bronceado. Su clasificación oscila entre I y VI. Color: Depende del grado de transparencia de la epidermis y capas superficiales de la dermis, de la cantidad y color de la sangre en los vasos sanguíneos cutáneos y de la presencia de pigmentos. Variaciones en la coloración de la piel. Coloración rojiza (eritema) Hiperpigmentación de la piel. Despigmentacion de la piel. Palpación. Textura: Puede ser lisa o rugosa, más neta en las superficies de fricción. Movilidad y turgencia. Consistencia y elasticidad. Temperatura. Humedad. Lesiones elementales. Primarias.- Cuando aparecen sobre piel sana. Secundarias.- Cuando asientan sobre piel anteriormente lesionada. Combinadas.- Cuando en una misma enfermedad se asocian las dos anteriores.. Lesiones elementales primarias. Mácula. Mancha donde se visualiza un cambio de coloración sin que haya alteraciones en el relieve, depresión, espesor ni consistencia. Pápula Vegetación Elevación circunscrita de la piel, de consistencia sólida, tamaño pequeño (menos de 0,5 cm. de diámetro) y superficial. Proliferación de las papilas dérmicas que se proyectan por encima del nivel de la piel. Placa. Vesícula. Similar a la pápula, pero de tamaño mayor y con inflitración. Cavidad de contenido líquido y de pequeño tamaño (menor a 5mm.) Son multicabiadas y están situadas en la epiderms. Su mecanismo de producción puede ser: Espnngiois: edema intracelular. Degeneraci´´on balonizante y reticular. Nódulo Lesión de consistencia sólida, mayor de 0,5 - 1 cm. y de localización profunda. Es más palpable que visible. Tubérculo Tumor Tienen consistencia sólida y son circunsctritos. Se locaalizan en la dermis, no se resuelven en forma espontánea y dejan cicatriz o atrofia secundaria. Neoformación no inflamatoria, superficial o profunda, de tamaño y consistencia variables, con tenencia a persistir y crecer indefinidamente. Gomas Son una variedad de nódulos. Su evolución consta de cuatro períodos: Crudeza, reblndecimiento, ulceración y reparación cicatrizal. Pústula Elevación cscunscrita de la piel, con contenido purulento desde su inicio. Tubérculo Pústula Tumor Ampolla Escamas Cavidad de contenido líquido, de mayor tamaño que ls vesículas. Son uniloculares y se encuentran en la epidermis. Se forman por dos mecanismos: Desplegamiento superficial Desplegamiento profundo. Laminillas de la capa córnea que se desprenden espontáneamente de la superficie cutánea. Queratosis. Lesión de consistencia sólida, circunscrita, donde el engrosamiento de la piel se hace a expensas de su capa córnea. Lesiones elementales secundarias. Escamas Las escamas que aparecen en la evolución de otra lesión primaria se consideran escamas secundarias. Costra Resultado de la desecación de una secreción. Escara Formación de tejido necrosado, delimitado de la piel sana por un surco y que tiende a ser eliminado. Pérdida de sustancia. Erosión. Ulceración. úlcera. Excoriación. Atrofia. Esclerosis. Disminución del espesor y elasticidad de la piel. Inmaduración de la piel, con dificultad para su pleglado y sin arrugas. Licuenificac ión. Aumento del espesor, pigmentación y cuadriculado normal de la piel. Laas lesiones denotan rascado. Cicatriz. Neoformación conjuntica y epitelial que reemplaza a una pérdida de sustancia o sistituye un proceso inflamatorio destructivo. Normales. Viscosas, retraídas, hiperplásicas, adherentes. Queloides. Técnicas complementarias. Diascopía: Para diferencia una lesión purpúrica de una lesión vascular activa. Raspado metódico: En las lesiones eritematoescamoas, al curetear en forma suave y lenta se desprenden las distintas capas que facilitan su diagnóstico diferencial. Fricción de la piel: Se puede evaluar el dermografismo o el desplegamiento ampollar. Punción: Sirve para diferenciar las lesiones sólidas de otras ampollares. Pruebas de sensibilidad: Se usan en especial para evaluar lepra. Exámenes complementarios. Estudio micológico. Cotodiagnóstico de Tzank. Biopsia cutánea. Estudios por imágenes. Dermatoscopia. Examen con luz de Wood. Estudio de parches cutáneos. Enfoque diagnóstico del paciente con nevos. Los nevos son malformaciones circunscritas de los tegumentos. Los parámetros clínicos de transformación malligna de una lesión pigmentaria son la variación o la presistencia de: Asimetría. Bordes irregulares. Color variado. Diámetro modificado. Elevación en la parte de la lesión. Enfoque diagnóstico del paciente con prurito. El prurito es un síntoma frecuente en la consulta dermatológica. Por lo general, el prurito localizdo responde a una enfermedad dermatológica y el generalizado puede corresponder a una manifestación primaria de una enfermedad sistémica. Algunas preguntas clave que se deben hacer durante el interrogatorio son: ¿Hce cuánto tiempo tiene prurito? ¿Qué sensación le despierta? ¿Es localizado o generalizado? ¿Alguien más de su contacto cercano tiene prurito¡ Gravedad, intensisdad. ¿Cuándo aparece el prúrito? Fárnacos que el paciente esté utilizando Antecedentes de atopía o alergias. Mascotas. ¿Está en contacto con plantas? El primer aspecto que hay que evaluar es la presencia o asuencia de lesiones cutáneas. Otro aspecto a tener en cuenta es la duración. El patrón temporal del prúrito es importnte. Enfoque diagnóstico del paciente con exantema. Topografía. Localización. Extensión: Segmentaria. Diseminada. Generalizda. Predominio. Respeto Asimetría. LEPRA Morfología. Dermatosis única o múlltiple. Aspecto: Monoforma o poliforma. Constituida por: Lesiones elementales que constituyen la enfermedad. Número. Forma: Circular, en huso, punctata, laminar, en gota, numular, lentigo, miliar. Dimnsiones. Superficie. Aspecto evolutivo: Será regular cuando cuando todas las lesiones tengan el msmo estado evolutivo. Será irregular cuadno se encuentren en diferente estado evolutivo. Evolución: Aparentemente aguda o cronica. Patrones de agrupación y evolución de las lesiones. Frecuentes. Lineal: Casi siempre denota una causa exógena (dermatitis por contactes exógenos, lesiones lineales congénitas, lesiones que siguen trayecto de vasos linfáticos o sanguíneos) Anular: Ocurren en lesiones que crecen perifericamente con curación central. Herpetiforme: Múltiples lesiones que se agrupan en un racimo (herpes simple). Zosteriforme o dermatomal: Cuando se formn bandas de vesículas, soguiendo los dermatomas cutáneos. Serpiginosas: Las lesiones se istribuyen en su evolución siguiendo una línea que recuerda a una serpiente (lrva migrans y lupus vulgar). Tumores. Tumores benignos de la piel. Queratosis actínicas: Corresponde a máculas o pápulas eritematosas, con escama superficial, mal delimitadas, en áreas expuestas al sol o en pacientes con exposición crónica al arsénico. Queratosis seborreicas: Lesiones de color café, aspecto graso, aaterciopelado o céreo, se presentan en personas mayores, de predominio en cara tronco y extremidades. Nevos (lunares): Son pproliferaciones benignas de melanocitos, pueden localizarse en cualquier sitio de la piel. Tumores malignos de la piel. Carcinoma basocelular: Neoplasia maligna cutánea más frecuente, de crecimiento lento, metástasis raras, de predominio en áreas fotoexpuestas. Se manifiesta como un nódo eritematoso que puede estar ulcerado. Presenta bordes brillantes y telandiectasias superficiales.. Xarcinoma espinocelular (epidermoide): Lesiones nodulares eritematosas de superficie con escama gruesa y/o úlcera. Afecta áreas fotoexpuestas y región genital (asociado a infección por VPH). Melanoma: Neoplasia potencialmente mortal, curable si se diagnostica en etapa temprana. Se compone de melanocitos maligno pudiendo aparecer adyacente o asociada a nevos preexistentes. Diagnóstico: Asimetría Bordes irregulares. Colores (más de tres) Diámetro (mayor a 6 mm.) Evolucion (crecimiento acelerado). Exploración física del pelo y cuero cabelludo. El folículo piloso tiene tres porciones: bulbo, istmo e infundíbulo. El pelo predomina en la piel cabelluda, cejas y pestañas, y después de la pubertad aparece en axilas y genitales, además en la cara del varón. Inspección. Palpación. Se deberá analizzar el color, la distribución, cantidad de pelo, patrón de distribución, cambios de coloración y si existe eritema en el cuero cabelludo. Deberá buscarse la presencia de escaras o eritema . Se debe valorar la presencia de placas de alopecia, cantidad de las mismas y su localización. Palpar textura del cabello. Se realiza prueba de pilotracción. Alopecia Ausencia (parcial o total) de pelo. Interrogatorio Si el paciente está recibiendo drogas preguntar si ha notado el cabello más delgaso o presenta pérdida del mismo. Preguntar si la afectación es solo en el cuero cabelludo o en todo el cuerpo, si se acompaña de prurito o erupciones. Preguntar por pédida de peso, anorecia, náuse o vómito, esstre´s excesivo o cambios en el hábito intestinal. En femeninas preguntar por irregularidades menstrualles o historia de embarazo. En masculinos preguntar por disminución del líbido o impotencia. Análisis de la información: Alopecia súbita, generalmente sectorial, sin síntomas acompañantes, piel acolchoada, aparición de pelos vellosos e hipopigmentados pensar en alopecia areata. Si se manifiesta por arrancamiento de pelos en cualquie área con pelos sanos de diferente tamaño en pacientes con rasgos de personalidad com ansiedad, depresión u obsesivo- compulsivo, piense en tricotilmanía. Si se caracteriza por pelos cortos, gruesos, quebradizos, deformados y en ocasiones con una vaina blanquecina que se asocia con escozor o pruruti piense en tiña de la cabeza. Si predomina en la región frontoparietal, es sugestivo de alopecia androgénica. Si se presenta en femeninas y se acompaña de pérdida de vello acilar y púbico, infertilidad, amenorrea y atrofia mamaria, piense en hipopituitarismo. Si se presenta en cabello que se ha tornado gruesos, sin brio, falta el tercio externo de las cejas y se precede de constipación, astenia, intolerancia al fío, piel gruesa, edema de manos y pies, voz ronca, uñas gruesas, función mental lenta, bradicardia, piense en hipotiroidismo.. Si la alopecia es difusa, el cabello es delgado, la piel está enrojecida, se asocia con temblores, intolerancia la calor, amenosrrea, pérdiad de peso , piense en hipertiroidismo. Exploración física de las uñas. Inspección: Se debe realizar con uliminación natural y si nuso de esmaltes. Palpación: Se debe realizar palpación de la uña y región periungueal. Palpe la uña para valorar cambios en la morgología o grososr. En la región periungueal se buscarán cambios de la temperatura y la presencia de ardor. Pruebas. Signo de aposición: confrontar los plantos ungueales de los dedos afectados con el cotralateral correspondiente. Signo de Schamroth: parecido al signo de aposición, pero se reproduce en todos los dedos. Es la desaparición del espacio en forma de diamante que se fa normalmente al aponer los dedos por el dorsar a nivel de la base de la uña. Signo del perfil: En una vistalateral del dedo u ortejo, el ángulo entre la uña y la cutícula supera los 165° normales. Signo de la uña: al presionar la uña , la consistencia dura normal está reemplazada por una consistencia esponjosa. Índice digital: Al medir la circunferencia del lecho ungueal y relacionarlo con la circunferencia a nivel de la articulación interfalángica distal, la primera es menor que la última, siendo la relación normal a 1. Con acropquia, el aumento de volúmen de la falange distal hace que la relación sea mayor. Cambios en el aspecto de las uñas. Alteraciones de la forma. Anoniquia: Falta de una parte o totalidad de la uña. Onicomadesis: Separación proximal e la lámina ungueal. Coiloniquia: Uña en cuchara, signo de la gota. Onicóisis: Separación distal o lateral de la lámina ungueal. Paquioiquia: Enrosamiento de la lámina ungueal. Braquioniquia: Uñas cortas, en raqueta. Acropaquia: Sobrecurvatura longitudinal y transversal de la uña. Alteración de la superficie de la uña. Fosillas ungueales: Son depresiones puntformes que se pueden ver en uno o varios plato sungueales. Líneas transversales: Pueden ser paralelas a la lúnula o paralelos al pliegue ungueal proximal. Hendiduras: Depresiones longitudinales que se presentan a lo largo del platillo ungueal. Cambios de color: Las causas pueden ser endógenas y exógenas. Las endógenas siguen la línea de la lúnula y las exógenas las de la cutícula. Alteraciones periungueales. Pterigium o terigión ungueal: El pliegue proximal se fusiona con la matriz y el lecho ungueal puede verse ventral o dorsal. Paroniquia: Es la inflamacón de los tejidos periungueales. Onicocriptosis: Inmersión de la uña a los tejidos vecinos periiungueales.