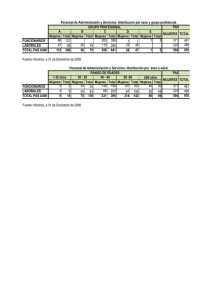
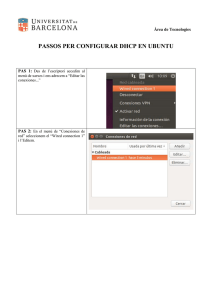
Machine Translated by Google Revista Internacional de Otorrinolaringología Pediátrica 75 (2011) 1195–1199 Listas de contenidos disponibles en ScienceDirect Revista Internacional de Otorrinolaringología Pediátrica Página de inicio de la revista: www.elsevier.com/locate/ijporl Evaluación tridimensional de la vía aérea faríngea en niños que respiran por la nariz y la boca Matheus Alves Jr., Carolina Baratieri, Lincoln I. Nojima, Matilde CG Nojima, Antonio CO Ruellas * Departamento de Ortodoncia, Facultad de Odontología, Universidad Federal de Río de Janeiro, Brasil INFORMACIÓN DEL ARTÍCULO ABSTRACTO Historial del artículo: Objetivos: El objetivo de este estudio fue evaluar el espacio de la vía aérea faríngea (PAS) en niños que respiran por la nariz y la boca mediante tomografía computarizada de haz cónico (CBCT). Recibido el 24 de marzo de 2011 Recibido en forma revisada el 15 de junio de 2011 Aceptado el 18 de junio de 2011 Disponible en línea el 20 de julio de 2011 Métodos: Se obtuvieron mediciones de volumen, área, área axial mínima y lineales (PAS­NL, PAS­UP, PAS­OccL, PAS­UT, PAS­Bgo, PAS­ ML, PAS­TP) de la vía aérea faríngea de 50 niños (edad media 9,16 años) a partir de imágenes CBCT. Se compararon las medias y desviaciones estándar según sexo (28 varones y 22 mujeres) y patrones de respiración (25 respiradores nasales y 25 respiradores bucales). Palabras clave: Espacio de la vía aérea faríngea Imágenes Resultados: No se encontraron diferencias estadísticamente significativas (p > 0,05) entre todas las variables al compararlas por sexo. Las comparaciones entre respiradores nasales y bucales mostraron diferencias significativas solo en dos mediciones lineales: PAS­OccL (p < 0,001) y PAS­UP (p < 0,05). El volumen de la vía aérea (p < 0,001), el área (p < 0,001) y el área axial mínima (p < 0,01) tuvieron diferencias significativas entre los grupos. Conclusiones: La evaluación CBCT mostró que las dimensiones de las vías respiratorias faríngeas fueron significativamente mayores en los que respiraban por la nariz que en los que respiraban por la boca. 2011 Elsevier Ireland Ltd. Todos los derechos reservados. 1. Introducción de interés práctico para pediatras, otorrinolaringólogos, alergistas, logopedas, ortodoncistas y otros miembros de la comunidad sanitaria [3]. La herencia tiene una función importante en la determinación del tamaño y la forma de la cara, sin embargo, los factores ambientales como el hábito respiratorio Tradicionalmente, la evaluación del espacio de las vías aéreas se ha realizado son esenciales para el desarrollo armónico y equilibrado del complejo craneofacial. mediante el uso de radiografías cefalométricas, sin embargo, este método da como En este contexto, el hábito de respirar por la boca se ha asociado con algunas resultado la superposición de todas las estructuras bilaterales del complejo deformidades dentofaciales. Según la teoría de la matriz funcional de Moss [1], la craneofacial. En la actualidad, con el advenimiento de la tomografía computarizada respiración nasal permite el crecimiento y desarrollo adecuados del complejo de haz cónico (CBCT), la evaluación de las vías aéreas se ha vuelto más precisa y craneofacial interactuando con otras funciones como la masticación y la deglución. confiable, generando información más completa que las radiografías 2D [6,7]. Por otro lado, cuando la obstrucción nasal conduce al hábito de respirar por la boca, esto podría resultar no solo en cambios en las posiciones de la lengua y los En consecuencia, el propósito de este estudio fue realizar una evaluación labios, sino que también causa postura de apertura de la boca, rotación hacia abajo CBCT del espacio de las vías respiratorias faríngeas (PAS) en niños que respiran y hacia atrás de la mandíbula, cara alargada, arco maxilar constreñido, sello labial por la nariz y por la boca. incompetente, narices planas, base nasal estrecha [1–5]. Los factores predisponentes de la obstrucción nasal pueden incluir hipertrofia adenoidea y amigdalina, pólipos, alergias, infecciones y deformidades nasales. 2. Materiales y métodos Este estudio fue revisado y aprobado por el Comité de Ética en Investigación del Instituto de La función naso­respiratoria y su relación con el crecimiento craneofacial son Estudios de Salud Colectiva de la Universidad Federal de Río de Janeiro. Todos los responsables de gran interés hoy en día, no sólo por la relación biológica básica de forma y de los pacientes firmaron el consentimiento informado libre antes de que participaran en los función sino también por la gran procedimientos clínicos. Se seleccionaron 50 niños sanos de 8 a 10 años de edad (edad media de 9,16 * Autor para correspondencia en: Avenida Profesor Rodolpho Paulo Rocco, 325 Ilha do Funda˜o, Río de Janeiro, RJ, CEP: 21941­617, Brasil. Tel.: +55 21 2590 2727. Dirección de correo electrónico: antonioruellas@yahoo.com.br (Antonio CO Ruellas). 0165­5876/$ – ver portada 2011 Elsevier Ireland Ltd. Todos los derechos reservados. doi:10.1016/ j.ijporl.2011.06.019 años y desviación estándar de 0,64) de un grupo de 68 niños que asistieron a la clínica de Ortodoncia de la Universidad Federal de Río de Janeiro. El diagnóstico de ortodoncia de Machine Translated by Google 1196 M. Alves Jr. et al. / Revista Internacional de Otorrinolaringología Pediátrica 75 (2011) 1195–1199 Fig. 1. Imagen cefalométrica lateral 2D con utilización de técnica de suma de rayos ( software Dolphin Imaging1, versión 11.0/función Orientación) y distancias lineales: 1, PAS­NL; 2, PAS­UP; 3, PAS­OccL; 4, PAS­UT; 5, PAS­BGo; 6, PAS­ML; 7, PAS­TP. La función respiratoria se realizó a través de la evaluación clínica de la postura habitual de los labios, tamaño y forma de las fosas nasales, control de los músculos reflejos Además, el software se utilizó para crear una imagen cefalométrica lateral 2D (técnica de suma de rayos). Estas imágenes cefalométricas laterales se imprimieron alares y prueba del espejo de Glatzel [8]. Además, todos los pacientes fueron mediante HP colorjet (HP Color LaserJet 2600n, Hewlett­Packard Company, Palo evaluados en el sector de Otorrinolaringología del Hospital Universitario Clementino Alto, California, EE. UU.) y se realizaron siete mediciones lineales (PAS­NL, PAS­UP, Fraga Filho. Todos los exámenes de rinoscopia fueron realizados por el mismo PAS­OccL, PAS­UT, PAS­BGo, PAS­ML, PAS­TP) en diferentes niveles del PAS (Fig. otorrinolaringólogo y se confirmó el patrón respiratorio de los sujetos de acuerdo con 2, Tabla 1) como lo describieron previamente Pracharktam et al. [16] y Hochban y el grado de hipertrofia adenoidea. Brandenburg [17]. Las mediciones lineales fueron trazadas y calculadas a mano por el mismo autor. Los pacientes con más del 60% de obstrucción de las vías respiratorias debido a hipertrofia adenoidea se consideraron respiradores bucales. Veinticinco sujetos fueron diagnosticados de respiradores nasales (edad media Se aplicó la prueba de correlación intraclase (ICC) para evaluar la concordancia intraexaminador (intervalo de confianza del 95%) para todas las variables (volumen de 8,94 años) y 25 de respiradores bucales (edad media de 9,27 años). Se excluyeron de las vías respiratorias, área de las vías respiratorias, área axial mínima y mediciones dieciocho pacientes que presentaban síntomas de infección de las vías respiratorias lineales). Se seleccionaron al azar dieciséis CBCT y todas las mediciones se repitieron superiores en el momento, patología faríngea o antecedentes de adenoidectomía o en un intervalo de una semana. amigdalectomía. Se realizó un análisis estadístico descriptivo (media y desviación estándar) para todas las variables. Las diferencias entre sexos se probaron con la prueba t independiente. Todas las exploraciones CBCT se tomaron con la misma máquina de haz cónico (i­CAT, Imaging Sciences International, Hatfield, PA, EE. UU.), de acuerdo con un La prueba de Kolmogorov­Smirnov confirmó la distribución normal de la muestra y protocolo estándar (120 kV, 5 mA, FOV de 13 a 17 cm, vóxel de 0,4 mm y tiempo de se utilizó la prueba t independiente para comparar el volumen de las vías respiratorias, exploración de 20 s) utilizado para registros de ortodoncia en esta Universidad. el área de las vías respiratorias, el área axial mínima y la distancia lineal entre el grupo de respiradores nasales y bucales. Un valor de p < 0,05 se consideró Debido a que el volumen de las vías respiratorias está influenciado por la postura de la cabeza [9], todos los pacientes se sentaron en posición vertical con el plano horizontal de Frankfort (FH) paralelo al piso, la máxima intercuspidación y los labios estadísticamente significativo. Todos los análisis estadísticos se realizaron utilizando el software SPSS (versión 18.0). y la lengua en posición de llenar la cavidad oral. Se instruyó a los pacientes a no tragar ni mover la cabeza ni la lengua durante la 3. Resultados exploración. Los datos se importaron en formato DICOM (Digital Imaging and Communications El diagnóstico ortodóncico de la función respiratoria y el examen rinoscópico in Medicine) y se procesaron mediante el software Dolphin Imaging1, versión 11.0 permitieron clasificar a los pacientes según el patrón respiratorio (25 respiradores (Dolphin Imaging, Chatsworth, California, EE. UU.). Una vez orientadas las nasales y 25 respiradores bucales). Algunos autores destacan que el examen reconstrucciones 3D de la cabeza de cada paciente [10,11], se utilizó la herramienta rinoscópico debe realizarse siempre porque permite la visualización de toda la de análisis de la vía aérea del software Dolphin 3D Imaging para definir el borde nasofaringe, proporcionando datos confiables de la relación entre el contenido y el superior [12,13] e inferior [14,15] de la vía aérea. Se generó el volumen de continente [18]. actualización y se obtuvieron el volumen de la vía aérea, el área de la vía aérea y el área axial mínima (Fig. 1). El índice de concordancia fue mayor a 0,98 para todas las variables analizadas, excepto para el área axial mínima (0,91) y PAS­UP (0,92). Fig. 2. (A) El área rosada denota la porción de interés definida de la vía aérea; (B) obtención del volumen y área de la vía aérea; (C) obtención del área axial mínima ( software Dolphin Imaging1, versión 11.0/función Orientación). (Para la interpretación de las referencias al color en la leyenda de esta figura, se remite al lector a la versión web del artículo). Machine Translated by Google 1197 M. Alves Jr. et al. / Revista Internacional de Otorrinolaringología Pediátrica 75 (2011) 1195–1199 Tabla 1 Tabla 3 Medidas lineales (mm) del espacio de la vía aérea faríngea. PAS­NL PAS­Arriba Comparación entre respiradores nasales y bucales del análisis descriptivo (media y desviación estándar) de mediciones lineales, volumen de las vías respiratorias, área de las vías respiratorias y Área axial mínima. Espacio de la vía aérea faríngea en la línea nasal Espacio mínimo de la vía aérea faríngea entre la úvula y la pared faríngea posterior PAS­OccL PAS­UT Variable Espacio de la vía aérea faríngea en la línea oclusal Respiradores bucales (n = 25) Significar Desviación estándar media PAS­BGo Espacio de la vía aérea faríngea en la línea B­Go PAS­ML Espacio de la vía aérea faríngea en la línea mandibular Espacio mínimo de la vía aérea faríngea entre la espalda de la lengua y la pared faríngea posterior Tabla 2 DAKOTA DEL SUR PAS­NL (mm) 14,49 6,20 10,93 PAS­Arriba (mm) 7,90 2,39 5,09 1,62 0,000*** PAS­OccL (mm) 9,84 3,48 7,46 2,18 0,018* PASO­UT (mm) 10,01 2,58 8,35 2,71 0,075 PAS­Bgo (mm) 10,61 2,76 9,83 3,07 0,431 PAS­ML (mm) 11.25 3.19 9.62 3,37 0,145 PAS­TP (mm) 2,81 0,095 10.07 3.09 8.35 Comparación entre sexos del análisis descriptivo (media y estándar) Volumen de la vía aérea (mm3 ) 8171,31 1710,28 5594,70 1878,76 0,000*** 446,35 57,31 86,85 Área de la vía aérea (mm2 ) 341,30 79,1 0,000*** desviación) de mediciones lineales, volumen de las vías respiratorias, área de las vías respiratorias y axial mínima Área axial mínima (mm2 ) 137,42 44,91 área. * Variables pag Espacio mínimo de la vía aérea faríngea entre la punta de la úvula y la pared faríngea posterior PAS­TP Respiradores nasales (n = 25) ** Masculino (n = 28) Mujer (n = 22) Significar Significar DAKOTA DEL SUR pag *** 5,05 0,067 39,97 0,001** P< 0,05. P < 0,01. P < 0,001. DAKOTA DEL SUR PAS­NL (mm) 11,48 5,70 14,20 5,81 0,172 PAS­Arriba (mm) 6,39 2,67 6,46 2,18 0,928 que la evaluación mediante reconstrucción 3D fuera más sensible PAS­OccL (mm) 8,34 3,59 8,93 2,21 0,547 que las distancias lineales para detectar diferencias entre los dos grupos. PASO­UT (mm) 8,43 2,84 10,12 2,33 0,074 PAS­Bgo (mm) 9,53 2,85 11,13 2,84 0,106 PAS­ML (mm) 9,62 2,52 11,46 4.09 0.105 PAS­TP (mm) 8.81 2,95 9.62 3,17 0,447 Volumen de las vías respiratorias La figura 3 muestra la comparación del volumen de las vías respiratorias entre dos sujetos, uno que respira por la nariz y otro que respira por la boca. En este caso específico En este caso, el volumen mostrado en el respirador nasal fue casi el doble. mayor que en el respirador bucal. 6898.07 2646.24 6775.02 1399.93 0.855 (mm3 ) Área de las vías respiratorias 383,48 108.26 405,49 38,04 0,388 (mm2 ) Área axial mínima 106.01 51,45 119,44 45,89 0,422 (mm2 ) 4. Discusión Se sabe que el patrón respiratorio es de gran importancia en diagnóstico y planificación del tratamiento de ortodoncia, así como en la estabilidad de los resultados del tratamiento. Cuando la función respiratoria sufre cambios significativos, puede tener un impacto negativo En nuestro estudio, no hubo diferencias en las mediciones de las vías respiratorias sobre las etapas del crecimiento facial, y también en la oclusión entre sexos. Inicialmente, se calcularon las medias y las desviaciones estándar para desarrollo [1,17,19–21]. A pesar de que existen muchos estudios sobre Se compararon todas las variables por sexo, lo que no mostró (Tabla 2) Los diferentes patrones de respiración y su influencia en la faringe. diferencias estadísticamente significativas (p > 0,05) y, por tanto, la espacio y desarrollo de las vías respiratorias, la mayoría utilizó solo análisis Los grupos se dividieron según el patrón respiratorio (nasal bidimensional, evaluando las longitudes y áreas. Kluemper y boca) para su posterior análisis. et al. [22] sugirieron que los análisis cefalométricos son deficientes La Tabla 3 mostró que entre las mediciones lineales, solo la Las variables PAS­OccL y PAS­UP fueron estadísticamente significativas (p < 0,05) entre respiradores nasales y bucales. Los demás Indicadores de deterioro nasal y no deben utilizarse como criterio clínico. Toma de decisiones. La CBCT es una herramienta de diagnóstico ampliamente aceptada para este propósito. variables PAS­NL, PAS­UT, PAS­BGo, PAS­ML y PAS­TP, mostraron A diferencia de los métodos radiográficos, las estructuras son No se observaron diferencias estadísticamente significativas (p > 0,05). La vía aérea Proyectado en un plano unidimensional a través de rayos X, exploración CBCT El volumen, el área de las vías respiratorias y el área axial mínima se mostraron estadísticamente proporciona imágenes transversales mientras que las relaciones estructurales pueden diferencias significativas (p < 0,05) entre los grupos. Volumétrico ser investigado a través del desplazamiento 2D o la representación de volumen 3D Se observó una variabilidad en el tamaño de la muestra de niños. Este resultado muestra [23,24]. En nuestro estudio, la CBCT permitió no solo la visión real de Fig. 3. Imagen digital reconstruida y medida mediante el software Dolphin Imaging, que demuestra las diferencias de volumen entre un respirador bucal (A) y uno nasal (B). Machine Translated by Google 1198 M. Alves Jr. et al. / Revista Internacional de Otorrinolaringología Pediátrica 75 (2011) 1195–1199 las vías respiratorias, así como la medición del volumen de las vías respiratorias, el área de las vías respiratorias y el área axial mínima. En la Tabla 2, no se encontraron diferencias estadísticamente significativas entre sexos Se realizaron tomografías computarizadas. El tiempo de adquisición de nuestro escáner iCAT fue de 20 s; a veces, este tiempo era demasiado largo para pedirle al paciente que no moviera la cabeza ni la lengua durante la exploración. Los escáneres más nuevos han (p > 0,05). Juliano et al. [25] evaluaron a 27 niños y tampoco encontraron diferencias entre respiradores bucales y nasales con respecto a las proporciones de sexos. Sheng et al. [26] reducido el tiempo de adquisición a aproximadamente 5 s y permiten controlar esta limitación. tampoco mostraron diferencias estadísticamente significativas (p > 0,05) entre sexos en y minimiza la dosis de radiación. Además, reduce la pérdida de calidad por el movimiento del paciente durante la exploración cuatro medidas lineales localizadas en PAS entre el paladar duro y la punta de la epiglotis. La evaluación del espacio de las vías respiratorias faríngeas en el presente estudio, Evaluaron a 239 sujetos taiwaneses durante la etapa de dentición mixta. En otro estudio, indicó que el uso de CBCT fue un método importante de diagnóstico, especialmente cuando Martin et al. [27] evaluaron los patrones de tejido blando nasofaríngeo en pacientes con se toma en cuenta la detección y corrección de las anomalías en las vías respiratorias oclusión ideal y no mostraron diferencias estadísticamente significativas (p > 0,05) para durante el desarrollo que pueden influir en el crecimiento dentofacial normal [34]. mediciones similares a PAS­UP y PAS­UT. 5. Conclusión La Tabla 3 no muestra diferencias estadísticamente significativas (p > 0,05) entre los dos patrones respiratorios en las variables de medidas lineales, excepto para PAS­OccL (p = 0,018) y PAS­UP (p = 0,000). Sin embargo, como sólo dos de las siete variables lineales fueron estadísticamente significativas, sospechamos que éstas podrían haber sido influenciadas por el tamaño de las adenoides, que se encuentran en esta región. A pesar de que previamente se habían excluido los pacientes que presentaban hipertrofia adenoidea y amigdalitis, se sabe que la ausencia de sello labial y posición inferior de la lengua, frecuentemente encontrada en los respiradores bucales, interfieren en la permeabilidad de las vías respiratorias [28] y podrían causar aumento del tejido linfático de la faringe y consecuentemente cambio en dichas medidas. Según nuestros resultados, existen diferencias entre respiradores nasales y bucales en las mediciones de PAS­OccL, PAS­UP, volumen de la vía aérea, área y área axial mínima, lo que sugiere que las dimensiones de la vía aérea faríngea son mayores en los respiradores nasales que en los bucales. Los autores creen que, una vez detectada la constricción de la vía aérea, es necesario un enfoque multidisciplinario que involucre a pediatras, médicos, dentistas y otorrinolaringólogos. El objetivo del tratamiento debe ser la mejora de la condición respiratoria del niño y en consecuencia de todos los problemas médicos, sociales y de comportamiento asociados. Juliano et al. [23] reportaron diferencias estadísticamente significativas (p < 0,05) entre respiradores bucales y nasales en la variable SPAS (similar PAS­UP en nuestro estudio). Expresiones de gratitud Este estudio mostró que los niños que respiraban por la boca tenían más desaturación de oxígeno durante el sueño. Los autores agradecen el apoyo financiero brindado por CAPES y FAPERJ. Además, los respiradores bucales mostraron una medición lineal reducida del espacio de la vía aérea superior con un área estrecha a nivel de la nasofaringe, hipofaringe o ambas. Por otro lado, Gouveia et al. [29] al evaluar la relación entre pacientes con diferentes patrones Referencias respiratorios no encontraron diferencias estadísticamente significativas (p > 0,05) en dos mediciones lineales realizadas en PAS. En este estudio se evaluaron 88 sujetos mediante cefalogramas laterales, de los cuales 45 eran respiradores bucales y 43 respiradores nasales. Recientemente, algunos autores han utilizado la reconstrucción 3D para diferentes propósitos, como para determinar la relación precisa entre la permeabilidad de las vías respiratorias y el avance mandibular [14], para comparar el volumen de las vías respiratorias faríngeas en 3D en niños sanos con diferentes patrones esqueléticos anteroposteriores [15], maloclusión de clase III y para evaluar las diferencias en la forma de las vías respiratorias [1] L. Moss­Salentijn, L. Melvin, Moss y la matriz funcional, J. Dent. Res. 76 (1997) 1814–1817. [2] ECR Correˆa, F. Be´ rzin, Síndrome de respiración bucal: reclutamiento de músculos cervicales durante la inspiración nasal antes y después de ejercicios respiratorios y posturales en pelota suiza, Int. J. Pediatr. Otorhinolaryngol. 72 (2008) 1335–1343. [3] JA McNamara, Influencia del patrón respiratorio en el crecimiento craneofacial, Angle Ortodoncia. 51 (1981) 269–300. [4] K. Behlfelt, S. Linder­Aronson, J. McWilliam, P. Neander, J. Laage­Hellman, Dentición en niños con amígdalas agrandadas en comparación con niños de control, Eur. J. Orthod. 11 (1989) 416–429. [5] HW Fields, DW Warren, K. Black, CL Phillips, Relación entre la morfología dentofacial vertical y la respiración en adolescentes, Am. J. Orthod. Dentofacial Orthop. 99 (1991) 147–154. [12] y en el volumen entre sujetos con diversos patrones faciales [30]. Sin embargo, no existen estudios que evalúen el espacio de la vía aérea faríngea en diferentes patrones respiratorios utilizando CBCT. La Tabla 3 mostró diferencias estadísticamente significativas entre el volumen de la vía aérea (p = 0,000), el área de la vía aérea (p = 0,000) y el área axial mínima (p = 0,001) entre los dos grupos. Solo dos de las siete distancias lineales mostraron diferencias estadísticamente significativas (p < 0,05), mientras que todas las variables 3D mostraron diferencias estadísticamente significativas (p < 0,05). El área axial mínima fue mayor en los respiradores nasales que en los respiradores bucales (p = 0,001). Esta resistencia efectiva de la vía aérea puede ser lo suficientemente grande como para afectar la función de la vía aérea nasal. La resistencia al flujo de aire no solo está relacionada con el tamaño de la vía aérea, sino también con su forma [31–33]. Todas las exploraciones CBCT se realizaron con el paciente sentado en posición vertical y el plano horizontal de Frankfort (FH) paralelo al suelo, porque el volumen de las vías respiratorias se ve influenciado por la postura de la cabeza. Muto et al. [9] informaron cambios en las dimensiones de las vías respiratorias relacionados con la inclinación cráneo­ cervical. Los cambios en la inclinación cráneo­cervical producidos por la extensión de la cabeza se correlacionaron con cambios en las variables que describen la PAS. A pesar de que se había instruido a los pacientes de no tragar ni mover la cabeza ni la lengua durante la adquisición CBCT, algunos pacientes no siguieron las instrucciones y, por lo tanto, aparecieron nuevos casos. [6] GA Kaspo, Imágenes maxilofaciales, disponible en: www.3Dmaxillofacialimaging.­ com/ conebeam_bodytext.html (consultado el 29 de enero de 2008). [7] HH Tso, JS Lee, JC Huang, K. Maki, D. Hatcher, AJ Miller, Evaluación de las vías respiratorias humanas mediante tomografía computarizada de haz cónico, Oral Surg. Oral Med. Patología Oral. Radiología Oral. Endodoncia. 108 (2009) 768–776. [8] EBC Altmann, Evaluación de la terapia del habla en cirugía ortognática, en: labio y paladar hendido, Pro´ ­Fono, Sa˜o Paulo, 1992, pp. 409–434. [9] T. Muto, S. Takeda, M. Kanazawa, A. Yamazaki, Y. Fujiwara, I. Mizoguchi, El efecto de la postura de la cabeza en el espacio de la vía aérea faríngea (PAS), Int. J. Oral Maxillofac. Surg. 31 (2002) 579– 583. [10] C. Baratieri, LI Nojima, M. Alves Jr., MMG Souza, MG Nojima, Efectos transversales de la expansión maxilar rápida en pacientes con maloclusión de clase II: un estudio de tomografía computarizada de haz cónico, Dental Press J. Orthod. 15 (2010) 89–97. [11] M. Alves Jr., C. Baratieri, LI Nojima, Evaluación del desplazamiento de miniimplantes mediante tomografía computarizada de haz cónico, Clin. Oral Implant Res. (2011), doi:10.1111/ j.1600­0501.2010.02092.x. [12] T. Iwasaki, H. Hayasaki, Y. Takemoto, R. Kanomi, Y. Yamasaki, Vía aérea orofaríngea en niños con maloclusión de clase III evaluada mediante tomografía computarizada de haz cónico, Am. J. Orthod. Dentofacial Orthop. 136 (2009), 318.e1–318.e9. [13] H. El, JM Palomo, Medición de la vía aérea en 3 dimensiones: un estudio de confiabilidad y precisión, Am. J. Orthod. Dentofacial Orthop. 137 (2010), S50.e1–S50.e9. [14] JA Haskell, J. McCrillis, BS Haskell, JP Scheetz, WC Scarfe, AG Farman, Efectos del dispositivo de avance mandibular (MAD) en las dimensiones de las vías respiratorias evaluadas con tomografía computarizada de haz cónico, Semin. Orthod. 15 (2009) 132–158. [15] YJ Kim, JS Hong, YI Hwang, YH Park, Análisis tridimensional de las vías respiratorias faríngeas en niños preadolescentes con diferentes patrones esqueléticos anteroposteriores, Am. J. Orthod. Dentofacial Orthop. 137 (2010), 306.e1–306.e11. [16] N. Pracharktam, MG Hans, KP Strohll, S. Redline, Evaluación cefalométrica en posición vertical y supina de sujetos con síndrome de apnea obstructiva del sueño y ronquidos, Angle Orthod. 64 (1994) 63–73. Machine Translated by Google M. Alves Jr. et al. / Revista Internacional de Otorrinolaringología Pediátrica 75 (2011) 1195–1199 [17] W. Hochban, U. Brandenburg, Morfología del viscerocráneo en el síndrome de apnea obstructiva del sueño: morfología cefalométrica de las vías respiratorias superiores y gravedad de la apnea obstructiva del sueño en adultos, Eur. J. Orthod. 20 (1998) 133–143. [18] ECM Monteiro, RR Pilon, GP Dall'Oglio, Comparación entre la evaluación radiológica y nasofibroscópica del volumen del tejido adenoideo en niños que respiran por vía oral, Brazilian J. Otorhinolaryngol. 66 (2000) 1–4. [19] S. Linder­Aronson, Función respiratoria en relación con la morfología facial y la dentición, Br. J. Orthod. 6 (1979) 59–71. [20] S. Linder­Aronson, DG Wooside, A. Lundstrom, Dirección de crecimiento mandibular después de la adenoidectomía, Am. J. Orthod. Dentofacial Orthop. 89 (1986) 273–284. [21] A. Michelotti, R. Martina, A. Laino, Maloclusión de clase I con tratamiento de patrón esquelético de mordida abierta severa, Am. J. Orthod. Dentofacial Orthop. 97 (1990) 363–373. [22] GT Kluemper, PS Vig, KWL Vig, Características nasorespiratorias y craneofacial Morfología social, Eur. J. Orthod. 17 (1995) 491–495. [23] AA Brown, WC Scarfe, JP Scheetz, AM Silveira, AG Farman, Precisión lineal de imágenes 3D derivadas de TC de haz cónico, Angle Orthod. 79 (2009) 150–157. [24] CH Kau, J. Littlefield, N. Rainy, JT Nguyen, B. Creed, Evaluación de modelos digitales CBCT y modelos 1199 [26] CM Sheng, LH Lin, HH Tsai, Cambios en el desarrollo de la profundidad de las vías respiratorias faríngeas y la posición del hueso hioides desde la infancia hasta la adultez temprana, Angle Orthod. 79 (2009) 484–490. [27] O. Martin, L. Muelas, J. Vin˜as, Estudio cefalométrico nasofaríngeo de oclusiones ideales, Am. J. Orthod. Dentofacial Orthop. 130 (2006), 436.e1–436.e9. [28] CS Tomes, Sobre el origen del desarrollo del maxilar contraído en forma de V, Rev. Odontología y Cirugía 1 (1872) 2–5. [29] SAS Gouveia, ACR Naha´ s, FA Cotrim­Ferreira, Estudio cefalométrico de los cambios de la cara media e inferior en pacientes con diferentes patrones respiratorios y faciales, Rev. Dental Press. 14 (2009) 92–100. [30] D. Grauer, LSH Cevidanes, MA Styner, JL Ackerman, WR Proffit, Volumen y forma de las vías respiratorias faríngeas a partir de la tomografía computarizada de haz cónico: relación con la morfología facial, Am. J. Orthod. Dentofacial Orthop. 136 (2009) 805–814. [31] C. Bluestone, Indicaciones actuales para amigdalectomía y adenoidectomía, Ann. Otol. Rhinol. Laryngol. 155 (Supl.) (1992) 58–64. [32] M. Montgomery, P. Vig, E. Staab, S. Matteson, Tomografía computarizada: un estudio tridimensional de las vías respiratorias nasales, Am. J. Orthod. Dentofacial Orthop. 76 (1979) 363–375. tradicionales utilizando el índice de Little, Angle Orthod. 80 (2010) 435–439. [25] ML Juliano, MAC Machado, LB Coin de Carvalho, E. Zancanella, GMS Santos, LB Fernandes do Prado, G. Fernandes do Prado, Los hallazgos polisomnográficos se asocian con mediciones cefalométricas en niños que respiran por la boca, J. Clin. Medicina del sueño 5 (2009) 554–561. [33] T. Ogawa, R. Enciso, W. Shintaku, GT Clark, Evaluación de la configuración transversal de las vías respiratorias en la apnea obstructiva del sueño, Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod. 103 (2007) 102–108. [34] GW Quinn, Interferencia de las vías respiratorias y su efecto sobre el crecimiento y desarrollo de la cara, las mandíbulas, la dentición y partes asociadas, NC Dent. J. 60 (1978) 28–31.