lesiones mas frecuentes en la práctica deportiva
Anuncio

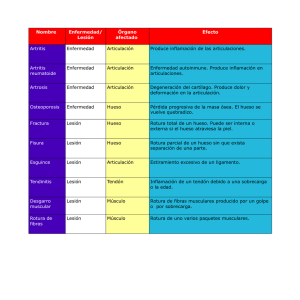
LESIONES MAS FRECUENTES EN LA PRÁCTICA DEPORTIVA. ACTUACIÓN INMEDIATA Carlos Moreno Pascual Ángel Pérez Benito I.-) LESIONES MUSCULARES Los músculos pueden sufrir lesiones en la práctica deportiva, tanto por sobrecarga como por traumatismo agudo ( bien sea extrínseco ó intrínseco). Mecanismo de Producción: • • Sobrecarga: fundamentalmente son contracturas, que suelen instaurarse progresivamente y no requieren tratamiento urgente Traumatismo o extrínseco: causadas por la acción de un agente externo ( contusión, herida incisa, etc.) o intrínseco: solicitación exagerada de las fibras musculares Gravedad de las lesiones: Las lesiones musculares agudas más frecuentes son los desgarros musculares los cuales, dependiendo de su extensión, pueden clasificarse en: 1. Distensión simple: No existe lesión macroscópica de las fibras musculares. 2. Rotura de Fibras Musculares: Se rompen algunas fibras dentro del músculo. Suele existir hematoma, aunque en ocasiones, no sea visible. 3. Desgarro Muscular: Se trata de una rotura de fibras musculares más amplia. El hematoma suele ser visible siempre. 4. Rotura muscular completa: se rompe un músculo o un grupo muscular completo. Manifestaciones Clínicas: - Dolor agudo - Chasquido (inconstante) - Impotencia funcional ( dependiendo de la gravedad ) - Hematoma ( tardío e inconstante ) Tratamiento: Sea cual sea la lesión, durante las primeras 48 h. debe utilizarse el método CRICER: Crioterapia: aplicación local de hielo durante 30 minutos, cada 3 horas. Compresión: Venda elástica no adhesiva. Elevación de la zona afectada. Reposo: abandonar la actividad deportiva. Los sprays de frío tiene una eficacia limitada. El masaje está especialmente contraindicado en los primeros días y puede originar complicaciones importantes. Prevención: Se basa en tres pilares fundamentales: a.- Calentamiento adecuado b.- Estiramientos c.- Elementos de protección: espinilleras, etc…) La hidratación y nutrición correctas, así como el descanso suficiente tras los entrenamientos y competiciones, son también importantes elementos de prevención. II.-) LESIONES TENDINOSAS Las lesiones tendinosas más frecuentes en la práctica deportiva son las tendinitis, lesiones por sobrecarga, que no se manifiestan como una urgencia. La aplicación de hielo, antiinflamatorios y reposo deportivo durante un tiempo suele resolver el problema. La lesiones tendinosas urgentes son las roturas tendinosas, bien espontáneas ( debidas a una tracción excesiva sobre el tendón ) ó traumáticas ( debidas a una agresión externa como un golpe, herida, etc.). La manifestación clínica es un dolor agudo muy intenso, impotencia funcional, signo del “hachazo” ( se palpa una depresión en la zona de la rotura) y hematoma tardío. En deportistas las roturas espontáneas se suelen producir en deportistas mayores de 30 años y habitualmente en tendones dañados. El tratamiento urgente requiere reposo e inmovilización de la zona afectada, impidiendo manipulaciones indebidas. La aplicación de hielo reduce el dolor y la inflamación. El tratamiento definitivo es quirúrgico, aunque la inmovilizació prolongada puede cicatrizar la lesión. Prevención: Al igual que en las lesiones musculares, el calentamiento, los estiramientos y el descanso son las medidas fundamentales. III.-) LESIONES LIGAMENTOSAS Las lesiones ligamentosas mas frecuentes en la práctica deportiva son los esguinces. Un esguince es la distensión de un ligamento que puede originar una rotura parcial ó total del mismo, según la intensidad. Mecanismo de producción Los esguinces se producen por un movimiento forzado de una articulación, al intentar llevar la misma más allá de su amplitud normal. Pueden producirse en cualquier articulación, siendo los más frecuentes los que afectan al tobillo, ( ligamento lateral externo ) rodilla, ( ligamento lateral interno ) el hombro, ( articulación acromioclavicular ) y las diversas articulaciones de los dedos. Clasificación Dependiendo de la intensidad, los esguinces se clasifican en: Grado I: Distensión simple del ligamento, sin lesión anatómica. Grado II: Rotura parcial del ligamento. Grado III: Rotura total del ligamento. Manifestaciones Clínicas Dolor agudo Impotencia de la articulación afectada. Inflamación (puede ser inmediata) Hematoma (tardío) Tratamiento Durante las primeras 48 h. y desde el momento mismo de producirse la lesión debe aplicarse el método CRICER, tal como se ha indicado en las lesiones musculares. Los esguinces grado I curan bien con un vendaje funcional, que se mantendrá durante un tiempo suficiente, según cada caso. Los esguinces grado II precisan un vendaje funcional elástico, mientras exista edema para pasar posteriormente a un vendaje funcional inelástico (tape). Es necesario prolongar el reposo deportivo durante tres semanas. En la medida de lo posible se debe evitar la inmovilización enyesada por los problemas de recuperación que lleva consigo. IV.-) LUXACIONES La luxación es una pérdida de contacto permanente entre dos o mas huesos de una articulación. Cuando la pérdida de contacto no es total, se denomina subluxación Mecanismo de producción Las luxaciones se producen por un movimiento forzado de la articulación. Para que se produzca, es preciso que se rompan los elementos de sujeción ( cápsula articular y ligamentos ) Manifestaciones Clínicas Dolor agudo Deformidad anatómica Impotencia funcional. Tratamiento El tratamiento urgente consiste en la inmovilización de la articulación afectada y no intentar reducir la luxación. Es necesario sospechar una lesión medular cuando la luxación ó traumatismo afecten a la columna vertebral, en cuyo caso se debe manipular al lesionado con gran precaución y no trasladarle nunca en un vehículo particular, sino solamente en ambulancia, inmovilizando la región cervical con un collarín y el tronco. V.- FRACTURAS Es la rotura completa o incompleta del hueso. No sólo es la lesión ósea, sino la de los tejidos que lo rodean al hueso: fascias, vasos, nervios, músculos y piel. Manifestaciones Clínicas Chasquido. Impotencia funcional Dolor Equímosis (tardío) Deformidad anatómica Movilidad anormal. Tratamiento El tratamiento de urgencia es igual que en las luxaciones. Posteriormente procederemos a: a.-) Reducción de la fractura. b.-) Inmovilización: Absoluta, Adecuada, Prolongada e Ininterrumpida. c.-) Tratamiento funcional de las articulaciones libres. VI.-) OTRAS LESIONES ARTICULARES 1.- LESIONES MENISCALES Los meniscos se situan en algunas articulaciones con el fin de aumentar la congruencia de las mismas. Los principales son los que se encuentran en la articulación de la rodilla y pueden sufrir lesiones agudas por compresión (rotura) ó tracción ( desgarro ). Se manifiestan por dolor agudo y, en ocasiones, bloqueo articular ( imposibilidad de extender la articulación). También puede existir derrame articular ( hemartros). Su tratamiento urgente se basa en la inmovilización y aplicación de hielo. En muchas ocasiones será necesario el tratamiento quirúrgico mediante artroscopia para reparar las lesiones. 2.- ARTRITIS TRAUMÁTICAS Son inflamaciones de una articulación como consecuencia de un traumatismo, cuando no se afectan otras estructuras articulares. Su tratamiento inmediato consiste en aplicar el método CRICER durante las primeras 48 horas y posteriormente un vendaje funcional. Suele ser necesaria la exploración radiológica para descartar lesiones óseas. TRATAMIENTO BÁSICO DE LAS LESIONES DEPORTIVAS El entrenador o monitor deportivo puede actuar en dos momentos: 1.- En el momento de producirse la lesión en la pista. 2.- En el momento de reincorporarse a la actividad deportiva tras el alta clínica. La actitud será distinta en cada caso. 1.- En el momento de producirse la lesión en la pista: A.- RECONOCER LA GRAVEDAD DE LA LESIÓN: Urgencia Vital: NO RESPIRA NO TIENE PULSO SANGRA ABUNDANTEMENTE SOSPECHA LESIÓN VERTEBRAL Traumatismo Importante sin urgencia vital DOLOR DEFORMIDAD IMPOTENCIA FUNCIONAL Traumatismo poco importante DOLOR ¡ Cuidado: una lesión importante puede doler poco ! B.- MEDIDAS DE TRATAMIENTO URGENTE * URGENCIA VITAL: - Contener la hemorragia - Maniobras de RCPB - NO mover al lesionado si se sospecha lesión vertebral, ni trasladarlo en coche particular. Solicitar ambulancia. * TRAUMATISMO IMPORTANTE SIN URGENCIA VITAL - Parar la actividad - Inmovilizar - Hielo, compresión, elevación - ¡ NO INTENTAR REDUCIR LA DESVIACION! * TRAUMATISMO POCO IMPORTANTE - Parar la actividad - Hielo, compresión y elevación. 2.- En el momento de reincorporarse a la actividad tras el alta clínica I. Lesiones musculares: Calentamiento adecuado ( pomadas,cremas); insistir en los estiramientos; entrenamiento progresivo e individualizado; limitar los movimientos de extensión del músculo lesionado; hielo tras los entrenamientos. II. Lesiones articulares: Calentamiento adecuado; estiramientos; ejercicios de propiocepción con elementos propios del deporte ( balón, raquetas, etc.); entrenamiento progresivo, potenciación muscular, hielo tras las sesiones VII. URGENCIAS AMBIENTALES Incluye un amplio rango de diferentes lesiones y condiciones divididas en dos principales categorías: calor y frío, cada una de éstas a su vez dividida en localizadas (cutáneas) o sistémicas (hiper e hipotermia ) I.-) LESIONES CUTÁNEAS POR CALOR: Una quemadura es el daño o destrucción de la piel o tejidos más profundos como el músculo o el hueso. SEVERIDAD: Se determina de acuerdo a: Profundidad, Extensión, Región corporal afectada y la presencia o no de Lesión Inhalatoria. CLASIFICACIÓN: Quemaduras de primer grado: afectan a la capa más superficial de la piel, cuya curación es espontánea de 3 a 5 días y no deja secuelas. Generalmente es producida por una exposición prolongada al sol. Los síntomas son enrojecimiento de la piel, piel seca, dolor y ardor intenso. Quemaduras de segundo grado: afecta la segunda capa de la piel provocando ampollas. Quemaduras de tercer grado: afecta a toda la piel, músculos, tendones, nervios y hueso. La piel pierde elasticidad y no se regenera. Este tipo de lesión se produce por contacto prolongado con elementos calientes, caústicos o por electricidad. TRATAMIENTO: en general es: Tranquilizar al paciente Retirar la ropa que no esté pegada Irrigar con agua limpia abundante para enfriar la quemadura. Cubrir la herida con un apósito estéril húmedo No reventar las ampollas. No aplicar pomadas o ungüento. Administrar abundantes líquidos por via oral siempre que el paciente este consciente Traslado inmediato a un centro sanitário Cuando hay inhalación de vapores generalmente se producen quemaduras de las vías respiratorias por lo cual es indispensable valorar si la persona pede respirar por sí misma y si tiene pulso; si éste estuviera ausente, iniciar maniobras de RCP Cuando el paciente esté en contacto con las llamas, corriendo, deténgalo, tiéndalo en el suelo, apagando el fuego de la víctima con alguna manta, agua o arena, evitando el extintor debido a que es muy corrosivo y tóxico. En las quemaduras por químicos se debe lavar con abundante agua corriente la zona lesionada (ojos, piel y mucosas) por un tiempo no inferior a 30 minutos Las quemaduras eléctricas casi siempre son de tercer grado, con un sitio de entrada y uno o varios de salida, donde se puede apreciar áreas carbonizadas. Antes de atender a una persona con este tipo de quemaduras, SE DEBE: Interrumpir el contacto con la corriente y/o cortar el fluido eléctrico. Valorar las respiración y el pulso y si no están presentes, inciar las maniobras de RCPB. II.- LESIONES SISTÉMICAS POR CALOR: Hay varios procesos: a.-) Calambre por calor: Ocurre cuando se ejercita o se efectúan labores pesadas en un clima caliente sin una rehidratación apropiada. Existe dolor, rigidez muscular a la palpación y limitación funcional. El tratamiento es Retirar al paciente del ambiente caliente. Estirar suavemente el músculo. Dar masaje para fomentar la circulación Administrar líquidos con electrolitos. b.-) Agotamiento por calor: Es consecuencia de la pérdida excesiva de líquidos y electrolitos con ausencia de reemplazo adecuado por exposición a altas temperatura ambientales. Los signos característicos de este padecimiento son naúseas, ligero mareo, ansiedad, dolor de cabeza, piel roja, fría y sudorosa. El tratamiento a seguir es: Retirar al paciente a un lugar fresco. Administrar líquidos con electrolitos. Retirar el exceso de ropa Valorar si requiere traslado a un centro sanitario. c.-) Golpe de calor: Surge como consecuencia de la exposición a altas temperaturas de forma prolongada ó por actividades deportivas en las mismas condiciones. El paciente presenta disminución de consciencia ( o incluso pérdida), sensación de mareo, piel roja y caliente, sudoración, ansiedad, cefalea, convulsiones, temperatura alta ( > 40 º C) sudor pegajoso, respiración rápida. El tratamiento a seguir es enfriar al paciente mediante compresas de agua tibia ó fría, administrar líquidos por vía oral y el traslado a un centro sanitario. VIII.) URGENCIAS CARDIOVASCULARES. Nos referimos a tres situaciones clínicas: a.-) ANGINA DE PECHO: Es un tipo de dolor de pecho que se presenta por el suministro insuficiente de sangre y oxígeno al corazón, localizado generalmente en medio del pecho, aunque irradiado frecuentemente a región cervical, brazo izdo, hombros ó abdomen. El dolor puede ser similar al que se presenta en el infarto, teniendo como característica fundamental que cede con el reposo y/o con la administración de medicamentos vasodilatadores de las arterias coronarias. b.-) INFARTO DE MIOCARDIO: Es un tipo de dolor similar al de la angina de pecho, con la característica que no cede con el reposo ni la administración de fármacos vasodilatadores. Ambos procesos se caracterizan por la presencia de angustia, inquietud, sudoración, palidez, náuseas, vómitos, opresión torácica, frecuencia respiratoria elevada. En ambos casos el tratamiento es tranquilizar al paciente, debido a que por lo general cualquier dolor de pecho es relacionado con un infarto. Aplicar medicación en caso que no se haya tomado no es recomendado si se desconoce su manejo. Traslado a un centro hospitalario. c.-) CRISIS HIPERTENSIVA: Se considera hipertensión arterial cuando el valor es superior a 140 / 90, causando problemas hemodinámicas como la mala circulación de pequeños vasos ó ruptura de los mismos. Esto es debido a esfuerzos físicos excesivos, problemas coronarios o falta de elasticidad en venas o arterias. Los factores de riesgo son: - Edad mediana ó avanzada (> 35-40 años) - Sobrepeso u obesidad - Toma de anticonceptivos - Diabetes Mellitas - Herencia familiar de enfermedad cardiovascular - Sexo masculino - Stress - Tabaquismo La hipertensión cursa durante su etapa inicial de forma asintomática, silenciosa, afectando a órganos vitales como el corazón, riñones, ojos, para de forma súbita dar clínica de crisis hipertensiva ( pudiendo o no coincidir con la realización de ejercicio físico): ⇒ Dolor de cabeza prolongado y repetitivo ⇒ Somnolencia, confusión y mareos. ⇒ Entumecimiento y hormigueo de manos y pies. ⇒ Sangrado nasal sin causa aparente. ⇒ Fatiga y cansancio ⇒ Ojos inyectados ( derrames oculares ) ⇒ Piel rojiza ⇒ Insomnio El tratamiento de la crisis hipertensiva es: o o o o Calmar al paciente Colocarlo semisentado, recostado con el tórax a 45 º Aflojar la ropa Traslado al hospital