impétigo contagioso
Anuncio

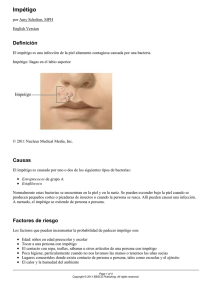
Hospital Sant Joan de Déu Barcelona Passeig de Sant Joan de Déu, 2 08950 Esplugues de Llobregat Barcelona, España Tel. +34 93 253 21 00 - info@hsjdbcn.org www.hsjdbcn.org Impétigo (Impetigo) El impétigo, una de las infecciones cutáneas más frecuentes en la población infantil, suele cursar con ampollas o úlceras en cara, cuello, manos y área cubierta por el pañal. Esta infección cutánea contagiosa y superficial la suele causar una de estas dos especies de bacteria: Staphylococcus aureus y Staphylococcus pyogenes (también denominado estreptococo del grupo A, que también es el causante de la amigdalitis estreptocócica). El Staphylococcus aureusresistente a la meticilina (SARM) también se está convirtiendo en una causa importante del impétigo El impétigo suele afectar a niños en edad escolar y preescolar. Los niños son más proclives a desarrollar impétigo cuando ya tienen la piel irritada por otros problemas cutáneos, como el eczema, la urticaria, las picaduras de insecto y los cortes o rasguños ocasionados por traumatismos sin importancia. Unos buenos hábitos higiénicos pueden ayudar a prevenir el impétigo, que se suele desarrollar cuando una úlcera o erupción se rasca repetidamente (por ejemplo, una urticaria se puede infectar y acabar evolucionando a impétigo). Los médicos suelen diagnosticar el impétigo basándose en el aspecto de la erupción, aunque en algunas ocasiones necesitan extraer una muestra del fluido procedente de las ampollas. El impétigo suele tratarse con pomada antibiótica o bien con antibióticos tomados por vía oral. Signos y síntomas El impétigo puede afectar a la piel de cualquier parte del cuerpo, aunque suele aparecer en nariz y boca, manos, antebrazos y, en los niños más pequeños, en el área cubierta por el pañal. Existen dos tipos de impétigo: el impétigo bulloso (ampollas grandes) y el impétigo no bulloso(asociado a formación de costras). El tipo más frecuente es el no bulloso. Éste suele desarrollarse a consecuencia de una infección por Staphylococcus aureus, aunque también lo puede ocasionar una infección por estreptococos del grupo A. El impétigo no bulloso se manifiesta inicialmente por la presencia de diminutas ampollas que acaban reventando y dejando pequeñas áreas de piel roja y húmeda que pueden supurar. Gradualmente, el área afectada por el impétigo se cubre de una costra de color canela o marrón amarillento, cuyo aspecto hace pensar en una piel cubierta de miel o azúcar moreno. El impétigo bullosos casi siempre se desarrolla a consecuencia de una infección porStaphylococcus aureus, que segrega unas toxinas que desencadenan la formación de ampollas de mayor tamaño llenas de un líquido que primero es transparente y luego se enturbia. Éstas ampollas son más proclives a permanecer intactas sobre la piel sin llegar a reventar. Contagio El impétigo puede cursar con picazón y los niños se pueden extender la infección a otras partes del cuerpo, al rascarse y tocarse otras partes del cuerpo. El impétigo es contagioso y se puede transmitir a cualquier persona que entre en contacto con la piel infectada o con objetos que hayan estado en contacto con esta última, como la ropa de vestir, las toallas y la ropa de cama. Tratamiento Cuando afecta solamente a áreas de piel reducidas (y especialmente en la forma no bullosa), el impétigo se suele tratar con pomada antibiótica. Pero, si la infección se ha extendido a otras áreas del cuerpo o la pomada no parece surtir efecto, es posible que el pediatra recete antibióticos al niño, sea en forma de comprimidos o de jarabe, que suelen tomarse durante 7 a diez días. Una vez iniciado el tratamiento antibiótico, el impétigo debería empezar a remitir al cabo de pocos días. Es importante asegurarse de que el niño toma la medicación siguiendo al pie de la letra las indicaciones del pediatra. En caso contrario, podría desarrollar una infección cutánea más grave. Mientras se está curando la infección, lave diariamente y con delicadeza las áreas de piel infectadas utilizando una gasa limpia y jabón antiséptico. Sumerja en agua tibia jabonosa las áreas de piel cubiertas de costras a fin de eliminar capas de costra (aunque no es necesario eliminarlas por completo). Para impedir que el impétigo se extienda a otras partes del cuerpo, es probable que el pediatra o el personal de enfermería le recomienden cubrir las áreas afectadas con gasa y cinta o un vendaje plástico holgado. Mantenga las uñas de su hijo bien limpias y cortas. Prevención Unos buenos hábitos higiénicos, como lavarse las manos con regularidad, pueden ayudar a prevenir el impétigo. Haga que su hijo utilice agua y jabón para lavarse la piel y asegúrese de que se baña o ducha con regularidad. Preste especial atención a las áreas de piel lesionadas, como las afectadas por cortes, rasguños, picaduras de bichos, eczema y erupciones como la urticaria. Mantenga éstas áreas limpias y cubiertas. Asegúrese de que cualquier miembro de su familia que padezca impétigo lleve las uñas cortas y las úlceras del impétigo cubiertas con gasa y cinta. Prevenga el contagio del impétigo entre miembros de su familia utilizando jabón antibacteriano y asegurándose de que cada miembro de la familia utiliza una toalla diferente. En caso necesario, sustituya las toallas de tela por toallitas desechables de papel hasta que remita el impétigo. Separe la ropa de cama, las toallas y la ropa de vestir de la persona infectada de las del resto de la familia y lávelas con agua caliente. Asimismo, mantenga limpias las superficies de la cocina y del resto del entorno doméstico. Cuándo llamar al pediatra Llame al pediatra si su hijo presenta signos o síntomas de impétigo, sobre todo si ha estado en contacto con otro miembro de la familia o compañero de clase que padezca esta infección. Si su hijo ya ha iniciado el tratamiento, esté pendiente de sus úlceras y llame al pediatra si la infección no se empieza a curar al cabo de tres días de tratamiento o si el niño tiene fiebre. Si el área que hay alrededor de la erupción se enrojece, calienta o vuelve sensible al tacto o presión, informe al pediatra lo antes posible. Revisado por: Yamini Durani, MD Fecha de la revisión: mayo de 2011