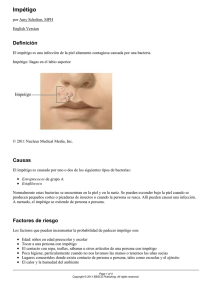
Infecciones bacterianas-Piodermitis INFECCIONES BACTERIANAS DE LA PIEL (PIODERMITIS) Tanto en piel sana como en afecciones previas (rasguños, dermatitis, escabiasis, etc) Bacterias residentes en: nariz, conducto auditivo, axilas, genitales y zona perianal, ombligo, etc. Estreptococos y Estafilococos. Piodermas o piodermitis o infecciones bacterianas de la piel: Impétigo Abscesos Forúnculos Carbúnculo Erisipelas Foliculitis Celulitis, etc. Pioderma: infección purulenta de la piel Estafilococos y Estreptococos. Table 27.2 Involvement of streptococci (mostly group A) in cutaneous disease. Direct infections of skin or subcutaneous tissue • Impetigo • Ecthyma • Erysipelas • Cellulitis • Vulvovaginitis • Perianal infection • Streptococcal ulcers • Blistering distal dactylitis • Necrotizing fasciitis Others Secondary infection Eczema, infestations, ulcers, etc. Skin lesions attributed to allergic hypersensitivity to streptococcal antigens Erythema nodosum (Chapter 49) Vasculitis (Chapter 49) Skin disease provoked or influenced by streptococcal infection (mechanism uncertain) Psoriasis, especially guttate forms (Chapter 35) Impétigo IMPÉTIGO (contagioso, vulgar): común en niños. Estafilococos y estreptococos (Strepto beta hemolítico del grupo A) Vesícula ó ampolla ó pústula en piel sana. Rompe fácil y da lugar a costra amarillenta o color miel (mielicérica). Halo eritematoso. Ampolloso (Estafilocooco aurerus) No ampolloso (Estreptococo) paises subdesarrollados. Popularmente conocido como el “quemaito” (aspecto) cont. Impétigo. NIÑOS frecuente en CARA, perinasal-peribucal. Adultos axilas, inguinales y submamarias. Complicación: Glomerulonefritis post estreptocócica y otros Diagnóstico fácil clínicamente. Tratamiento Impétigo Impétigo: Tratamiento: lavado correcto con agua y jabón (educación sanitaria). Solo terapia sistémica?, solo tópica?, ambas? Estafilococo aureus ECTIMA ECTIMA: similar etiología que impétigo. Malos hábitos de higiene principalmente en niños mayores y adolescentes. Puede afectar dermis superficial, costra más gruesa y adherente. Lesiones residuales. Piernas, muslos y glúteos. Siempre pensar en otras causas de úlceras en piernas. Tx: igual al impétigo pero generalmente siempre se recomienda terapia antibiótica v.o. FOLICULITIS BACTERIANA FOLICULITIS BACTERIANA Estafilococo aureus; alrededor del folículo piloso. Observamos pápulo-pústulas eritematosasinflamatorias. Localización: cuero cabelludo, cara-barba, miembros inferiores (sobretodo glúteos y muslos), axilas, etc. TRATAMIENTO FOLICULITIS • Educación sanitaria. • Higiene correcta con agua y jabón • Antibióticos tópicos y sistémicos (¿?). ABCESOS, FORÚNCULOS, CARBÚNCULOS FORÚNCULO, FURÚNCULO//// ABSCESOS//// CARBÚNCULOS: Usualmente surgen de una foliculitis. ABSCESO colección de pus y tejido que aparece en una zona de inflamación aguda o crónica, presentando eritema-edema-calor-dolor. FORÚNCULO se diferencia por ser más profundo, caliente, eritematoso, a veces aspecto nodular El margen de diferencia clínica es muy estrecho. CARBÚNCULO es aún más profundo y comprende abscesos que se interconectan iniciando en varios folículos contiguos. Absceso/Forúnculo Carbúnculo Absceso inmaduro, no fluctuante Abscesos/Forúnculos. Epidemiología: niños, adolescentes y adultos jóvenes. Cualquier edad. Agente causal: Estafilococo aureus. Cuadro clínico: pápula rojiza, dolorosa, que en unos 3 días aumenta de tamaño. Indurada al inicio (INMADURO o NO FLUCTUANTE). Al evolucionar se ablanda (MADURO O FLUCTUANTE), aparece pústula central y drenará o se drena por el médico. Absceso/Forúnculo fluctuante a la palpación Al momento de ser fluctuantes (maduros). Se utiliza una hoja de bisturí # 11, se incide en el punto central de la fluctuación, se drena contenido y se coloca un drenaje de gasa por 24 horas. Se debe hacer cultivo bacteriológico de la secreción y utilizar antibioterapia adecuada. Tratamiento ABSCESOS/FORÚNCULOS: -Higiene con agua y jabón. -Compresas frías (acetato o sulfato de aluminio y acetato de cobre disueltos en agua). -Antibióticos tópicos (mupirocina, eritromicina, gentamicina, retapamulina). -Antibioterapia sistémica, mínimo 7 días. HIDROSADENITIS, HIDRADENITIS AXILAR (GOLONDRINOS). Infección aguda o crónica de las glándulas apócrinas. Etiología: multifactorial. Hoy día se involucran: genética, inmunología, obesidad, alimentación, género, bacterias. Nódulos aislados o confluentes, al inicio rojizos, calientes, y muy dolorosos. En el caso de axilas, generalmente son unilaterales y más raro bilaterales. Casos recidivantes se produzcan fistulaciones, cicatrices H. crónica. Tratamiento Hidradenitis: inicialmente similar a la forunculosis (higiene, antibioterapia tópica y sistémica). -Control de peso y alimentación. -Tratamientos biológicos (Adalimumab, medicamento que bloquea el factor de necrosis tumoral alfa (anti TNF). Casos crónicos a veces es necesario la intervención quirúrgica.