capitulo 05.qxd
Anuncio
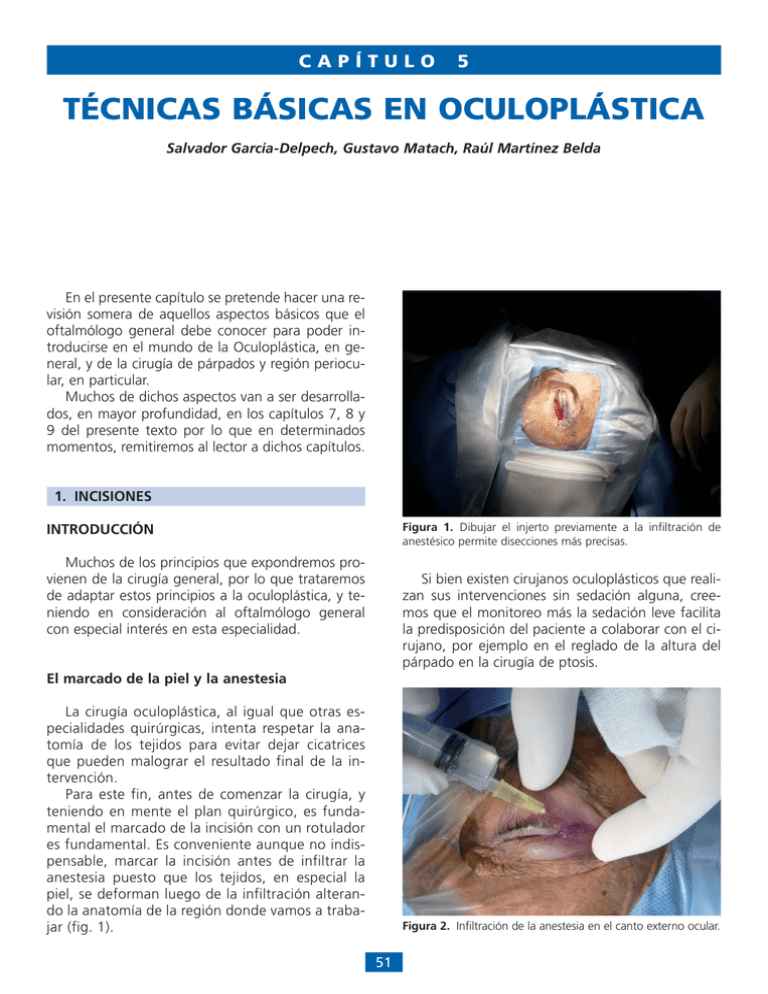
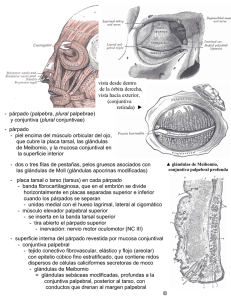
CAPÍTULO 5 TÉCNICAS BÁSICAS EN OCULOPLÁSTICA Salvador García-Delpech, Gustavo Matach, Raúl Martínez Belda En el presente capítulo se pretende hacer una revisión somera de aquellos aspectos básicos que el oftalmólogo general debe conocer para poder introducirse en el mundo de la Oculoplástica, en general, y de la cirugía de párpados y región periocular, en particular. Muchos de dichos aspectos van a ser desarrollados, en mayor profundidad, en los capítulos 7, 8 y 9 del presente texto por lo que en determinados momentos, remitiremos al lector a dichos capítulos. 1. INCISIONES Figura 1. Dibujar el injerto previamente a la infiltración de anestésico permite disecciones más precisas. INTRODUCCIÓN Muchos de los principios que expondremos provienen de la cirugía general, por lo que trataremos de adaptar estos principios a la oculoplástica, y teniendo en consideración al oftalmólogo general con especial interés en esta especialidad. Si bien existen cirujanos oculoplásticos que realizan sus intervenciones sin sedación alguna, creemos que el monitoreo más la sedación leve facilita la predisposición del paciente a colaborar con el cirujano, por ejemplo en el reglado de la altura del párpado en la cirugía de ptosis. El marcado de la piel y la anestesia La cirugía oculoplástica, al igual que otras especialidades quirúrgicas, intenta respetar la anatomía de los tejidos para evitar dejar cicatrices que pueden malograr el resultado final de la intervención. Para este fin, antes de comenzar la cirugía, y teniendo en mente el plan quirúrgico, es fundamental el marcado de la incisión con un rotulador es fundamental. Es conveniente aunque no indispensable, marcar la incisión antes de infiltrar la anestesia puesto que los tejidos, en especial la piel, se deforman luego de la infiltración alterando la anatomía de la región donde vamos a trabajar (fig. 1). Figura 2. Infiltración de la anestesia en el canto externo ocular. 51 CIRUGÍA PALPEBRAL Y PERIOCULAR do al riesgo de llamarada al mezclarse los gases que emana del corte con el oxígeno del paciente. Láser CO2: Al igual que la aguja de colorado® produce menos hematoma y su uso en manos experimentadas acorta el tiempo de la cirugía. Es menos eficaz para coagular los vasos de mayor calibre, por lo que en ciertas circunstancias puede ser útil, contar con una bipolar para tal fin. Los pacientes suelen tener menos disconfort con el láser que con la aguja de colorado®, aunque el coste del mismo es más elevado y necesita de instrumentación especial para impedir que la reflexión de los rayos pueda dañar los tejidos circundantes o a los operadores. En caso de aplicar la anestesia local sin utilizar ningún sedante, debemos realizar un infiltrado muy lento, justo por debajo de la piel en dos o tres puntos, sin inyectar más de 0,1 ml por punto. Instrumentos para la incisión (Ver también capítulo 8) Se pueden utilizar bisturí manual, monopolar (con punta de colorado®) o bisturí Láser CO2. Dentro de los bisturís manuales los más usados son (fig. 3): N.° 11: Tiene una punta afilada que es buena para los ángulos cerrados y las curvas. No es útil para las incisiones largas dado que es difícil de controlar la profundidad del corte. N.° 15: Es el más utilizado dentro de la cirugía del párpado y piel de la cara. N.° 10: Tiene la forma del n.° 15 pero es más grande, para incisiones más gruesas. No es útil para las incisiones en la cara. N.° 66 Beaver: Bisturí de ángulo recto, que se utiliza para cortes en espacios estrechos. Se les puede utilizar para las incisiones de la mucosa nasal en los procedimientos de DCR, aunque también se puede realizar la apertura del saco lagrimal con un cuchillete de facoemulsificación, cuando se trabaja con vía endoscópica. Corte de la piel (fig. 4) Todas las incisiones en la piel producen una cicatriz que es inevitable y el objetivo del cirujano es el de minimizar o de enmascarar la cicatriz. Las incisiones de la piel se deberían realizar lo más vertical posible para evitar el solapamiento de los bordes. Aquí veremos algunos detalles que ayudan al cirujano a controlar su incisión. Debemos tomar el mango del bisturí como lo haríamos con un bolígrafo, entre el pulgar, el índice y el dedo medio. De la manera en que se muevan nuestros dedos dependerá la calidad del corte. Es recomendable, en caso de no estar familiarizado con el manejo del bisturí, comenzar utilizando sólo los movimientos de la mano para desplazar el bisturí, con los codos apoyados. A medida que se adquiere experiencia se puede realizar el corte en un solo movimiento, utilizando la mano y el codo en forma continua. En general la piel suele ser muy móvil, y mucho más la de los párpados, por lo que antes de comenzar nuestra incisión, debemos estabilizarla fijándola ya sea por el cirujano o el ayudante. Podemos comenzar el corte con la punta del bisturí, y a medida que avanzamos cortamos con la parte curva de mismo. Al tensar la piel, el corte es más fácil y más profundo que lo habitual; por ello debemos tener en mente que si no deseamos dañar vasos y músculos, debemos disminuir la tensión y así controlaremos mejor el corte. Si vamos a trabajar en una zona que tiene diferente altura, es mejor comenzar por la región más baja y luego dirigirse hacia la más alta, así evitamos que el sangrado producido ocupe el campo quirúrgico. Figura 3. Hojas de bisturí más utilizadas en cirugía oculoplastica (n.º 11 y n.º 15). Monopolar con punta de colorado: Punta de Tugsteno es un excelente instrumento para cortar y cauterizar la piel fina de los párpados. Se debe tratar de realizar un corte superficial tratando de seguir un movimiento de pincel. Debemos recordar que si utilizamos oxígeno, debemos evacuar el humo debi52 5. TÉCNICAS BÁSICAS EN OCULOPLÁSTICA la misma aunque es probable que quede una cicatriz debido a la pérdida permanente de la raíz de los folículos pilosos. Otros ejemplos de cicatriz camuflada son las incisiones pretriquiales del cuero cabelludo, la incisión en la piel preauricular y las incisiones a lo largo del ala de la nariz. SUTURAS (Ver también capítulo 9) TIPOS DE SUTURAS Antes de abordar las técnicas de suturas, describiremos las suturas más utilizadas en cirugía oculoplástica. Las dividiremos en absorbibles y no absorbibles. Absorbibles: En general se reabsorben entre 5 y 30 días. Las más utilizadas, Vicryl® y Dexon® derivan del ácido poliglicólico, dan poca reacción inflamatoria y retienen su fuerza de tracción durante 1530 días. Otras menos utilizadas son el Catgut® que deriva del intestino de oveja. Existe en forma natural, el plain gut de poco uso en oculoplástica y el gut crómico en donde el plain gut es embebido en una solución crómica salina que le confiere mayor dureza y menor reacción. En general, se utilizan para suturar mucosas o en niños donde es difícil su extracción. No absorbibles: Las más utilizadas son seda, nylon, prolene® y ethibond®. Las tres primeras se utilizan por igual dependiendo de la preferencia del cirujano. La seda es la mejor para anudar y es la más plegable. El nylon y el Prolene® dan muy poca reacción tisular. Se utilizan en 4.0 o 5.0 para suturas profundas permanentes. Para piel se utilizan en 6.0; el Prolene® se desliza mucho mejor que las otras dos y se usa para heridas subcuticulicares. El ethibond® es una sutura trenzada que se puede utilizar para fijar al periostio la tira tarsal o para la suspensión frontal. Figura 4. Corte con bisturí. Lugar de las incisiones Siempre que sea posible la ubicación de nuestra incisión debe situarse en pliegues o arrugas preexistentes; ya que evitaremos crear una nueva cicatriz. Recordemos que las arrugas o surcos de la piel se encuentran perpendiculares a las fibras musculares subyacentes. Si trabajamos en una zona donde no reconocemos un pliegue o surco, debemos realizar nuestra incisión paralela a las líneas de mínima tensión o líneas de Lange (fig. 1). Las líneas de Lange han sido trazadas en el sentido de las fibras elásticas de los tegumentos que corresponden a las líneas de tensión natural de la piel. En la periferia se orientan de forma concéntrica con respecto a la región central. En los párpados forman círculos excéntricos y en la región nasogeniana son paralelas al surco nasogeniano. Una incisión situada en una línea de Lange no es traccionada por la retracción de las fibras elásticas seccionadas, dado que es paralela a la misma. Otra manera de evitar la retracción es pedir al paciente que contraiga los músculos faciales de la zona y encontraremos arrugas y pliegues que nos guiarán dónde ubicar las incisiones. Las incisiones en el párpado superior, las podemos realizar en el surco que forma la piel, entre 8 y 10 mm de distancia del margen palpebral. En el párpado inferior, como no presenta surco por lo general podemos realizar la incisión adyacente a las pestañas (incisión subciliar). En la ceja podemos ubicar la incisión por arriba o por debajo de la misma, sobretodo en pacientes mayores; también se la puede ubicar en el medio de Figura 5. Sutura de seda 6/0, habitual en la cirugía palpebral. 53 CIRUGÍA PALPEBRAL Y PERIOCULAR TIPOS DE AGUJAS (Ver también capítulo 9) Existen varios tipos de suturas disponibles, se pueden dividir según su forma: 3/8 de circulo, 1/2 de circulo o 5/8 de circulo. Según el tamaño o punta: Cónica, corte convencional, corte inverso o espátula. La forma más común y que se usa para todo tipo de suturas es la de 3/8. La sutura de 1/2 circulo es usada para suturar en espacios pequeños, en cirugía oculoplástica es usada frecuentemente para suturar la tira tarsal lateral al periostio, en especial el filo que tiene la curva es ideal para alcanzar el periostio del anillo orbitario, sobre todo el Vicryl de 4,0 que dura lo suficiente para permitir una cicatrización adecuada antes de su absorción. La menos utilizada en oculoplástica, es la de 5/8. Figura 6. Paso de la aguja a través de ambos labios de la herida quirúrgica. En líneas generales todas las heridas se contraen de manera vertical, por lo que lo ideal es que los bordes estén ligeramente evertidos hacia arriba para evitar la retracción inestética. En general las suturas profundas se utilizan para el periostio, músculo, grasa subcutánea o para la dermis de la piel gruesa. Las suturas superficiales se usan por lo general para la piel, ya sea simples o continuas. Según se trate de heridas traumáticas o laceraciones se prefiere utilizar suturas simples porque permite un mejor alineado de los bordes. El ejemplo más frecuente son las heridas o desgarros palpebrales donde el trayecto de la misma suele ser anfractuoso. Las suturas simples: se usan en general para toda herida de piel o también para suturar injertos o colgajos, donde se necesita una cierta tracción para asegurar el buen cierre de la misma. Suturas continuas: es una técnica que se utiliza en oculoplastia para suturar la piel del párpado post-blefaroplastia, ciertos injertos como el de mucosa bucal; o el cierre de la conjuntiva después de una evisceración o una enucleación. Su mayor dinamismo en la elaboración, permite mejorar el tiempo quirúrgico. En casos donde existe tracción de los bordes se puede usar la variante interlock para bloquear la sutura continua. Sutura en colchonero «mattress»: Se utiliza de preferencia en zonas donde hay tracción de los bordes, por ejemplo en zonas de piel gruesa o para el cierre de la esclera luego de haber introducido el implante en la evisceración. Este tipo de sutura favorece la eversión de los bordes de la herida. 3. CIERRE DE HERIDAS (ver también cap. 9) Al igual que en las incisiones, el buen aspecto de la cicatriz final dependerá del cierre meticuloso de la herida. El primer paso es el de examinar el aspecto de la herida para determinar si debemos suturar sólo la piel o si tenemos que cerrar los tejidos profundos. Para que una herida cicatrice correctamente, es necesario que no exista tracción en la región donde existen los bordes, siempre que sea posible se debe suturar por planos; el espacio muerto se debe tratar de eliminar y el cierre debe realizarse de manera tal que los bordes de la piel estén en aposición y no solapados. Siempre que una herida sea más profunda que el espacio celular subcutáneo, primero se debe cerrar los tejidos profundos con Dexon o Vicryl 4.0. Luego se cierra el tejido celular con puntos enterrados y, por último, la piel de manera que la sutura sirva para aproximar los bordes sin provocar tensión. La manera correcta en que debe colocarse una sutura por la piel, es entrando en forma perpendicular a la misma, tomando algo de tejido subyacente y saliendo con la aguja a la misma distancia del borde que por donde se entró (fig. 6). 54 5. TÉCNICAS BÁSICAS EN OCULOPLÁSTICA 1. Sutura del tarso: Se coloca una sutura en el reborde tarsal cerca del margen palpebral con Vicryl 6.0 evitando tomar la conjuntiva y anudando en la superficie anterior del tarso. Se pueden colocar 1 o 2 suturas para cerrar el tarso. 2. El margen palpebral: Se coloca una sutura que pase por la línea gris o las glándulas de meibomio, de preferencia no absorbible seda 6.0. La aguja debe entrar en ángulo recto al margen palpebral y salir de la misma manera en el borde contralateral. Este punto puede ser simple, pero en caso de necesitar mayor fuerza de tracción para aposicionar los bordes, se puede optar por el punto en colchonero. Los cabos de las suturas se dejarán largos para permitir que sean traccionados hacia fuera sin contactar con la córnea. 3. Orbicular y piel: El músculo orbicular se sutura con Vicryl 6.0 y la piel con sutura no absorbible (prolene) 6.0. Al cerrar la piel, el punto superior debe tomar el cabo largo de la sutura que pasa por el margen. Sutura intradérmica: Es de uso frecuente en la cirugía plástica, se utiliza cuando se desea evitar las marcas de la sutura en la piel. Lo ideal es utilizar en heridas de piel lineales y sin mucha tracción. Suturas en V (para las esquinas): Se utiliza en las heridas donde existe una herida en V que termina en una esquina. Esta sutura permite una tracción del vértice de la herida evitando el desgarro de esa zona. CIERRE DE HERIDAS EN EL BORDE LIBRE PALPEBRAL El cierre de las heridas en el borde libre palpebral está sujeto a varios factores: el tamaño del defecto, la ubicación (medial, central o lateral) y la elasticidad de los tejidos. Cierre directo Se utiliza en defectos que se encuentran en la porción central del párpado, que afectan <25-30% del tamaño del mismo y que presentan suficiente elasticidad para permitir el cierre palpebral. Se puede realizar, tanto en párpado superior como en párpado inferior (fig. 7). Cantolisis En algunos casos puede ser necesario realizar una cantolisis para disminuir la tensión de los bordes, facilitando el cierre de la herida. Se debe realizar una incisión lateral en el canto externo y que se extiende 0,5 cm hacia la piel de la periórbita. Se diseca hacia el periostio del reborde orbitario y se libera la rama inferior del tendón cantal lateral. Este gesto permite una mayor movilidad de los tejidos que facilita el cierre de la herida. La piel se sutura con material no absorbible (fig. 8). Figura 7. Lesión palpebral susceptible de resección pentagonal. En el caso de una resección pentagonal se debe tratar de que los bordes de la herida se encuentren perfectamente perpendiculares, hasta por debajo del tarso. Una vez que se ha realizado la resección del tejido, se procede al cierre de la herida. Figura 8. Cantolisis: liberando la rama inferior del ligamento cantal externo. 55 CIRUGÍA PALPEBRAL Y PERIOCULAR La tira tarsal lateral consiste en el acortamiento y reinserción del párpado al periostio del anillo orbitario; por lo tanto es muy practicada para tratar este tipo de patologías. Es considerada una técnica de referencia dentro de la oculoplástica, que está al alcance del oftalmólogo general y que debe ser aprendida por todo cirujano que desee practicar esta sub-especialidad. Es probable que luego de cerrar el tarso, el músculo y la piel, quede un excedente cutáneo en la parte inferior formando lo que se conoce como «dog ear» u oreja de perro. La oreja de perro se puede resecar realizando un corte de la piel con tijeras rectas en dirección oblicua que siga el sentido de las líneas de tensión de la piel de la mejilla. La piel que se encuentra medial a ésta incisión se reseca de manera que el excedente total que se ha resecado forma un triangulo oblicuo. La herida se cierra con sutura no absorbible 6 ó 7.0. Técnica Cantotomía lateral: Se realiza con tijeras Stevens o Wescott; se coagulan los vasos sangrantes, disección roma a través del orbicular hasta visualizar el periostio, el cual no se debe cortar. Cantolisis: Se debe seccionar la rama inferior del tendón cantal lateral; para identificar el tendón cantal, se tira de la porción lateral del párpado hacia arriba y afuera, con una tijera se secciona donde se encuentra la resistencia a este movimiento. Verificamos si lo hemos cortado, si es que el párpado se libera del anillo orbitario. Neotendón: Se debe separar a través de la línea gris la lamela anterior de la posterior aproximadamente 5 mm. Se reseca por debajo del margen palpebral separando el tarso del músculo, la piel y las pestañas (Se debe tratar de pasar las tijeras paralelas al plano del tarso). Se cauterizan los tejidos por debajo del tarso y se corta donde se ha cauterizado liberando el tarso de la conjuntiva y de los retractores. Se retira el epitelio de la conjuntiva tarsal con un bisturí de n.° 15 o mediante coagulación. Se corta la piel y las pestañas del margen palpebral y así se completa el neotendón. Acortamiento del neotendón: Se puede estirar la cantidad a resecar tirando del tendón hacia el periostio; en ocasiones no es necesario recortarlo. Reinserción del neotendón (fig. 10): Suele ser el paso más difícil de ésta intervención, sobre todo para cirujanos que no la habían practicado antes. La maniobra de reinserción se facilita despejando los tejidos del periostio y coagulando los vasos sangrantes, esto nos permite visualizar donde pasarán las agujas y en consecuencia donde quedará fijada la tira tarsal. Se pueden usar dos suturas simples o una sutura con doble aguja que tome la porción superior e inferior del neotendón, a unos 3-4 mm de la extremidad. En cuanto al tipo de sutura, dependerá de la preferencia del cirujano: absorbibles Vicryl 4.0 o 5.0, o no RESECCIÓN OBLICUA PARA EVITAR LA OREJA DE PERRO (fig. 9) (Ver también capítulo 9) Una manera bastante práctica de evitar el excedente de la piel, tras cerrar una herida del margen palpebral, consiste en realizar una resección del margen palpebral rectangular y no en cuña. En la parte distal, la resección se inclina hacia temporal tomando solo piel y orbicular. La técnica del cierre del margen y del tarso es similar a la resección en cuña. Al inclinar la incisión en sentido temporal, se equipara la tensión y el largo de los bordes superior e inferior; lo que facilita el cierre y evita la oreja de perro. Figura 9. Resección triangular de piel para evitar «oreja de perro». TIRA TARSAL LATERAL (Ver también capítulos 22 y 23) Muchos de los pacientes que presentan malposición en los párpados suelen tener asociados una laxitud palpebral aumentada. Este es el caso del ectropión y del entropión involutivo. 56 5. TÉCNICAS BÁSICAS EN OCULOPLÁSTICA • No requiere la apertura de nuevos campos quirúrgicos. • Inervación. • Aporte de vascularización. • Puede ser utilizado sobre hueso directamente. • Alto porcentaje de cicatrización. • Buena función. • Poca isquemia o necrosis. En general, a la hora de realizar una reconstrucción mediante colgajos, es bueno tener en cuenta ciertos detalles: • Utilizar pliegues cutáneos para ocultar líneas de incisión. • Identificar claramente los planos que se están movilizando al avanzar el tejido. • Procurar que la tensión creada en el párpado inferior sea horizontal en vez de vertical. • Aplicar poca tensión sobre el cierre final. • Utilizar suturas de anclaje para reducir tensiones. • Considerar la posibilidad de tensar el párpado inferior. • Tengamos en cuenta que la mayor parte de los tumores estarán en el párpado inferior, manejar bien éste párpado ayudará claramente. • Esperemos a «modificar las reglas» cuando tengamos ya bastante experiencia, no antes. absorbibles: Prolene o Ethibond 5.0. El lugar donde se debe colocar la sutura es inmediatamente inferior a la rama superior del tendón cantal lateral o en la porción interna del periostio ligeramente por arriba de la altura del canto medio. Una vez colocadas las suturas se las ajusta de manera temporal para verificar la tensión del párpado, si al tirar del mismo separándolo del globo apenas se mueve entonces la tensión es buena y se sutura definitivamente. Resección de lamela redundante: Luego de ajustar y de suturar el neotendón, es probable que exista un excedente de lamela anterior que quede por dentro de la herida. Este tejido, en especial las pestañas, debe ser resecado para evitar la formación de quistes o granulomas. Cierre de la cantotomía y piel: Si se ha retirado el excedente cutáneo y se sutura la piel, la cantotomía puede dejarse sin suturar. Sin embargo creemos que es conveniente hacerlo para evitar la mala cicatrización del canto y una dehiscencia de sus bordes. El cierre se realiza con sutura absorbible 6.0 con un punto que tome los bordes superior e inferior de manera que el nudo sea externo al canto. La piel se cierra con 6.0 no absorbible. 5. OCLUSIONES Muchas son las ocasiones en las que necesitaremos realizar una oclusión palpebral completa bien sea de manera parcial o definitiva, así la exposición corneal transitoria va a necesitar una tarsorrafia limitada en el tiempo y otras patologías como las queratitis neuroparalíticas pueden llegar a requerir una tarsorrafia definitiva. No obstante, una tarsorrafia definitiva puede requerir ser reabierta y en ese caso lo mejor es proceder por etapas, no reabrirla en un solo tiempo quirúrgico. 1. Técnica de Elschnig: Incisión intermarginal del borde libre y de la superficie anterior del tarso. Puede ser sobre toda la longitud palpebral o sólo sobre una porción (tarsorrafia parcial). Se cierra con tres suturas en U de seda de 2/0 ó 3/0 y se aprietan sobre un tubo de silicona o sobre una mecha con la finalidad de evitar la necrosis cutánea. Las suturas se dejan 10 días. Figura 10. Sutura de la tira tarsal con prolene 5/0. 4. CONCEPTOS BÁSICOS SOBRE COLGAJOS El avance de un colgajo miocutáneo suele ser la mejor elección para reparar un defecto de la lamela anterior del párpado. Los colgajos miocutáneos en el área periocular se forman con piel y músculo orbicular desplazándolos y posicionándolos sobre el defecto a cubrir. La dificultad puede llegar a ser mayor que la de un injerto libre, pero las ventajas son muchas: • Igualdad de color y textura. • Utilización de tejido local. 57 CIRUGÍA PALPEBRAL Y PERIOCULAR 2. Técnica de Elschnig modificada: Los párpados superior e inferior son incididos a lo largo de la línea gris en una profundidad que va de los 2 a 4 mm desde el canto externo, hasta los puntos que se han previsto como extremos internos ideales (y que conviene decidirlo en la exploración con el paciente sentado). Los rebordes palpebrales se avivan y se realiza una incisión vertical a través del tarso superior e inferior creando así una lamela posterior móvil. En el párpado superior, a nivel cantal externo, se excinde una porción de esta lamela posterior pasando una sutura de vicryl 5/0 y deslizando esta porción de párpado inferior al interior de la dehiscencia creada en el párpado superior, esta sutura pasará a través de la piel del párpado superior para ser fijada sobre un soporte a nivel cutáneo. 3. Técnica de Imre: Es parecida a la de Elschnig pero parece más sólida ya que se trata de practicar una doble incisión intermarginal para excindir en su totalidad el borde libre palpebral en la zona en la que se ha decidido realizar la tarsorrafia. 4. Tarsorrafia en dos planos: Su indicación fundamental es el fracaso de las técnicas anteriores. Se incide en la línea gris a lo largo de toda la longitud del borde libre palpebral en unos 45 mm. Los dos planos tarso-conjuntivales se movilizan y se suturan entre ellos por una sutura reabsorbible de 5/0 ó 6/0. Tres puntos en U de seda de 4/0 ó 5/0 colocados a 1 mm debajo de la raíz palpebral en el párpado inferior y 1 mm superior a esa raíz en el párpado superior se fijan sobre un tubo de silicona. 6. SUTURAS DE FROST (ver también cap. 9) La sutura de Frost se basa en el anclaje del párpado inferior a la zona ciliar o supraciliar. Su indicación más utilizada es tras la cirugía de la ptosis palpebral en las que el acortamiento palpebral y la anestesia del músculo orbicular provocarían la exposición corneal mantenida, poniendo en riesgo la integridad de la superficie ocular. Otra indicación de esta sutura es la de traccionar del párpado inferior tras realizar el aposicionamiento de un injerto cutáneo para tratar un ectropión cicatricial. La técnica es sencilla, tras la anestesia subcutánea en los lugares de fijación de la sutura, se hace pasar una sutura de, por ejemplo, seda 4/0 subciliar en el párpado inferior anclándola de nuevo a nivel ciliar o supraciliar; bien anudándola tras pasarla subcutánea o con un zig-zag en varias capas de un apósito adhesivo. Generalmente se retira al día siguiente de la cirugía, cuando ya ha pasado el riesgo de exposición corneal (fig. 12). Figura 12. Sutura Frost tras injerto de piel en párpado inferior. 7. Z-PLASTIAS El principio de esta plastia es el de conseguir un alargamiento cutáneo mediante la transposición de injertos de deslizamiento. Se trata de una técnica sencilla que puede ser realizada en numerosas intervenciones y que mejora claramente el resultado estético dado que la dirección de la cicatriz final es escogida por el cirujano al realizar la técnica. El nombre de Z-plastia se debe a que inicialmente se realiza una «Z» para posteriormente desplazar los vértices de esta «Z» y dirigir así la cicatriz resultante. Figura 11. Resultado final tras tarsorrafia en paciente afecta de parálisis facial. 58 5. TÉCNICAS BÁSICAS EN OCULOPLÁSTICA La técnica se puede variar, así si la brida inicial es muy larga podemos realizar varias plastias en Z juntas para ir disminuyendo la longitud de las ramas laterales. La rama principal de la «Z» está centrada sobre el eje de la brida o cicatriz previa que queremos alargar. Sobre esta rama principal vamos a articular dos ramas laterales con una angulación de al menos 60 grados (fig. 13). BIBLIOGRAFÍA 1. Guillaumat L, Paufique L, De Saint Martín R. Traitement chirurgical des affections oculaires. Doin Ed. Paris 1961; 234-236. 2. Bennett RA. Materials for wound closure. In: Fundamentals of Cutaneous Surgery. St. Louis, Mo: MosbyYear Book; 1988. 3. Lingberg JV, Mangano LM, Odom JV. Comparison of nonabsorbable sutures and absorbable sutures for use in oculoplastic surgery, Ophthal Plast Reconstr Surg 7(1): 1-7, 1991. 4. Mc Cord CD, Tanenbaum M. Oculoplastic surgery. Raven Press New York 1987; 2-8. 5. Nerad J. The requisites: Oculoplastic surgey. Mosby 2001; 4-20. 6. American Academy of Ophthalmology: Basic and clinical science course: orbit, eyelids and lacrimal system. San Francisco, 2006-2007, The Academy 138-148. Figura 13. Esquema de Z-plastia. Los injertos de piel correspondientes son disecados e intercambiados como se puede apreciar en la figura. 59