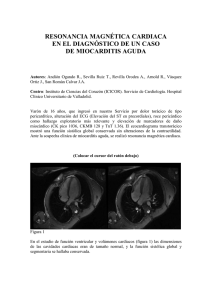
Capítulo 43: Miocarditis
Anuncio

Capítulo 43 Miocarditis César Abelleira Servicio de Cardiología Pediátrica. Hospital Universitario Ramón y Cajal. Madrid INTRODUCCIÓN La miocarditis se define como un proceso inflamatorio focal o difuso del músculo cardiaco, que cursa con diferentes grados de afectación de la miofibrilla, del intersticio o de sus componentes vasculares. Aunque el desencadenante más frecuente es una causa infecciosa, generalmente viral, también se han descrito otras múltiples causas etiológicas. Su fisiopatología es compleja, y su conocimiento deriva en gran parte de estudios animales. Presenta asimismo gran heterogeneidad en su curso clínico y pronóstico. El análisis histológico de las muestras de biopsia miocárdica constituía, hasta fechas recientes, la prueba diagnóstica por excelencia, aunque con una baja sensibilidad y escaso valor pronóstico. En los últimos años, la asociación de técnicas inmunohistoquímicas y de biología molecular, aplicadas a las muestras de tejido miocárdico, así como pruebas no invasivas como la resonancia magnética nuclear (RMN), han mejorado la sensibilidad diagnóstica y han aportado asimismo información pronóstica y orientación terapéutica. Aunque el principal tratamiento consiste en el manejo de la disfunción ventricular izquierda, bien sea con fármacos o con soporte mecánico cardiocirculatorio, en determinados casos, el tratamiento antiviral o inmunosupresor es eficaz. A pesar de ello, un número importante de pacientes desarrollan posteriormente miocardiopatía dilatada con disfunción ventricular progresiva y necesidad de trasplante cardiaco como única opción terapéutica. En este capítulo trataremos de ordenar y sintetizar los conocimientos más actuales de esta patología, refiriéndonos fundamentalmente a la miocarditis viral. 617 43. Cesar Abellera.indd 617 8/10/10 12:50:12 Miocarditis DATOS EPIDEMIOLÓGICOS La incidencia real de la miocarditis en la población general es difícil de cuantificar, y probablemente mayor a la esperada, en relación fundamentalmente con el alto porcentaje de casos asintomáticos y con la ausencia de pruebas diagnósticas suficientemente sensibles y específicas. Grandes series de autopsias no seleccionadas en la población general han indicado que un 1-9% presentaba miocarditis no diagnosticada previamente(1,2). Asimismo, se ha identificado la miocarditis como causa de muerte súbita de origen cardiaco en el 12-22% de los jóvenes menores de 40 años de edad, siendo la causa más frecuente por debajo de los 20 años(3-5). Se trata de una enfermedad típicamente esporádica, aunque a veces puede aparecer en brotes epidémicos. Su incidencia varía mucho entre países, en relación con las condiciones higiénicas y socioeconómicas, así como con la disponibilidad de servicios médicos y las inmunizaciones. Presenta una ligera preponderancia en varones(6,7). En la población pediátrica se ha descrito con mayor frecuencia una presentación clínica con un curso más fulminante respecto a la población adulta(8). Por otro lado, estudios recientes han identificado la miocarditis como la causa conocida más frecuente de miocardiopatía dilatada en pacientes menores de 18 años, siendo esta última la causa más frecuente de trasplante cardiaco pediátrico(9,10). ETIOLOGÍA Aunque la causa de la miocarditis es desconocida en un importante número de pacientes, una gran variedad de agentes infecciosos, enfermedades sistémicas, cardiotóxicos y fármacos han sido asociados con el desarrollo de esta enfermedad, con una lista en constante crecimiento (Tabla 1), siendo la infección viral el desencadenante más frecuente(11), bien sea por daño directo o por respuesta inmune secundaria desencadenada en el huésped. • Agentes infecciosos. Los agentes virales más frecuentemente implicados en la génesis de miocarditis son Coxsackie virus, sobre todo el de tipo B, adenovirus, virus herpes humano 6, virus Influenzae y parvovirus B19, aunque otros menos frecuentes como el virus Ebstein-Barr, el citomegalovirus o el virus de la hepatitis C han sido asociados con el desarrollo de esta enfermedad(11). En pacientes infectados con el virus de la inmunodeficiencia humana (VIH), la presencia de miocarditis es un hallazgo frecuente en estudios autópsicos en posible relación con el propio virus, coinfecciones o fármacos antivirales(12). Además de los virus, otros agentes infecciosos (bacterias, rickettsias, hongos, parásitos o protozoos) pueden producir miocarditis, aunque con menor frecuencia en nuestro medio. El Tripanosoma cruzi, responsable de la enfermedad de Chagas, es causa de miocarditis endémica en América Central y Sudamérica(13). Otros, como la Borrelia burgdorferi, son también responsables de miocardiopatía aguda o crónica en áreas endémicas. • Fármacos de uso habitual, como algunos antiepilépticos o antibióticos, pueden producir miocarditis secundarias a reacciones de hipersensibilidad, que habitualmente responden a la retirada del agente causal y tratamiento esteroideo(14). 618 43. Cesar Abellera.indd 618 8/10/10 12:50:13 C. Abelleira Tabla 1. Causas de la miocarditis Causas infecciosas de miocarditis Causas no infecciosas de miocarditis Virus • Coxsackie virus B • Adenovirus. • Parvovirus B19 • Herpes virus 6 • Virus influenzae A y B • Virus de Ebstein-Barr • Citomegalovirus • Virus de la hepatitis C • VIH • Echovirus • Virus de la rubeola • Poliovirus • Otros Bacterias • Estafilococo • Haemophilus • Neumococo • Difteria • Estreptococo • Tuberculosis • Gonococo • Salmonella • Otros Cardiotoxinas • Catecolaminas • Antraciclinas • Cocaína • Alcohol • Metales pesados • Otros Hongos • Candidiasis • Aspergilosis • Actinomicosis • Otros Ricketsias • Fiebre Q • Otros Enfermedades sistémicas • Colagenopatías • Sarcoidosis • Enfermedad de Kawasaki • Hipereosinofilia • Tirotoxicosis • Otros Helmintos • Filariasis • Triquinosis • Otros Espiroquetas • Sífilis • Toxoplasmosis • Enfermedad de Lyme • Otros Hipersensibilidad • Antibióticos • Diuréticos • Picaduras de insectos • Toxoide tetánico • Otros Protozoos • Enfermedad de Chagas • Malaria • Leishmaniasis • Otros • Determinadas enfermedades sistémicas, como lupus eritematoso sistémico, sarcoidosis, esclerodermia o síndrome hipereosinofílico, se asocian con el desarrollo de miocarditis, por mecanismo autoinmunitario. • Agentes cardiotóxicos pueden producir miocarditis por efecto tóxico directo sobre el miocito o por mecanismo inmunitario(15). Entre ellos se encuentran agentes químicos como antraciclinas, etanol y cocaína, o agentes físicos como la hipotermia o la radiación. 619 43. Cesar Abellera.indd 619 8/10/10 12:50:15 Miocarditis PATOGENIA La mayor parte del conocimiento actual sobre la patogénesis de la miocarditis viral o autoinmune deriva de estudios realizados en modelos animales(16), en los cuales, tras inducir una infección por un virus cardiotropo (Coxsackie virus B3), se evidenciaron infiltrados inflamatorios similares a los observados en la miocarditis en humanos. Según estos estudios, la progresión desde el daño agudo hacia la miocardiopatía dilatada crónica se puede resumir en 3 fases (Figura 1). En una primera fase el virus penetra en los miocitos cardiacos por endocitosis a través de receptores y correceptores específicos. En su interior se inicia la replicación viral, con efectos citotóxicos y destrucción celular(17). En algunos casos, esta fase puede conllevar un gran daño miocitario con muerte en la primera semana tras la infección. Cuando esta primera fase no es letal, se desarrolla una miocarditis aguda entre el 4.º y el 14.º día tras la infección. Esta segunda fase se caracteriza histológicamente por un infiltrado inflamatorio focal, consistente fundamentalmente en linfocitos T (CD4 y CD8), linfocitos B, macrófagos y monocitos, entre otros. La respuesta inflamatoria desencadenada normalmente produce el aclaramiento viral y la resolución del proceso en unas 3 semanas(18), aunque también puede ocasionar daño miocitario directo. Durante esta fase, la exposición de determinados antígenos intracelulares o de antigénicos virales similares a antígenos cardiacos propios puede estimular la producción de linfocitos T y B, desencadenando una autorreacción contra células cardiacas no infectadas, con producción de citocinas y autoanticuerpos(19-22). De esta forma, se inicia una miocardiopatía autoinmune que persiste a pesar del aclaramiento viral. Se ha demostrado en humanos la producción de anticuerpos contra múltiples antígenos cardiacos como miosina(23), receptores β-cardiacos(24) o múltiples proteínas intracelulares. Asimismo, se ha conseguido desencadenar experimentalmente una miocarditis autoinmune en ratones tras ser inmunizados con péptidos de miosina, demostrándose producción de autoanticuerpos y linfocitos T específicos(25). En función de esta respuesta inmunitaria, la tercera fase se caracteriza por la recuperación del miocardio o por la evolución hacia el daño miocárdico progresivo que desencadena en una miocardiopatía dilatada crónica, bien sea por persistencia de la replicación viral en los miocitos o por inflamación crónica por mecanismo Figura 1. Secuencia fisiopatológica de la miocarditis. Fuenautoinmune. te: tomado de A.M. Feldman et al.(26). 620 43. Cesar Abellera.indd 620 8/10/10 12:50:16 C. Abelleira Es necesario, en resumen, un equilibrio en la respuesta inmunitaria del huésped para conseguir la eliminación del agente infeccioso, sin generar una respuesta inmune demasiado agresiva contra los antígenos cardiacos propios. CLÍNICA El espectro clínico de la miocarditis es altamente variable. Las formas clínicas de presentación más frecuentes cuando nos referimos a la miocarditis viral son tres: • Asintomáticos: un alto porcentaje de pacientes muestran una presentación subclínica de esta patología, la cual pasa totalmente desapercibida. En ocasiones, son diagnosticados a partir de hallazgos electrocardiográficos de nueva aparición secundarios al daño inflamatorio miocárdico, aunque la primera manifestación también puede ser la aparición de arritmias auriculares o ventriculares, bloqueo aurículo-ventricular (AV) completo o incluso muerte súbita(11). • Sintomatología aguda: este grupo de pacientes presenta síntomas y signos de fallo cardiaco, con dilatación y disfunción ventricular. Frecuentemente existe historia reciente de sintomatología pseudogripal, con fiebre, mialgias y síntomas respiratorios o gastrointestinales. Los síntomas más frecuentes son disnea, dolor torácico, síncope y arritmias. • Una forma de presentación clínica bien diferenciada dentro de este grupo es la miocarditis fulminante, que se caracteriza por desarrollo agudo (menos de 3 días) de signos y síntomas de fallo cardiaco avanzado con necesidad de soporte inotrópico o soporte mecánico cardiocirculatorio, habiendo sido precedido este cuadro de fiebre e infección viral en las 2 semanas previas. Este tipo de presentación clínica es más frecuente en niños que en adultos(8). Se caracteriza por su agresiva presentación aguda y puede llevar a la muerte si no se instaura el tratamiento apropiado. Sin embargo, a largo plazo presenta mejor pronóstico que la miocarditis con presentación aguda no fulminante, con menor tasa de evolución hacia miocardiopatía dilatada y trasplante cardiaco. • Miocardiopatía dilatada: aproximadamente un 30% de los pacientes que sufren miocarditis pueden evolucionar, tras la fase aguda, hacia una miocardiopatía dilatada con fallo cardiaco progresivo(26). En el caso de la miocarditis viral, esto puede suceder como consecuencia de persistencia de replicación viral con daño crónico o por mecanismo autoinmunitario. Además de la miocarditis viral, pueden presentarse otras formas etiológicas menos frecuentes, con un curso clínico y pronóstico diferentes. Destacan las siguientes: • Miocarditis eosinofílica: se caracteriza típicamente por la presencia de un infiltrado inflamatorio con predominio de eosinófilos. Puede aparecer en contexto de miocarditis por hipersensibilidad a fármacos. En este caso, el cuadro clínico suele ir asociado a la presencia de rash cutáneo, fiebre y eosinofilia periférica. Asimismo, puede aparecer como parte de un síndrome hipereosinofílico. Este tipo de miocarditis presenta buena respuesta al tratamiento inmunosupresor y a la retirada del fármaco causante. La forma más severa de presentación es la miocarditis eosinofílica necrotizante. Típicamente se presenta en pacientes previamente sanos y sin antecedente de infec621 43. Cesar Abellera.indd 621 8/10/10 12:50:17 Miocarditis ción previa. Tiene un curso agudo y rápidamente evolutivo, con mal pronóstico a pesar del tratamiento inmunosupresor. • Miocarditis de células gigantes: se caracteriza por la presencia de células gigantes multinucleadas en el infiltrado cardiaco. Su causa es desconocida, aunque se considera de origen autoinmune, dada su asociación a otros desórdenes autoinmunitarios(27). La terapia inmunosupresora puede mejorar la supervivencia pero, a pesar de ello, su curso es rápidamente evolutivo aun con tratamiento médico, con alto porcentaje de mortalidad o necesidad de trasplante cardiaco en el periodo de semanas o meses(28). Es muy frecuente en el cuadro clínico la aparición de taquicardia ventricular o bloqueo AV completo. • Sarcoidosis cardiaca: se caracteriza por un infiltrado granulomatoso. Clínicamente se presenta como un fallo cardiaco crónico de meses de evolución, con mala respuesta a tratamiento convencional, miocardiopatía dilatada y arritmias ventriculares de nueva aparición, o bloqueo AV avanzado. En muchos casos es preciso el implante de marcapasos o desfibrilador automático implantable (DAI). DIAGNÓSTICO En la actualidad no existe una prueba que por sí sola confirme el diagnóstico de miocarditis con absoluta certeza. Para llegar a un correcto diagnóstico y guiar el tratamiento médico, es necesaria la integración de los datos obtenidos de la historia clínica, así como pruebas diagnósticas no invasivas y, en ocasiones, invasivas. A continuación se describen las más relevantes: • Electrocardiograma: es una prueba poco sensible y específica(29) para el diagnóstico de miocarditis. Puede presentar un amplio rango de anomalías que incluyen taquicardia sinusal, bloqueos de conducción intraventricular y alteraciones inespecíficas del segmento ST y la onda T, incluyendo frecuentemente cambios compatibles con pericarditis asociada. Ocasionalmente también pueden aparecer cambios sugestivos de infarto miocárdico como ondas Q prominentes. También pueden aparecer alteraciones del ritmo como bloqueo AV de nueva aparición, taquicardia ventricular o fibrilación ventricular. • Radiografía de tórax: aunque la silueta cardiaca puede ser normal, es frecuente la cardiomegalia radiológica, así como diversos grados de congestión venocapilar. En ocasiones, la cardiomegalia radiológica puede ser el primer signo de esta enfermedad. • Pruebas de laboratorio: es frecuente la presencia de datos analíticos sugestivos de inflamación como leucocitosis, aumento de la proteína C-reactiva y aceleración de la velocidad de sedimentación globular. Asimismo, en contextos específicos como la miocarditis eosinofílica, puede existir eosinofilia periférica. Los estudios serológicos y cultivos de secreciones pueden ayudar en el diagnóstico del posible agente infeccioso causal. En casos de fallo cardiaco de aparición inexplicada en pacientes con signos y síntomas sugestivos de colagenopatía, es necesaria la realización de un despistaje reumatológico. La determinación de marcadores de daño miocárdico en sangre es importante en la miocarditis, pues su magnitud y tiempo de aclaramiento se han relacionado con el gra622 43. Cesar Abellera.indd 622 8/10/10 12:50:18 C. Abelleira do de severidad del daño. La troponina I se eleva con mayor frecuencia que la creatíncinasa MB, aunque presenta baja sensibilidad para la miocarditis(30). Por último, el aumento sérico de los niveles de nuevos marcadores como la interleucina 10 puede predecir un incremento del riesgo de mortalidad(31). • Ecocardiografía: esta prueba permite descartar eficazmente otras causas de fallo cardiaco. No obstante, los hallazgos son poco específicos para miocarditis y pueden presentarse patrones compatibles con miocardiopatía hipertrófica, restrictiva, dilatada o isquémica. Es frecuente el aumento de volumen y esfericidad del ventrículo izquierdo, así como anomalías globales o segmentarias en la función contráctil. Asimismo, son frecuentes el derrame pericárdico asociado y la insuficiencia valvular mitral. La miocarditis fulminante puede distinguirse de la miocarditis aguda por la ausencia de dilatación ventricular e incremento del grosor miocárdico(32). El hallazgo de disfunción ventricular derecha asociada constituye un fuerte predictor de mortalidad o necesidad de trasplante cardiaco(33). • Medicina nuclear: el uso de anticuerpos monoclonales dirigidos contra fragmentos de la miosina, marcados con indio-111, ha sido ampliamente descrito en la práctica clínica y permite evaluar la extensión de necrosis miocitaria. Esta prueba presenta una alta sensibilidad (83%), pero baja especificidad (53%) para la detección de necrosis(34). Una captación positiva asociada a ausencia de dilatación de cavidades izquierdas es altamente predictiva de miocarditis(35). En el contexto de miocarditis crónica, la presencia de captación con anticuerpos antimiosina se ha asociado a una peor evolución en la función sistólica y diastólica ventricular izquierda(36). • RMN: constituye la prueba de imagen más sensible y específica de la que se dispone en la actualidad, por lo que su uso se ha expandido en los últimos años. Permite estudiar adecuadamente la función biventricular, así como la presencia de derrame pericárdico asociado. Asimismo, identifica la presencia de edema, hiperemia y necrosis o fibrosis miocárdica(37). La combinación de secuencias T1 y T2, así como el uso de realce precoz y tardío con contraste con gadolinio aporta una alta sensibilidad (75%) y especificidad (98%). Ha sido también empleada para localizar zonas de inflamación miocárdica y dirigir la realización de biopsia endomiocárdica con un alto valor predictivo(38), así como para el seguimiento de respuesta terapéutica. El análisis de determinados parámetros como el incremento de realce tardío miocárdico con gadolinio a partir de las 4 semanas del debut del proceso puede aportar información pronóstica(39), aunque se necesitan más estudios para confirmar este hecho. • Biopsia endomiocárdica: esta técnica invasiva permite el diagnóstico de certeza de miocarditis. En 1986, se establecieron los Criterios de Dallas (Tabla 2) con el objeto de homogeneizar el diagnóstico histopatológico. Sin embargo, el diagnóstico de miocarditis en base únicamente a estos criterios presenta una sensibilidad muy baja (10-20%) en relación con varios factores: – Error en la toma de muestras: la práctica habitual de extracción de 4-6 muestras de tejido del ventrículo derecho aporta muy baja sensibilidad. Algunos estudios han mostrado que sería necesaria la toma de hasta 17 muestras para aumentar la sensibilidad hasta un 80%. Además, estudios recientes de RMN en pacientes con miocarditis han mostrado que las alteraciones inflamatorias más precoces en el miocardio suelen afectar a la pared lateral de ventrículo izquierdo(38). 623 43. Cesar Abellera.indd 623 8/10/10 12:50:19 Miocarditis Tabla 2. Criterios de Dallas para el diagnóstico de miocarditis Criterios de Dallas para el diagnóstico de miocarditis Miocarditis activa Presencia de infiltrado inflamatorio y necrosis miocitaria Miocarditis borderline Presencia de infiltrado inflamatorio en ausencia de necrosis Ausencia de miocarditis Ausencia de infiltrado inflamatorio y necrosis miocitaria – Variabilidad interobservador. – Tiempo entre la sintomatología y la realización de la prueba: es más probable un diagnóstico histológico positivo cuando la biopsia se realiza en las primeras semanas tras el inicio de la sintomatología. En los últimos años, el desarrollo de técnicas inmunohistoquímicas para detección de inflamación miocárdica, y de biología molecular para detección de genoma viral, ha aumentado la sensibilidad diagnóstica de las muestras de biopsia. Además, dichas técnicas aportan información pronóstica y orientación terapéutica(40). El uso de la técnica de reacción en cadena de la polimerasa (PCR) ha permitido detectar el genoma de múltiples virus (parvovirus B19, enterovirus, virus de Ebstein-Barr, adenovirus, etc.) en muestras de tejido miocárdico hasta en un 44% de los pacientes con sospecha de miocarditis viral, incluso en ausencia de criterios histológicos de Dallas(41). En pacientes con miocardiopatía dilatada, la persistencia de genoma viral en muestras de tejido miocárdico se ha relacionado con peor pronóstico(42). Las técnicas inmunohistoquímicas detectan signos inflamatorios con mayor sensibilidad (en torno a un 50%) que el análisis histológico. Permiten una mejor caracterización y cuantificación de los infiltrados inflamatorios intramiocárdicos, así como la identificación de sobreexpresión de antígeno leucocitario humano (HLA). La presencia de signos inmunohistoquímicos de inflamación se ha correlacionado con un mayor riesgo de muerte de origen cardiaco o necesidad de trasplante cardiaco(41). Estas técnicas también permiten identificar un subgrupo de pacientes que se pueden beneficiar de tratamiento inmunosupresor(40,43). Aunque la biopsia endomiocárdica en centros con experiencia es una técnica con un bajo índice de complicaciones, no está exenta de riesgos, entre los que se ha descrito perforación ventricular (1-4%), arritmias (1%) y anomalías de la conducción (1%). Por ello, las indicaciones de realización de biopsia endomiocárdica en las miocarditis han sido revisadas recientemente(28) (Tabla 3). Únicamente presentaciones clínicas compatibles con miocarditis fulminante o miocarditis de células gigantes han recibido la recomendación de clase I. TRATAMIENTO El tratamiento médico en la miocarditis se basa en dos pilares fundamentales: por un lado, el tratamiento de la disfunción ventricular izquierda, así como el manejo de las 624 43. Cesar Abellera.indd 624 8/10/10 12:50:21 C. Abelleira Tabla 3. Principales indicaciones de biopsia en paciente con sospecha de miocarditis Clase de recomendación Nivel de evidencia Fallo cardiaco de reciente inicio (< 2 semanas de duración) asociado a ventrículo izquierdo normal o dilatado, y compromiso hemodinámico Clase I B Fallo cardiaco de 2 semanas a 3 meses de evolución asociado a dilatación ventricular izquierda, con arritmias ventriculares o bloqueo AV de grado avanzado y sin respuesta a tratamiento convencional durante 1-2 semanas Clase I B Fallo cardiaco de > 3 meses de evolución asociado a dilatación ventricular izquierda, con arritmias ventriculares o bloqueo AV de grado avanzado y sin respuesta a tratamiento convencional durante 1-2 semanas Clase IIa C Fallo cardiaco y miocardiopatía dilatada de cualquier duración asociada a sospecha de reacción alérgica y/o eosinofilia Clase IIa C Miocardiopatía dilatada de causa no explicada en niños Clase IIa C Indicaciones de biopsia más importantes en miocarditis alteraciones del ritmo cardiaco que pueden existir. Por otro lado, existen tratamientos específicos, en función de la sospecha etiológica y la base fisiopatológica subyacente: • Tratamiento de la disfunción ventricular izquierda: los fármacos más frecuentemente utilizados son los inhibidores de la enzima conversora de angiotensina (IECA), betabloqueantes (fundamentalmente carvedilol y metoprolol) y diuréticos(11). En general, se desaconseja el uso de digoxina(26). En pacientes con disfunción ventricular severa, en situación de shock cardiogénico, es frecuente la necesidad de tratamiento inotrópico y/o vasodilatador endovenoso con catecolaminas o inhibidores de la fosfodiesterasa III. Se ha descrito asimismo el tratamiento con éxito del inodilatador levosimendán en este contexto(44). • Determinados pacientes, sin respuesta a estas medidas de soporte, pueden requerir la necesidad de soporte mecánico cardiocirculatorio con dispositivos de asistencia ventricular o incluso oxigenación con membrana extracorpórea (ECMO) como puente a mejoría o necesidad de trasplante cardiaco. Esta terapia presenta gran importancia en el tratamiento de la miocarditis fulminante, por su grave evolución en el periodo agudo, con un elevado porcentaje de recuperación total. • Tratamiento de las alteraciones del ritmo: es frecuente la aparición de arritmias que, en general, se resuelven después de la fase aguda. El tratamiento de las taquiarrit625 43. Cesar Abellera.indd 625 8/10/10 12:50:22 Miocarditis mias no debe diferir del manejo convencional. En caso de taquicardia ventricular sostenida o asintomática, la amiodarona es el fármaco de elección(11). Fuera del periodo agudo, puede ser necesario el implante de un DAI. El implante de marcapasos transitorio también puede ser necesario para el tratamiento de la bradicardia sintomática o el bloqueo AV completo. • Tratamientos específicos: el entendimiento de la fisiopatología de la miocarditis viral ha permitido desarrollar varias líneas terapéuticas específicas. Según la fase de la enfermedad, el daño miocárdico puede ser producido por daño viral directo, por reacción inflamatoria inmunitaria postinfecciosa o por ambas cosas. Entre los tratamientos más frecuentemente descritos, destacamos los siguientes: – Antivirales: el efecto beneficioso de los fármacos antivirales ha sido descrito en modelos animales. Su uso rutinario en la práctica clínica es de dudosa eficacia, dado que la miocarditis aguda se suele diagnosticar semanas después de la infección viral, por lo que el inicio de tratamiento prácticamente siempre es tardío. Existen, no obstante, descripciones de uso exitoso de antivirales como la rivabirina(45) o el ganciclovir en el tratamiento de la miocarditis fulminante. – Inmunoglobulina i.v.: ha mostrado efecto antiviral e inmunomodulador en modelos animales. Algunos estudios no controlados han descrito un ligero beneficio en la población pediátrica en la fase aguda de la enfermedad(46). Sin embargo, no existen suficientes estudios para recomendar su uso rutinario en la miocarditis aguda(47). – Interferón: el tratamiento con interferón β ha mostrado un efecto beneficioso en pacientes con miocardiopatía dilatada con persistencia de genoma viral en tejido miocárdico detectado mediante PCR(48). También se ha descrito el uso exitoso de interferón α en la miocarditis y la miocardiopatía dilatada. – Inmunosupresión: su uso no está recomendado en el tratamiento de la miocarditis aguda viral, aunque sí puede ser beneficioso en el tratamiento de miocarditis de células gigantes(27) o en el contexto de enfermedades autoinmunes como lupus eritematoso, esclerodermia o polimiositis. El uso de corticoides también ha mostrado beneficio en el tratamiento de miocarditis eosinofílica por hipersensibilidad a fármacos. En pacientes con miocardiopatía dilatada en fase crónica, sin respuesta a tratamiento médico convencional, y con signos inmunohistoquímicos de inflamación y ausencia de genoma viral en la muestra de biopsia, se ha demostrado la eficacia del tratamiento inmunosupresor con azatioprina y prednisona, durante 6 meses, con mejoría en la evolución clínica y los parámetros de función ventricular(49,50). PRONÓSTICO El pronóstico de la miocarditis es muy variable dependiendo de la causa etiológica, presentación clínica, respuesta inmunitaria del huésped, factores ambientales, etc. La mayor parte de los casos de miocarditis viral tienen un curso benigno, con recuperación espontánea de la función miocárdica (50-60%), aunque un porcentaje no despreciable, cercano al 30%, evolucionará a miocardiopatía dilatada. Se ha estimado una incidencia anual de miocardiopatía dilatada en niños de alrededor de 0,57/100.000 casos, siendo la miocarditis la causa conocida más frecuente. En 626 43. Cesar Abellera.indd 626 8/10/10 12:50:23 C. Abelleira este subgrupo de pacientes, el riesgo de mortalidad o la necesidad de trasplante cardiaco a 5 años es del 27-30%, a pesar de tratamiento médico(51). La presentación como miocarditis fulminante, más frecuente en niños que en adultos, presenta una gran agresividad en el momento agudo, aunque su pronóstico a largo plazo es bueno, con una supervivencia en torno al 90% a los 10 años. Todo ello resalta la importancia de un tratamiento inicial agresivo, incluso con soporte cardiocirculatorio en espera de mejoría espontánea(52). Otros grupos etiológicos, como la miocarditis eosinofílica, la miocarditis de células gigantes o la sarcoidosis miocárdica, presentan peor evolución, así como una especial respuesta terapéutica a tratamiento inmunosupresor, por lo que es preciso un adecuado diagnóstico precoz. BIBLIOGRAFÍA 1. Gore I, Saphir O. Myocarditis; a classification of 1402 cases. Am Heart J 1947; 34: 827-30. 2. Blankenhorn MA, Gall EA. Myocarditis and myocardosis: a clinicopathologic appraisal. Circulation 1956; 13: 217-23. 3. Doolan A, Langlois N, Semsarian C. Causes of sudden cardiac death in young Australians. Med J Aust 2004; 180: 110-2. 4. Puranik R, Chow CK, Duflou JA, Kilborn MJ, McGuire MA. Sudden death in the young. Heart Rhythm 2005; 2: 1277-82. 5. Drory Y, Turetz Y, Hiss Y, Lev B, Fisman EZ, Pines A, Kramer MR. Sudden unexpected death in persons less than 40 years of age. Am J Cardiol 1991; 68: 1388-92. 6. Caforio A, Calabrese F, Angelini A, et al. A prospective study of biopsy-proven myocarditis: prognostic relevance of clinical and aetiopathogenetic features at diagnosis. Eur Heart J 2007; 28: 1326-33. 7. Magnani JW, Danik HJ, Dec GW Jr, DiSalvo TG. Survival in biopsy-proven myocarditis: a longterm retrospective analysisof the histopathologic, clinical, and hemodynamic predictors. Am Heart J 2006; 151: 463-70. 8. Amabile NF, Fraisse A, Bouvenot A, Chetaille P, Ovaert C. Outcome of acute fulminant myocarditis in children. Heart 2006; 92: 1269-73. 9. Towbin JA, Lowe AM, Colan SD, et al. Incidence, causes, and outcomes of dilated cardiomyopathy in children. JAMA 2006; 296: 1867-76. 10. Nugent AW, Daubeney PE, Chondros P, et al. The epidemiology of childhood cardiomyopathy in Australia. N Engl J Med 2003; 348: 1639-46. 11. Cooper LT. Myocarditis. N Engl J Med 2009; 360: 1526-38. 12. Chen F, Shannon K, Ding S, et al. HIV type 1 glycoprotein 120 inhibits cardiac myocyte contraction. AIDS Res Hum Retroviruses 2002; 18: 777-84. 13. Rassi A Jr, Rassi A, Little WC, et al. Development and validation of a risk score for predicting death in Chagas’ heart disease. N Engl J Med 2006; 355: 799-808. 14. Taliercio CP, Olney BA, Lie JT. Myocarditis related to drug hypersensitivity. Mayo Clin Proc 1985; 60: 463-8. 15. Feenstra J, Grobbee DE, et al. Drug-induced heart failure. J Am Coll Cardiol 1999; 33: 1152-62. 627 43. Cesar Abellera.indd 627 8/10/10 12:50:24 Miocarditis 16. Tam PE. Coxsackievirus myocarditis:interplay between virus and host in the pathogenesis of heart disease. Viral Immunol 2006; 19: 133-46. 17. Kawai C. From myocarditis to cardiomyopathy: mechanisms of inflammationand cell death: learning from the past for the future. Circulation 1999; 99: 1091-100. 18. Cihakova D, Rose NR. Pathogenesis of myocarditis and dilated cardiomyopathy. Advances in immunology. Elsevier Inc.; 2008; Volume 99. 19. Eriksson U, Ricci R, Hunziker L, et al. Dendritic cell-induced autoimmune heart failure requires cooperation between adaptive and innate immunity. Nat Med 2003; 9: 1484-90. [Erratum, Nat Med 2004; 10: 105]. 20. Kodama M, Hanawa H, Saeki M, et al. Rat dilated cardiomyopathy after autoimmune giant cell myocarditis. Circ Res 1994; 75: 278-8. 21. Fairweather D, Frisancho-Kiss S, Gatewood S, et al. Mast cells and innate cytokines are associated with susceptibility to autoimmune heart disease following coxsackievirus B3 infection. Autoimmuniy 2004; 37: 131-45. 22. Wilson NJ, Boniface K, Chan JR, et al. Development, cytokine profile and function of human interleukin 17-producing helper T cells. Nat Immunol 2007; 8: 950-7. 23. Caforio AL, Grazzini M, Mann JM, Keeling PJ, Bottazzo GF, McKenna WJ, Schiaffino S. Identification of alpha- and beta-cardiac myosin heavy chain isoforms as major autoantigens in dilated cardiomyopathy. Circulation 1992; 85: 1734-42. 24. Limas CJ, Goldenberg IF, Limas C. Influence of anti-beta-receptor antibodies on cardiac adenylate cyclase in patients with idiopathic dilated ardiomyopathy. Am Heart J 1990; 119: 1322-8. 25. Pummerer CL, Luze K, Grassl G, Bachmaier K, Offner F, Burrell SK, et al. Identification of cardiac myosin peptides capable of inducing autoimmune myocarditis in BALB/c mice. J Clin Invest 1996; 97: 2057-62. 26. Feldman AM, McNamara D, Myocarditis. N Engl J Med 2000; 343: 1388-98. 27. Cooper LT Jr, Berry GJ, Shabetai R. Idiopathic giant-cell myocarditis: natural history and treatment. N Engl J Med 1997; 336: 1860-6. 28. Cooper LT, Baughman KL, Feldman AM, Frustaci A, Jessup M, Kuhl U, et al. American Heart Association, American College of Cardiology, European Society of Cardiology, Heart Failure Society of America, and Heart Failure Association of the European Society of Cardiology. The role of endomyocardial biopsy in the management of cardiovascular disease: a scientific statement from the American Heart Association, the American College of Cardiology, and the European Society of Cardiology. Endorsed by the Heart Failure Society of America and the Heart Failure Association of the European Society of Cardiology. J Am Coll Cardiol 2007; 50: 1914-31. 29. Morgera T, Di Lenarda A, Dreas L, et al. Electrocardiography of myocarditis revisited: clinical and prognostic significance of electrocardiographic changes. Am Heart J 1992; 124: 455-67. 30. Lauer B, Niederau C, Kühl U, et al. Cardiac troponin T in patients with clinically suspected myocarditis. J Am Coll Cardiol 1997; 30: 1354-9. 31. Nishii M, Inomata T, Takehana H, et al. Serum levels of interleukin-10 on admission as a prognostic predictor of human fulminant myocarditis. J Am Coll Cardiol 2004; 44: 1292-7. 32. Felker GM, Boehmer JP, Hruban RH, et al. Echocardiographic findings in fulminant and acute myocarditis. J Am Coll Cardiol 2000; 36: 227-32. 628 43. Cesar Abellera.indd 628 8/10/10 12:50:26 C. Abelleira 33. Mendes LA, Dec GW, Picard MH, Palacios IF, Newell J, Davidoff R. Right ventricular dysfunction: an independent predictor of adverse outcome in patients with myocarditis. Am Heart J 1994; 128: 301-7. 34. Dec GW, Palacios I, Yasuda T, Fallon JT, Khaw BA, Strauss HW, Haber E. Antimyosin antibody cardiac imaging: its role in the diagnosis of myocarditis. J Am Coll Cardiol 1990; 16: 97-104. 35. Margari ZJ, Anastasiou-Nana MI, Terrovitis J, Toumanidis S, Agapitos EV, Lekakis JP, Nanas JN. Indium-111 monoclonal antimyosin cardiac scintigraphy in suspected active myocarditis: evolution and diagnostic impact. Int J Cardiol 2003; 90: 239-45. 36. Lauer B, Schannwell M, Kühl U, Strauer BE, Schultheiss HP. Antimyosin autoantibodies are associated with deterioration of systolic and diastolic left ventricular function in patients with chronic myocarditis. J Am Coll Cardiol 2000; 35: 11-8. 37. Friedrich MG, Sechtem U, Schulz-Menger J, Holmvang G, Alakija P, Cooper LT, et al. Cardiovascular magnetic resonance in myocarditis: A JACC White Paper. J Am Coll Cardiol 2009; 53: 1475-87. 38. Mahrholdt H, Goedecke C, Wagner A, Meinhardt G, Athanasiadis A, Vogelsberg H, et al. Cardiovascular magnetic resonance assessment of human myocarditis: a comparison to histology and molecular pathology. Circulation 2004; 109: 1250-8. 39. Wagner A, Schulz-Menger J, Dietz R, Friedrich MG. Longterm follow-up of patients with acute myocarditis by magnetic resonance imaging. Magma 2003; 16: 17-20. 40. Baughman KL. Diagnosis of myocarditis: death of dallas criteria. Circulation 2006; 113: 593-5. 41. Kindermann I, Kindermann M, Kandolf R, Klingel K, Bültmann B, Müller T, et al. Predictors of outcome in patients with suspected myocarditis. Circulation 2008; 118: 639-48; originally published online Jul 21, 2008. 42. Why HJ, Meany BT, Richardson PJ, Olsen EG, Bowles NE, Cunningham L, et al. Clinical and prognostic significance of detection of enteroviral RNA in the myocardium of patients with myocarditis or dilated cardiomyopathy. Circulation 1994; 89: 2582-9. 43. Frustaci A, Chimenti C, Calabrese F, Pieroni M, Thiene G, Maseri A. Immunosuppressive therapy for active lymphocytic myocarditis: virological and immunologic profile of responders versus nonresponders. Circulation 2003; 107: 857-63. 44. Braun JP, Schneider M, Dohmen P, Döpfmer U. Successful treatment of dilative cardiomyopathy in a 12-year-old girl using the calcium sensitizer levosimendan after weaning from mechanical biventricular assist support. J Cardiothorac Vasc Anesth 2004; 18: 772-4. 45. Ray CG, Icenogle TB, Minnich LL, Copeland JG, Grogan TM. The use of intravenous ribavirin to treat influenza virus-associated acute myocarditis. J Infect Dis 1989; 159: 829-36. 46. Drucker NA, Colan SD, Lewis AB, et al. Gamma-globulin treatment of acute myocarditis in the pediatric population. Circulation 1994; 89: 252-7. 47. Robinson JL, Hartling L, Crumley E, Vandermeer B, Klassen TP. A systematic review of intravenous gamma globulin for therapy of acute miocarditis. http://www.biomedcentral.com/14712261/5/12 48. Kuhl U, Pauschinger M, Schwimmbeck PL, Seeberg B, Lober C, Noutsias M. Interferon-beta treatment eliminates cardiotropic viruses and improves left ventricular function in patients with myocardial persistence of viral genomes and left ventricular dysfunction. Circulation 2003; 107: 2793-8. 629 43. Cesar Abellera.indd 629 8/10/10 12:50:27 Miocarditis 49. Wojnicz R, Nowalany-Kozielska E, Wojciechowska C, et al. Randomized, placebo-controlled study for immunosuppressive treatment of inflammatory dilated cardiomyopathy: two-year follow-up results. Circulation 2001; 104: 39-45. 50. Frustaci A, Russo MA, Chimenti C. Randomized study on the efficacy of inmunosuppressive therapy in patients with virus-negative inflammatory cardiomiopathy: the TIMIC study. Eur Heart J 2009; 30: 1995-2002. 51. Towbin JA, Lowe AM, Colan SD, et al. Incidence, causes, and outcomes of dilated cardiomyopathy in children. JAMA 2006; 296: 1867-76. 52. McCarthy RE 3rd, Boehmer JP, Hruban RH, Hutchins GM, Kasper EK, Hare JM, Baughman KL. Long-term outcome of fulminant myocarditis as compared with acute (nonfulminant) myocarditis. N Engl J Med 2000; 342: 690-5. 630 43. Cesar Abellera.indd 630 8/10/10 12:50:29