Documento de Consenso - Hospital Universitario Marqués de
Anuncio

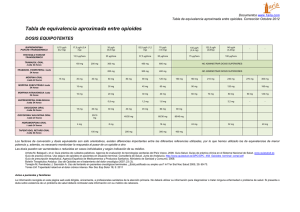
MANEJO SEGURO DEL DOLOR DOCUMENTO CONSENSO Documento Consenso Manejo Seguro del Dolor Con la colaboración de MANEJO SEGURO DEL DOLOR DOCUMENTO CONSENSO Edición: YOU & US, S.A. 2016 Ronda de Valdecarrizo, 41 A, 2.ª planta Tel.: 91 804 63 33 - www.youandussa.com Tres Cantos. 28760 Madrid Diseño y diagramación: Equipo de Diseño YOU & US, S.A. ISBN: 978-84-608-3053-5 DL: M- Esta información es de carácter científico y técnico y está dirigida a los profesionales de la salud facultados para prescribir o dispensar medicamentos en España con finalidades formativas y educativas siendo, por tanto, necesaria una formación especializada para su correcta interpretación (en adelante Contenidos). Los Contenidos están compuestos por opiniones, criterios, conclusiones y/o hallazgos propios de los autores que figuran como tal en cada una de las partes del mismo, reproducidos de una manera fiel y honesta con respecto a la información profesionalmente analizada por los mismos en estricto cumplimiento de la normativa vigente y respetando los derechos de propiedad intelectual que pudieran existir sobre los mismos. Los Contenidos pueden no coincidir necesariamente con la documentación científica o ficha técnica correspondiente aprobada por las autoridades sanitarias competentes, recomendándose encarecidamente su contraste con la información científico-técnica disponible en cada momento y su consulta con el departamento científico correspondiente. MUNDIPHARMA únicamente recomienda el uso de sus productos de acuerdo con el contenido de sus respectivas fichas técnicas y en las indicaciones debidamente autorizadas. Autores SEGURO DEL DOLOR MANEJO DOCUMENTO CONSENSO Servicio de Anestesiología y Unidad del Dolor Servicio de Reumatología • José María Carceller Malo. HUMV. Santander • Cristina Martínez Dubois. HUMV. Santander • Sergio Maldonado Vega. HUMV. Santander • Jaime Calvo Alén. Hospital de Sierrallana. Torrelavega • Alba Palacios Blanco. HUMV. Santander Servicio de Traumatología y Ortopedia Atención Primaria • Carlos Garcés Zarzalejo. HUMV. Santander • Roberto Garrastazu López. SCS. SUAP Gama. Gama. Cantabria Unidad de Cuidados Paliativos • Manuel J. Otero Ketterer. SCS. Centro de Salud Besaya. • Marta Cano Hoz. Hospital de Laredo Los Corrales de Buelna. Cantabria • Rosa Avelina Díez Cagigal. Hospital de Laredo • Mario Ruiz Núñez. SCS. SUAP Liérganes. Liérganes. Cantabria Servicio de Cardiología • Natalia Royuela Martínez. HUMV. Santander Todos los algoritmos y tablas Servicio de Nefrología incluidas en este documento, • Gema Fernández Fresnedo. Servicio de Nefrología. HUMV. Santander salvo que se indique lo contrario, son de elaboración propia Servicio de Oncología Médica realizadas a partir de datos • Almudena García Castaño. HUMV. Santander publicados y de la experiencia y Servicio de Rehabilitación práctica clínica de los autores • María del Carmen Martín Moretón. HUMV. Santander del documento HUMV: Hospital Universitario Marqués de Valdecilla / SCS: Servicio Cántabro de Salud / SUAP: Servicio de Urgencias de Atención Primaria MANEJO SEGURO DEL DOLOR DOCUMENTO CONSENSO Documento Consenso Manejo Seguro del Dolor Documento elaborado por especialistas de la Comunidad Autónoma de Cantabria CONSEJERÍA DE SANIDAD MANEJO SEGURO DEL DOLOR DOCUMENTO CONSENSO Presentación El dolor es un síntoma que acompaña al 75% de las patologías. Su presencia nos alerta de la existencia de un problema en el paciente, y no es infrecuente que suponga una traba al enmascarar otro tipo de síntomas. Con frecuencia nos encontramos con fármacos “hiperutilizados”, con riesgo para el paciente, y otros muchos infrautilizados por miedos injustificados. Se ha recopilado la opinión de diversos especialistas, primero buscando la aplicación de los diferentes fármacos analgésicos y los riesgos sobre órganos diana, y posteriormente aportando un algoritmo de aplicación seguro y adecuado de los mismos. El tratamiento del dolor es un deber para cualquier médico, y cuanto más precozmente se instaure, menor es el riesgo que hay de cronificación. Este es un documento consensuado por múltiples especialistas, fruto de un trabajo multidisciplinar sin precedentes, que esperamos sirva de orientación y consulta para cualquier médico en el ámbito de su especialidad. Desde aquí manifestamos nuestra gratitud a todos los participantes en la elaboración de este proyecto, abogando por el lema “El único dolor soportable es el dolor ajeno”. Jose María Carceller Malo Jefe de Servicio de Anestesiología, Reanimación y Unidad del Dolor. Hospital Universitario Marqués de Valdecilla. Santander Natalia Royuela Martínez Coordinadora y miembro del “Grupo de Trabajo para manejo del dolor seguro” MANEJO SEGURO DEL DOLOR DOCUMENTO CONSENSO Documento Consenso Manejo Seguro del Dolor MANEJO SEGURO DOLOR DOCUMENTODEL CONSENSO DOLOR CRÓNICO DOLOR NO ONCOLÓGICO DOLOR ONCOLÓGICO NOCICEPTIVO SOMÁTICO/VISCERAL NEUROPÁTICO NOCICEPTIVO SOMÁTICO/VISCERAL ≥60 años FRCV Cardiopatía FG <60 <60 años Sin FRCV Sin riesgo GI FG ≥60 ANTIEPILÉTICOS Pregabalina Gabapentina Otros ANTIDEPRESIVOS Amitriptilina Duloxetina Venlafaxina Intensidad (EVA) 1-3 SIN INFLAMACIÓN Paracetamol Metamizol (FG 30-60) OPIOIDE MENOR U OPIOIDE MAYOR A DOSIS BAJAS OPIOIDE MAYOR CON INFLAMACIÓN GBF I-II FG 30-60 Naproxeno* Ibuprofeno* Corticoide ASCENSOR ANALGÉSICO GBF III-IV FG <30 LOCALIZADO Parche lidocaína 5% Capsaicina tópica NO LOCALIZADO 2ª elección o 1ª elección si EVA >7 Opioide Mayor IRRUPTIVO OPIOIDE transmucoso AINE +/ADYUVANTES 4-10 AINE +/+ OPIOIDE MAYOR +/- ADYUVANTES Corticoide * • En caso de riesgo GI asociar IBP • Uso prolongado no recomendado en FG 45-30 REEVALUAR EVA Y AJUSTE DE DOSIS La indicación de los opioides mayores es para dolores intensos que sólo pueden ser controlados adecuadamente con analgésicos opioides FRCV: Factor de riesgo cardiovascular; FG: Filtrado glomerular; GI: Gastrointestinal; IBP: Inhibidor de la bomba de protones; GBF: Grado basal funcional (New York Hearth Association); EVA: Escala visual analógica MANEJO SEGURO DOLOR DOCUMENTODEL CONSENSO Equivalencia de dosis de opioides Morfina LP (mg/d) Oxicodona LP (mg/d) Oxicodona/naloxona LP (mg/d) Tramadol LP (mg/d) Hidromorfona LP (mg/d) Fentanilo TDS (mcg/h) Buprenorfina TDS (mcg/h) Tapentadol LP (mg/d) 40 20 20/10 200 4 12 100 80 40 40/20 400 8 25 35 200 120 60 60/30 50 52,5 300 LP: Liberación Prolongada TDS: Transdérmico Esto es sólo una guía orientativa para valorar la dosis. La variabilidad entre pacientes requiere que cada uno sea tratado de forma individual hasta identificar la dosis correcta. Se recomienda consultar con las FT de cada fármaco para información más detallada 160 80 80/40 16 75 70 400 MANEJO SEGURO DOLOR DOCUMENTODEL CONSENSO Abordaje escalonado del dolor musculoesquelético en pacientes con enfermedad cardiovascular o factores de riesgo para cardiopatía isquémica PARACETAMOL, AAS, OPIOIDES Seleccionar pacientes con bajo riesgo de eventos trombóticos Prescribir la menor dosis eficaz para el control de los síntomas AINES SELECTIVOS COX1 AINES NO SELECTIVOS Añadir AAS e IBP en pacientes con alto riesgo de eventos trombóticos AINES COX2 Monitorizar regularmente: HTA mantenida, empeoramiento de las cifras de TA, aparición de edemas, empeoramiento de la función renal o sangrado GI Si ocurriese alguno de los anteriores, valorar reducción de dosis o interrupción del tratamiento, cambio de fármaco u otras alternativas terapéuticas Modificado de: Circulation 2007: “Use of Nonsteroidal Antiinflamatory drugs: An Update for Clinicians. A scientific statement from the American Heart Association.” MANEJO SEGURO DOLOR DOCUMENTODEL CONSENSO Dolor neuropático A diferencia del dolor nociceptivo (daño tisular), el Dolor Neuropático (DN) está determinado por el daño de los propios nervios en el lugar del tejido circundante. Como consecuencia del daño nervioso, existe una trasmisión aberrante del impulso nervioso, generado a través de marcapasos neuronales ectópicos a lo largo de toda la vía nerviosa (DN Periférico: nervio periférico, plexos nerviosos o raíces nerviosas y DN central: cerebro, médula); además de una respuesta dolorosa a un estímulo que en condiciones normales no sería doloroso. El cerebro siente el DN como una sensación quemante, eléctrica y de hormigueo, fundamentalmente. Los cuadros clínicos más frecuentemente asociados al DN son los siguientes: • DN postquirúrgico • DN postraumático • Neuropatía isquémica • Neuralgia del Trigémino • Síndrome del Dolor Regional Complejo • DN postamputación • Túnel del carpo • Neuropatía diabética La potencial cronificación de los cuadros asociados a dolores agudos, que no son bien tratados, junto con el infradiagnóstico e infratratamiento de este tipo de cuadros, advierten de la importancia de la identificación de éstos, a través de una correcta anamnesis y exploración física. MANEJO SEGURO DOLOR DOCUMENTODEL CONSENSO Pacientes <60 años No FRCV Nociceptivo somático/visceral Tipo No Oncológico Oncológico Inflamatorio No Riesgo GI Riesgo GI Corticoide Ascensor (oral, intramuscular analgésico o infiltrado) Cox-2 No Inflamatorio Ascensor analgésico Según EVA (teniendo en cuenta el riesgo GI para los AINE): • Leve: AINE ± Adyuvante • Moderado/Intenso: AINE + Opioide ± Adyuvante • Ajustar dosis según EVA • En dolor irruptivo: Opioide transmucoso FG ≥60 Neuropático Disfuncional/Psicógeno • Si dolor localizado: Parche de Lidocaína 5% o Capsaicina tópica • GABAPENTINOIDES (pregabalina, gabapentina) • ANTIDEPRESIVOS (amitriptilina, duloxetina, venlafaxina) • OTROS Antiepilépticos (carbamacepina: neuralgia del trigémino) Ansiolíticos Antidepresivos • OPIOIDES∞ (Son 2ª elección o 1ª si EVA >7): Neurolépticos oxicodona, oxicodona/naloxona, morfina o tapentadol* • Dolor mixto (NEUROPÁTICO + Nociceptivo): oxicodona, oxicodona/naloxona o tapentadol • Dolor Neuropático Refractario TTO: INTERVENCIONISMO-U. DOLOR Igual que no oncológico Ansiolíticos de acción corta ∞ Las Recomendaciones farmacológicas en dolor neuropático - Grupo de Dolor Neuropático (NeuPSIG) de la IASP afirman que “...oxicodona LP y morfina LP son los opioides más estudiados en el tratamiento del dolor neuropático”. El NNT combinado de oxicodona o morfina es de 4,3 (95% CI: 3,4-5,8). Finnerup N et al. Lancet Neurol. 2015;14(2):162-73. * Tapentadol LP: No aparece recomendado por NeuPSIG (IASP) para el tratamiento del dolor neuropático (Clasificación GRADE). Afirman en su publicación que “sus estudios no son concluyentes”, “identificamos un estudio negativo y un estudio enriquecido positivo de tapentadol LP; el estudio de la formulación LP tiene un posible sesgo (probable desenmascaramiento de los pacientes en el periodo doble ciego) y un alto NNT (10,2, 95% IC: 5,3-185,5) en el 67% de los pacientes que respondieron en la fase abierta”. Finnerup N et al. Lancet Neurol. 2015;14(2):162-73. MANEJO SEGURO DOLOR DOCUMENTODEL CONSENSO Manejo de fármacos opioides según patología asociada A) Patología NEFROLÓGICA: Fentanilo TDS, buprenorfina TDS, oxicodona/naloxona B) Patología HEPÁTICA: Oxicodona, morfina, hidromorfona, fentanilo TDS C) Patología PANCREÁTICA: Oxicodona, oxicodona/naloxona, fentanilo TDS D) RESTO: Cualquier opioide posible, valorar el de mejor perfil según paciente Se recomienda revisar el apartado de precauciones de uso y contraindicaciones en las fichas técnicas de los diferentes productos MANEJO SEGURO DOLOR DOCUMENTODEL CONSENSO Pacientes ≥60 años o con FRCV o con FG <60 Nociceptivo somático/visceral Tipo No Oncológico Oncológico Inflamatorio No Riesgo GI Riesgo GI (GBF I-II, Corticoide (oral, FG 30-60) intramuscular Naproxeno~ o infiltrado) Ibuprofeno~ Cox-2 Corticoide No Inflamatorio (GBF III-IV, FG <30) Corticoide Opioide Paracetamol Metamizol (FG 30-60) Según EVA (teniendo en cuenta el riesgo GI y FG para los AINE): • Leve: AINE ± Adyuvante • Moderado/Intenso: AINE + Opioide ± Adyuvante • Ajustar dosis según EVA • En dolor irruptivo: Opioide transmucoso Neuropático Disfuncional/Psicógeno • Si dolor localizado: Parche de Lidocaína 5% o Capsaicina tópica • GABAPENTINOIDES (pregabalina, gabapentina) • ANTIDEPRESIVOS (amitriptilina, duloxetina, venlafaxina) • OTROS Antiepilépticos (carbamacepina: neuralgia del trigémino) Ansiolíticos Antidepresivos • OPIOIDES∞ (Son 2ª elección o 1ª si EVA >7): Neurolépticos oxicodona, oxicodona/naloxona, morfina o tapentadol* • Dolor mixto (NEUROPÁTICO + Nociceptivo): oxicodona, oxicodona/naloxona o tapentadol • Dolor Neuropático Refractario TTO: INTERVENCIONISMO-U. DOLOR Igual que no oncológico Ansiolíticos de acción corta Uso prolongado no recomendado en FG 45-30. Las Recomendaciones farmacológicas en dolor neuropático - Grupo de Dolor Neuropático (NeuPSIG) de la IASP afirman que “...oxicodona LP y morfina LP son los opioides más estudiados en el tratamiento del dolor neuropático”. El NNT combinado de oxicodona o morfina es de 4,3 (95% CI: 3,4-5,8). Finnerup N et al. Lancet Neurol. 2015;14(2):162-73. * Tapentadol LP: No aparece recomendado por NeuPSIG (IASP) para el tratamiento del dolor neuropático (Clasificación GRADE). Afirman en su publicación que “sus estudios no son concluyentes”, “identificamos un estudio negativo y un estudio enriquecido positivo de tapentadol LP; el estudio de la formulación LP tiene un posible sesgo (probable desenmascaramiento de los pacientes en el periodo doble ciego) y un alto NNT (10,2, 95% IC: 5,3-185,5) en el 67% de los pacientes que respondieron en la fase abierta”. Finnerup N et al. Lancet Neurol. 2015;14(2):162-73. ~ ∞ MANEJO SEGURO DOLOR DOCUMENTODEL CONSENSO "Dolor crónico: el Ascensor terapéutico” Torres LM. et al. De la escalera al ascensor. Rev. Soc. Esp. Dolor 2002. 9:289-290. MANEJODOCUMENTO SEGURO CONSENSO DEL DOLOR Tabla de comparativa de fármacos FAMILIA FÁRMACO DOSIS DOSIS MÁXIMA RECOMENDACIONES PREGABALINA 75 mg/12 h 600 mg/24 h VO GABAPENTINA 300 mg/12 h 3.600 mg/24 h VO AMITRIPTILINA 10 mg/24 h (aumento progresivo 10-25-50 mg, si buena tolerancia) 75 mg/24 h VO Dosis nocturna GABAPENTINOIDES ANTIDEPRESIVOS DULOXETINA 30 mg/24 h 120 mg/24 h VO Al desayuno VENLAFAXINA 75 mg/24 h 375 mg/24 h VO Eficaz a partir de 150 mg/24 h Aumentar 75 mg en dos semanas PRECAUCIÓN CONTRAINDICACIONES EFECTOS SECUNDARIOS Cefalea, somnolencia, mareo, sequedad de boca, astenia Mareos, somnolencia, leucopenia, confusión, ansiedad, ataxia Desorienación ancianos. Vigilancia estado cardiológico. Vigilancia interacciones farmacológicas IAM reciente QT largo. IMAO Estados maníacos Efectos anticolinérgicos Agranulocitosis Hipotensión ortostática Retirada progresiva. Vigilancia hepática y psicomotriz IMAO. Insf. renal grave Insuficiencia hepática En combinación con fluvoxamina, ciprofloxacino Pacientes con HTA no controlada Insomnio, náuseas, sequedad de boca, insomnio, astenia, cefalea Retirada progresiva. Glaucoma de ángulo estrecho Ajustar en insf. renal grave IAM reciente IMAO Mareos, sequedad de boca, cefalea, nauseas, sudoración, hiponatremia, aumento colesterol Retirada progresiva. Ajustar en Insuf. Renal (continúa) MANEJO SEGURO DOLOR DOCUMENTODEL CONSENSO Tabla de comparativa de fármacos (cont.) FAMILIA OPIOIDES MENORES FÁRMACO TRAMADOL OXICODONA/ NALOXONA OPIOIDES MAYORES TAPENTADOL (Inicio dosis mínima eficaz y retirada progresiva) FENTANILO TDS AINES DOSIS 50-100 mg/12 h DOSIS MÁXIMA RECOMENDACIONES 400 mg/ 24h VO 10/5 mg/12 h 80/40 mg /12 h VO 50 mg/12 h 500 mg/ 24h VO 25 mcg/h cada 3 días 100 mcg/h /72 h TDS PRECAUCIÓN Insuf. renal y/o hepática moderada aumentar intervalos de admin. Posible SD serotoninérgico en asociación con medicamentos serotoninérgicos BUPRENORFINA 35 mcg/h cada 3 días 70 mcg/h /72 h TDS TDS Es recortable. Iniciar con ¼ ó ½ NAPROXENO IBUPROFENO AAS DEXKETOPROFENO DICLOFENACO NABUMETONA 500 mg/12 h 400 mg/8 h 500 mg/6 h 25 mg/8 h 50 mg/8 h 1 g/24 h 1.500 mg/24 h 2.400 mg/24 h 4.000 mg/24 h 150 mg/24 h 150 mg/24 h 2 g/día VO y rectal VO VO y EV VO, IM y EV VO, IM, SC y rectal VO INDOMETACINA 25 mg/8 h 200 mg/24 h VO y rectal MELOXICAM 7,5 mg/24 h 15 mg/24 h VO, IM y rectal CELECOXIB 200 mg/24 h 400 mg/24 h VO FRCV ETORICOXIB 60 mg/24 h 120 mg/24 h VO FRCV METAMIZOL 575 mg/6 h 6.000 mg/24 h VO, IM y EV PARACETAMOL 500 mg/6 h 4.000 mg/24 h VO, rectal y EV 10-15 mg/24 h 0,5 mg/kg/24 h 50-75 mg/24 h 2,5 mg/kg/24 h 1,2-1,8 mg/24 h 0,06 mg/kg/24 h CORTICOIDES 4-6 mg/24 h 0,2 mg/kg/24 h 1,5-2,25 mg/24 h 0,08 mg/kg/24 h 10-15 mg/24 h 0,5 mg/kg/24 h 8-12 mg/24 h 0,4 mg/kg/24 h 12-18 mg/24 h 0,6 mg/kg/24 h 8-12 mg/24 h 0,4 mg/kg/24 h PREDNISONA (x 1) CORTISONA (x 5) BETAMETASONA (x 0,12) PARAMETASONA (x 0,4) DEXAMETASONA (x 0,15) PREDNISOLONA (x 1) METILPREDNISOLONA (x 0,8) DEFLAZACORT (x 1,2) TRIAMCINOLONA (x 0,8) EFECTOS SECUNDARIOS IMAO, ISRS, ileo, insuf. hepática y renal graves, epilepsia, insuf. respiratoria Estreñimiento, sequedad boca, mareo, cefalea, somnolencia, náuseas y vómitos, hipoglucemia Estreñimiento Depresión respiratoria grave (frecuentes: ≥1/100 y <1/10), EPOC grave. Cor pulmonale, diarrea, sequedad boca. Insuficiencia hepática Sd. abstinencia. Elevación Asma bronquial grave. o renal leve. enzimas hepáticas, Íleo paralítico. Contiene lactosa hipotensión arterial, Insuficiencia hepática mareo, cefalea, inquietud moderada a grave (frecuentes: ≥1/100 y <1/10) Estreñimiento Pancreatitis aguda, Depresión respiratoria grave, (muy frecuentes: ≥1/10) TCE, convulsiones. asma bronquial agudo, náuseas. Contiene lactosa Retención urinaria, rubor, íleo paralítico, IMAO. Posible SD serotoninérgico en disnea, prurito, ansiedad, Insuficiencia hepática y asociación con medicamentos inquietud, renal graves serotoninérgicos disminución apetito En paciente naïve a opioide. Depresión respirat. EPOC. Somnolencia, cefaléa, Bradicardia. Hipotiroidismo. Depresión respiratoria grave. vértigo, confusión, náuseas, Insuf. hepática, fiebre Hipersensibilidad estreñimiento prurito Posible SD serotoninérgico en asociación con medicamentos serotoninérgicos Somnolencia, vértigo, Depresión respiratoria cefalea, naúseas, Insuficiencia hepática Miastenia gravis, IMAO, estreñimiento, prurito, Fiebre delirium tremens diaforesis En pacientes con FRCV utilizar las dosis más bajas eficaces durante el menor tiempo posible Vigilar siempre TA y en caso de HTA cambiar de fármaco o suspender AINE AINE COX-2 OTROS ANALGÉSICOS CONTRAINDICACIONES Hemorragia digestiva activa Sangrado activo Anticoagulación Hepatopatía crónica Insuf. renal crónica Asma bronquial Insuficiencia cardíaca Generales de AINE y EII Enfermedad CV, HTA Insuf. hepática Enf. infl. intestinal Enfermedad CV, HTA Insuf. hepática Enf. infl. intestinal Similar a AINE Evitar fórmulas solubles si HTA Enfermedad hepática severa Ulcus, gastroduenitis Hemorragia digestivaI Insuf. renal aguda HTA Fotosensibilidad Broncoespasmo Insuficiencia hepática Urticaria Cefalea, edemas, estreñimnto/diarrea, dolor abdominal Cefalea, edemas, estreñimiento/diarrea, dolor abdominal HipoTA, nauseas, agranulocitosis Insuficiencia hepática a dosis altas DOSIS DE INICIO: Dependiendo de la patología a tratar se podrán utilizar dos tipos de dosis (se hace referencia siempre a dosis de prednisona): Dosis bajas: 10-15 mg/24 h (procesos inflamatorios crónicos, por ejemplo: artritis reumatoide). Dosis medias; 0,5 mg/kg/24 h (procesos inflamatorios agudos, por ejemplo: gota aguda). DESCENSO DE DOSIS: No existen pautas fijas. En caso de dosis bajas generalmente el descenso es más lento (2,5 mg cada 2 a 4 semanas) y utilizando pautas alternantes. En los cuadros agudos en los que se utilizan dosis medias generalmente se pueden hacer descensos más rápidos (5 mg/3-5 días hasta suspensión). Se recomienda consultar con las FT de cada fármaco para información más detallada Esta tabla se ha elaborado con los aspectos más relevantes en base a la experiencia de los autores MANEJO SEGURO DOLOR DOCUMENTODEL CONSENSO Escala del dolor u Z n g X h Sin dolor Poco dolor 0 2 1 Dolor moderado 3 4 Dolor fuerte 5 6 Dolor Dolor muy fuerte insoportable 7 8 9 10 MANEJO SEGURO DEL DOLOR DOCUMENTO CONSENSO FM-A-DNO-DO-11-NOV-15-V1 Patrocinado por