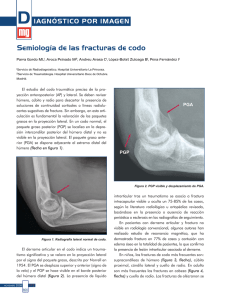
UNIVERSIDAD INDUSTRIAL DE SANTANDER Consulta Externa-HUS Doc. Claudia Serrano Doc. Ana Claudia Rangel Presentado por: Ingrid Katerine Jiménez Hernández ARTICULACION DEL CODO El codo es una articulación compleja en bisagra modificada. A diferencia del hombro, el codo tiene una estabilidad intrínseca mucho mayor gracias a su arquitectura ósea. El propósito principal del codo es posicionar la mano en el espacio. La articulación del codo es quizá la principal encargada de comunicar las acciones de la mano al tronco1. El codo es una articulación compleja que está formado por tres huesos: húmero, radio y cubito, los cuales a su vez forma 3 articulaciones1: Humerocubital: flexo-extensión Humeroradial: pronosupinación Radio cubital proximal: pronosupinación Además, funcionalmente: el humero distal consta de: Región externa: destinada a las inserciones musculares de los músculos extensores denominada epicóndilo, y otra articular, esférica, que se va a articular con la cabeza radial. Región interna: llamada epitrócleo, sirve de inserción a la musculatura flexora fundamentalmente. FRACTURAS DE CODO Los traumatismos del codo tienen un porcentaje de incidencia alto en niños (fracturas supracondileas), suelen ser más frecuentes en varones, son potencialmente graves por el déficit del movimiento, a veces con déficit vasculares. Se consideran fracturas de codo aquellas que asientan en los 6 cm distales del húmero, así como en la extremidad proximal de cúbito y radio (hasta la tuberosidad bicipital). CLASIFICACIÓN DE FRACTURAS DE CODO 2 No existe un sistema de clasificación universalmente aceptado, tal vez porque la mayoría de los sistemas que existen se basan en el concepto condíleo del extremo distal del húmero y no en el concepto bicolumnar. La clasificación de Müller se fundamenta en el involucro articular de la fractura y, con base en esta clasificación, la AO/ASIF desarrolló su clasificación comprensiva, definiendo a las fracturas como extraarticulares, parcialmente articulares y articulares, y después caracterizando el grado de fragmentación de la fractura. Este sistema es el más completo, pero no hace distinciones útiles entre las fracturas bicolumnares más comunes. Extremidad del humero inferior Extra-articulares Intra-articulares Extremidad superior Extra-articulares del cubito Intra-articulares Extremidad superior Extra-articulares del radio Intra-articulares supracondileas Por extensión Por flexion Epidondileas Epitrócleas Cóndilo externo Tróclea o cóndilo interno Dicondileas o Hahn- Steinthal tangenciales Kocher-Lorenz No hay Olecranon Coronoides Cuello del radio Cupula radial CLASIFICACIÓN DE LAS FRACTURAS EXTRAARTICULARES DE MÜLLER Y ALLGÖWER (AO)3 Tipo A1: fractura del epicóndilo medial Tipo A2: fractura supracondílea simple Tipo A3: conminuta fractura CLASIFICACIÓN DE ALLGÖWER (AO) 3 supracondílea LAS FRACTURAS UNICONDÍLEAS DE MÜLLER Y Las fracturas de tipo B1 y B2 suelen asociarse a una fractura de la fosa radial o del olécranon en el marco de una fractura-luxación del codo. Tipo B1: fractura del cóndilo medial (con inclusión de la tróclea) → 1-5% Tipo B2: fractura del cóndilo lateral (con inclusión del capitulum) → 3-10%. Tipo B3: fractura tangencial «frontal» (con inclusión de la tróclea y del capitulum) → 2% La complejidad y diversidad de estas lesiones exigen un análisis más detallado. Para ello se elaboraron distintas clasificaciones que se basan en la localización de la lesión (clasificación de Hahn-Steinthal) • Fractura del capitulum o de tipo I (SOFCOT 1980) : C tipo I: sólo se separa un fragmento osteocondral fino C tipo II: separación del cóndilo lateral con un grueso fragmento osteocartilaginoso C tipo III: fractura conminuta. • Fractura de tipo II: capitulum y cara lateral de la tróclea • Fractura transcondílea de Kocher: capitulum y tróclea. • Fractura transcolumnar: trazo frontal de las superficies articulares con separación de las columnas. CLASIFICACIÓN DE LAS FRACTURAS SUPRACONDÍLEAS E INTERCONDÍLEAS DE MÜLLER Y ALLGÖWER (AO)3 Tipo C1: fractura en Y o en T, desplazada o sin desplazamiento (supra e intercondílea simple) Tipo C2: fractura conminuta supracondílea Tipo C3: fractura conminuta articular COMPLICACIONES3 Complicaciones previas al tratamiento: • Complicaciones neurológicas4: Se presentan con una incidencia que oscila entre el 5-19% y el 49% . Las lesiones iatrogénicas se sitúan en el 2-5%, pero más del 80% son neuroapraxias y se resuelven de forma espontánea. Estos déficits neurológicos se pueden presentar debido a la propia fractura o de forma posterior a la realización del tratamiento (en la manipulación, en la hiperflexión del codo, al colocar las agujas de Kirschner), considerándose iatrogénicas. Por la región anatómica donde se producen estas frac turas (región supracondílea), los nervios que podemos encontrar afectados son; mediano, radial y el cubital. En los artículos más antiguos se encuentran el mediano ó radial como los más frecuentemente afectados. En los artículos más actuales , parece ser que el nervio interóseo anterior es el más afectado. • Complicaciones vasculares4: Los trastornos vasculares son una complicación que puede aparecer en cualquier tipo de fracturas supracondíleas, ya sea desplazada ó sin desplazar. Representan el 11% de las complicaciones. En este tipo de fractura, el olécranon está desplazado posterolateralmente y rotado, la aponeurosis bicipital actúa como una banda constrictora a lo largo de la región antecubital, resultando más vulnerable el paquete vasculo-nervioso. Estos trastornos vasculares pueden ser por lesión directa o por compresión de la arteria braquial por la aponeurosis bicipital. *arteria braquial junto al nervio mediano y la vena se luxan, por lo que hay que tener cuidado a la hora de explorar la arteria braquial, ya que pueden quedar atrapados entre el fragmento proximal y distal. • Síndrome de Volkmann4: Se estima que su incidencia representa el 0,1-0,3% y puede ser una complicación devastadora de las fracturas supracondíleas, que precisa una fasciotomía. La isquemia de los músculos y nervios del antebrazo, en pacientes con fracturas supracondíleas, pueden ser causadas por una oclusión arterial o por un síndrome compartimental o ambas. El resultado de esta isquemia es la fibrosis de los músculos y los nervios. La com- presión interna o externa de un compartimento rígido causa un colapso de los pequeños vasos e incrementa la presión venosa, conllevando a un síndrome compartimental. Infección4 Esta infección puede ser superficial alrededor de las agujas de Kirschner, encontrándose una incidencia de 0% a 7%. El tratamiento de estas infecciones incluye cura de la zona alrededor de las agujas, tratamiento antibiótico vía oral, incluso la retirada de las agujas donde existe la infección. Pero la infección también puede ser profunda incluso llegar a desarrollarse una artritis séptica y osteomielitis, y requiere un tratamiento más agresivo con antibiótico intravenoso y drenaje quirúrgico. Deformidades angulares4 Entre las deformidades angulares podemos encontrar el cúbito varo y valgo. La deformidad en cúbito varo, se considera una alteración en tres dimensiones: - Angulación medial del fragmento distal en el plano coronal. - Rotación interna del fragmento distal en el plano horizontal. - Extensión del fragmento distal en el plano sagital. Pérdida de movilidad del codo4 Las fracturas tratadas mediante reducción abierta, tienen una incidencia mayor de pérdida de movilidad, ya que al realizar el abordaje se puede generar fibrosis, retracciones y se traducirán en pérdida de movilidad. En las fracturas en las que la consolidación del frag- mento distal se realiza en hiperextensión el niño podrá tener limitación en la flexión completa, y por el contrario si la consolidación del fragmento distal se hace en hiperflexión, se podrán perder grados de extensión. La movilidad del codo, se va recuperando poco a poco, no siendo necesario, pedir la colaboración habitual al servicio de rehabilitación para la movilización del codo. Además la recuperación del arco de movilidad, es más frecuente en el primer año tras la fractura. Calcificaciones3 Esta complicación es infrecuente. Las calcificaciones de los planos capsuloligamentarios son secundarias al hematoma perifracturario (presente en el 28% de los casos). Hay que pensar en el caso singular de los osteomas postraumáticos que anquilosan la articulación de forma progresiva. La rigidez articular puede requerir una resección quirúrgica si la fase activa de los osteomas (fase caliente) ha finalizado. Las pruebas gammagráficas sucesivas permiten apreciar el final del período activo de los osteomas Seudoartrosis3 El riesgo de seudoartrosis no es mayor que el de las otras fracturas articulares (210%). La localización típica de la seudoartrosis es metafisodiafisaria con fractura del material . La principal causa suele ser un montaje poco rígido .Las fuerzas de torsión en el extremo inferior del húmero son acentuadas e interesan el foco de fractura . En las fracturas de tipo C se indica la reintervención quirúrgica mediante osteosíntesis metafisaria e injerto. Ante una seudoartrosis, en la persona de edad avanzada se puede considerar la prótesis total de codo. Callos defectuosos3 Son la consecuencia de un defecto de reducción, de un desplazamiento secundario o de una vieja lesión mal tratada. Los callos defectuosos articulares como los topes óseos o los «peldaños articulares» son fuente de rigidez articular. Los callos defectuosos rotatorios, frontales o sagitales, complican a las fracturas supracondíleas. A pesar de su situación extraarticular, se toleran mal a largo plazo. Objetivo Disminuir el dolor Disminuir adherencias Termoterapia superficial (criomasaje) Masaje cicatricial MacDermid J, Vincent J , Kieffer L , Kieffer A , Demaiter J, MacIntosh S. A Survey of Practice Patterns for Rehabilitation Post Elbow Fracture. Open Aumentar movimiento rango Disminuir la rigidez de Técnicas pasivas de estiramiento de articulaciones y tejidos blandos. TFNP Sostener-Realajar 1ra etapa: Movimiento pasivo 2da etapa: contracción isométrica submaxima del músculo objetivo con énfasis en la rotación durante 10 segundos. Después de la contracción isométrica submáxima, se instruyó a los participantes para que se relajaran durante 5 segundos. 3ra etapa: la articulación del codo se reposicionó activamente hasta el nuevo límite del rango de movimiento y luego el fisioterapeuta aplicó una fuerza de estiramiento durante 10 segundos adicionales. Repetición 10 veces con un período de descanso de 10 segundos entre dos estiramientos sucesivos Por medio de un brace la rigidez del codo, con el objetivo de ejercer una fuerza de distracción progresiva en los tejidos blandos retraídos del codo, alargándolos y Posteriormente aumentando el rango de movimiento. Orthop J. 2012; 6: 429-439 Keppler P, Salem K, Schwarting B, Kinzl L. The Effectiveness of Physiotherapy After Operative Treatment of Supracondylar Humeral Fractures in Children. J Pediatr Orthop.2005;25(3): Birinci T , Razak A, Altun S, Kural C. A structured exercise programme combined with proprioceptive neuromuscular facilitation stretching or static stretching in posttraumatic stiffness of the elbow: a randomized controlled trial. Clin Rehabil. 2018:1-12. Celli A, Celli L, Morrey B.Treatment of Elbow Lesions. 2008, Sprinter. Capt 31. 323-324. Ejercicios activo-asisitidos de prono supinación Aumentar la fuerza de los El ejercicio puede músculos periarticulares comenzar con el fortalecimiento de la mano; y es seguido por isométricos del codo y del antebrazo a medida que el dolor disminuye. Adherencia al tratamiento Eduacion al paciente Badia A, Stennett C. Sports-related injuries of the elbow. J Hand Ther.2006; 19(2): 206-26. Bibliografia 1. Moore K, Dalley A, Agur A. Anatomia con orientacion clinica. 6ta edición. Panamericana 2. Castañeda P,Decanini A, Cassis N. Fracturas del extremo distal del húmero en adultos. Experiencia en el Centro Médico ABC durante los últimos cinco años. An Med Asoc Med Hosp ABC 2004; 49 (1): 12-18. 3. Chantelot C, Wavreille G. Fractura del extremo distal del húmero en el adulto.EMC-Aparto locomotor. 2006;39(4):1-12. 4. Gómez V, Gil J, Herrera A. Complicaciones en las fracturas supracondíleas de húmero en la infancia. Revista Española de Cirugía Osteoarticular.2013;256(48):150-162.