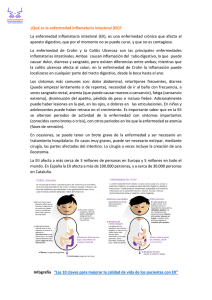
ENFERMEDAD Constipación Concepto Es una afección, como el hecho de tener una deposición menos de tres veces a la semana. Asociado con heces duras o difíciles de evacuar, presentando dolor mientras se evacua las heces o puede ser incapaz de tener una deposición después de hacer fuerza o pujar durante más de 10 minutos. Las deposiciones normales son diferentes para cada persona. Mecanismo fisiopatológico o de presentación Criterios diagnósticos Alteraciones estructurales ( compromiso anatómico) Terapia nutricional específica Condición que consiste en la falta de movimiento regular de los intestinos, lo que produce una defecación infrecuente o con esfuerzo, generalmente de heces escasas y duras. La frecuencia defecadora normal varía entre personas, desde un par de veces al día hasta tres veces a la semana. Puede considerarse un trastorno según altere o no la calidad de vida. Afección por la falta de movimiento regular de los intestinos, heces pequeñas duras y secas, esfuerzo ineficaz y doloroso para defecar Consumo adecuado de fibra soluble Consumo de líquidos Baja ingesta de ácidos También podemos recurrir a la administración de enemas y fármacos que puedan facilitar la defecación del paciente realizar actividad física. Comidas a la misma hora, comiendo despacio y masticando bien. Dificultad en la defecación, heces duras, hinchazón Distensión Dolor abdominal Estrés Dieta pobre en fibra y líquidos. Poco o ningún ejercicio físico. Hipotiroidismo o diabetes Embarazo Uso de ciertos medicamentos. Irritabilidad Anorexia flatulencia Las radiografías del abdomen, por lo general solo se realizan si se sospecha obstrucción intestinal que puede revelar materia fecal retenida en el colon, y confirmar o descartar otras causas de síntomas similares. Enfermedad celiaca La enfermedad celíaca es una enfermedad del sistema inmune en la que las personas no pueden consumir gluten porque daña su intestino delgado. Se desconoce la causa exacta de la enfermedad celiaca. En su patogenia intervienen factores ambientales, genéticos e inmunológicos. La enfermedad celíaca afecta a cada persona de manera diferente. Los síntomas pueden ocurrir en el sistema digestivo o en otras partes del cuerpo. Una persona puede tener diarrea y dolor abdominal, mientras que otra puede sentirse irritable o deprimida. La irritabilidad es uno de los síntomas más comunes en los niños. Algunas personas no tienen síntomas. Los análisis de sangre pueden ayudar al médico a diagnosticar la enfermedad. Es posible que el médico también deba examinar una pequeña muestra de tejido del intestino delga La lesión que caracteriza a la enfermedad celíaca es la atrofia vellositaria, siendo más importante en tramos altos del intestino delgado — duodeno y yeyuno proximal—. Se observa por microscopía óptica que la mucosa pierde su estructura habitual, apreciándose un aplanamiento de la vellosidad intestinal, sin perder el grosor, ya que se produce una hiperplasia de las criptas, se observa también un infiltrado de células plasmática, linfocitos, eosinófilos y en ocasiones Dieta sin gluten Se debe dar en tres etapas : La primera sin gluten, lactosa, sacarosa y fibra 2. Segunda sin gluten y con bajo aporte de lactosa, sacarosa y fibra; 3. Tercera sin gluten Enfermedad de Crohn EC es un tipo de EII crónica que puede afectar a cualquier zona del tracto digestivo, desde la boca hasta el ano. Las áreas que presentan la enfermedad con mayor frecuencia son el íleon terminal y el ciego pero puede afectar únicamente al La causa exacta de la enfermedad de Crohn se desconoce. Es una afección que se presenta cuando el sistema inmunitario del propio cuerpo ataca por error y destruye el tejido corporal sano (trastorno autoinmunitario). Los factores que pueden jugar un papel en la Un examen físico puede revelar sensibilidad o una masa abdominal en fosa iliaca derecha, articulaciones inflamadas o úlceras bucales. los signos y síntomas asociados a la enfermedad dependen de su localización. histiocitos. La actividad mitótica de las criptas se encuentra aumentada, disminuyendo el tiempo de migración celular a dos días, cuando lo habitual es de cinco días. El grosor del borde en cepillo de las células se encuentra disminuido lo cual condiciona un disminución de la actividad de las disacaridasas y peptidasas Es una enfermedad transmural, por lo tanto, la inflamación afecta a todo el espesor de la pared intestinal, desde la mucosa hasta la serosa. La pared intestinal se encuentra engrosada con afectación de la Debido a la mala absorción que pueden presentar los pacientes con enfermedad de Crohn, se suele producir deficiencias de vitaminas y minerales. Una dieta adecuada ayudará a remediar estas carencias. Los tipos de problemas de alimentos pueden recto e incluso, aunque más raramente, manifestarse aisladamente en la orofaringe enfermedad de Crohn abarcan: - Los genes y los antecedentes familiares (las personas de ascendencia judía están en mayor riesgo). - Los factores ambientales. - Tendencia del cuerpo a reaccionar en forma exagerada a bacterias normales en los intestinos. - Tabaquismo. Los principales síntomas de la enfermedad de Crohn son: - Dolor abdominal (área del vientre) con cólicos – Fiebre - Fatiga – Inapetencia - Sensación de que necesita defecar, aun cuando sus intestinos ya estén vacíos. Puede implicar esfuerzo, dolor y cólicos Diarrea acuosa, la cual puede tener sangre Pérdida de peso Los exámenes para diagnosticar la enfermedad de Crohn abarcan: - Enema opaco o tránsito esofagogastroduodenal - Colonoscopia o sigmoidoscopia - Tomografía computarizada (TC) del abdomen submucosa, la muscularis propia, la subserosa y la grasa mesentérica. Al estar afectada la grasa mesentérica, esta rodea parcialmente el intestino, al menos el 50%, por sus caras anterior y posterior. Este fenómeno se conoce con el nombre de “envoltura grasa La afección transmural puede tener como complicación la aparición de fístulas, abscesos y estenosis. variar de una persona a otra. Algunos alimentos pueden empeorar la diarrea y los gases. Para ayudar a aliviar los síntomas se puede: - Comer cantidades pequeñas de alimento a lo largo del día. -Beber mucha agua - Evitar los alimentos ricos en fibra - Evitar los alimentos grasos, grasosos o fritos y las salsas (mantequilla, margarina y crema espesa). - Reducir los productos lácteos si tiene problemas para digerir las grasas de los lácteos. Ensaye con quesos bajos en lactosa. - Endoscopia por cápsula - Evitar alimentos que usted sabe que le causan gases, como las legumbres. - Resonancia magnética (RM) del abdomen - Enteroscopia Colitis ulcerativa La CU es un tipo de EII crónica que afecta de forma difusa a la mucosa del colon. La inflamación habitualmente comienza en el recto y se extiende de forma proximal en continuidad hacia el ciego deteniéndose de forma brusca en la válvula ileocecal. -Alteración de la regulación de la respuesta inmune - Aumento de la permeabilidad intestinal - Desequilibrio de la microflora - Existen factores ambientales que pueden tener un rol en el inicio de la enfermedad en pacientes con predisposición genética - Tabaco El diagnóstico de CU se basa en la valoración conjunta de distintos parámetros, entre los que siempre deben incluirse la sintomatología, los hallazgos endoscópicos y los hallazgos histológicos -En un 10 y 15 % de los pacientes es imposible establecer con precisión un diagnóstico. - Examen de laboratorio ANCA, (anticuerpos anti citoplasmáticos de los neutro filos, puede hacer diagnóstico. - Coprocultivo - Hemograma - Electrolitos plasmáticos - Problemas con el sistema inmunitario - El crecimiento de los niños puede ser lento. - Engrosamiento de la pared intestinal y el recto con tejido cicatricial - La muerte del tejido del colon o la infección grave (sepsis) Lesión intestinal Morfología: afecta solamente el intestino grueso, sin extenderse al intestino delgado. La enfermedad inflamatoria intestinal (EII) puede favorecer el desarrollo de malnutrición energéticoproteica y déficits de micronutrientes como consecuencia de alteraciones metabólicas asociadas al propio proceso inflamatorio y por la sintomatología que puede condicionar una menor ingesta y/o malabsorción. Los trastornos nutricionales se observan, en ocasiones, en los casos de Colitis. Por lo que el soporte nutricional debe IMÁGENES: Colonoscopia RX abdomen simple Enema opaco Ecografía abdominal con edema de agua Anatomía patológica De regla se compromete el recto y además una variable extensión en continuidad al sigmoides y resto del colon, y puede llegar incluso hasta el ciego. En las zonas comprometidas la inflamación es difusa. - la lesión afecta la mucosa y la porción superficial de la submucosa. Hay lesiones degenerativas del epitelio con pérdida de mucina en el citoplasma. Infiltración leucocitaria de la lámina propia, exudado de polinucleares al lumen de las criptas (abscesos crípticos ), pérdida del epitelio y erosión considerarse como parte integral del tratamiento primario de la enfermedad. Recomendaciones en fase de remisión 1. La gran mayoría de pacientes pueden seguir una dieta absolutamente normal: variada, equilibrada y saludable 2. Ningún alimento ha demostrado desencadenar o empeorar la enfermedad. Hay que excluir por lo tanto únicamente aquellos alimentos que reiteradamente se tolere mal. 3. Pueden consumirse alimentos con fibra en cantidades normales, teniendo en cuenta que la fibra soluble (legumbres, manzana, plátano, cítricos sin piel, fresas, pera) puede ser del borde de la cripta, confluencia de erosiones y profundización de la destrucción, lo que da origen a extensas úlceras confluentes, poco profundas, con su fondo situado en la submucosa. beneficiosa para el intestino grueso. 4. No eliminar de la dieta la leche y sus derivados si no existe intolerancia a los mismos ya que son una fuente imprescindible de calcio y vitamina D. En casos de intolerancia a la Lactosa, se recomienda consumir leche sin lactosa. Recomendaciones en fase activa 1. Si no se encuentra relación entre un alimento y los síntomas digestivos, no es necesario eliminarlo de la dieta. 2. Comer poca cantidad y varias veces al día; lo ideal es repartirlas en 6 tomas (desayuno, media mañana, comida, merienda, cena y postcena) 3. Coma despacio y en un ambiente tranquilo. Masticar bien. 4. Reposar sentado hasta media hora después de las comidas principales. 5. Tomar los líquidos y el agua en pequeñas cantidades.Elegir soluciones rehidratantes. 6. No tomar alimentos ni muy fríos, ni muy calientes, ya que pueden aumentar la cantidad y disminuir la consistencia de las heces. 7. Realizar cocinados sencillos (hervidos, en su jugo, plancha, vapor, horno) y evite los fritos, rebozados, apanados y guisos. 8. Condimentar los platos con sal, excepto cuando el médico indique lo contrario. 9. Evitar tomar café, té, alcohol, chocolate y bebidas con gas. 10. Ciertos alimentos como las frutas, verduras, legumbres, leche y derivados inclúyalos progresivamente según le recomendamos más adelante. Si alguno de estos alimentos se tolera mal, hay que retirarlo e intentar incorporarlo de nuevo más adelante Colitis indeterminada Al realizar el estudio anatomopatológico se observaban características tanto de CU como de EC, lo que impedía un correcto diagnóstico. la CI es una enfermedad intestinal crónica que afecta exclusivamente al colon. Típicamente las lesiones endoscópicas observadas no permiten decidir si se Es una afección que se presenta cuando el sistema inmunitario del propio cuerpo ataca por error y destruye el tejido corporal sano (trastorno autoinmunitario). También conocida como una enfermedad de la barrera inmunológica digestiva en la que hay errores de presentación del antígeno. Un examen físico puede revelar sensibilidad o una masa abdominal en fosa iliaca derecha, articulaciones inflamadas o úlceras bucales.Los principales síntomas son: - Dolor abdominal (área del vientre) con cólicos – Fiebre - Fatiga – Inapetencia - Sensación de que necesita defecar, aun cuando sus Se presenta inflamación que afecta a todo el espesor de la pared intestinal, desde la mucosa hasta la serosa. La pared intestinal se encuentra engrosada con afectación de la submucosa, la muscularis propia, la subserosa y la Las principales metas del soporte nutricional en la EII es suministrar las calorías y proteínas adecuadas para mantener el balance nitrogenado positivo y promover la cicatrización de la mucosa. La reintroducción alimentaria debe ser gradual y el volumen en la ingesta debe disminuirse a lo largo de 3 o 4 semanas. trata de una EC o una CU y en el estudio histológico existe una destrucción de la arquitectura de las criptas e inflamación aguda y crónica que no permite diferenciar entre EC y CU. Estas determinaciones le dan a la CI la entidad como diagnostico dentro de la EII. Los factores de riesgo más comunes son: Relación familiar (interacción de factores genéticos) Factores ambientales (dieta, estrés.) Tabaquismo AINES. intestinos ya estén vacíos. Puede implicar esfuerzo, dolor y cólicos - Diarrea acuosa, la cual puede tener sangre - Pérdida de peso Los exámenes para diagnosticar la enfermedad son: - Enema opaco o tránsito esofagogastroduodenal - Colonoscopia o sigmoidoscopia - Tomografía computarizada (TC) del abdomen - Endoscopia por cápsula - Resonancia magnética (RM) del abdomen - Enteroscopia - Examen de laboratorio grasa mesentérica “envoltura grasa” La afección transmural puede tener como complicación la aparición de fístulas, abscesos y estenosis. Problemas con el sistema inmunitario - El crecimiento de los niños puede ser lento. - La muerte del tejido del colon o la infección grave (sepsis) La nutrición parenteral es útil en los casos que presenten estenosis, fistulas o malnutrición severa, también en apoyo pre y post quirúrgico. La nutrición enteral depende del nivel de severidad de la enfermedad y el nivel de tolerancia del paciente. Algunos pacientes pueden empezar con dieta líquida obteniendo un mínimo de calorías más hidratación, después de unas horas o días (mucha variabilidad individual, gravedad de los síntomas, que parte esta afectada y respuesta al tratamiento) ya se inicia la dieta basal sin residuos ni lactosa (cuando hay intolerancia o brote severo). Los concejos nutricionales mas generales son: Dieta fraccionada (varias comidas al dia 5-6) ANCA, (anticuerpos anti citoplasmáticos de los neutro filos, puede hacer diagnóstico. - Coprocultivo - Hemograma - Electrolitos plasmáticos IMÁGENES: Colonoscopia RX abdomen simple Enema opaco Ecografía abdominal con edema de agua Anatomía patológica No consumir alimentos irritantes. Tener cuidado con el consumo de fibra, si hay tolerancia solo consumir la recomendada (soluble o insoluble). Evitar los alimentos que causen flatos. Mantener una hidratación permanente. Limitar el consumo de alimentos grasosos. Mantener una dieta equilibrada para cubrir todas las necesidades del organismo y para estar en óptimas condiciones para enfrentar posibles problemas de brote de la enfermedad.