Subido por
juan mitjana
Guía Rápida Espirometría Forzada en Pediatría

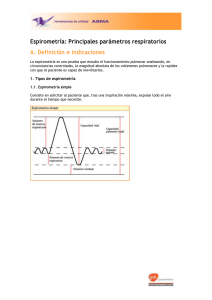
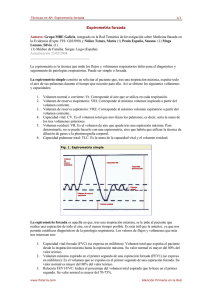
Protocolos del GVR (P-GVR 2) Guía Rápida. Espirometría forzada El pediatra de Atención Primaria y la Espirometría forzada (Actualización 2020) Autor: Grupo de Vías Respiratorias de la Asociación Española de Pediatría de Atención Primaria. Redactores: Alberto Bercedo Sanz. Pediatra. Centro de Salud Dobra. Torrelavega. Cantabria. Isabel Úbeda Sansano. Pediatra. Centro de Salud La Eliana. Valencia. Juan Carlos Juliá Benito. Pediatra. Centro de Salud República Argentina. Valencia. Manuel Praena Crespo. Pediatra. Centro de Salud La Candelaria. Sevilla. Revisión por pares: Isabel Mora Gandarillas (Asturias), Águeda García Merino (Asturias), José Antonio Castillo Laita (Aragón), Maite Callén Blecua (País Vasco), Carmen Rosa Rodríguez Fernández-Oliva (Canarias), María Isabel Moneo Hernández (Aragón), Olga Cortés Rico (Madrid), Maite Asensi Monzó (Valencia), Mar Duelo Marcos (Madrid), Isabel Reig Rincón de Arellano (Valencia). Pilar Ortiz Ros (Madrid), María Angeles Carrasco Azcona (Madrid), María Gimena Hernández Pombo (Cataluña), María Teresa Guerra Pérez (Andalucía). Fecha de publicación: 18 de junio de 2020 Cómo citar este documento técnico: Bercedo Sanz A, Úbeda Sansano I, Juliá Benito JC, Praena Crespo M y Grupo de Vías Respiratorias. Protocolo de Espirometría. Guía rápida. El Pediatra de Atención Primaria y la Espirometría. Protocolo del GVR (publicación P-GVR-2) [consultado día/mes/año]. Disponible en: http://www.respirar.org/index.php/grupo-viasrespiratorias/protocolos El Pediatra de AP y la espirometría. Guía Rápida (P-GVR-2) NOTA Los conocimientos científicos en que se basa el ejercicio de la medicina son constantemente modificados y ampliados por la investigación. Los textos médicos con frecuencia se ven pronto superados por el desarrollo científico. Los autores y editores de este documento han procurado en todo momento que lo que aquí se publica esté de acuerdo con los más exigentes principios aceptados hoy día para la práctica médica. Sin embargo, siempre cabe la posibilidad de que se hayan producido errores humanos al presentar la información. Además, avances en los conocimientos científicos pueden hacer que esa información se vuelva incorrecta algún tiempo después. Por estos motivos, ni los autores, editores, u otras personas o colectivos implicados en la edición del presente documento pueden garantizar la exactitud de todo el contenido de la obra, ni son responsables de los errores o los resultados que se deriven del uso que otras personas hagan de lo que aquí se publica. Los editores recomiendan vivamente que esta información sea contrastada con otras fuentes consideradas fiables. Especialmente en lo relativo a la dosificación e indicaciones de los fármacos, se aconseja a los lectores que lean la ficha técnica de los medicamentos que usen, para asegurar que la información que se proporciona en este documento es correcta. Este documento está dirigido a profesionales sanitarios y no a público general. © Grupo de Vías Respiratorias. Consultar para posibles actualizaciones: http://www.respirar.org/index.php/grupo-vias-respiratorias/protocolos 2 El Pediatra de AP y la espirometría. Guía Rápida (P-GVR-2) ALGORITMO DE LA PRUEBA DE ESPIROMETRÍA FORZADA ESPIRÓMETRO REPRESENTACIÓN GRÁFICA PARÁMETROS ESPIROMÉTRICOS Calibración periódica Limpieza periódica Curva volumen/tiempo Curva flujo/volumen FEV1; FVC; FEV1/FVC; FEF25-75 CONDICIONES PREVIAS Interrogar sobre: El estado actual del paciente. Sobre los posibles síntomas respiratorios u otros síntomas de coronavirus y otras infecciones respiratorias, antecedente de contacto estrecho o diagnóstico de COVID-19. Si ha tomado algún fármaco broncodilatador y cuándo ya que puede verse alterada la respuesta bronquial. Si ha realizado ejercicio físico en los últimos 30 minutos. Si ha tomado alcohol o ha fumado recientemente. Valorar si existe alguna contraindicación para realizar o posponer la espirometría. Explicar al paciente en qué consiste la técnica de la espirometría o recordársela si ya la ha realizado en otra ocasión. REALIZACIÓN DE LA MANIOBRA Ambiente tranquilo y agradable. Postura correcta. Pinza de oclusión nasal (no imprescindible si se realiza solo la maniobra de espiración forzada). Realizar una de las dos técnicas: A) Inspirar rápido, pero no forzado, hasta alcanzar la Capacidad Pulmonar Total (TLC). Introducir la boquilla en la boca, sujetarla con los dientes y cerrar los labios en torno a ella. Iniciar la espiración forzada con el máximo esfuerzo y rapidez, expulsando de forma continua todo el aire de los pulmones, hasta alcanzar el Volumen Residual (RV). Es importante espirar manteniendo la espalda recta. B) Sujetar la boquilla con los dientes y sellarla con los labios. Respirar a volumen corriente durante 2-3 ciclos. Inspirar rápido, pero no forzado, hasta alcanzar la TLC. Iniciar la espiración forzada con el máximo esfuerzo y rapidez hasta alcanzar Volumen Residual (RV). Con ambas técnicas se puede completar la prueba con una inspiración forzada hasta alcanzar la TLC. Realizar, al menos, dos maniobras aceptables en niños y tres en adolescentes. SELECCIÓN DE RESULTADOS CRITERIOS DE ACEPTABILIDAD Maniobra realizada con un esfuerzo adecuado. Inicio desde la posición de inspiración máxima y sin indecisión o falso comienzo. Comienzo con volumen extrapolado menor del 5% de la FVC o inferior a 0.100 L. Con espiración continua y sin rectificaciones. Sin tos o maniobra de Valsalva. Sin fugas ni obstrucción en la pieza bucal. Tiempo de espiración forzada (FET): No es necesario un mínimo FET, lo importante es conseguir una meseta al final de la espiración, que se observa en la curva volumen/tiempo. (Tiempo espiratorio aproximado ≥ 2 segundos en niños entre 6-8 años, ≥ 3 segundos en niños entre 8-10 años y ≥ 6 segundos en niños mayores de 10 años). Análisis de las gráficas espirométricas (especialmente de la curva flujo/volumen). CRITERIOS DE REPETIBILIDAD Los dos mejores valores de FVC no difieren entre sí más de 0.150 L Los dos mejores valores de FEV1 no difieren entre sí más de 0.150 L. Si la FVC es igual o menor de 1 L, la diferencia entre los dos mejores valores de FVC y los dos mejores valores de FEV1 no debería ser mayor de 0.100 L. © Grupo de Vías Respiratorias. Consultar para posibles actualizaciones: http://www.respirar.org/index.php/grupo-vias-respiratorias/protocolos 3 El Pediatra de AP y la espirometría. Guía Rápida (P-GVR-2) PATRONES DE ALTERACIONES ESPIROMÉTRICAS TIPO OBSTRUCTIVO Se caracteriza por la disminución del cociente FEV1/FVC (< 0,80 ó 0,90 en preescolares), del FEV1 (< 80%) y del FEF25-75 (<65%), con una FVC normal (≥80%) o ligeramente disminuida, respecto a los valores de referencia en función de la edad, sexo, talla y etnia. Actualmente, para mayor exactitud, se aconseja conocer el Límite Inferior de Normalidad (LIN), que equivale al percentil 5 de los valores de referencia. Se considera que la espirometría es normal si sus valores son superiores a este. Muchos espirómetros ya expresan los resultados incorporando el LIN y su diferencia con los valores teóricos (z-score). El rango normal oscila entre -1,96 z-score a +1,96 z-score. El z-score de -1,64 corresponde al LIN o percentil 5. TIPO NO OBSTRUCTIVO (RESTRICTIVO) Se caracterizan por una relación FEV1/FVC normal o aumentada, con una disminución de la FVC. TIPO MIXTO Coexisten ambos tipos de alteraciones ventilatorias. PRUEBA DE BRONCODILATACIÓN EJECUCIÓN Realizar la espirometría forzada en situación basal. Administrar el broncodilatador inhalado con cámara: salbutamol 400 mcg (4 pulsaciones intercaladas por 30 segundos). Permanecer en reposo durante 10-15 minutos. Repetir la espirometría forzada post-broncodilatador. EXPRESIÓN DE LOS RESULTADOS La variable empleada en la demostración de la reversibilidad es el FEV 1. La mejor manera de valorar la respuesta broncodilatadora es el cambio porcentual respecto al valor teórico del FEV1. INTERPRETACIÓN La prueba broncodilatadora es fundamental en el diagnóstico de asma. Se considera positiva el cambio porcentual del FEV1 > al 12% respecto al valor previo o del 9% respecto al valor teórico, pero si es negativa no excluye el diagnóstico. TEST DE EJERCICIO EJECUCIÓN Realizar la espirometría forzada basal. Carrera libre: Duración 6 minutos. Intensidad suficiente para alcanzar una frecuencia cardiaca superior al 85% de la frecuencia máxima para su edad (210 menos la edad en años). Finalización brusca. Realizar espirometrías seriadas post-ejercicio: A los 0-2 minutos de cesar el esfuerzo, repetir a los 5, 10, 15 y opcionalmente a los 20 y 30 minutos. La obstrucción bronquial máxima suele ocurrir entre 3 y 15 minutos después de finalizar el ejercicio. EXPRESIÓN DE LOS RESULTADOS La variable empleada en el estudio de la hiperrespuesta bronquial es el FEV 1. El resultado se expresa como el cambio porcentual respecto al valor basal del FEV1. INTERPRETACIÓN Se considera positivo un descenso porcentual del FEV1 del 12% sobre el valor basal (> 10% en adolescentes y adultos). Un test de carrera libre negativo no excluye el diagnóstico de asma inducida por el ejercicio. © Grupo de Vías Respiratorias. Consultar para posibles actualizaciones: http://www.respirar.org/index.php/grupo-vias-respiratorias/protocolos 4