Tema TR7
Anuncio

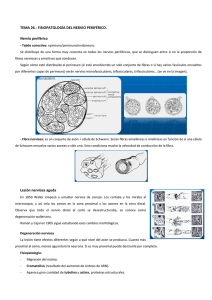
Tema TR7. FISIOPATOLOGÍA DE LOS NERVIOS PERIFÉRICOS. Objetivos operativos: Precisar la estructura, función y propiedades del nervio periférico frente al nervio raquídeo. Comprender la fisiopatología de la tracción, compresión y sección del nervio periférico. Relacionar los mecanismos lesionales y el tipo de lesión anatomoclínica. Analizar los procesos de degeneración-regeneración nerviosa en relación con el pronóstico. Conocer el fundamento fisiopatológico de las técnicas quirúrgicas utilizadas en este tipo de patología. Determinar el valor y la oportunidad del tratamiento quirúrgico y fisioterapéutico. Establecer diagnóstico, pronóstico y orientación terapéutica según el origen y grado de lesión. Nervios periféricos: Composición: -fibras nerviosas (mielínicas / amielínicas). Transporte axonal. Despolarización y repol. -tej. conectivo: soporte, protección (epineuro, perineuro, endoneuro) -vascularización Epineuro: resistencia a tracción. Vaina nervio. Perineuro: barrera hematoneural. Diferencia fascículos. Vaina fascículos. Endoneuro: envuelta axones y cubiertas. Pared tubo endoneural. Fascículos: grandes (1), pequeños (2), grandes y pequeños (3). Entrecruzamiento, distribución. Vascularización: sistemas extrínseco e intrínseco. Lesión=ISQUEMIA. -Capilares de reserva: cambio dirección flujo (resistencia a isquemia, fracaso en sección). Diferencias nervio periférico / nervio radicular o raíz: -raíz sin cubierta tejido conectivo (protección meníng.): menor resistencia a estiramiento brusco -vascularización intrarraquídea Mecanismos de lesión: -TRACCIÓN: resiste a la elongación el epineuro, en recuperación a partir 7 días de sutura. Riesgo rotura fibras con vaina conservada, fibrosis (difícil regeneración). -tracción lenta: viscoelasticidad permite adaptación (15% elong. antes de isquemia, 20% antes de rotura) -tracción rápida: menor elasticidad (alargamiento máximo 4%) -COMPRESIÓN: aplastamiento (traum. directo), atrapamiento (alt. isquémica, lenta) -compresión aguda, disminuye veloc. conducción y flujo venular. -compresión crónica, con fricción y compresión, inv. fibroblástica y edema, conflicto espacio. -SECCIÓN: vainas, vascularización, fibras. Completa o parcial. Varía según afectación fascículos. -Neurapraxia, axonotmesis, neurotmesis de Seddon. Tipos 1, 2, 3, 4 y 5 de Sunderland. Evolución de la lesión: -Degeneración y regeneración: -distal (walleriana) -proximal (Cajal) Influye: -isquemia -tensión -factores intrínsecos (NGF, FGF, IGF, laminina, leucopeptina) -Factores clínicos de la lesión: -edad -tipo nervio (motor, sensitivo,mixto) -localización (distal, proximal) -alteraciones funcionales distales (rigidez, atrofia). Diagnóstico y tratamiento: -Anamnesis -Exploración: actitud mano o pie, sensibilidad, mov. activa (Daniels 0/5, 1/5, 2/5, 3/5, 4/5, 5/5) -Neurofisiología: ENG, EMG (dif: lesión completa/parcial, nivel lesional, recuperación). Tratamiento conservador (dolor, protección piel, estimulación, mov pasiva, edema) Tratamiento quirúrgico: paliativo (transposiciones), reparativo (3sem-6meses): bajar grado de Sunderland (coaptación cubiertas). ORTOPEDIA EN PARÁLISIS FLÁCCIDA Y ESPÁSTICA Parálisis: Incapacidad o dificultad funcional para movimiento y/o postura por trastorno neurológico. Parálisis espástica (parálisis cerebral): 1ª neurona, origen vía motora. No disfunción orgánica distal (consecuencia). Dif: -infantil (causas perinatales) -adulto (descompensación parálisis infantil, o causa adquirida: ACV) Caract: aumento tono muscular al estiramiento. Tipos: mono-, di-, hemi-, para-, tetraplegia. Bases del tratamiento: -educación y comunicación -actividad y vida cotidiana -movilidad -deambulación. Papel cirugía: ayudar a corregir defectos locales que interfieran con rehabilitación del paciente -corregir deformidades (estáticas o dinámicas: alargamientos, tenotomías, osteotomías…) -equilibrar fuerzas musculares (neurectomías; muy peligrosas transferencias) -estabilizar articulaciones incontroladas (artrodesis y refuerzos). Parálisis fláccidas (poliomielitis, mielomeningocele): 2ª neurona, astas anteriores médula. Dif: -poliomielitis (aguda, crónica) y sus secuelas (niño y adulto) -mielomenigocele: -grupo I (hasta L3), rara deambulación -grupo II (desde L4, no glúteo medio, sí cuad). Nec. ortesis y muletas. -grupo III (sí glúteo medio y cuad). Ortesis cortas, deambulación. Tratamientos ortopédicos: -dar soporte (ortesis AFO, KAFO, HKAFO) -mejorar función corrigiendo déficits mediante: -transferencias tendinosas -correcciones óseas al final del crecimiento (osteotomías, artrodesis). -riesgos con mielos, pues pérdida de sensibilidad de protección.