TROMBOSIS VENOSA PROFUNDA FEMORAL COMO ... SÍNDROME DE BUDD-CHIARI EN MUJER JOVEN PUÉRPERA.
Anuncio

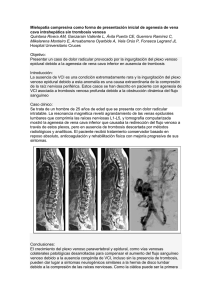
TROMBOSIS VENOSA PROFUNDA FEMORAL COMO PRIMER SÍNTOMA DE SÍNDROME DE BUDD-CHIARI EN MUJER JOVEN PUÉRPERA. AUTORES: Alba Méndez Fernández, Clara Piqueres Falcó, Rebeca Vázquez Dopazo, Oskarina Silva González, Manuel Martinez Pérez. Complejo Hospitalario Universitario de Santiago de Compostela. INTRODUCCIÓN: El síndrome de Budd-Chiari viene definido por el conjunto de cambios anatómicos y fisiológicos generados por la reducción del flujo de retorno venoso hepático. La obstrucción parcial o total de la vena cava en su segmento suprahepático produce hepatomegalia, dolor, ascitis e insuficiencia hepática, con muy alta mortalidad. La trombosis venosa es un proceso oclusivo del sistema venoso susceptible de desarrollo múltiple en diversos sectores anatómicos, cualidad que aumenta su potencialidad embólica y por consiguiente su motbimortalidad. Por tal motivo el diagnóstico etiológico alcanza una gran importancia. La etiología de la trombosis venosa viene determinada por patologías que ocasionan alteraciones sanguíneas (patologías hematológicas), hemodinámicas (alteraciones del flujo sanguíneo) y morfológicas (lesiones del sistema venoso). Las características sistémicas de alguna de ellas (alteraciones congénitas de la coagulación, patología tumoral...) las hacen más proclives a provocar estos procesos múltiples. CASO CLÍNICO: Mujer de 30 años. Embarazada de 36 semanas (G1), a tratamiento con progesterona en semanas previas por amenaza de parto pretérmino. Presenta un cuadro de aumento de volumen y dolor en miembro inferior derecho. A la exploración física se aprecian pulsos positivos a todos los niveles, sin alteraciones de sensibilidad ni motilidad, con enrojecimiento y empastamiento de miembro inferior derecho desde raíz de muslo, edema, y dolor. El ecodoppler venoso demuestra trombo anecogénico en vena femoral común y superficial. Entre sus antecedentes debe destacarse el haber estado sometida durante varios años a tratamiento con anticonceptivos orales. Grupo sanguíneo B positivo. Sin antecedentes familiares conocidos de interés. Con el diagnóstico clínico de trombosis venosa profunda en miembro inferior derecho se inicia tratamiento con heparina de bajo peso molecular a dosis anticoagulantes. Una semana más tarde, la paciente, continuando a tratamiento anticoagulante da a luz mediante parto natural sin complicaciones inmediatas. A las pocas horas, presenta clínica de disnea brusca y abdomen agudo. Ingresa en la Unidad de Reanimación, con la sospecha inicial de TEP; se realiza angioTC torácico en el que no se demuestran defectos de replección intraluminales evidentes en arterias pulmonares. Incidentalmente se visualiza colección perihepática. Completando estudio con TC abdominal, se evidencian signos de trombosis de vena cava inferior en su segmento intrahepático, venas suprahepáticas media y derecha y rama derecha de vena porta. (Fig 1). El estudio analítico sanguíneo muestra Dímero D 43.132, con datos de isquemia hepática, sin hemólisis en sangre periférica. Se realiza estudio trombofílico evidenciándose descenso de antitrombina III, proteinas C y S antigénicas, así como heterocigosis para mutación 1691A del gen del factor V de Leiden. La iliocavografía confirma el diagnóstico , y la aortografía abdominal no demuestra fuga en arbol hepático arterial. A la vista de los mismos se emite el diagnóstico de Trombosis venosa profunda de venas suprahepática, porta y parcial de cava (Síndrome de Budd-Chiari), infarto hepático y hematoma hepático subcapsular por rotura de cápsula hepática tras bloqueo venoso agudo. (Fig 2). A pesar del tratamiento anticoagulante la paciente sufre empeoramiento clínico progresivo precisando intubación orotraqueal. El cuadro abdominal hace oportuna la laparotomía urgente para drenaje de hematoma abdominal y cápsula de Glisson (Servicio de Cirugía General y Aparato Digestivo). La evolución es favorable y el angioTC de control a los 15 días muestra importante mejoría radiológica, con colección subcapsular perihepática en reabsorción y recanalización venosa casi total, excepto en rama derecha de vena porta. (Fig 3). Tras una favorable evolución, es dada de alta con tratamiento ambulatorio anticoagulante 20 días despues del parto, día en que se iniciara el proceso patológico. DISCUSIÓN: Este caso clínico es ilustrativo de la importancia del diagnóstico etiológico en la trombosis venosa, en una paciente que estuvo expuesta constantemente a factores de riesgo: anticonceptivos orales, embarazo, y sin estudios hematológicos previos. Las alteraciones hematológicas constituyen uno de los mecanismos etiopatogénicos de la trombosis venosa, que al tratarse de una afectación sanguínea general es susceptible de desencadenarse en cualquier parte del organismo. Esto da lugar a que la trombosis venosa forme parte de síndromes generales como el síndrome paraneoplásico. En esta línea recobra sentido el estudio general del paciente ante un cuadro de trombosis venosa. Se enfatiza la necesidad de un diagnóstico etiológico de la trombosis venosa sobretodo en pacientes cuyas características generales no demuestran con claridad la causa del proceso trombótico. Las peculiaridades del presente caso en cuanto a las alteraciones analíticas hematológicas (el factor V de Leiden, en heterocigosis, aumenta entre 3 a 8 veces el riesgo de trombosis venosa profunda) y su historia clínica reproductiva corroboran esta afirmación. La potencialidad trombótica de esta paciente viene incrementada por la gestación y el puerperio, que son ya de por si estados protrombóticos. El embarazo aumenta el riesgo de enfermedad tromboembólica venosa de 3-6 veces, siendo los dos factores de riesgo más importante en el embarazo la existencia de trombofilia y el antecedente de episodios previos de trombosis. Esta paciente incrementó su riesgo con el tratamiento con anticonceptivos durante varios años previos a su embarazo. En mujeres con antecedentes familiares de tromboembolismo venoso y/o trombofilia conocida y ante una situación de riesgo como supone la gestación, tratamiento hormonal sustitutivo o anticonceptivos orales (asociados a un riesgo aumentado 4 veces de trombosis), debe valorarse la realización de estudio de trombofilia antes de iniciar dicho factor de riesgo. Aunque el factor V de Leiden no se considera de tan alto riesgo trombogénico para realizar una profilaxis permanente no debe considerarse esta actitud de manera generalizada como lo demuestra el caso de esta paciente ya que su potencialidad trombótica está indudablemente confirmada. Por otra parte, los estudios coste-efectividad que valoran el screening en esta situación, demuestran que su realización, previo al inicio de tratamiento con anticonceptivos previene 26 casos por cada 10000 mujeres estudiadas. En definitiva, a la vista de este caso clínico creemos que debe enfatizarse la necesidad del diagnóstico etiológico de la trombosis venosa con el fin de alertar sobre la posibilidad de presentación múltiple (en varias regiones anatómicas) que pueden pasar desapercibidas en un primer momento y ser de gran repercusión como ocurrió en nuestro caso. Aunque el coste-incidencia del estudio trombofílico puede ser discutido, pensamos que ante el más mínimo indicio de característica protrombóticas, debe realizarse antes de iniciar un tratamiento con capacidad trombogénica. Fig 1. TC tóracoabdominal Fig 2. TC abdominal: rotura capsula hepática y hematoma. Fig 3. TC control. BIBLIOGRAFIA: [1] Feldman M, Sleisenger M. H, Friedman L. Enfermedades gastrointestinales y hepáticas: fisiopatología, diagnóstico y tratamiento. Vol. 2. 7ª ed. Editorial Médica Panamericana, 2004. ISBN 97884-79038-20-5. [2] Grimes D, Gretchen S, Levi E. “Screening women for oral contracepcion: Can family history inherited thrombophilias”. Obstetrics and Gynecology (October 2012). Vol. 120, No. 4. [3] Jacobsen Anne Flem, et al. “Venous thromboembolism associated with pregnancy and hormonal therapy”. Best practice & research clinical haematology (2012); 25: 319-332. [4] Fontcuberta J. (coord.), et al. Trombosis en la mujer. Aspectos prácticos. SETH. Leo Pharma, 2012. ISBN 978-84-15226-14-7. [5] Altunayoglu V, Turendi S, Gunduz A, Karacay Y, Akdogan R.A. “Cerebral venous thrombosis and hepatic venous thrombosis during pregnancy”. J. Obstet. Gynaecol (February 2007). Res. Vol. 33, No 1: 78-82. [6] Wu O, Robertson L, Twaddle S, Lowe G, Clark P, Greaves M, Walker I.D, Langhorme P; Brenkel I, Regan L, Greer I.A. “Screening for thrombophilia in high-risk situations: sistematic review and costeffectiveness analysis. The thrombosis: risk and economic assessment of thrombophilia screening (TREATS) study”. Health Technology Assessment (Apr 2006); Vol. 10(11): 1-110. [7] Wu O, Robertson L, Langhotne, Twaddle S, Lowe G, Clark P, Greaves M, Walker I, Brenkel I, Regan L, Greer I. “Oral contraceptives, hormone replacement therapy, thrombophilias and risk of venous thromboembolism: a sistematic review”. Thromb haemost (2005); 94: 17-25. [8] Shannon M, Bates et al. “Use of antithrombotic agents during pregnancy”. Chest 2004. 126: 627S644S.