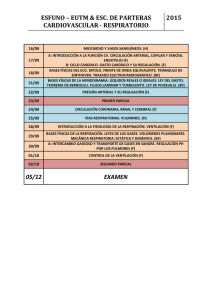
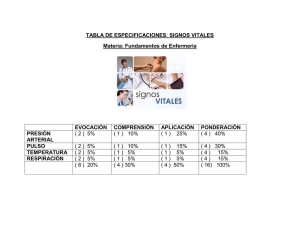
Signos Vitales - Seminario
Anuncio

UNIVERSIDAD DE ORIENTE NÚCLEO BOLÍVAR ESCUELA DE CIENCIAS DE LA SALUD CÁTEDRA ITPP 2 SIGNOS VITALES Prof.: Carolina Rodríguez Realizado por: Aguilera Enderson C.I.: 18.665.586 Delgado Yudeima C.I.: 20.264.397 Hernández Sandra C.I.: 19.239.548 Maldonado Yesenia C.I: 19.859.365 Prieto Luisanggela C.I.: 22.725.708 Torres Georgina C.I.: 22.969.022 Gregorio Ciudad Bolívar, Mayo 2012. ÍNDICE DE CONTENIDO INTRODUCCIÓN SIGNOS VITALES Definición…………………………………………………………………… Temperatura Corporal............................................................................ Hipertermia………………………………………………………………….. Hipotermia…………………………………………………………………… Tipos de termómetros.……………………………………………………… RESPIRACIÓN Definición…………………………………………………………………… Movimientos Respiratorios………………………………………………… Órganos que participan……………………………………………………. Función Respiratoria………………………………………………………. Valores Normales y Anormales…………………………………………… Problemas o alteraciones respiratorias…………………………………… Características……………………………………………………………….. Tipos…………………………………………………………………………… Fases respiratorias…………………………………………………………… Enfermedades respiratorias FRECUENCIA CARDIACA Definición……………………………………………………………………… Importancia…………………………………………………………………….. Características…………………………………………………………………. Frecuencia cardiaca normal………………………………………………….. Alteraciones…………………………………………………………………….. Valores Normales y Anormales………………………………………………. PULSO ARTERIAL Definición……………………………………………………………………….. Tipos de pulsaciones………………………………………………………….. Recomendaciones…………………………………………………………….. Pasos para tomar el pulso…………………………………………………….. Medición…………………………………………………………………………. Técnicas…………………………………………………………………………. Valores normales……………………………………………………………….. TENSION ARTERIAL Definición……………………………………………………………………….. Factores………………………………………………………………………….. Valores Normales………………………………………………………………. Valores Patológicos…………………………………………………………….. Hipertensión Arterial…………………………………………………………….. Hipotensión Arterial……………………………………………………………… Técnicas de medición……………………………………………………………. Equipos utilizados………………………………………………………………. CONCLUSION……………………………………………………………………... BIBLIOGRAFIA……………………………………………………………………… INTRODUCCIÓN Los signos vitales reflejan el estado fisiológico del cuerpo y las alteraciones de las funciones normales del organismo, en este sentido, se deben realizar las mediciones de manera confiable para de esta manera conocer el estado de salud de la persona. Es un reto para los especialistas de la medicina, hacer diagnósticos asertivos, por ello, es importante en la toma de decisiones tener un diagnóstico amplio de la situación del paciente, por cuanto de allí depende el tratamiento adecuado a la sintomatología que presenta la persona, como un sistema integrado. Ante esta situación, es fundamental el proceso de actualización académica de los especialistas de la medicina, a los fines de absorber y poner en práctica los avances científicos a nivel mundial, en vista que su principal materia prima es la vida, preservarla y mantenerla en condiciones óptima de salud, garantiza una mayor calidad de vida. En la búsqueda continua y actualizada de conocimientos en materia de salud, se desarrollan los aspectos enfocados directamente en los signos vitales, la respiración, frecuencia cardiaca, pulso arterial y presión arterial, aspectos vitales para la existencia del ser humano. Todos importantes para comprender los estados de salud del ser humano. Finalmente se presentan las conclusiones y la bibliografía. SIGNOS VITALES Se denominan signos vitales a las señales o reacciones que presenta un ser humano con vida que revelan las funciones básicas del organismo. El estar vivos tiene implícito mantener en forma automática un sin número de funciones, que pasan inadvertidas: Temperatura del cuerpo (frío-calor), la respiración (rápida o lenta), el pulso arterial (acelerado-desacelerado) y la presión sanguínea (alta o baja). Ellos constituyen los signos vitales; su variación refleja salud o enfermedad. La importancia de los signos vitales radica en que expresan de manera inmediata, los cambios funcionales que suceden el organismo, cambios que de otra manera no podrían cualificados ni cuantificados. Los Signos Vitales principales son: respiración, pulso, temperatura y tensión arterial Signo: Cualquier manifestación objetiva o física de un estado patológico. Vital: Relativo a la vida, que da y conserva la vida. Cuatro indicadores útiles en la función corporal, respiración, presión arterial, pulso y temperatura constituyen los signos vitales. Temperatura Corporal Magnitud física que puede ser determinada por un termómetro y que caracteriza, de manera objetiva, el grado de calor corporal. La temperatura es una magnitud referida a las nociones comunes de caliente, tibio, frío que puede ser medida, específicamente, con un termómetro. En física, se define como una magnitud escalar relacionada con la energía interna de un sistema termodinámico, definida por el principio cero de la termodinámica. Más específicamente, está relacionada directamente con la parte de la energía interna conocida como "energía cinética", que es la energía asociada a los movimientos de las partículas del sistema, sea en un sentido trasnacional, rotacional, o en forma de vibraciones. A medida de que sea mayor la energía cinética de un sistema, se observa que éste se encuentra más "caliente"; es decir, que su temperatura es mayor. Valores: Temperatura Normal: 35’5 – 37 ºC Febrícula: 37’1 – 37’9 ºC Fiebre: >38 ºC Hipotermia: <35’5 ºC Terminología: PIREXIA: fiebre APIREXIA: falta de fiebre PIRÓGENO: productor de fiebre NORMOTERMIA: temperatura normal HIPERTERMIA: aumento de la temperatura normal HIPOTERMIA: disminución de la temperatura normal Existen varios tipos de termómetros, aunque el más utilizado es el de mercurio. Se trata de un cilindro de cristal hueco con un depósito lleno de mercurio y una escala graduada que va desde los 35 hasta los 42 oC. En un termómetro se distinguen dos partes: el tallo, que comprende la zona de la escala graduada y el bulbo, que es donde se aloja el mercurio. Como se puede observar en la figura, existen dos tipos de termómetros de mercurio: el buco axilar y el rectal. La única diferencia entre ambos es la forma del bulbo, que en el rectal es más redondeado y corto. La temperatura corporal se puede medir en: 1. BOCA Más exacta 3 min. Bulbo por debajo de la lengua No morderlo, sólo sujetarlo No debe haber ingerido líquidos calientes ni haber fumado 15 min. antes. Contraindicada en: Niños, pacientes inconscientes, pacientes agitados, pacientes intubados y pacientes con cirugía o infección de boca Pasos 1.- Antes de introducir el termómetro en la boca compruebe que el paciente no acaba de fumar o de ingerir líquidos fríos o calientes. Si es así, espere 15 minutos. 2.- Pídale al enfermo que abra la boca y coloque el bulbo del termómetro bajo su lengua. 3.- Indique al paciente que cierre la boca suavemente y que mantenga el tallo del termómetro próximo a una de las comisuras. Adviértale claramente que debe sujetar el termómetro con los labios y nunca con los dientes. 4.- Retire el termómetro cuando hayan pasado unos 3-5 minutos. La temperatura se toma en la boca utilizando el termómetro clásico o los termómetros digitales más modernos que usan una sonda electrónica para medir la temperatura. 2. AXILA / INGLE 5 min. Zona muy seca (no friccionar) Bien sujeto y colocado, asegurando el contacto con la piel Posición cómoda (sentado o tumbado) Pasos 1.- Antes de colocar el termómetro en la axila compruebe que está seca y que no acaba de ser friccionada. Si estuviese húmeda, séquela mediante toques. Si acaba de ser friccionada, espere quince minutos. 2.- Coloque el termómetro de tal modo que el bulbo quede en el centro de la axila. 3.- Dígale al paciente que aproxime el brazo al tronco y que cruce el antebrazo sobre el tórax. Así el termómetro no se caerá. 4.- Retire el termómetro cuando hayan pasado unos 5-7 minutos. La temperatura se tomar debajo del brazo utilizando un termómetro de vidrio o digital. Las temperaturas que se toman en esta zona suelen ser de 0,3 a 0,4°F más bajas que las que se toman en la boca. 3. RECTO 1 – 2 min. Termómetro rectal Proporcionar intimidad Posición adecuada: - Adultos: D. Lateral - Niños: D. Supino con piernas flexionadas por el abdomen - Indicada en niños - Contraindicada si hay problemas rectales (intervenciones, hemorroides, estreñimiento...) - Si se ha administrado enema o supositorio se debe esperar 15 min. Pasos 1.- Antes de introducir el termómetro en el recto ponga un poco de lubricante en una gasa y páselo por el extremo del bulbo (cubriendo unos 3.5 cm en el adulto y unos 1.5-2.5 cm en los niños). 2.- Compruebe que el paciente no acaba de recibir un enema. Si es así, espere 15 minutos. 3.- Pídale al paciente que se coloque en decúbito lateral y que flexione la pierna situada en el plano superior. 4.- Exponga el ano elevando la nalga superior con su mano no dominante. 5.- Pida al paciente que realice una inspiración profunda (se relaja el esfínter) e introduzca el termómetro lentamente, sin forzar. La longitud a introducir dependerá de la edad y la constitución del individuo: 1.5 cm en los bebés, 2.5 cm en los niños y 3.5 cm en los adultos. 6.- Mantenga el termómetro en dicha posición durante 2-3 minutos. Sujete todo el tiempo el termómetro y evite que el paciente se mueva, así se impedirá una posible rotura del instrumento. Las temperaturas que se toman en el recto (utilizando un termómetro de vidrio o digital) tienden a ser de 0,5 a 0,7° F más altas que si se toman en la boca. Después de haber descrito los diferentes puntos en los que puede ser medida la temperatura del individuo es importante señalar que existen condiciones que pueden influir en la variación de temperatura sin que esta sea considerada como una patología, entre las que se encuentran: Actividad física: Eleva la temperatura corporal ya que el músculo activo libera más calor, por ello, el temblor (o tiritón) es una forma particular de actividad física que pone en movimiento ciertos músculos para estimular el metabolismo y de ese modo calentar el cuerpo. Ambiente: La temperatura corporal presenta variaciones entre el día y la noche, las cuales no van más allá de 0,25º C. Ovulación: Como consecuencia de la ovulación, el ovario fabrica una hormona llamada progesterona, que actúa en el centro de control térmico del cerebro y provoca una suba de 0,5 ° C en la temperatura corporal. Cuando se detecta esta variación se puede inferir la presencia de progesterona, o sea de ovulación. Condiciones de vida: Si el individuo habita en zonas donde recibe altas concentraciones de calor como en el caso de personas de bajos recursos, su temperatura corporal aumentara sin que esta represente motivos de riesgo para el mismo aparentemente. Valores normales de la temperatura Edad Grados Centígrados Recién Nacido 36.1-37.7 Lactante 37,2 Niños de 2 A 8 años 37,0 Adultos 36,5-37,5 La fiebre: Conocida como temperatura o calentura, es un aumento en la temperatura corporal por encima de lo que se considera normal. La temperatura normal del cuerpo humano oscila entre 35 y 37.5 °C. La fiebre actúa como respuesta adaptativa que ayuda al cuerpo a combatir los organismos que causan enfermedades y surgen en respuesta a unas sustancias llamadas pirógenos que se derivan de virus que invaden el cuerpo, o que son producidas por las propias células. Debido al sistema inmunitario poco experimentado con el que cuentan, los niños son más propensos a sufrir fiebres elevadas. Los pasos a seguir para tomar la temperatura corporal son: - - - Explique el procedimiento al paciente. Lávese las manos. Extraiga el termómetro de su envase y compruebe que está en buenas condiciones. Verifique que la columna de mercurio está por debajo de los 35C. Sino fuere así, coja el termómetro por el extremo opuesto al bulbo y sacúdalo con movimientos secos y hacia abajo de la muñeca. Tenga cuidado de no golpear el vidrio con ningún objeto cercano. Coloque el termómetro en la zona elegida. Retire el termómetro y realice la lectura. Para ello nunca sostenga el termómetro por el bulbo (le transmitiría el calor de la mano), sino por su extremo opuesto. Coloque el instrumento a la altura de sus ojos y en horizontal, de tal modo que pueda observar la columna de mercurio al girarlo ligeramente. Descienda la columna de mercurio. Limpie el termómetro y guárdelo completamente seco. Hipotermia Es el descenso no intencional de la temperatura corporal por debajo de 36ºc medida con termómetro en recto o esófago. Si hace mucho frio la temperatura corporal desciende bruscamente una caída de solo 2ºc puede entorpecer el habla y el afectado comienza a amodorrarse. Si la temperatura desciende aun más el afectado puede perder la conciencia y hasta morir. Hipotermia leve: es cuando la temperatura se encuentra entre 33 y 35ºc y va a acompañada de temblores, confusión mental y torpeza de movimientos. Hipotermia moderada: la temperatura se encuentra entre 30 y 33ºc síntomas de la leve más desorientación, estado de semiinconsciencia y pérdida de memoria. Hipotermia grave: se ubica la temperatura debajo de 30ºc pérdida de conciencia, dilatación de las pupilas, baja la tensión y latidos cardiacos muy débiles y casi indetectables. Hipertermia Es un trastorno grave que se presenta cuando un organismo hipotérmico no alcanza a dispar más calor del que genera o absorbe, y generalmente ocurre por estar expuesto a una fuente de calor. Esta puede ser creada artificialmente con drogas o aparatos médicos instancias puede tratar cáncer y otras condiciones Tipos de hipertermia: - Hipertermia local: es el aumento excesivo de calor en los tejidos puede producir necrosis y coagulación de proteínas - Hipertermia general: produce como mecanismo de regulación, una vasodilatación periférica lo que lleva a una disminución del volumen sanguíneo en las vísceras y con ello, a una hipoxia. Falla además la bomba de sodio y se produce hipercalcemia. La muerte se produce por falla circulatoria, respiratoria y electrolítica. - Hipertermia habitual: estado en el cual la temperatura diaria es ligeramente mayor de la normal. - Hipertermia maligna o hiperpirexia maligna: es un síndrome de carácter hereditario, raro que afecta fundamentalmente al musculo esquelético y que ocasiona una rápida elevación de la temperatura corporal hasta 42ºC y contracciones musculares agudas cuando la persona afectada es sometida a anestesia general. Tipos de termómetros: - Termómetro de mercurio: se trata de un cilindro de cristal hueco con un depósito lleno de mercurio y una escala graduada que va desde los 35 a los 42ºC. - Termómetro axilar: es un termómetro de vidrio con un bulbo más largo y fino, se utiliza generalmente en mayores de tres meses este es el mismo termómetro que se utiliza para tomar la temperatura bucal. - Termómetro rectal: este posee un bulbo más corto y ancho y está hecho de un vidrio más resistente que el vidrio del termómetro axilar. - Termómetro Digital: este tipo son más fáciles de leer, utiliza batería y un botón de encendido y apagado además de una pantalla donde aparece la lectura de la temperatura, esta aparecerá al oír un bip emitido por el termómetro. - Termómetro óptico: funciona con un sistema de rayos infra rojo, valorando la temperatura del tímpano a partir del calor irradiado por el mismo. Es un buen método de definición de temperatura y su mayor ventaja estriba en la rapidez de su funcionamiento, su lectura prácticamente instantánea. Además se puede utilizar incluso en presencia de otitis, tubos de timpanostomia o cerumen. - Termómetro clínico: es un instrumento que sirve para medir la temperatura corporal que comprende divisiones de decimas de grado entre (32 a 42ºC), está constituido por un tubo capilar denominado vástago, cerrado en uno de sus extremos y comunicando el otro con el depósito de mercurio llamado bulbo, ambos de vidrio. RESPIRACIÓN Es el intercambio de oxígeno y el dióxido de carbono que se lleva a cabo en los pulmones y tejidos (entre la sangre y las células del cuerpo). Es el proceso fisiológico indispensable para la vida de organismos aeróbicos que necesitan del oxígeno para vivir o poder desarrollarse. Gracias a la respiración podemos tener energía y llevar a cabo nuestra alimentación y nuestra vida diaria. La reacción química global de la respiración es la siguiente: C6 H12 O6 + 6O2 → 6CO2 + 6H2O + energía (ATP) Todos los seres humanos vivimos una primera experiencia al nacer. Al momento de ser separados del cordón umbilical, ese vehículo de alimentación durante la gestación, nos enfrentamos a nuestra primera acción como unidad independiente, la cual es: respirar. El oxígeno constituye un alimento vital para la vida. El prescindir de este alimento, por unos segundos o minutos, es fatal. La respiración no es solamente una actividad de los pulmones. Todo el organismo respira a través del pulmón. Quien captura el oxígeno y quien expulsa el anhídrido carbónico es todo el organismo. Sus miles de millones de células consumen oxígeno incansablemente para liberar de los azúcares la energía necesaria e indispensable para realizar sus actividades. Movimientos de la respiración: Inspiración: es el proceso de entrada del aire hacia los pulmones. Se produce por la contracción del músculo diafragma y los músculos intercostales. Cuando el diafragma se contrae desciende hacia la cavidad abdominal, alargando el tórax. La contracción de los músculos intercostales mueve las costillas, lo que da lugar a un aumento del diámetro antero posterior y transversal del tórax. A medida que aumenta el tamaño del tórax, disminuye la presión intratorácica e intrapulmonar, produciéndose la inspiración del aire y la expansión del parénquima pulmonar Espiración: es un movimiento pasivo, por el cual, Los músculos intercostales y el diafragma se relajan, disminuyendo las dimensiones de la caja torácica, lo que da lugar a la expulsión del aire hacia el exterior. Con lleva, además, una relajación de los músculos del tórax y una disminución del tamaño de los pulmones. Los pulmones, por su naturaleza elástica, se contraen y expulsan el aire al exterior. Si la espiración es forzada, expulsamos mayor cantidad de aire porque actúan los abdominales y los músculos intercostales por relajación de los músculos inspiratorios y por las propiedades elásticas del parénquima pulmonar. En la respiración además de los órganos del aparato respiratorio, intervienen la contracción de los músculos del tórax y los movimientos de las costillas. Por eso en caso de lesiones a este nivel, es indispensable el control de este signo vital. En la espiración, tenemos que: - - - Las costillas y el diafragma se relajan y vuelven a su posición y tamaño normal. Los pulmones se contraen y la presión de aire en éstos sube hasta exceder la atmosférica. La diferencia en presión crea una corriente de aire de los pulmones hacia el exterior. En cada movimiento respiratorio normal entra y sale aproximadamente 500 cc. de aire. Los pulmones no se llenan ni vacían de aire en su totalidad. El aire que queda en los pulmones después de una espiración normal se le llama aire residual. La capacidad pulmonar es el volumen de aire que pueden sostener normalmente los pulmones. Esta se estima en 6 litros para el hombre y 4 1/2 aproximadamente para la mujer. El control o centro respiratorio está localizado en el encéfalo (bulbo raquídeo). Músculos Respiratorios: REPOSO FORZADA Diafragma Intercostales externos Esternocleidomastoideo Serratos anteriores Escalenos INSPIRACIÓN Diafragma ESPIRACIÓN Retroceso elástico de la pared Rectos abdominales del tórax. Intercostales internos. Órganos que intervienen en la respiración: El sistema respiratorio puede dividirse en tracto superior e inferior. Los órganos del tracto respiratorio superior se localizan fuera del tórax, o cavidad torácica, mientras que los del tracto inferior se localizan casi por completo dentro de él. Los órganos que componen el aparato respiratorio funcionan como abastecedores y distribuidores de aire, a excepción de los alveolos, donde se realiza el intercambio gaseoso de O2 (oxígeno) y CO2 (dióxido de carbono) entre los tejidos y los capilares sanguíneos. Estructuras involucradas en la respiración: - - - - Nariz “fosas nasales “: consta de dos partes, una externa, o nariz propiamente dicha, y otra interna, situada en el techo de la boca, que calientan, filtran y humedecen el aire gracias a la mucosa pituitaria. Faringe: es el entrecruzamiento de vías aéreas y digestivas. Laringe: con las cuerdas vocales que es el órgano de la voz. Epiglotis: válvula suspendida sobre el orificio de la laringe, se cierra en al momento de la deglución para evitar la entrada de bolo alimenticio en las vías respiratorias. Tráquea: formada por semianillos cartilaginosos y cuya mucosa esta tapizada de pestañas vibrátiles. Bronquios: derecho y izquierdo, que se ramifican en el interior de los pulmones, hasta llegar a ser bronquiolos. Pulmones: El pulmón derecho tiene 3 lóbulos, el izquierdo dos. Es donde tiene lugar el intercambio de gases. Pleura: los movimientos de la caja torácica son transmitidos al tejido pulmonar gracias a la pleura, que recubre los pulmones y posee dos capas una visceral y una parietal. Diafragma: constituye el musculo respiratorio más importante y aumente el volumen de la caja torácica. Función Respiratoria: La anatomía de los distintos elementos del sistema respiratorio permite la distribución del aire y el intercambio de gases respiratorios. Esta doble función permite tanto el intercambio de gases entre el aire ambiental y la sangre en el pulmón, en último término el intercambio de gases con la sangre y las distintas células corporales. La función primordial del aparato respiratorio consiste en restituir a la sangre venosa el O2 cedido anteriormente a los tejidos, y a su vez depurarla del exceso de CO2. Para ello se realizan simultáneamente una serie de funciones que se detallan a continuación: 1º. Ventilación. Esta consiste en el transporte de aire desde el medio ambiente hasta los alveolos. 2º. Difusión. Proceso en el que tiene lugar el transporte de los gases a través de la membrana alveolo-capilar. 3º. Perfusión. La circulación sanguínea pulmonar discurre en contacto íntimo con la pared alveolar, a través de la cual se aporta el O2 a la hemoglobina, que será la encargada de transportarlo a los tejidos. Valores normales y anormales de la frecuencia respiratoria: La frecuencia respiratoria es el número de veces que una persona respira por minuto. Se suele medir cuando la persona está en reposo, y consiste simplemente en contar el número de respiraciones durante un minuto contando las veces que se eleva su pecho. La frecuencia respiratoria puede aumentar con la fiebre, las enfermedades y otras condiciones médicas. Cuando se miden las respiraciones también es importante tener en cuenta si la persona tiene dificultad para respirar. Factores que varían la frecuencia respiratoria: Hay factores que hacen variar el número de respiraciones, entre ellas se encuentran: - El ejercicio; la actividad muscular produce un aumento temporal de la frecuencia respiratoria. - La edad; a medida que se desarrolla la persona la frecuencia respiratoria tiende a disminuir. El ejercicio por aumento del metabolismo. - El estrés. - El ambiente cuando hay aumento de la temperatura. - Ascenso a grandes alturas, debido a la disminución de la presión parcial (tensión) de oxígeno en el aire ambiente. - Medicamentos que disminuyan la frecuencia respiratoria. Valores normales de la frecuencia respiratoria EDAD RESPIRACIONES POR MINUTO(r.p.m) Niños de meses 30-40 Niños 26 -30 Adultos 15- 20 Ancianos Menos de 15 Valores anormales de la frecuencia respiratoria RESPIRACIONES POR MINUTO(r.p.m) EDAD Niños de meses más de 50 y menos de 30 Niños más de 30 y menos de 20 Adultos y Ancianos más de 20 y menos de 10 Procedimiento para controlar la respiración: Para controlar la respiración, tú como auxiliador, debes contar los movimientos respiratorios, tomando la inspiración y la espiración como una sola respiración. Material y equipo: Reloj con segundero, hoja de registro, lápiz y bolígrafo. Los pasos son los siguientes: 1) Lavado de manos. 2) Colocar al paciente en posición de decúbito dorsal. De ser posible 3) 4) 5) 6) tomar el brazo del paciente y colocarlo sobre el tórax, poner un dedo en la muñeca de su mano como si se estuviera tomando el pulso. Aflojar las prendas de vestir. Iniciar el control de la respiración observando el tórax y el abdomen, cuando se eleva y se deprime. Contar las respiraciones por minuto utilizando un reloj con segundero. Anotar la cifra para verificar los cambios y dar estos datos cuando se lleve al lesionado a un centro asistencial o llegue el médico. La toma de la respiración se realiza por lo general justo después de haber tomado el pulso sin decirle a la persona que se está tomando la respiración. Fundamentación científica: - - - Una posición correcta permite la realización óptima del procedimiento. La respiración voluntaria es fácilmente controlada por el individuo. En condiciones normales los movimientos respiratorios deben ser automáticos regulares y sin dolor. Mediante la inspiración, el tórax se expande a todas direcciones y es el acto por el cual entra aire a los pulmones con 20.95% de O2, 78.95% de N2 4% de CO2. La composición química de la sangre regula la frecuencia y profundidad de la respiración. El centro respiratorio del cerebro, las fibras nerviosas del sistema nervioso autónomo y la composición química de la sangre son factores que ayudan a regular la respiración. La falta de oxígeno, produce aprehensión y ansiedad del paciente. Las células titulares captan O2 proveniente de los pulmones. El CO2 y otras sustancias de desecho de las células son transportadas por las corrientes sanguíneas a los pulmones para ser expulsados. Los factores que influyen en la frecuencia de respiración son: edad, sexo, digestión, emociones, trabajo, descanso, enfermedades, calor, frío, entre otros. Alteraciones de la respiración Bradipnea: La bradipnea consiste en un descenso de la frecuencia respiratoria por debajo de los valores normales (12 inspiraciones por minuto). Se considera normal en adultos en reposo una frecuencia respiratoria de entre 12 y 20 ventilaciones por minuto, mientras que en niños suele ser mayor (alrededor de 40), donde ventilación se entiende como el complejo inspiración-espiración Taquipnea: La taquipnea consiste en un aumento de la frecuencia respiratoria por encima de los valores normales (>20 inspiraciones por minuto). Hiperpnea o hiperventilación: respiración profunda y rápida de frecuencia mayor a 20 respiraciones por minuto. Es producida por ansiedad, ejercicio, alteraciones metabólicas o del sistema nervioso central (SNC). Hipopnea o hipoventilación: respiraciones lentas o poco profundas. Apnea: ausencia de movimientos respiratorios. Disnea: sensación subjetiva del paciente de dificultad o esfuerzo para respirar. Puede ser inspiratoria o espiratoria. La disnea inspiratoria se presenta por obstrucción parcial de la vía aérea superior y se acompaña de tirajes. La disnea espiratoria se asocia con estrechez de la luz de los bronquiolos y la espiración es prolongada como en los pacientes con asma bronquial y enfisema pulmonar. Tirajes: indican obstrucción a la inspiración; los músculos accesorios de la inspiración fraccionan hacia arriba y atrás, aumentando el diámetro de la cavidad torácica. Ortopnea: es la incapacidad de respirar cómodamente en posición de decúbito. Respiración de Kussmaul también llamada hambre de aire; Respiración taquipneica, profunda, suspirante y sin pausas. Se presenta en pacientes con acidosis metabólica (cetoacidosis diabética o insuficiencia renal crónica) Respiración de Cheyne-Stokes: se caracteriza porque después de apneas de 10 a 30 segundos de duración, la amplitud de la respiración va aumentando progresivamente y, después de llegar a un máximo, disminuye hasta llegar a un nuevo periodo de apnea. Esta secuencia se repite sucesivamente. Se observa en insuficiencia cardiaca y algunas lesiones del SNC. Respiración de Biot: se caracteriza por mantener alguna ritmicidad, pero interrumpida por periodos de apnea. Cuando la alteración es más extrema, comprometiendo la ritmicidad y la amplitud, se llama respiración atáxica. Ambas se observan en lesiones graves del SNC. Respiración de Czerny: o respiración paradojal. El abdomen se contrae en forma perceptible durante la inspiración, al contrario de lo que ocurre normalmente. Se observa en casos de inestabilidad torácica debido a fracturas costales múltiples o en caso de fatiga diafragmática. Características de la Respiración: Las características principales de la respiración son: - Frecuencia - Amplitud - Ritmo Frecuencia: es el número de respiraciones que efectúa un ser vivo en un lapso específico (suele expresarse en respiraciones por minuto). Movimiento rítmico entre sístole y diástole, está regulado por el sistema nervioso. Es menor durante el sueño y aumenta durante la digestión, ejercicios físicos y emociones. Amplitud respiratoria: está dada por la normal distensión de la caja torácica y de la pared abdominal correspondiente a cada tipo respiratorio. Ritmo: relación normal entre inspiración y espiración, siempre la inspiración es menor que la espiración. Es el intervalo regular después de cada ciclo respiratorio. Según el ritmo la respiración es: REGULAR O IRREGULAR. Tipos de respiración: Respiración Normal: consiste en el ascenso y descenso rítmico de la pared torácica y del abdomen que se realiza unas 18 veces por minuto en el adulto (de manera inconsciente y sin esfuerzo) de 20 a 25 en los niños y 30 a 40 en los lactantes. En condiciones normales existe una relación bastante uniforme entre la frecuencia de la respiración y el pulso en la proporción de una respiración por cada 4 ó 5 pulsaciones. Respiración superficial: cuando entra a los pulmones una pequeña cantidad de aire y resulta difícil observar el movimiento ventilatorio. Respiración profunda: Consiste en una expansión completa de los pulmones con una espiración completa. Fases de la respiración: Inspiración: Se da por contracción activa del diafragma y los músculos intercostales. El volumen de la caja torácica aumenta, la presión alveolar se hace menor a la atmosférica (más negativa), lo que provoca la entrada de aire a los pulmones. Espiración: Se da por relajación de los músculos inspiratorios y por las propiedades elásticas del parénquima pulmonar. En la respiración además de los órganos del aparato respiratorio, intervienen la contracción de los músculos del tórax y los movimientos de las costillas. Por eso en caso de lesiones a este nivel, es indispensable el control de este signo vital. Factores que hacen variar el número de respiraciones: El ejercicio: la actividad muscular produce un aumento temporal de la frecuencia respiratoria. El sexo: en la mujer la respiración tiende a ser más rápida que en el hombre. La hemorragia: aumenta la respiración. La edad: a medida que se desarrolla la persona, la frecuencia respiratoria tiende a disminuir. En el recién nacido la respiración es mucho más rápida y en el adulto es de 16 a 20 por minuto. En la vejez la frecuencia tiende a disminuir un poco. Frecuencia: el aumento de la frecuencia respiratoria hará que las respiraciones sean superficiales. Si la frecuencia disminuye, será mayor la profundidad de la respiración. Durante la digestión: la frecuencia respiratoria puede aumentar un poco durante la digestión. Emociones: las emociones intensas, como el miedo, puede influir normalmente en las respiraciones; por lo general aumenta la frecuencia. Enfermedades: la frecuencia respiratoria puede aumentar o disminuir en la enfermedad según el tipo de ésta y su efecto sobre el organismo. Medicamentos: Los depresores como la morfina, o anestésicos generales, hacen que la respiración se vuelva más lenta y profunda. La cafeína y la atropina estimulan la respiración, aumentan su frecuencia y la hacen superficiales. Aplicación de frío: Por estimulación de las terminaciones nerviosas cutáneas, la respiración puede hacerse más lenta y profunda. Aplicación de calor: con baños de agua caliente puede aumentarse la respiración en forma temporal y hacerse más superficial. Dolor: El dolor intenso o el que actúa sobre las funciones vitales tiende a aumentar la frecuencia respiratoria. Toxinas: Las toxinas que se forman en el organismo como resultado de infecciones agudas estimulan el centro respiratorio y aumentan la frecuencia respiratoria. Fiebre: suele aumentar la frecuencia respiratoria. Lesión del tronco del encéfalo: Altera el centro respiratorio e inhibe la frecuencia y el ritmo respiratorio. Enfermedades respiratorias: Entre las más importantes enfermedades del aparato respiratorio se tienen: 1) Tuberculosis: germen productor del cash afecta todos los órganos del 2) 3) 4) 5) 6) 7) 8) 9) cuerpo, pero lo más afectados son los pulmones. Difteria: es una enfermedad causada por el efecto de la exotoxina de las cepas toxigénicas de C. diphtheriae, que usualmente afecta las amígdalas, garganta, nariz, miocardio, fibras nerviosas o piel. Bronconeumonía: Es una inflamación de los bronquios de los pulmones, puede se producida por diferentes gérmenes. Pulmonía: Es la inflamación del tejido pulmonar, puede ser producido por distintos gérmenes. Pleuresía o Pleuritis: Es la inflamación del revestimiento de los pulmones (pleura) que ocasiona dolor al respirar o toser. Amigdalitis: Es la inflamación de las amígdalas. Asma: Es la dificultad de respiración acompañada de un sonido anormal. En la mayoría de los casos es provocada por reacción alérgica. El tabaquismo: La bronquitis crónica y el enfisema. Son enfermedades pulmonares obstructivas, cuyas causas son el tabaquismo y la inspiración de aire contaminado. La hipoxia: Es una enfermedad producida por la deficiencia del oxígeno se manifiesta por somnolencia, fatiga mental, dolor de cabeza y en algunos casos, euforia. FRECUENCIA CARDIACA La frecuencia cardiaca (FC) es el número de veces que el corazón se contrae en un minuto, y es importante conocer su comportamiento entre otras razones por su utilidad práctica como un índice de intensidad para dosificar el ejercicio físico. Importancia de la frecuencia cardiaca: Tanto las personas sedentarias como los deportistas deben de conocer su frecuencia cardiaca para realizar un ejercicio físico o plan de entrenamiento de manera controlada, preservando con ello su integridad física y optimizando sus esfuerzos. La frecuencia cardiaca en reposo, depende de los hábitos de vida y está influenciada por el entrenamiento, la recuperación de ejercicios del día anterior, el sueño, el nivel de stress mental y los hábitos alimenticios. Características de la frecuencia cardiaca: Ritmo: Patrón de latidos, tiempo que transcurre entre una pulsación y la otra (regular. Irregular) Volumen: fuerza con la que se produce las contracciones Elasticidad: capacidad de distensión de la pared arterial a la llegada de la sangre Gasto cardiaco: volumen de sangre impulsada en cada contracción de cada ventrículo por minuto Simetría: Propiedades de las mismas características de la arteria contra lateral (simétrico. Asimétrico) Frecuencia cardíaca normal: Por regla general, la frecuencia normal en reposo oscila entre 50 y 100 latidos por minuto. Sin embargo hay que detallar algunos aspectos que alteran su estado: - Cuando nacemos tenemos una frecuencia cardíaca elevada porque la actividad del organismo es muy intensa. A partir del primer mes de vida, va disminuyendo hasta llegar a la edad adulta, manteniéndose estable después de los 20 años. - Varía a lo largo del día y la noche y en respuesta a diversos estímulos, por lo que su medición tiene gran variabilidad. - Al realizar ejercicio físico el corazón produce una respuesta normal que es la taquicardia (la frecuencia cardíaca en reposo está por encima de 100 latidos por minuto -lpm-). - También puede producirse bradicardia (la frecuencia cardíaca está por debajo de 50 lpm). La frecuencia máxima que puede alcanzar el corazón ante un ejercicio físico alto depende de la edad y puede calcularse mediante esta fórmula: - Frecuencia cardiaca máxima = 220 lpm – edad Ahora bien, para mantener una frecuencia cardiaca normal, es importante: - Practicar ejercicio físico de forma regular. Se estima que cada 1-2 semanas de entrenamiento aeróbico podríamos conseguir una reducción en la frecuencia cardiaca en reposo de un latido por minuto. - Existen fármacos que son capaces de reducir la frecuencia cardiaca. Algunos de ellos también se utilizan para el tratamiento de la cardiopatía isquémica (infarto o angina de pecho) o la insuficiencia cardiaca. Valores normales y anormales de la frecuencia cardíaca: Para la frecuencia cardíaca en reposo: EDAD Recién nacidos(0 - 30 meses de edad Bebés(3 - 6 meses de edad) Bebés (6 - 12 meses de edad) Niños de 1 - 10 años Niños de más de 10 años y adultos (incluyendo a adultos mayores) Atletas bien entrenados LATIDOS POR MINUTO 100 a 150 latidos por minuto 90 a 120 latidos por minuto 80 a 120 latidos por minuto 70 a 120 latidos por minuto de 60 a 100 latidos por minuto 40 a 60 latidos por minuto Valores anormales La frecuencia cardíaca en reposo consistentemente alta (taquicardia) puede ser indicio de un problema y se debe consultar al médico. También se debe consultar con el médico si dicha frecuencia cardíaca en reposo está por debajo de los valores normales (bradicardia). Así mismo, se debe hablar con el médico si el pulso es muy fuerte pulso saltón y dura más allá de unos cuantos minutos. Un pulso irregular también puede indicar un problema - Bradicardia: se define como un ritmo cardiaco lento o irregular normalmente de menos de 60 latidos por minuto. A esta frecuencia, el corazón no puede bombear suficiente sangre con altos niveles de oxígeno al cuerpo durante la actividad normal o el ejercicio. Causas: las causas comunes de la bradicardia incluyen - Un defecto cardiaco hereditario - Ciertas enfermedades o medicaciones cardiacas - El proceso de envejecimiento natural - Tejido cicatrizante de un tejido cardiaco - Enfermedad del nodo sinusual - El marcapasos natural del corazón no está correctamente - Bloqueos cardiacos funcionando Síntomas: incluyen mareos, sincope, cansancio extremo y falta de aire Factores de riesgo: El riesgo de desarrollar una frecuencia cardiaca anormalmente lenta (bradicardia) es mayor si: - Tiene ciertos tipos de enfermedad cardiaca - Está tomando ciertas medicinas - Tiene 65 años o mas - Se le ha practicado cirugía cardiaca recientemente Diagnostico: Solo su médico puede decir si tiene bradicardia y hasta qué punto ha avanzado la afección. Para descartar o confirmar el diagnostico de bradicardia, se pueden pedir una o varias de estas pruebas diagnosticas en función del problema de ritmo cardiaco del cual se sospecha: - Electrocardiograma (ECG) - ECG de esfuerzo o prueba de esfuerzo - Monitor holter (ECG de 24 a 72 horas) - - Prueba de mesa basculante Estudio electrofisiológico Taquicardia: Si tiene taquicardia, su corazón puede latir hasta 400 veces por minuto. Esto puede provocar mareos o un temblor en el pecho. La taquicardia es un ritmo cardíaco rápido o irregular, normalmente de más de 100 latidos por minuto y hasta 400 latidos por minuto. Con un ritmo tan elevado, el corazón no puede bombear eficazmente sangre con altos niveles de oxígeno a su cuerpo. La taquicardia puede ocurrir en las cámaras del corazón superiores (taquicardia auricular) o inferiores (taquicardia ventricular). Causas: Entre las causas de la taquicardia se incluyen: Afecciones relacionadas con el corazón como tensión arterial alta (hipertensión) Riego sanguíneo deficiente al músculo cardíaco debido a una arteriopatía coronaria (ateroesclerosis), enfermedad coronaria, insuficiencia cardíaca, enfermedad del músculo cardíaco (cardiomiopatía), tumores o infecciones Otras afecciones médicas como la enfermedad tiroidea, ciertas enfermedades pulmonares, desequilibrio electrolítico y abuso de alcohol o drogas Esfuerzo emocional o ingestión de grandes cantidades de bebidas alcohólicas o con cafeína Síntomas: Entre los síntomas de taquicardia se incluyen: o o o o o o Dificultades respiratorias Mareo Debilidad súbita Temblor en el pecho Vértigo Síncope Factores de riesgo: Ciertas afecciones pueden aumentar su riesgo de desarrollar taquicardia: Arteriopatía coronaria (ateroesclerosis) o Insuficiencia cardíaca (bombeo del corazón deficiente) o Ataque cardíaco (infarto de miocardio) o Defectos cardíacos congénitos (afección de nacimiento) o Afecciones cardíacas inflamatorias o degenerativas o Enfermedad pulmonar crónica o Diagnostico: La taquicardia no es un problema aislado. En su diagnóstico, todo es importante: el interrogatorio al paciente, su examen físico, los análisis rutinarios, las pruebas de esfuerzo y especialmente la secuencia de electrocardiogramas. Ritmo del corazón: es el período armónico de latidos cardíacos formado por los sonidos de Korotkoff. El corazón late durante la sístole (contracción del corazón para impulsar sangre). Ése es el primer ruido de Korotkoff, y el segundo es durante la diástole (relajación del corazón que permite que se llene de sangre para la sístole). Si estos ruidos no son armónicos (es decir, si no se dan con periodicidad), entonces no hay ritmo cardíaco. A esta pérdida del ritmo cardíaco se le llama arritmia. Alteraciones de la Frecuencia Cardiaca: Taquicardia: Es el incremento de la frecuencia cardiaca. Es la contracción demasiado rápida de los ventrículos. Se considera taquicardia cuando la frecuencia cardíaca es superior a cien latidos por minuto, en reposo. Las personas que padecen de taquicardia poseen una vida normal, ya que no es una enfermedad grave, aunque puede acortar la vida del corazón debido a su mayor trabajo. Bradicardia: Es el descenso de la frecuencia cardiaca. Se considera bradicardia a una frecuencia cardíaca inferior a 60 ppm(pulsaciones por minuto) en reposo, aunque raramente produce síntomas si la frecuencia no baja de 50 ppm. Más concretamente supone la emisión, por parte del nódulo sinusal, de menos de 60 ppm, o su falta de función total, en cuyo caso el ritmo marcapasos que toma el control es el del nódulo auriculoventricular, de unas 20-40 ppm aproximadamente. PULSO ARTERIAL Es una onda que se origina en el corazón y se propaga a través de todas las arterias en el cuerpo. Esto sucede cada vez que el corazón se contrae (o da un latido), y hace circular la sangre por todo el organismo. La onda se percibe como un pulso y se puede palpar o tomar en diferentes partes del cuerpo por donde pasan las diferentes arterias. Cifras normales del pulso: El pulso normal varía de acuerdo a diferentes factores; siendo el más importante la edad. Bebés de meses Niños Adultos Adultos mayores 130 a 140 Pulsaciones por minuto 80 A 100 Pulsaciones por minuto 72 A 80 Pulsaciones por minuto 60 o menos pulsaciones por minuto El pulso o frecuencia cardíaca en un adulto normal oscila entre 60 y 100 latidos por minuto. < 60 L.P.M. = Bradicardia Lentitud anormal del pulso. > 100 L.P.M. = Taquicardia Aceleración de los latidos cardíacos. - - - - Tipos de pulsaciones: Variaciones en las propiedades del pulso: Taquicardia sinusal: Frecuencia cardiaca que no sobrepasa de los 160 latidos por minuto; se debe al estimulo del automatismo sinusal por la excitación del simpático, se puede observar en la fiebre, hipertiroidismo, falla cardiaca y shock. Taquicardia paroxística: Se inicia en forma súbita y la frecuencia está por encima de los 160 latidos por minuto. Se manifiesta con dolor precordial angustia y palpitaciones. Bradicardia sinusal: Las pulsaciones oscilan entre 40 y 60 latidos por minuto. Se observan con pacientes con hipertensión endocraneana o con impregnación cigomática. Bradicardia por bloqueo aurículo-ventricular completo: Se presenta con pulsaciones entre 30 y 35 latidos por minuto. Es producida por fenómenos asociados con la contracción de las aurículas y ventrículos y se manifiesta por estado sincopla. Recomendaciones para tomar el pulso: - - Palpe la arteria con sus dedos índice, medio y anular. No palpe con su dedo pulgar, porque el pulso de este dedo es más perceptible y se confunde con el suyo. No ejercer presión excesiva, porque no se percibe adecuadamente la pulsación. Controle el pulso en un minuto con un reloj de segundero. Anote las cifras para verificar los cambios. Pasos para tomar el pulso arterial: - Usando sus dedos corazón e índice, toque suavemente la arteria. Al encontrarla, usted sentirá las palpitaciones del pulso. No use su dedo pulgar para tomar el pulso porque él tiene sus propias pulsaciones. Cuente las pulsaciones de su pulso durante un minuto (60 segundos). Tenga en cuenta si las pulsaciones son fuertes o débiles. Escriba su frecuencia cardíaca, la fecha, la hora y qué lado (derecho o izquierdo) usaron para tomar el pulso. Escriba también lo que usted note respecto a su pulso, como debilidad, fortaleza o ausencia de latidos. - - Medición del pulso arterial El pulso se puede tomar en cualquier arteria superficial que pueda comprimirse contra un hueso Arterial temporal Superficial: se palpa sobre el hueso temporal en la región externa de la frente en un trayecto que va desde las cejas hasta el cuero cabelludo. Arteria Facial: Se palpa en el borde inferior de la porción ascendente del maxilar inferior. Arteria Carótida: se encuentran en la parte lateral de ambos lados del cuello entre la tráquea y el musculo esternocleidomastoideo. No se debe ejercer presión excesiva porque produce disminución de la frecuencia cardiaca e hipotensión, tampoco se debe palpar simultáneamente en ambos lados para evitar disminución del flujo sanguíneo cerebral o un paro cardiaco. Arteria Subclavia: Es más perceptible en los 2/3 distales de los dedos, lateral al borde interno de la articulación esternoclavicular. El puso se dirige un poco hacia atrás y hacia arriba de esta zona, en busca de una zona sensible. Arteria Axilar: Se palpa profundo en la fosa de la axila, por detrás del borde posterior del músculo pectoral mayor. Arteria Braquial: se ubica en la cara interna del musculo bíceps o en la zona media del espacio medio cubital. Arteria Radial: se encuentra en la zona media de la cara interna de la muñeca inmediatamente por fuera del tendón del musculo flexor radial del carpo. Arteria Cubital: La arteria cubital se encuentra dentro de su muñeca cerca del lado donde está su quinto dedo. Arteria Femoral: Se localiza debajo del ligamento inguinal, estando el paciente acostado en posición supina. Arteria Poplítea: 1. Palpación estando el paciente en decúbito dorsal y la rodilla ligeramente flectada. El pulso se busca ejerciendo presión con los pulpejos. 2. Palpación desde atrás, estando el paciente en decúbito prono. Arteria Pedia: Se palpa en el dorso de los pies. Una palpación transversal a la dirección de la arteria, con dos o tres dedos, puede facilitar ubicar el pulso. Arteria Tibial Posterior: se localiza en la Superficie interna del tobillo. Detrás del maléolo interno del pie, por donde la arteria tibial posterior discurre. Valores Normales: Edad Recién Nacido – 1 mes 1 año 2 años 6 años 10 años Adultos Rango normal pulsaciones 80 a 180 puls x min 80 a 140 puls x min 80 a 130 puls x min 75 a 120 puls x min 70 a 90 puls x min 60 a 100 puls x min de Pulsaciones Promedio 130 puls x min 120 puls x min 110 puls x min 100 puls x min 70 puls x min 80 puls x min Técnicas para medir pulso: La palpación del pulso puede practicarse sobre cualquier arteria que sea superficial y descanse sobre un plano relativamente duro, pero la más adecuada para esta maniobra es la arteria radial a nivel de la muñeca y entre los tendones del supinador largo por fuera y palmar mayor por dentro (canal del pulso) y la carótida más cerca de la presión aortica central que el pulso de una extremidad. Siendo el más común el pulso radial, se mide colocando los dedos índice y medio sobre la parte anterior de la muñeca opuesta debajo de la base del pulgar. Presione firmemente con los dedos extendidos hasta que sienta el pulso, de igual forma se procede en las otras zonas. Por ejemplo, para medir el pulso en el cuello, coloque los dedos índice y medio al lado de la manzana de Adán en la depresión ligera y suave, y presione firmemente hasta que localice el pulso. Una vez que encuentre el pulso, cuente los latidos durante un minuto completo, o durante 30 segundos y multiplique por dos, lo cual le dará los latidos por minuto. TENSIÓN ARTERIAL La tensión arterial o presión arterial es la presión que ejerce la sangre contra la pared de las arterias. Esta presión es imprescindible para que circule la sangre por los vasos sanguíneos, aporte el oxígeno y los nutrientes a todos los órganos del cuerpo para que puedan funcionar. Es un tipo de presión muy variable de unas personas a otras, pero además es muy variable en todas y cada una de las personas individualmente consideradas. El corazón tiene dos partes (derecha e izquierda), cada una de las cuales comprende una aurícula (derecha e izquierda) y un ventrículo (derecho e izquierdo). Las venas más gruesas de todas (venas cavas y venas pulmonares) entregan su sangre a las aurículas (aurícula derecha y aurícula izquierda). La sangre entra en las aurículas continuamente, en diástole y sístole. Si la presión arterial fuese CERO la sangre quedaría estancada en las arterias, y el organismo no recibiría los suministros necesarios para su supervivencia. Factores de los que depende la presión arterial La presión arterial depende de los siguientes factores: Volumen de eyección: volumen de sangre que expulsa el ventrículo izquierdo del corazón durante la sístole del latido cardiaco. Si el volumen de eyección aumenta, la presión arterial se verá afectada con un aumento en sus valores y viceversa. Distensibilidad de las arterias: capacidad de aumentar el diámetro sobre todo de la aorta y de las grandes arterias cuando reciben el volumen sistólico o de eyección. Una disminución en la distensibilidad arterial se verá reflejada en un aumento de la presión arterial y viceversa. Resistencia vascular: fuerza que se opone al flujo sanguíneo al disminuir el diámetro sobre todo de las arteriolas y que está controlada por el sistema nervioso autónomo. Un aumento en la resistencia vascular, periférica, aumentará la presión en las arterias y viceversa. Volemia: volumen de sangre de todo el aparato circulatorio. Puede aumentar y causar hipervolemia, o disminuir y causar hipovolemia. Gasto Cardiaco: Determinado por el volumen sistólico y la frecuencia cardiaca. Valores normales: Antes que nada cabe mencionar que, la toma de la presión Arterial va arrojar dos cifras. Estas dos cifras son la Sistólica (Sístole) y la Diastólica (Diástole). La primera se refiere a la máxima tensión y la segunda a la mínima. Los valores normales de Presión son los siguientes: - - Presión sistólica: entre 100 y 140 mm de Hg (lo ideal sería tener una presión sistólica que no superara los 120 mm Hg, o, a los más, los 130 mm Hg). Presión diastólica: entre 60 y 90 mm de Hg (lo ideal sería tener una presión diastólica por debajo de los 90 mm Hg). Siendo un valor normal: 120/90 mm Hg Algunas personas, especialmente mujeres jóvenes, tienen presiones que normalmente son bajas (100/60 mm Hg o incluso menos), pero sigue estando dentro de lo normal. Valores Patológicos: Se considera que un paciente está comenzando a ser hipertenso cuando su registro es igual o mayor de 140/90 mm de Hg. Por el contrario, cuando la presión baja (100/60 mm de Hg o menos) puede ser una manifestación de un paciente hipotenso o de un shock o colapso circulatorio, y en estos casos se presentan signos de mala perfusión tisular (compromiso de conciencia, extremidades frías, diuresis escasa). Alteraciones en la Tensión Arterial: Hipertensión arterial La hipertensión arterial es un estado patológico caracterizado por un aumento de la tensión arterial por encima de los valores normales. Un adulto es hipertenso cuando tiene tensiones arteriales permanentemente elevadas, por encima de 140-90 mmHg. El diagnóstico de hipertensión arterial no debe basarse en cifras altas medidas una sola vez, ocasionalmente, en forma rutinaria o fortuita. En tal caso las cifras altas pueden deberse a un factor transitorio, como el ejercicio físico inapropiado previo, una sobrecarga o estrés emocional pasajeros, la ingestión inadvertida de alguna sustancia hipertensora, una incorrección técnica durante la medición, etc. El diagnóstico definitivo de hipertensión arterial se debe hacer tras varias lecturas de la tensión arterial, incluyendo algunas en el domicilio del paciente o en su medio habitual de vida, fuera de la consulta médica. Clasificación de la hipertensión: - Presión arterial sistólica: Corresponde al valor máximo de la tensión arterial en sístole (cuando el corazón se contrae). Se refiere al efecto de presión que ejerce la sangre eyectada del corazón sobre la pared de los vasos. Cuando ocurre la sístole la sangre se expulsa hacia las arterias principales (derecha o pulmonar e izquierda o aorta). Valor normal: suele ser de 120 mmHg. - Presión arterial diastólica: Corresponde al valor mínimo de la tensión arterial cuando el corazón está en diástole o entre latidos cardíacos. Depende fundamentalmente de la resistencia vascular periférica. Se refiere al efecto de distensibilidad de la pared de las arterias, es decir el efecto de presión que ejerce la sangre sobre la pared del vaso. Valor normal: suele ser de 80 mmHg, que es una cifra suficiente para empujar a la sangre y mantener su flujo continuo hasta a todos los órganos y tejidos del organismo. Causas de la hipertensión arterial: Se da debido a la acción conjunta de varios factores: herencia, constitución, raza, factores psicológicos, tipo de alimentación y hábitos de vida. Puede causar insuficiencia del riñón (primaria o secundaria), estrechamiento de las arterias aorta o renales, tumores productores de sustancias vasoconstrictoras, enfermedades del sistema nervioso o por factores extrínsecos o tóxicos. Factores extrínsecos o tóxicos de la hipertensión arterial: - Consumo de drogas, medicamentos u otras sustancias que pueden aumentar patológicamente la hipertensión arterial. - Los anovulatorios, usados a veces por chicas jóvenes sin conocimiento de sus familiares. - El alcohol a dosis moderadas-altas puede dar lugar a lesiones del corazón, hígado, e hipertensión arterial. - La cocaína, produce crisis hipertensivas que pueden complicarse, sobre todo si coinciden con la ingesta masiva de alcohol. - Los jarabes y las gotas nasales vasoconstrictoras con frecuencia tienen medicamentos que estimulan el sistema simpático y producen elevación de la tensión arterial. -Fijarse en componentes como fenilpropanolamina (coricidin fuerte, mucorama, ornade, rinoretard, senioral). - Antidepresivos IMAO, procarbazina, isocarboxacida, fenelzina, tranilcipromina. -Fenilefrina: mirazul, vistafrin, aldo-asma, bisolgrip, desenfriol d, paidoterin descongestivo, propalgina plus, rinobanedif, rinomicine. - Etilefrina: efortil, efortil retard. -En verano la tensión arterial suele ser menor que en invierno -En verano, con el calor, se produce vasodilatación para favorecer la pérdida de temperatura corporal; consecuentemente la tensión arterial baja. -Si una persona se expone demasiado al sol en verano, sobre todo si no repone los líquidos y sales intravasculares adecuadamente, puede sufrir una hipotensión muy grave o choque (shock) hipovolémico. Una sopa o un gazpacho son medidas preventivas muy apropiadas para evitar estos efectos de la insolación, aunque no son suficientes si la exposición al sol y las altas temperaturas es muy exagerada. Síntomas de la hipertensión Arterial: En general la hipertensión arterial por sí misma NO produce ningún síntoma. Pero en se acompaña de algunos que, sin embargo, no son específicos de la enfermedad y se deben a otros factores asociados. Por ello se dice que la hipertensión arterial es una enfermedad traicionera, que sutilmente va minando nuestra salud hasta que el daño es tan grande que se expresa con complicaciones graves e irreversibles: pérdida de visión, parálisis, incapacidad para hablar o hacerse entender, etc. Aún siendo así, debe tomarse la tensión arterial cualquier persona que note algunos de estos síntomas: - Dolor de cabeza, sobre todo si aparece por la mañana, al levantarte, y se localiza en el occipucio. - Vértigos. - Zumbidos de oídos. - Alteraciones en la vista. - Hemorragias por la nariz o en la conjuntiva, junto al ojo. - Caloradas: oleadas de calor y enrojecimiento en la cara o el cuello. - Palpitaciones o sensación de latidos en el corazón. - Taquicardias o aceleración de la frecuencia del pulso por encima de 100 latidos por minuto. No obstante la mayoría de los pacientes hipertensos están asintomáticos (sin síntomas ni molestias subjetivas) hasta el fatídico momento en que se presenta una complicación. Los aspectos fundamentales son: - No fumar. No tomar sal ni alimentos salados. Hacer ejercicio físico a diario: paseo, marcha, carrera, gimnasia, etc. Debe hacerse un mínimo de 30-40 minutos de ejercicio físico, tres o cuatro veces a la en semana. Posible sobrepeso, con ejercicio y dieta hipocalórica. Dieta sana, incluyendo sobretodo verdura, fibra, fruta, grasa poco saturada (aceite de oliva o girasol), pescado. Suprimir el estrés y los factores emocionales adversos. Corregir el régimen alimenticio. Principales patologías que presenta la Hipertensión: - Obesidad. - Diabetes. Arteriosclerosis. Enfermedades renales. Enfermedades pulmonares. Hipotensión Arterial: Es el descenso de la presión arterial por debajo de los límites normales. Lo cual significa que el corazón, el cerebro y otras partes del cuerpo no reciben suficiente sangre. Hay tres tipos principales de hipotensión arterial: - Hipotensión ortostática, incluyendo hipotensión ortostática posprandial. - Hipotensión mediada neuralmente (NMH por sus siglas en inglés). - Hipotensión severa producida por una pérdida súbita de sangre (shock). La presión arterial baja comúnmente es causada por fármacos como las siguientes: o Alcohol. o Ansiolíticos. o Ciertos antidepresivos. o Diuréticos. o Medicamentos para el corazón, incluyendo medicamentos para la presión arterial alta y cardiopatía coronaria. o Medicamentos utilizados para cirugía. o Analgésicos. Síntomas: - Visión borrosa. Vértigo. Mareo. Debilidad. - Confusión. - Desmayo. - Somnolencia. Principales patologías: - Enfermedades que reducen el volumen sanguíneo: deshidratación, hemorragia severa, inflamación severa de los órganos internos. Los fármacos. Debido a enfermedad cardiaca: músculo cardiaco debilitado, pericarditis, embolia pulmonar, bradicardia, aceleración del ritmo cardiaco. Técnicas para tomar la tensión arterial: Ambiente: El paciente debe estar en un ambiente tranquilo, sin ruidos, con temperatura agradable, sentado o en decúbito dorsal durante unos minutos. Bebidas y otros: - No debe fumar ni tomar alcohol o café en la hora previa. - Debe haber orinado, preferentemente una hora antes. Calibración: El aparato debe estar bien calibrado, comparándolo con uno de mercurio (el más fiable). recientemente; Brazo: - Habitualmente da igual tomar la tensión arterial en el brazo derecho que en el brazo izquierdo, aunque es preferible hacerlo en el derecho. - La arteria aorta nace a la derecha del tórax y la primera rama que da es la arteria subclavia derecha, que forma parte del tronco braquiocefálico, y va al brazo derecho. - La arteria subclavia izquierda nace más distalmente. - Normalmente la tensión arterial es similar en brazo derecho e izquierdo. - Si existe una diferencia entre ambos brazos de más de 10 mmHg. - Algunos profesionales prefieren escoger el brazo "no dominante" para realizar las mediciones de tensión arterial: Así, en los pacientes zurdos exploran el brazo derecho, y en los pacientes diestros la toma de tensión arterial la realizan en el brazo izquierdo. Auscultamiento: Cuando se empiezan a oír los ruidos se anota el valor de tensión arterial que marca el aparato: es la tensión arterial sistólica (por el método auscultatorio). Se sigue desinflando el manguito lentamente. Cuando los ruidos arteriales dejan de auscultarse se anota el valor de la tensión arterial señalada en el aparato: es la tensión arterial diastólica. Pasos para medir la presión arterial Sienta a la persona en posición cómoda, con los brazos y las piernas relajadas, evitando cruzarlos. En caso de que la persona esté inconsciente o no pueda sentarse, mantenla acostada y prosigue con la toma. Coloca el brazo sobre el nivel del corazón, si la persona está sentada que descanse el brazo sobre una mesa, si está acostada simplemente que extienda su brazo. Coloca la banda del esfigmomanómetro, alrededor de su brazo sin ropa, por encima de la flexura del codo, a dos traveces de dedo (2 cm.). La banda no debe quedar muy apretada, se recomienda una soltura donde quepan dos dedos entre el brazo y el mango. Identifica y palpa el latido del “pulso humeral” producido por la arteria del brazo (se localiza a dos centímetros por encima del pliegue del codo, en la cara interna del brazo). Sobre este latido, apoya la campana del estetoscopio Identifica y palpa el latido del pulso radial (pulso localizado a la altura de la muñeca cercano al borde correspondiente al dedo pulgar) en el mismo brazo que realizarás la medición. Bombea la pera con rapidez hasta que la presión alcance 30 mm Hg por encima del momento en que desapareció el pulso radial que estábamos palpando (esto ocurre porque al comprimirse el brazo, se comprime la arteria y desaparece el pulso). Desinfla el manguito lentamente observando la escala del tensiómetro, haciendo que la presión disminuya 2 a 3 mm Hg por segundo. El primer latido que se escucha corresponde a la presión sistólica cuyo valor no deberá ser mayor a 139 mm de Mercurio (mmHg). A partir de ese momento seguiremos desinflando el manguito e iremos escuchando los latidos que primero crecen en intensidad y luego decrecen. En el momento en que desaparece el latido realizamos una nueva lectura del tensiómetro y estableceremos la presión diastólica o mínima, la cual no debe superar los 89 mmHg. Haciendo esto obtendrás la medición de la presión arterial del paciente. Material y Equipo El equipo preciso para la medida de la presión arterial está constituido por el estetoscopio, el esfigmomanómetro y el manguito. Estetoscopio: Los sonidos arteriales son bien transmitidos y serán bien percibidos si se coloca sobre la arteria humeral, en el pliegue del codo. Esfigmomanómetro: Puede ser de mercurio, aneroide u oscilométrico: - De mercurio: consiste en una cubeta que contiene mercurio conectada a un tubo vertical de cristal con un extremo abierto por donde sube el mercurio al inflar el manguito. El tubo está calibrado entre 0 y 300 mm. El sistema va conectado mediante un tubo de goma al mecanismo de inflado que consiste en una pera y una válvula que regula el paso del aire hacia el sistema o - - hacia el exterior. Deberá estar en posición vertical sobre una mesa horizontal o mejor aún colgado en una pared. Aneroide: se trata de un mecanismo a resorte que se moviliza a una presión determinada y de forma proporcional a la misma, desplazando una aguja en una esfera graduada en mm de Hg. Aunque vienen calibrados de fábrica, son sensibles a la temperatura y humedad y se deben recalibrar cada 6 meses. Oscilométrico: es un aparato electrónico basado en el análisis de la onda de pulso. Algunos equipos que llevan este tipo de esfigmomanómetro pueden ser muy sofisticados, siendo programables y permitiendo el inflado automático del manguito. Incluso algunos se han desarrollado como periféricos para conectar a un PC. En los más sencillos y baratos, el inflado es manual. La fiabilidad de estos aparatos ha sido bien establecida, lo que los hace ideales para la toma domiciliaria de la PA. Manguito: El maguito consta de una cámara de caucho inflable situada en el interior de una funda de tela que la engloba y que permite un abombamiento en su parte interna. Las dimensiones del mismo son críticas, ya que un brazal demasiado ancho dará valores anormalmente bajos de la PA, mientras que uno demasiado estrecho dará valores más altos. CONCLUSIONES En la investigación vinculada a los signos vitales, como parte fundamental en el proceso de los seres vivos, se concluye lo siguiente: En cuanto a los signos vitales Los signos vitales son las señales o reacciones que presenta el ser humano con vida que revelan las funciones básicas del organismo. También representan las medidas de varias estadísticas fisiológicas frecuentemente tomadas por profesionales de salud para así valorar las funciones corporales más básicas. Los signos vitales son una parte esencial de la presentación del caso. Por otra parte, la temperatura corporal constituye una medida física que puede ser determinada por un termómetro y que caracteriza, de manera objetiva, el grado de calor corporal. La temperatura corporal se puede determinar en tres zonas: la axila, la boca y el recto. Las dos últimas son las que nos dan una idea más precisa de la temperatura real del organismo, ya que el termómetro se aloja en una de sus cavidades. Los casos a considerar en este tópico, es la hipertermia (aumento de la temperatura por encima del valor hipotálamico normal por fallo de los sistemas de evacuación de calor, esto es, una situación en la que la persona experimenta un aumento de la temperatura por encima de los límites normales) y la Hipotermia (descenso involuntario de la temperatura corporal por debajo de 35 °C (95 °F) medida con termómetro en el recto o el esófago. Si hace mucho frío, la temperatura corporal desciende bruscamente: una caída de sólo 2 °C (3,6 °F) puede entorpecer el habla y el afectado comienza a amodorrarse. Si la temperatura desciende aún más, el afectado puede perder la consciencia e incluso morir. En relación a la respiración La respiración es el proceso mediante el cual se toma oxígeno del medio ambiente y se expulsa el anhídrido carbónico del organismo. El ciclo respiratorio comprende una fase de inspiración y otra de espiración. Así mismo, existen dos movimientos respiratorios, el de Inspiración (proceso de entrada del aire hacia los pulmones) y el de Espiración (expulsión del aire hacia el exterior). Ahora bien, los Órganos que intervienen en la respiración, específicamente, en el sistema respiratorio, están ubicados en el tracto superior e inferior. Los órganos del tracto respiratorio superior se localizan fuera del tórax, o cavidad torácica, mientras que los del tracto inferior se localizan casi por completo dentro de él. El tracto respiratorio superior: se compone de nariz, nasofaringe, orofaringe, laringofaringe y laringe. Mientras que en el tracto respiratorio inferior consiste en la tráquea, todos los segmentos del árbol bronquial y los pulmones. Funcionalmente, el sistema respiratorio también incluye estructuras accesorias, como la cavidad oral, la caja costal, y el diafragma. Estas estructuras juntas constituyen el soporte del suministro de aire necesario para la vida. Es importante destacar, la existencia de factores que Influyen en la Respiración Externa, como son la altitud, la Superficie Total de Intercambio de Gases, el volumen por Minuto de la Respiración, e igualmente los trastornos respiratorios, en los que se están la tos, el ahogo (disnea), el dolor torácico, la respiración sibilante, el estridor, la hemoptisis (esputo con sangre), la cianosis (coloración azulada de la piel), los dedos en palillo de tambor y la insuficiencia respiratoria. Algunos de estos síntomas no siempre indican un problema respiratorio. El dolor de pecho también puede ser consecuencia de un problema cardíaco. En función a la Frecuencia Cardiaca La frecuencia cardiaca es el número de veces que se contrae el corazón durante un minuto (latidos por minuto). Para el correcto funcionamiento del organismo es necesario que el corazón actúe bombeando la sangre hacia todos los órganos, pero además lo debe hacer a una determinada presión (presión arterial) y a una determinada frecuencia. Dada la importancia de este proceso, es normal que el corazón necesite en cada latido un alto consumo de energía. Por regla general, la frecuencia normal en reposo oscila entre 50 y 100 latidos por minuto. Sin embargo hay aspectos que alteran su estado, e igualmente, la frecuencia cardíaca en reposo consistentemente alta (taquicardia) puede ser indicio de un problema y se debe consultar al médico. También se debe consultar con el médico si dicha frecuencia cardíaca en reposo está por debajo de los valores normales (bradicardia). En cuanto al Pulso Arterial El pulso arterial es la pulsación provocada por la expansión de las arterias como consecuencia de la circulación de sangre bombeada por el corazón. Se obtiene por lo general en partes del cuerpo donde las arterias se encuentran más próximas a la piel, como en las muñecas o el cuello. El pulso se controla para determinar el funcionamiento del corazón. El pulso sufre modificaciones cuando el volumen de sangre bombeada por el corazón disminuye o cuando hay cambios en la elasticidad de las arterias; tomar el pulso es un método rápido y sencillo para valorar el estado de un lesionado. El pulso arterial se puede tomar en cualquier arteria superficial que pueda comprimirse contra un hueso, como son: Arteria Radial, Arteria Cubital, Arterias Carotideas, Arteria Braquial, Arteria Femoral, Arteria Poplítea, Arteria Dorsal del Pie, Arteria Tibial Posterior, Arteria Temporal y, Arteria Facial. En consideración a la presión arterial La presión arterial es la fuerza que lleva la sangre a todas las partes del cuerpo, es decir, es la fuerza que ella ejerce contra las paredes de las arterias. La Arteria más utilizada para medir la presión es la Braquial o Humeral. Como la presión Arterial es igual en todo el Sistema Arterial, también puede ser tomada en otras Arterias que no sea necesariamente la Braquial, por ejemplo a nivel de la muñeca la Arteria Radial y/o Cubital (Rama de la Humeral), a nivel del codo también puede ser tomada por la A. Radial o Cubital. La presión arterial depende de los siguientes factores: Volumen de eyección, Distensibilidad de las arterias, Resistencia vascular, Volemia y, Gasto Cardiaco. En este particular, la toma de la presión Arterial va arrojar dos cifras. Estas dos cifras son la Sistólica (Sístole) y la Diastólica (Diástole). La primera se refiere a la máxima tensión y la segunda a la mínima. Igualmente, como hay valores normales de Presión son los siguientes: Presión sistólica: entre 100 y 140 mm de Hg (lo ideal sería tener una presión sistólica que no superara los 120 mm Hg, o, a los más, los 130 mm Hg); Presión diastólica: entre 60 y 90 mm de Hg (lo ideal sería tener una presión diastólica por debajo de los 90 mm Hg). Siendo un valor normal: 120/90 mm Hg; también hay valores patológicos que se reflejan en pacientes que están comenzando a ser hipertenso cuando su registro es igual o mayor de 140/90 mm de Hg. Por el contrario, cuando la presión baja (100/60 mm de Hg o menos) puede ser una manifestación de un paciente hipotenso o de un shock o colapso circulatorio, y en estos casos se presentan signos de mala perfusión tisular (compromiso de conciencia, extremidades frías, diuresis escasa). Existen variables de la tensión arterial: La hipertensión (tensión arterial alta) e hipotensión (tensión arterial baja). Y para ello, hay técnicas que permiten conocer ambas situaciones, el enfermo deberá estar relajado física y mentalmente, habiendo descansado previamente, acostado en una camilla de exploración, por lo menos durante 5 minutos en una habitación tranquila y con una temperatura ambiental agradable, sin haber fumado ni estado expuesto al frío inmediatamente antes de la determinación. Para dicha medición hay equipos especiales, como son: Esfigmomanómetros, el manómetro de mercurio, el manómetro aneroide, el manguito de compresión y los manómetros electrónicos. Todos de gran utilidad para la determinación a tiempo del estado de salud del paciente. BIBLIOGRAFÍA - Barreche, J (1999). Tensión Arterial (Hipertensión e Hipotensión Arterial) Etiología Y Métodos De Medición. Editado por: Formación continuada de la dirección de enfermería del Complejo Hospitalario Carlos Haya. - Cochard, L (2002). Atlas de Embriología Humana. España: Editorial Masson. - Daza, J. Evaluación clínico-funcional del movimiento corporal humano. Editorial panamericana. ttp://escuela.med.puc.cl/pádinas/cursos/tercero/integradotercero/eppsemiol ogia/30_Pulso.html. - Diccionario para el Médico cirujano. (2000). Editorial procers. - Gardner- -Gray – O´Rahilly. (1989). Anatomía. (1 ed.) México: Editorial Nueva Editorial Interamericana, S.A. de C.V, una división de McGraw-Hill. - Hipertensión Arterial. hipotension/ - España - Manual de enfermería (1988). Canada: Editorial littman. - Ruiz, R. Manual de Diagnóstico y Terapéutica Médica en Atención Primaria. - Temperatura corporal. Guía de la práctica profesional “2” - Thibodeau, G (2008). Anatomía y Fisiología. (6 ed.) España: Editorial Elsevier. www.deportespain.com/.../hipertension-arterial-e- materia Introducción temprana a la