Trastornos de la tiroides en el embarazo
Anuncio

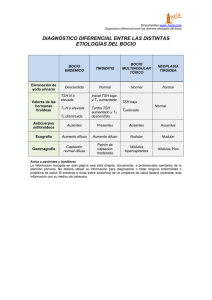
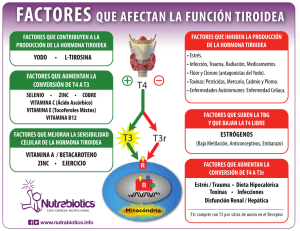
DR. CARLOS GARCIA MR-1 INTRODUCCIÓN Prevalencia de complicación en embarazo es de 0.4 – 1-7% y aparece por primera vez de un 2 – 3%. Segunda enfermedad endocrina mas frecuente. Requerimientos hormonales durante el embarazo aumentan de 25 a 47% para mantener los niveles de TSH en suero dentro de lo normal. Yodo 100- 150 mg/día y lactancia 250 mg/día. GUÍAS DE PRÁCTICA CLÍNICA EN ADULTOS para el hipotiroidismo: ATA, Diciembre 2012. ANATOMIA Fisiología Tiroidea en Embarazo Estrógenos --- Síntesis de Globulina Fijadora de Tiroxina (T T 20 SG y hasta el término, T T de las 6 – 12 SG y progresa lentamente hasta la mitad del emb.) Niveles de HCG --- de la TSH. Aumento de la TFG en el Embarazo --- la tasa de excreción renal del Yoduro e induce a la toroides a la producción de hormonas. Paso de Yoduro a través de la placenta--- las concentraciones de yoduro en sangre materna y a mayor estimuación. 3 4 Desórdenes tiroideos durante el embarazo: Cinthya F. Yazbek. Washinton DC 2012. HIPOTIROIDISMO El hipotiroidismo resulta de una deficiente producción de hormonas tiroideas por hipofunción de la glándula o de un defecto en la actividad del receptor de las hormonas, que puede ser asintomática y ocasionar diversas alteraciones. Disminución del metabolismo. 2-3 % en la infancia y de 4-7 % en el embarazo. Desórdenes tiroideos durante el embarazo: Cinthya F. Yazbek. Washinton DC 2012. CAUSAS Causa importante Tiroiditis de Hashimoto. Defectos centrales del eje H-H-T Carencia de Yodo Extirpación quirúrgica de la glándula. Alteraciones Farmacológicas Ca de Tiroides. Efecto Wolf Chaikoff Causa mas común F APP de Disfunción tiroides, clínica o quirúrgica. A Edad mayor de los 30 años. C R DM tipo 1 o alguna enfermedad autoinmune. T I Anticuerpos Peroxidasa Tiroidea + O E Antecedentes de uso de radiaciones en cabeza y cuello. R S APF de Enfermedad tiroidea E G S O D E IMC de Mayor de 40 kg/mt Presencia de Bocio o síntomas de disfunción de tiroides Historia de Abortos espontáneo o Parto pretérmino Esterilidad Que viva en zona con insuficiencia moderada o severa de Yodo Uso de amiodarona o litio o uso de resiente de contraste yodado Desórdenes tiroideos durante el embarazo: Cinthya F. Yazbek. Washinton DC 2012. CLASIFICACIÓN Hipot. Manifiesto se caracteriza por alteración marcada de la función tiroidea con un aumento (mayor de 10 UI/L) de la TSH. Hipot. Subclínico Función tiroidea se mantiene normal durante días o semanas y eje H-H-T es normal. Resultante TSH elevada (menor a 10UI/L) Protocolo para el abordaje de las Patologías mas frecuentes en el Alto Riesgo Obstétrico, Managua, Septiembre 2011. CLASIFICACIÓN Primario: Afección completa y es el 95% y puede manifestarse con bocio y sin bocio. Secundario: Conocido como Hip. Hipofisiario y es por deficit de la TSH. Terciario: Hipotalámico y disminución del factor liberador de tirotropina (TRH) Cuaternario: Periférico y es por resistencia de los tejidos a las hormonas. Con Bocio: Aumento del tamaño de la tiroides que se palpa y se ve. Sin Bocio: Tiroprivo, pérdida del T. Tiroideo con disminución en la síntesis de las hormonas a pesar del estímulo de la TSH (Tirotropina) Protocolo para el abordaje de las Patologías mas frecuentes en el Alto Riesgo Obstétrico, Managua, Septiembre 2011. SIGNOS Y SINTOMAS SIGNOS SINTOMAS Tumefacción bipalpebral. Depresión e irritabilidad. Labios Gruesos y macroglosia. Trastornos menstruales Alopecia y cabello fino. Ataxia cerebelosa y coma mixedematoso. Hipoventilación. Sensibilidad al Frío. Bradicardia. Fatiga Piel gruesa y quebradizas. Calambres Musculares. HTA Cambios en el tono de la voz: RONCA Insuficiencia Cardíaca. Estreñimiento. Edema Síndrome del túnel carpiano. Hiperprolactinemia Apnea de sueño. Desórdenes tiroideos durante el embarazo: Cinthya F. Yazbek. Washinton DC 2012. Protocolo para el abordaje de las Patologías mas frecuentes en el Alto Riesgo Obstétrico, Managua, Septiembre 2011. DIAGNÓSTICO Manifiesto: TSH con niveles elevados (>10 MU/lt) en el trimestre estudiado y T4 libre con bajos niveles en relación al deseado en el trimestre. Concentraciones séricas y libre de T3 no disminuyen hasta que la enfermedad esta avanzada Subclínico: TSH con niveles elevados en relación al trimestre estudiado (pero menos de 10mu/lt) y T4 libre normal. Hipotiroxemia aislada: TSH normal y T4 libre baja. DIAGNOSTICO TSH prueba principal para el cribado de hipotiroidismo. Medir Ac. Anti- tiroideos (abortos recurrentes, infertilidad) Pueden encontrarse cambios diurnos, hasta en un 50%. Otras: -Tasa Metabólica Basal: Estándar de Oro -Bradicardias nocturnas. -Niveles elevados de LDL y VLDL. -Niveles elevados de Creatina quinasa. Detección de Casos de Hipotiroidismo ATA indica cribado después de los 35 años cada 5 años, la academia americana de médicos de la familia indican en px sintomáticos después de los 60 años y colegio americano de médicos después de los 50 años con hallazgo incidental de la enfermedad. Se recomienda cribado para hipotiroidismo en siguientes condiciones: Pacientes Con enfermedad autoinmunes, como DM Tipo 1. Pacientes Con anemia perniciosa. Pacientes con familiares de primer grado con enfermedad tiroidea autoinmune Historia de radiaciones en cabeza o cuello. Las pacientes Con Una historia previa de Cirugía de tiroides o su disfunción. Pacientes Con Un exámen de la tiroides anormal. Pacientes Con trastornos psiquiátricos. Pacientes Que Toman amiodarona o litio. Desórdenes tiroideos durante el embarazo: Cinthya F. Yazbek. Washinton DC 2012 COMPLICACIONES Aborto espontáneo Muerte fetal temprana. Parto pretérmino. Hipertensión gestacional y PE Anemia. Hemorragia postparto. DPPNI Cesárea. Presentación Pélvica o alguna otra distocia. Atonía Muscular. Cardiopatías. Oligohidramnios. RCIU, PBN, Desórdenes tiroideos durante el embarazo: Cinthya F. Yazbek. Washinton DC 2012. Protocolo para el abordaje de las Patologías mas frecuentes en el Alto Riesgo Obstétrico, Managua, Septiembre 2011. TRATAMIENTO MANEJO NO FARMACOLÓGICO: CPN de forma conjunta. Intervalo cada 4 semanas. Se deben de efectuar actividades básicas en los APN. Ecografía fetal debe ir encaminada a la búsqueda de los cambios en la FCF y a las 30SG buscar signos indirectos de alteración tiroidea fetal (tiroides agrandada, cardiomegalia, taquicardia) Vigilar complicaciones maternas y fetales. TRATAMIENTO Manejo farmacológico Hipotiroidismo manifiesto y Ac. Peroxidasa tiroidea positivos se tratan con Levotiroxina y así mantener niveles adecuados de hormona de acuerdo al trimestre estudiado. No hay evidencia de uso de Levotiroxina en paciente con AC negativos, en hipotiroxemia aislada. Ajustar Levotiroxina en cada trimestre. Px con T. de Hashimoto menos aumento de dosis. Tratamiento Iniciar TX con niveles de TSH elevados (mayor a 10UI/lt) o en relación al optimo en el trimestre estudiado, indicar por riesgo de aborto o muerte fetal temprana. (mayor de 2.5 UI/lt en primer trimestre, mayor de 3 UI/lt en 2do trimestre y mayor a 3,5 UI/lt en 3ro.) Dosis de L-toroxina esta en dependencia de la edad, IMC (peso ideal) y sexo. Dosis en general es de 1.6 mcg/kg/día y se inicia con 12.5mcg/día hasta las dosis de reemplazo. Al iniciar tratamiento con L.torixina se logran metas de control de los niveles de TSH. Tratamiento Rangos de TSH en trimestre -1ro: 0.1 a 2.5 UI/lt. -2do: 0.2 a 3 UI/lt -3ro: 0.3 a 3 UI/lt Medir TSH cada 4 semanas (6-8 SG) y entre la semana 26 a 32 medir al menos una vez. -T4 Normal y TSH disminuida: Sobredosis de Levo. -T4 normal y TSH normal: Buen control. -T4 baja y TSH elevada: Dosis insuficiente. Tomar 45 minutos antes de ingerir alimentos y evitar usos de suplementos 4 horas posteriores. Determinar niveles de TSH 6 semanas posterior al parto. Yodo 100 a 150 mg/día o 250 mg/día si esta dando lactancia. Tratamiento Efectos adversos de la L-Tiroxina Taquicardia. Palpitaciones Arritmias cardíacas. Angina. Cefalea. Excitabilidad. Insomnio. Debilidad muscular y calambres. Intolerancia al calor. Bochornos. Pérdida de Peso. Diarrea y vómitos. Tratamiento Interacciones medicamentosas Disminuye el efecto de los hipoglicemiantes. Incrementa la acción de los anticoagulantes. Puede ser desplazada por fármacos que contienen hierro, aluminio, calcio, hidróxido de magnesio, anticonvulsivantes y rifampicina. Recomendada la dieta hipocalórica baja en grasas y rica en frutas, verduras y en especial alimentos ricos en yodo. Tramiento Contraindicaciones Hipertiroidismo. IAM. Insuficiencia adrenal no corregida. Precaución en pacientes con angina u otras enfermedades cardiovasculares, DM, síndrome de mala absorción y en mixedema.