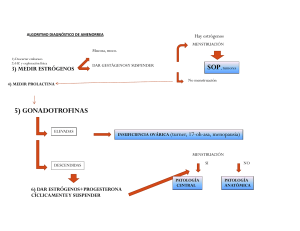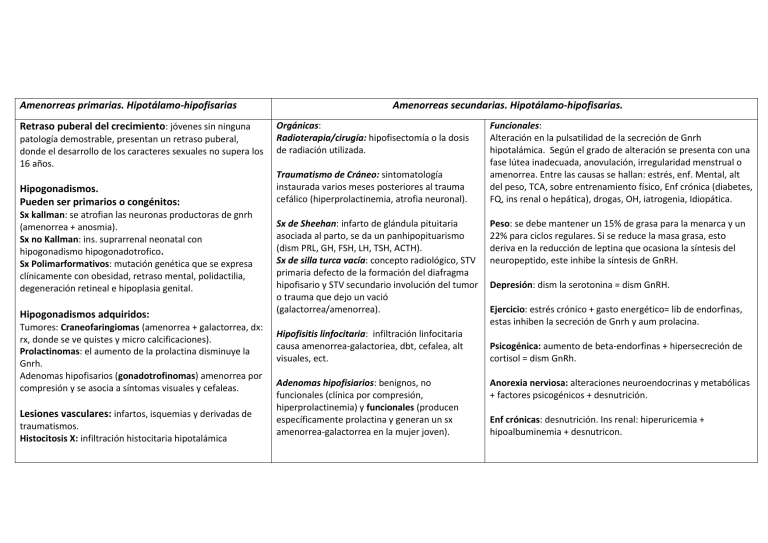
Amenorreas primarias. Hipotálamo-hipofisarias Retraso puberal del crecimiento: jóvenes sin ninguna patología demostrable, presentan un retraso puberal, donde el desarrollo de los caracteres sexuales no supera los 16 años. Hipogonadismos. Pueden ser primarios o congénitos: Sx kallman: se atrofian las neuronas productoras de gnrh (amenorrea + anosmia). Sx no Kallman: ins. suprarrenal neonatal con hipogonadismo hipogonadotrofico. Sx Polimarformativos: mutación genética que se expresa clínicamente con obesidad, retraso mental, polidactilia, degeneración retineal e hipoplasia genital. Hipogonadismos adquiridos: Tumores: Craneofaringiomas (amenorrea + galactorrea, dx: rx, donde se ve quistes y micro calcificaciones). Prolactinomas: el aumento de la prolactina disminuye la Gnrh. Adenomas hipofisarios (gonadotrofinomas) amenorrea por compresión y se asocia a síntomas visuales y cefaleas. Lesiones vasculares: infartos, isquemias y derivadas de traumatismos. Histocitosis X: infiltración histocitaria hipotalámica Amenorreas secundarias. Hipotálamo-hipofisarias. Orgánicas: Radioterapia/cirugía: hipofisectomía o la dosis de radiación utilizada. Traumatismo de Cráneo: sintomatología instaurada varios meses posteriores al trauma cefálico (hiperprolactinemia, atrofia neuronal). Sx de Sheehan: infarto de glándula pituitaria asociada al parto, se da un panhipopituarismo (dism PRL, GH, FSH, LH, TSH, ACTH). Sx de silla turca vacía: concepto radiológico, STV primaria defecto de la formación del diafragma hipofisario y STV secundario involución del tumor o trauma que dejo un vació (galactorrea/amenorrea). Hipofisitis linfocitaria: infiltración linfocitaria causa amenorrea-galactoriea, dbt, cefalea, alt visuales, ect. Adenomas hipofisiarios: benignos, no funcionales (clínica por compresión, hiperprolactinemia) y funcionales (producen específicamente prolactina y generan un sx amenorrea-galactorrea en la mujer joven). Funcionales: Alteración en la pulsatilidad de la secreción de Gnrh hipotalámica. Según el grado de alteración se presenta con una fase lútea inadecuada, anovulación, irregularidad menstrual o amenorrea. Entre las causas se hallan: estrés, enf. Mental, alt del peso, TCA, sobre entrenamiento físico, Enf crónica (diabetes, FQ, ins renal o hepática), drogas, OH, iatrogenia, Idiopática. Peso: se debe mantener un 15% de grasa para la menarca y un 22% para ciclos regulares. Si se reduce la masa grasa, esto deriva en la reducción de leptina que ocasiona la síntesis del neuropeptido, este inhibe la síntesis de GnRH. Depresión: dism la serotonina = dism GnRH. Ejercicio: estrés crónico + gasto energético= lib de endorfinas, estas inhiben la secreción de Gnrh y aum prolacina. Psicogénica: aumento de beta-endorfinas + hipersecreción de cortisol = dism GnRh. Anorexia nerviosa: alteraciones neuroendocrinas y metabólicas + factores psicogénicos + desnutrición. Enf crónicas: desnutrición. Ins renal: hiperuricemia + hipoalbuminemia + desnutricon. Amenorreas primarias. Causas uterinas y endocrinas. Amenorreas secundarias. Causa uterina. Síndrome de Mayer-rokitansky-kuster-Hauser: Ausencia parcial o total de las estructuras mullerianas (trompas, útero, vagina). Los niveles de gonadotrofinas y estrógenos son normales, ciclos ovulatorios y aparece la amenorrea en la pubertad. Dx: INSPECCION. Tto quirúrgico: Neovagina. Sx de Asherma: Secuela tardía de un raspado uterino posterior a un parto o aborto. Etiopatogenia: hipoestrogenismo + trauma mecánico + infección clínica/subclínica Clasificación: Metrosis de receptividad: Amenorrea uterina funcional, por fallos de la receptividad del endometrio a los estrógenos. Sx de insensibilidad completa a los andrógenos: pacientes cariotipos 46XY, la mutacion de un gen impide la acción de la testosterona, por lo que los genitales externos se diferencian como femeninos, vagina rudimentaria, ausencia de estructuras mullerianas y testículos en zona inguinal o intrabdominal.Las gonadotrofinas son normales y la testosterona en su rango normal. 1. Senequias traumáticas relacionadas con evacuación quirúrgica. 2. Senequias espontaneas por TBC. 3. Senequias posmiomectomias. 4. Senequias secundarias a agentes fisicoquímicos sobre el endometrio. Derivados del seno urogenital: Himen imperforado (falta de canalización del tejido conectivo que conforma el himen, permanece ocluida la salida de la vagina).Criptomenorrea: ausencia de menstruación por retención de la hemorragia menstrual x atresia del conducto genital. Dx: examen físico. Tto: Qx. Tabiques vaginales: malformaciones poco frec, polimórficas, criptomenorrea se presenta en tabiques horizontales completos. Causas endocrinas: Hiperplasia suprarrenal congénita: déficit de 21-hidroxilasa forma más frecuente, 2 *, insf suprarrenal e hiperandrogenismo. Forma clásica: perdida salina y virilizacion simple; Forma no clásica: sintomática y cripticaTto: GC, ya que suprime el exceso de la hormona liberadora de corticotropina y acth, y reduce el exceso de esteroides sexuales. Hiperprolactinemia prepuberal y peripuberal, alt la pulsatilidad de GnRH. Hipotiroidismo: raro, suele acompañarse de hiperprolactinemia para que de amenorrea. Clínica: asintomáticas a completa obliteración de la cavidad uterina, alteraciones menstruales, amenorrea, abortos, etc. Perfil hormonal normal. Histerosalpingografia: con contraste, se ven los defectos de relleno. Histeroscopia: Dx, se evalúa tipo y extensión. Tto: quirúrgico. Para prevención DIU / hormonoterapia. Amenorreas primarias: Ováricas Amenorreas secundarias: Ováricas Congénita: La insuficiencia gonadal congénita se relaciona con una disgenesia gonadal. Anomalías del desarrollo gonadal.Las gónadas disgeneticas se caracterizan por grados variables de inmadurez. La insuficiencia ovárica pude darse con cariotipo normal o anormal. Normal: Disgenesia gonadal XX, mutación del receptor FSH o LH, defectos en la biosíntesis suprarrenal y ovárica, errores congénitos del metabolismo de galactosemia, Ac anti-ovario, Sx poliglandular autoinmune. Anormal: Sx Turner (monosomia parcial o completa del cromosoma X, del 1-2% de fetos 45X nacen, a partir de los 18 meses de vida pueden presentar menarca espontánea y fertilidad, linfedema congénito, baja talla, lo que a posterior va a llevar a una apoptosis acelerada y espontanea de las celular germinales y su posterior remplazo por estroma fibroso. Dx: prenatal / Tto: TRH, Ca+, Vit D, GH). Disgenesia gonadal pura XX: gónadas constituidas por tejido fibroso. Disgenesia gonadal XY: Sx Swyer, cintillas fibrosas remplazando las gónadas, las px tienen alta talla, eunicoide, genitales externos femeninos, útero y trompas hipoplasicas y amenorrea. Alto riesgo de malignizacion gonadal. Deficiencia de biosíntesis de estrógenos: causas más frecuentes, se da por la carencia del citocromo P450c17, lo que imposibilita la conversión de pergnenolona a progesterona, déficit en la producción estrogenica, incrementa la ACTH esta produce un aumento de h20/na+ que da HTA e hipofosfatemia. Síndrome polimalformativos /// Galactosemia: los metabolitos de la galactosa son tóxicos para las células germinales. Síndrome de ovario poliquistico: disfunción anovulatoria, hiperandrogenemia, características clínicas de hiperandrogenismo y ovarios poliquisticos. Clínica: irregularidad menstrual, hirsutismo, alopecia, acné/seborrea. Pacientes obesas, insulinoresistentes. Adquiridas: Ooforitis autoinmune (falla ovárica con ausencia o detención del desarrollo puberal y amenorrea primaria o secundaria). Quimioterapia o radioterapia: lesiones gonadales en px oncológicos. Fallo ovárico prematuro: antes de los 40 años, amenorrea con hipoestrogenismo y gonadotrofinas elevadas. Fisiopatológicamente se da una depleción folicular y disfunción folicular. Tenemos ovarios a folicular o folicular. Multifactorial. Clinica: amenorrea / sofocos / irritabilidad / dism del libido / alt sueño / sequedad vaginal / dispareunia / st urinarios,etc. Dx: amenorrea 3-6m + FSH eleva >40UI/L en 2 determinaciones, niveles bajos de estrógeno y prueba de progesterona negativa +/- ultrasonido +/- Ac anti-______. Tto: THR. Opciones en búsqueda de fertilidad: Crio preservación de ovocitos, tejido ovárico cortical o fertilización asistida con ovodonación.